Стенокардия в пожилом возрасте: причины, виды, купирование, лечение
Стенокардия – это одна из форм ишемической болезни сердца, которая вызвана недостаточным снабжением миокарда кислородом без развития некроза, то есть без гибели клеток сердечной мышцы. Ишемия возникает из-за дисбалансом между потребностью сердечной мышцы в кислороде и его реальным количеством. Причиной такого дисбаланса становится снижение притока крови к сердцу по коронарным артериям. Стенокардия проявляется приступообразной болью или ощущением дискомфорта в грудной клетке, обычно при физической или эмоциональной нагрузке. Причем, в отличие от инфаркта боль при стенокардии проходит в течение нескольких минут после прекращения действия фактора, ее спровоцировавшего, или в первые же минуты после приема нитроглицерина (или аналогичных средств в спреях).
Механизмы возникновения и классификация стенокардии
Развитие стенокардии обусловлено 2 главными механизмами:
- Атеросклероз коронарных артерий. Это самая частая причина ишемических явлений в миокарде. При этом клинические симптомы появляются при сужении просвета венечной артерии более чем на 50%. У некоторых людей боль при физической нагрузке появляется лишь тогда, когда перекрыто около 70% просвета артерии.
- Ангиоспазм. Спазм сосудов может сочетаться с их атеросклеротическим поражением, либо возникать в неизмененных артериях в результате нарушения функции внутренней оболочки сосудов (эндотелия). Для этого механизма характерны приступы, не связанные с физической нагрузкой, часто они возникают по ночам.
Выделяют следующие варианты стенокардии:
- Стабильная стенокардия напряжения.
- Нестабильная стенокардия.
- впервые возникшая;
- прогрессирующая;
- ранняя постинфарктная или послеоперационная.
- Спонтанная стенокардия
- Микроваскулярная стенокардия (Х-синдром)
Стабильная стенокардия напряжения
Стабильной считается стенокардия продолжительностью более одного месяца. Обязательным условием является стереотипность болевых приступов при одинаковой физической нагрузке. Не увеличивается частота приступов, не снижается переносимость нагрузок. Если, например, приступ возникает при подъеме пешком на третий этаж, то каждый раз, когда больной стабильной стенокардией вынужден это проделать, приступ неизбежен. Но если однажды он вдруг возник на втором этаже – есть повод для срочного визита к врачу: стенокардия перестала быть стабильной и перешла в прогрессирующую.
Типичная ангинозная боль сжимающая, давящая, приступообразная. В нетипичных вариантах пациенты могут описывать болевые ощущения как жгучие, жалящие, режущие, пронизывающие насквозь.
Боль при стенокардии чаще всего глубокая, возникает за грудиной, начиная от верхней ее трети и постепенно распространяясь на всю прекардиальную область. Несколько реже она появляется слева от грудины или в эпигастрии (под ложечкой). Боль иррадиирует в левую лопатку, левое плечо, левую руку и идет по локтевому ее краю к мизинцу. Кроме того, болевые ощущения могут распространяться в область шеи, нижнюю челюсть и зубы. В редких случаях отмечается иррадиация в правые отделы грудной клетки, правое плечо, лопатку и даже в поясницу. Считается, чем тяжелее приступ, тем обширней зона иррадиации, однако такая закономерность возникает не всегда.
При атипичной форме боль за грудиной может отсутствовать, а локализоваться исключительно в зоне иррадиации.

Интенсивность болевого синдрома при стенокардии достаточно высокая, но разные люди переживают ее по-разному, в зависимости от болевого порога и способности организма синтезировать опиаты – естественные обезболивающие. Как правило, женщины оценивают интенсивность боли ниже, чем мужчины. При возникновении приступа больные резко останавливаются, как бы замирая, и стараются не двигаться, нередко они прижимают сжатую в кулак руку к груди. Болевой синдром часто сопровождается сухостью во рту, холодным потом, побледнением кожи, учащением дыхания, страхом смерти.
Главные провокаторы стенокардитического приступа:
- физическая нагрузка,
- эмоциональный стресс,
- тахикардия,
- подъем артериального давления.
Дополнительные факторы, способствующие возникновению приступа:
- воздействие холода,
- половой акт,
- курение,
- обострение сопутствующих заболеваний (язва желудка или 12-перстной кишки, холецистит, панкреатит и др.),
- употребление некоторых наркотических веществ (кокаина).
Связь боли с нагрузкой – один из важнейших диагностических признаков стенокардии. Интенсивность и объем нагрузки, вызывающей болевой приступ, различен у разных людей и зависит от тяжести заболевания и степени сужения венечных артерий.
Переносимость физических нагрузок лежит в основе деления стенокардии по функциональным классам.
- ФК I, он же латентная стенокардия. Никак не проявляется в повседневной жизни, приступ возникает только при экстремальных нагрузках.
- ФК II. Приступ провоцирует повседневная нагрузка: подъем в гору или более чем на 2 лестничных пролета; обильная еда, психоэмоциональный стресс.
- ФК III. Из-за приступов приходится ограничивать физическую активность: ходить не более чем на 500 метров, не подниматься по лестницам (уже первые два пролета могут вызвать приступ).
- ФК IV. Обычно возникает после инфаркта или на фоне сердечной недостаточности. Минимальная нагрузка вызывает боль, приступы могут появиться даже в покое.
Наиболее часто боль за грудиной появляется при ходьбе или подъеме по лестнице, что заставляет человека сделать остановку. Во время паузы дискомфорт уходит, и больной снова продолжает движение. Некоторые пациенты отмечают ухудшение состояния по утрам: болевые приступы возникают во время сборов на работу, при бритье, поспешной еде. Многие больные отмечают развитие стенокардии на фоне выраженного эмоционального стресса.
Нетяжелая стенокардия характеризуется появлением дискомфорта в груди только при очень интенсивной нагрузке.
Боль при стенокардии может длится от 1 до 15 минут, но в среднем продолжительность приступа составляет 2-5 минут. Болевые ощущения в течение приступа постепенно нарастают и, достигнув кульминации, исчезают.
Прекращение нагрузки приводит к купированию боли в течение 1-2 минут. Прием нитроглицерина прекращает приступ за время от 30 секунд до 5 минут. Это две важнейшие особенности стенокардии, которые отличают ее от инфаркта миокарда.
Нестабильная стенокардия
Нестабильная стенокардия – это выраженное обострение ИБС. Оно может стать первым проявлением этой болезни (если до сих пор человек считал себя здоровым). У тех, кто уже знает о своей болезни, переход стенокардию в нестабильную проявляется качественным изменением ангинозных приступов: они становятся сильнее, продолжительнее, при меньшей чем обычно нагрузке. При этом резко возрастает риск инфаркта миокарда.

Впервые возникшая стенокардия. Впервые возникшей считается стенокардия на протяжении одного месяца с момента появления первого приступа. Ее клинические проявления соответствуют стабильной стенокардии. Однако течение может быть очень вариабельным. В одних случаях она изначально приобретает стабильный характер, в других – отмечается прогрессирующее течение с риском перерасти в инфаркт.
Прогрессирующая стенокардия сейчас считается одной из форм острого коронарного синдрома (в который входят, собственно, стенокардия и острый инфаркт миокарда). Как уже было сказано, при прогрессирующей стенокардии увеличивается частота и продолжительность приступов, снижается переносимость физической нагрузки (боль возникает при меньшей, чем в стабильный период, нагрузке). Отмечается расширение зон иррадиации, т.е. боль отдает в те области, где раньше ее не наблюдалось. Прием нитроглицерина полностью не снимает приступ, а количество потребляемых таблеток в сутки резко возрастает.
Ранняя постинфарктная или послеоперационная стенокардия.
Стенокардия, возникающая в течение одного месяца после перенесенного инфаркта миокарда, называется ранней постинфарктной. Послеоперационная стенокардия развивается в течение 2 недель – 6 месяцев после проведения ангиопластики, или в позднем послеоперационном периоде после выполнения аорто-коронарного шунтирования. Эти формы нестабильной стенокардии являются неблагоприятным прогностическим признаком с высоким риском кардиальной смерти.
Все пациенты с нестабильной стенокардией должны быть госпитализированы для стабилизации состояния и предотвращения инфаркта миокарда.
Спонтанная стенокардия
Особенностью спонтанной стенокардии является отсутствие связи с физической нагрузкой и другими провоцирующими факторами. Ангинозные приступы возникают в покое, чаще в ночное время или утром при пробуждении. Данный тип стенокардии проявляется серией болевых эпизодов (обычно 3-5), которые сменяются короткими паузами. Нередко такая стенокардия сочетается со стабильной и сопровождается различными нарушениями ритма.
Смотрите также:
У значительного числа пациентов со спонтанной стенокардией выявляется стенозирующий коронарный атеросклероз. Однако в некоторых случаях вазоспазм развивается на неизмененных сосудах, такая форма заболевания называется вариантной, или стенокардией Принцметала. Предположительно, причиной ангиоспазма служит эндотелиальная дисфункция.
Микроваскулярная стенокардия (кардиальный Х-синдром)
Данная форма ИБС стала известна лишь после введения в клиническую практику селективной ангиографии. Развитие Х-синдрома связано с поражением мелких сосудов сердца при сохранности основных стволов венечных артерий. Заболевание чаще развивается у женщин в период перименопаузы еще до наступления климакса.
Клиническая картина кардиального Х-синдрома значительно отличается от стенокардии напряжения:
- боль чаще имеет атипичную локализацию,
- ее длительность превышает 30 мин, боль сохраняется даже после прекращения нагрузки,
- ангинозный приступ чаще провоцируется эмоциональным стрессом нежели физическим усилием,
- боль может появиться в покое,
- прием нитроглицерина плохо купирует боль,
- характерно изменение эмоционального статуса у пациентов (тревога, панические атаки, депрессия, подавленность, раздражительность).
- изменение эмоционального статуса пациентов (тревога, подавленность, раздражительность, панические атаки, депрессия).
Что делать во время приступа
Если появилась боль за грудиной, в первую очередь необходимо прекратить физическую нагрузку и по возможности сесть. Ноги должны быть опущены вниз, это помогает уменьшить нагрузку на сердце за счет снижения венозного возврата («лишняя» кровь задерживается в венах ног). Поэтому укладывать больного в кровать не стоит.
Далее следует взять под язык таблетку нитроглицерина или воспользоваться спреем. Эффект обычно наступает в течение 1-3 минут. Если боль не уменьшилась необходимо повторное применение препарата. Допускается прием не более 3-х таблеток нитроглицерина с интервалом 5 минут.
Следует помнить о побочных явлениях нитроглицерина:
- умеренная или сильная головная боль, чувство распирания в голове,
- жжение во рту,
- покраснение лица,
- понижение артериального давления,
- головокружение.
Появление этих признаков означает, что нитроглицерин начал действовать. Для предотвращения головной боли вместе с нитроглицерином рекомендуется принять таблетку валидола.

Лечение
Лечение стенокардии в первую очередь направлено на предупреждение сердечно-сосудистых катастроф и увеличение продолжительности жизни больного. Другая немаловажная задача – уменьшение количества и интенсивности ангинозных приступов, что улучшает качество жизни пациента.
Комплекс мероприятий по лечению стенокардии включает немедикаментозные методы, направленные на устранение факторов риска атеросклероза, прием лекарственных препаратов и, при наличии показаний, хирургическое вмешательство.
Немедикаментозная терапия предусматривает:
- прекращение курения,
- нормализация массы тела (потеря веса должна составлять не более килограмма в неделю),
- контроль артериального давления с достижением целевых уровней (напоминаем: лечение от гипертонии – пожизненное, лекарства нужно принимать постоянно),
- соблюдение гипохолестериновой диеты,
- повышение физической активности с индивидуальным подбором допустимой нагрузки,
- контроль уровня глюкозы при сахарном диабете,
- коррекцию психоневротических расстройств (антидепрессанты улучшают качество жизни и уменьшают выраженность проявлений стенокардии).
Медикаментозная терапия. Приоритет в лечении стабильной стенокардии принадлежит препаратам, которые достоверно улучшают выживаемость больных, снижают риск инфаркта миокарда и внезапной сердечной смерти. К ним относят:
- дезагреганты (аспирин, клопидрогель),
- липиднормализующие препараты (статины, никотиновая кислота),
- ингибиторы АПФ (периндоприл, рамиприл),
- бета-адреноблокаторы (при наличии инфаркта миокарда в анамнезе).
Эти препараты, если нет противопоказаний, рекомендованы всем пациентам со стенокардией.
Для улучшения качества жизни и снижения частоты осложнений применяют лекарственные средства из следующих фармакологических групп:
- бета-адреноблокаторы (биспоролол, атенолол);
- антагонисты кальция (верапамил, нифедипин),
- нитраты и нитратоподобные средства длительного действия,
- миокардиальные цитопротекторы – препараты, защищающие клетки мышцы сердца от недостатка кислорода (триметазидин, мельдоний, коэнзим Q, антиоксиданты).
При неэффективности монотерапии назначаются различные комбинации препаратов.

Хирургическое лечение.Операции по реваскуляризации миокарда у больных со стабильной стенокардией значительно уменьшают симптоматику заболевания, а при обширной ишемии улучшают жизненный прогноз.
Коронарная ангиопластика (стентирование, балонная дилятация).Суть этого метода заключается в восстановлении нарушенного кровотока в коронарных артериях. Операция малоинвазивная, проводится под рентген-контролем.
Шунтирование (аортокоронарное, маммарокоронарное).Кровоснабжение миокарда осуществляется в обход пораженных участков венечных артерий, с использованием собственных артерий и вен.
Лечение спонтанной стенокардии. Терапия спонтанной стенокардии заключается в устранении факторов, провоцирующих спазм сосудов.
В качестве медикаментозного лечения применяются антагонисты кальция и нитраты, либо же их комбинация.
Лечение Х-синдрома
Лечение микроваскулярной стенокардии вызывает некоторые трудности. Основной целью терапии является устранение симптомов болезни. Лечение следует начинать с нитратов т.к. их эффективность отмечалась приблизительно у половины больных, при отсутствии эффекта следует применять антагонисты кальция. По некоторым данным отмечается уменьшение клинических проявлений при использовании ингибиторов АПФ, триметазидина.
Для получения стойкого продолжительного результата в комплекс лечебных мероприятий следует включить анальгетики, психотерапевтические методы, физические тренировки.
Особенности стенокардии в пожилом возрасте
Стенокардия у людей почтенного возраста – не редкость. Это относится к людям старше 60-ти и связано с возрастным изменением структуры и формы сердца. Атрофия сердечной мышцы, склероз сосудов миокарда уменьшают поступление крови и питательных веществ к клеткам сердца, способствуют нарушению сердечной функции из-за недостаточного кислородного питания.
Классификация заболевания
Грудная жаба (народное наименование) или стенокардия (медицинское) – специфическая форма коронарной или ишемической болезни сердца (ИБС). Всемирная организация здравоохранения (ВОЗ) утвердила единую классификацию болезни: стабильная и нестабильная.
Стабильная стенокардия
Международные институты здоровья различают 4 класса:
- Болезненные ощущения в грудном отделе человека возникают нечасто, только при выполнении работы, связанной с повышенной активностью.
- Резкие вспышки боли возрастают при длительной ходьбе (более 500 м), подъеме по межэтажным лестницам, а также в морозную или ветреную погоду зимой.
- Острые болевые приступы возникают при небольших волнениях, непродолжительном спокойном передвижении пешком по прямой или ступенькам, сразу после выхода на улицу в зимнюю стужу или при сильном холодном ветре. Снижение физической активности не уменьшает боль.
- Вспышки боли происходят в спокойном состоянии, во время сна или рано утром. Физическая активность приближается к нулевой отметке. При незначительном движении возрастают боли в грудном отделе, в области сердца.

Стенокардия нестабильная
Этот тип стенокардии классифицируют следующим образом:
- Возникнувшая первый раз. От появления первых признаков продолжительность составляет от нескольких дней до 1 месяца.
- Прогрессирующая. Приступы стенокардии становятся все чаще, с сильными сердечными болями и более продолжительные по времени.
- Особая или спонтанная. Обуславливается неожиданным резким сокращением просвета коронарной артерии, что приводит к кислородному голоданию сердца.
- Послеинфарктная. Первые проявления наступают не ранее чем через 2 недели после перенесенного инфаркта.
Все виды нестабильной стенокардии – предвестники зарождения острого инфаркта миокарда и требуют срочной госпитализации больного.
Причины возникновения в пожилом возрасте
У многих людей с возрастом накапливаются атеросклеротические бляшки, сужающие в артериях просвет. Такой процесс усложняет доставку кислорода и питательных веществ к сердцу, порождая нарушение работы мышцы сердца – миокарда. Стенокардия – это боль в грудном отделе, связанная с недостаточным поступлением кислорода к сердцу, так как происходит сбой в кровообращении сердечной мышцы.
Традиционная медицина выделяет 2 основных группы причин, способствующих развитию заболевания:
- устранимые – человек может повлиять и предотвратить развитие болезни;
- неустранимые – влияние человека ограничено.
Неустранимые. Человеку не подвластно поменять возраст, принадлежность к полу, избежать заболеваний, передаваемых по наследству. Представители сильного пола до определенного возрастного периода более подвержены стенокардии, чем женщины, имеющие своеобразное строение организма. Начиная с 55-56-летнего возраста, эта тенденция выравнивается, и к 70-ти годам чаще болеют представительницы прекрасного пола.
Люди, чьи родственники перенесли инфаркт или умерли от болезней сердца, имеют предрасположенность к такому заболеванию больше, чем остальные люди.
Устранимые. Часто причины развития стенокардии взаимосвязанные. И только комплексный подход к их разрешению дает положительные результаты. Рассмотрим подробнее устранимые факторы:
- Избыточный вес. Неудовлетворительная пассивная физическая нагрузка, умноженная на употребление высококалорийной и жирной пищи без меры, приводит к увеличению собственного веса, к ожирению.
- Курение табачных изделий. У курильщиков повышается уровень окиси углерода в крови, замещая кислород. Никотиновый токсин вызывает спазмы артерий, снабжающие сердце кровью. Эти 2 фактора могут вызвать ИБС и дать толчок стенокардии.
- Сахарный диабет. Этот недуг повышает риск появления стенокардии в 2 раза. Как правило, больные сахарным диабетом имеют целый «букет» сопутствующих проблем со здоровьем: заболевание коронарных сосудов сердца, повышение в крови «плохого» холестерина, атеросклероз.
- Эмоциональный стресс. Эмоциональная нервная нагрузка, усугубленная стрессовой ситуацией, способствует сердечному перенапряжению. Давление повышается, уменьшая подачу к сердцу кислорода и питательных веществ. Это приводит к возникновению стенокардии.
- Артериальная гипертония.
- Ослабление мышечной деятельности вследствие монотонного и малоподвижного образа жизни, что характерно для старческого возраста.
- Повышенная способность крови к свертыванию. Тромбоз может возникнуть внезапно, нарушая питание сердца, снижая кровообращение.
- Нарушение обмена веществ в организме. Такие процессы могут вызвать различные заболевания, в том числе и ишемическую болезнь сердца.

Для пожилых людей заболевание щитовидки, органов дыхания, чрезмерное употребление соленой пищи или уксуса, злоупотребление сильными алкогольными напитками также могут спровоцировать развитие стенокардии.
Отличительные симптомы
Многочисленными наблюдениями установлено, что у людей пожилого возраста симптоматика имеет отличительные особенности:
- стенокардия и повышенное артериальное давление – «близнецы-братья», сопровождаемые друг другом;
- продолжительность приступов более длительное во временном отрезке, хотя интенсивность незначительная;
- сопутствующие возрастные заболевания: сахарный диабет, атеросклероз, которые не позволяют установить точный диагноз;
- из-за сердечной недостаточности, стенокардия сопровождается нарушением сердечного ритма;
- у пожилых людей чаще бывает одышка, чем боли в области сердца;
- возрастная стенокардия может быть любого класса;
- нередко стенокардия в пожилом возрасте проявляется вследствие повреждения сосудов головного мозга.
У пожилых людей также чаще прослеживаются заболевания, связанные с возрастным изменением, следствие которых – стенокардия.
Диагностика
Диагностировать заболевание у пожилых людей значительно сложнее, чем у людей среднего возраста. Большей частью – это малосимптомные проявления, медленное начало, увеличенная длительность приступа. Одышка, сердечная астма, безболевые формы аритмии – основные составляющие развития недуга. Возрастное снижение памяти, патология мышц плечевого пояса, грудного отдела, иногда и пищевода стимулируют прогресс стенокардии.
С целью точного и правильного диагностирования изучается вся история заболевания: записи в амбулаторной карточке больного, ЭКГ предыдущих лет, качество назначения и эффективность приема лекарственных средств.

Интенсивность приступов не дает основания для установления точного диагноза. Необходимо дополнительное проведение инструментального обследования. ЭКГ выполняют в состоянии покоя, что дает возможность выявить сбои в сердечном ритме, признаки ранее перенесенного инфаркта. А ЭКГ при динамической нагрузке важно для планирования лечебных мероприятий.
Нагрузочная ультразвуковая стресс-эхокардиография позволяет с большой точностью исследовать сердце человека при искусственном увеличении частоты его сокращения. Может проводиться как с медикаментозным увеличением сердцебиения, так и с физическими нагрузками.
Возможные осложнения и последствия
Бесконтрольное протекание болезни, непринятие качественных опережающих развитие стенокардии действий приводит к более опасной форме заболевания – нестабильной. Сильное сужение коронарной артерии обрекает сердечную мышцу на сильное кислородное голодание, из-за чего сердце в недостаточном количестве перекачивает кровь, что способствует структурному изменению тканей вплоть до омертвления.
Такое состояние происходит постепенно. В начальном периоде заболевший человек не ощущает кардинальных изменений. Со временем кровоснабжение всех органов организма ухудшается. У человека появляется повышенная утомленность, одышка. Недостаточное снабжение периферийных органов кровью способствует появлению на губах, пальцах ног и рук синевы (медицинское название – цианоз). По этой же причине происходит застой крови в венозных артериях, вызывая отечность тканей различных органов, начиная с дальних от сердца.
Повышенное давление при стенокардии, затрудняет движение крови по сосудам, сердце работает с увеличенной нагрузкой, быстрее изнашиваются его мышцы.
Замедление кровотока в организме приводит к кислородному голоданию миокарда и всех органов человеческого организма – это последствия стенокардии. На таком фоне могут возникнуть и другие заболевания:
- Сердечная недостаточность. Болезнь сердца, при которой оно не в состоянии перекачивать нужное количество крови. Все органы недополучают питательные вещества и кислород.
- Недостаточность кровообращения. Сбои в работе кровеносной системы, которые влияют на обеспечение всех органов человека качественной кровью для их стабильной работы.
- Аритмия. Сбой в последовательности, ритмичности и частоте сокращения сердечной мышцы.
- Тахикардия. Учащенное биение сердца, сопровождаемое болевыми ощущениями.
- Инфаркт миокарда. Наиболее опасное последствие. Происходит отмирание сердечной мышцы из-за закупорки атеросклеротической бляшкой одной из артерий вследствие нарушения кровоснабжения.

Лечение традиционными способами
Медикаментозное лечение стенокардии назначается в зависимости от функционального класса заболевания и для устранения причин, вызвавших появление недуга.
Для разжижения крови и предотвращения образования атеросклеротических бляшек и тромбов:
Сосудорасширяющие средства для снижения нагрузки на сердце:
Для повышения стабилизации работы сердечной мышцы в условиях недостаточности кислорода, улучшения обмена веществ в организме:
Для нормализации уровня «хорошего» холестерина, снижения концентрации жирных кислот в крови:
В представленном видеоролике в доступной форме рассказано о способах лечения стабильной стенокардии, способах упреждения заболевания и специфике применения медикаментозных препаратов.
Народные советы
Использование лечебных свойств различных растений для нормализации сердечной деятельности, снижения нервного напряжения, улучшения обмена веществ в организме человека известно давно. До сих пор они не утратили своей привлекательности и востребованности, в том числе и при стенокардии. Рассмотрим популярные народные рецепты:
- Боярышник. Для снижения артериального давления, устранения аритмии сердца, уменьшения холестерина в крови и повышения качества кровоснабжения сердца принимают в день по 250 г водного настоя плодов боярышника во время приема пищи. 75 г сухих плодов залить 1 л «крутого» кипятка очищенной воды. Настаивать 24 часа в темном месте, периодически взбалтывая. Процедить, хорошо выжать разбухшие плоды. Настой готов.
- Валериана. Для успокоения нервной системы, расширения коронарных артерий, снижения уровня холестерина в крови используют водный настой корня валерианы. 25 г измельченного корня растения заливаются 250 г «крутого» кипятка. Воду лучше использовать очищенную. После настоя в темном месте в течение 24 часов процедить. Употреблять за 0,5 часа до приема пищи по 1 ст. л. 3 раза в день.
- Пустырник. Препараты из этого растения обладают успокаивающим действием на нервную систему, стабилизируют работу сердца, улучшают вывод из организма человека жидкости, что способствует снижению нагрузки на сердечную мышцу. 100 г листьев растения настаивают на протяжении месяца в 500 г 70-процентного медицинского спирта. Настаивать необходимо без доступа дневного света, периодически взбалтывая. Процеженную спиртовую настойку пустырника пьют 3-4 раза в день перед приемом пищи по 5-7 капель.
Первая доврачебная помощь при приступе стенокардии
Часто своевременно оказанная помощь до прибытия врача не только спасает больного от серьезных осложнений, но и сохраняет ему жизнь. При этом надо соблюдать правила, придерживаясь определенной последовательности:
- Вызвать неотложную помощь.
- Больному с приступом стенокардии обеспечить удобное положение в позе «полулежа» в хорошо проветриваемой комнате. Пострадавшему лучше не двигаться.
- Излишнее внешнее проявление тревоги и паники отрицательно влияют на самочувствие больного. Необходимо максимально его успокоить, можно дать выпить успокоительное средство.
- Расстегнуть больному сдавливающую одежду.
- Заставить человека дышать на полную грудь, увеличивая поступление кислорода в легкие и кровь.
- Для нормализации сердечного пульса, расширения сосудов, снятия болевых импульсов положить под язык таблетку нитроглицерина.
- Спустя некоторое время, положить под язык таблетку аспирина, что будет способствовать разжижению крови, улучшению ее циркуляции.
- Если улучшение не наступает, и приступ продолжается, процедуру с таблетками можно повторять с перерывом в 10 минут, но не более чем 5 раз.
- Снятие приступа – не повод для активной жизни. Заболевший должен находиться как минимум 2 часа в спокойном состоянии, без резких движений, в первоначальной позе.
- Исключить в последующие дни всевозможную физическую нагрузку.
В представленном видеоролике показан практический способ быстрого снятия острого приступа стенокардии.
Меры профилактики
У всех сердечных заболеваний схожие меры предосторожности. Стенокардия – не исключение. Рассмотрим, как люди пожилого возраста могут предупредить это заболевание:
- Профилактические ежегодные осмотры в лечебном учреждении содействуют раннему выявлению заболевания. В первую очередь, они необходимы людям, имеющим предрасположенность к данному недугу.
- Артериальное давление должно быть под постоянным личным контролем. Наблюдение за уровнем холестерина в крови позволяет человеку вовремя обратиться в лечебное учреждение для выявления причин отклонения от нормы, упредить развитие любых заболеваний, в том числе и связанных с сердечной деятельностью.
- Соблюдать динамические и физические нагрузки на организм. Повышенная физическая активность принуждает сердце работать в экстремальном режиме, что сказывается на его дальнейшей работоспособности.
- Избавление от вредных привычек и соблюдение правильного питания способствуют не только нормализации сердечной работы, но и поддержанию собственного веса в норме.
Соблюдение этих простых правил поможет избежать многих кризисных ситуаций со здоровьем.
Стенокардия в пожилом возрасте требует особого внимания. У каждого пациента возрастные показатели строго индивидуальны. И лечение проводится в соответствии с персональным обследованием. Своевременное обращение к врачу снимет не только симптоматику, но и негативные последствия в виде осложнений стенокардии.
Как сохранить качество жизни при стенокардии у пожилых
Если ИБС (ишемическая болезнь сердца) в более молодом возрасте считается прерогативой мужчин, то в возрастной группе людей от 65 до 70 лет недуг теряет гендерную принадлежность и частота заболеваемости у обоих полов сравнивается. Стенокардия – наиболее частая причина обращения за медицинской помощью среди людей преклонного возраста.

Стенокардия у пожилых
Это связано с ремоделированием сердца, как органа-насоса. При этом многие люди продолжают вести активный образ жизни, путешествовать, организовывать быт. Так стенокардия у пожилых представителей современного общества требует лечения? Давайте об этом поговорим подробнее.
Причины
Стенокардия у пожилых людей развивается по причине накопления атеросклеротических бляшек в венечных сосудах сердца. Реже основной причиной выступает спазм кровеносных магистралей. Процессы ишемии наступают при условии недостатка кислорода, когда его потребление превышает объемы доставки к миокарду. Перечислим самые распространенные факторы, провоцирующие болезнь:
- преклонный возраст;
- повышенное содержание холестерина и/или мочевой кислоты в крови;
- стойкое повышение АД (артериальная гипертензия);
- табакокурение. Чем больше стаж курильщика, тем выше риск возникновения патологии;
- малоподвижность. Она играет большую роль в пожилом возрасте, а в старческом – несколько утрачивает свое негативное воздействие;
- повышенные цифры глюкозы крови;
- тромбообразование без наличия кровотечения;
- избыток массы тела;
- низкая стрессоустойчивость, длительные стрессовые состояния;
- отягощенный наследственный фактор.
Для пожилых людей опасно иметь тяжелые обструкции дыхательных органов, патологии щитовидки. Роковую роль может сыграть употребление соленой и/или обедненной витаминами пищи, злоупотребление спиртосодержащими напитками. Небезопасен и уксус, он может провоцировать ухудшение состояния здоровья у пациента.



Диагностика
При диагностике стенокардии в пожилом возрасте нельзя ориентироваться только на частоту приступов. Для установления диагноза показано сделать ЭКГ в покое и во время приступа. Если есть возможность, то делают УЗИ сердца.
Симптомы: чем отличаются?
У людей преклонного возраста часто встречается безболевая форма недуга, потому требуется госпитализация пациента. Именно присутствие боли заставляет людей незамедлительно отказаться от физической нагрузки, лечь, попытаться успокоиться и принять необходимые медикаменты. Находясь в стационаре под наблюдением специалистов, значительно повышается шанс избежать инфаркта миокарда и поставить верный диагноз. Признаки стенокардии у пожилых имеют характерные проявления:
- приступ длится более длительно по времени, но интенсивность его гораздо меньше проявляется.
- Учащенное сердцебиение сопряжено с высоким артериальным давлением.
- К основному заболеванию присоединяются другие патологии: диабет, атеросклероз сосудов головного мозга, энцефалопатии различного генеза.
- Приступы часто диагностируют с уже развившейся недостаточностью работы сердца или с серьезными нарушениями сердечного ритма.
- Часто ведущим симптомом выступает отдышка, а не другие проявления болезни.
- Цереброваскулярная недостаточность – это второй по частоте проявления признак, манифестирующий основную первопричину нарушений здоровья.
- У большинства людей из этой возрастной группы – это стабильная стенокардия с принадлежностью к одному из четырех функциональных классов.
Характерно то, что первые симптомы болезни уже заметны в 40-50 лет. Но клиническая картина настолько стертая, что не заставляет обратить на себя внимание. Это позволяет беспрепятственно прогрессировать патологии. В итоге и появляются грубые нарушения, приводящие к сбоям в работе органа-насоса.
Терапия недуга
При лечении стенокардии у пожилых людей важно начинать с учета возрастной переносимости лекарств, которая лишь снижается. Нужно обращать внимание на возрастные изменения, проявляющиеся в той или иной степени у каждого пациента индивидуально. Терапевтическую схему тоже разрабатывают только индивидуально. Лечение возрастных больных требует особого внимания, учитывая семейные обстоятельства, менталитетом личности, степенью внушаемости, особенностями быта.
Медикаментозная терапия
Лечение медикаментами необходимо пожизненно. В гериатрии придерживаются правила «малых доз». Для повышения усвояемости лекарственных средств необходимо оптимизировать режимы принятия пищи и двигательную активность, соблюдать баланс потребления соли и жидкости. Улучшение качества жизни, уменьшение зависимости от постороннего ухода, умение адаптироваться к изменению состояния, семейные особенности пребывания пожилого человека – это то, что нужно учитывать, назначая лечение.
Все процессы, такие как всасывание лекарственных средств, распределение в организме и уменьшение процента выведения лекарств проходят значительно медленнее и менее качественно. Помимо назначения медикаментозных средств нужно поддерживать личностный контакт с пациентом, культивируя правильное отношение к болезни в целом, и к приступам в частности. Обычно в терапевтическую схему включают:
- Нитраты моментального действия: Нитроглицерин под язык или в виде аэрозолей.
- Нитраты длительного действия: Нитросорбит или Изосорбит мононитрат.
- β-Адреноблокаторы: Метопролол, Бисопролол, Ацебутолол. К слову, исследования показали, если принимать Метопролол, то в гериатрии снижает смертность от ИБС на 29%. Все лекарства из этой группы отменяют постепенно. В противном случае возможна смерть пациента.
- Антагонисты кальция: дигидропиридины (Нифедипин, Амлодипин и т.д) и/или недигидропиридины (Верапамил, Дилтиазем).
- Аспирин в малых дозах длительно. Служит для профилактики тромбообразования в коронарных сосудах. Необходимо брать во внимание риск возникновения эрозий стенки желудка, потому дозу подбирают строго индивидуально и лечение проводят под бдительным вречебным контролем.
- Препараты метаболической терапии (цитопротективное лечение). Они направлены на улучшение питания сердечной мышцы и защищают клетки сердца от негативного влияния кислородного голодания, возникающего во время ишемии. Широкое клиническое применение Предуктала.
В комплексную терапию могут входить гиполипидемические, антиангинальные средства, витаминные комплексы, геротопротекторы. Они помогают избежать приема больших доз Нитраглицирина, улучшают качество жизни пациентам. Только такой подход в гериатрии способен принести длительную терапевтическую ремиссию.
Немедикаментозные методы терапии
На первый план в лечении стенокардии у лиц пожилого возраста выходит ЛФК. Дозированная нагрузка полезна, потому ежедневное выполнение комплекса упражнений – это обязательное условие в немедикаментозном лечении. Назначают физиолечение: лазеротерапию, магнитолечение. Полезно делать сухие углекислые ванны, гипербароокситерапию. При неэффективности всех перечисленных мер, врач-кардиолог обсуждает с пациентом возможность проведения операции.
Хирургическое лечение
Все чаще людям пожилого возраста рекомендуют хирургическое лечение. Сегодня используются несколько оперативных техник, наиболее подходящую предложит лечащий доктор. Успешно проведенная операция позволяет вернуться человеку к привычному труду и заметно улучшить общее состояние организма. Если проведено аорто-коронарное шунтирование, то предстоит реабилитационный период в 1-1.5 месяца, проводимый в условиях санатория или поликлинического отделения больницы.
Прогноз и профилактические меры
Прогноз болезни часто ухудшают сопутствующие болезни, в частности состояние дыхательной и нервной системы. При стенокардии в пожилом возрасте большую роль играет частота приступов, способность организма воспринимать медикаменты. Правильно подобранная лечебная схема и систематическое выполнение врачебных назначений значительно улучшают исходы недуга. Ощутимо ухудшить прогноз выздоровления может самолечение, потому его исключают.
Все о стенокардии у пожилых

Стенокардия – патология, которая развивается вследствие недополучения сердечной мышцей кислорода. Эта самая распространенная форма проявления ишемической болезни сердца является для организма своеобразным сигналом о проблемах с сердечным кровообращением, который не должен остаться без внимания. Мужчины страдают приступами стенокардии в 3-4 раза чаще, чем женщины. Обычно заболеванию подвержены люди старше 40-50 лет. Однако в последнее время пациенты заметно помолодели, что не может не вызывать тревогу врачей.
Стенокардия: причины
Основной причиной стенокардии является нарушение кровообращения в коронарных артериях, которые снабжают сердце кислородом и необходимыми питательными веществами. Часто виной всему становятся атеросклеротические бляшки, выстилающие стенки сосудов подобно тому, как постепенно на стенках чайника образуется накипь. Приступ возникает, когда просвет артерии сужается более чем на 70%. Кроме того, патологию может вызвать и внезапное длительное сокращение сосудов сердца (спазм).
Как правило, стенокардия заявляет о себе во время физической работы (занятие спортом, тяжелый труд) или в период стрессовой ситуации.

Существует ряд факторов, которые значительно повышают риск развития стенокардии:
- избыточный вес и ожирение;
- злоупотребление никотином и алкоголем;
- образ жизни, характеризующийся недостатком физической активности;
- гипертония;
- повышенный холестерин;
- сахарный диабет;
- генетическая предрасположенность;
- пожилой возраст.
Врожденные пороки и дефекты сердца и сосудов также являются причиной развития стенокардии. Кроме того, существует ряд заболеваний, не затрагивающих напрямую сердечнососудистую систему, но ухудшающих снабжение сердца кровью – это бронхо-легочные болезни, обострения заболеваний желудка и кишечника.
Симптомы стенокардии
Стенокардия проявляется болью, не заметить которую невозможно. Характер ее может быть разным – давящая, колющая, сжимающая, тянущая, сверлящая. Интенсивность тоже варьируется в каждом конкретном случае – от незначительных ощущений до резкой непереносимой боли, от которой хочется стонать и кричать. Иногда симптомом стенокардии является чувство жжения и давления за грудиной.

Болезненные ощущения обычно локализуются в верхней или нижней части грудины (гораздо реже в нижней), по обе стороны от нее или за ней. В крайне редких случаях стенокардия заявляет о себе болью в области эпигастрия – ее можно принять за проявления обострения язвы или симптомы заболевания двенадцатиперстной кишки. Боль отдает преимущественно в левую сторону тела – руку, шею, плечо, спину, лопатку, нижнюю челюсть, мочку уха.
Боль накатывает приступами, которые длятся в среднем не более 5 минут. Если продолжительность приступа превышает 20 минут – это уже может свидетельствовать о переходе приступа стенокардии в острый инфаркт миокарда.
Что касается частоты приступов, то здесь все индивидуально – промежутки между ними порой составляют долгие месяцы, а иногда приступы повторяются по 60 или даже 100 раз за сутки.
Бессменными спутниками приступов стенокардии являются также ощущение надвигающейся катастрофы, паника и страх смерти.
Кроме вышеперечисленных симптомов на стенокардию могут указывать такие признаки, как отдышка и быстрая утомляемость даже при незначительных нагрузках.
Похожие симптомы: не перепутать!
Боль в груди, похожая на ту, что сопровождает приступы стенокардии, может иметь совсем другие причины. Не всегда эти симптомы сигнализируют о проблемах именно с сердечнососудистой системой – существует множество болезней, которые как бы маскируются под стенокардию.
Наиболее частой причиной похожих болей является остеохондроз в районе грудного или шейного отдела позвоночника. Интенсивность дискомфортных ощущений изменяется при поворотах головы, перемене положения тела. В отличие от признаков стенокардии, симптомы остеохондроза заявляют о себе не во время физической нагрузки, а уже после нее.
Такие заболевания желудочно-кишечного тракта, как грыжа отверстия пищевода или эзофагит, тоже могут проявляться через ощущения, напоминающие симптомы стенокардии. При этом человека мучает долгая изжога, а боли в груди появляются, как правило, после еды.
Холецистит, панкреатит и желчнокаменная болезнь сопровождаются болезненными ощущениями, которые часто отдают в область сердца.
Причиной мучительных болей в груди могут стать и различные заболевания мышц, ущемление нервов. Например, с приступом стенокардии часто путают межреберную невралгию.
Вегето-сосудистая дистония хотя и имеет второе имя – сердечный невроз – значительного влияния на работу сердца не оказывает. Однако ее неизменными спутниками являются панические атаки, имитирующие приступ стенокардии. У человека учащается сердцебиение, появляется боль в груди, повышается потоотделение, ощущается нехватка воздуха. Но лечением этого заболевания должен заниматься не кардиолог, а невропатолог.
Виды стенокардии
Выделяется несколько разновидностей стенокардии.
Стабильная стенокардия возникает, когда просвет сосудов сужается на 50-70% вследствие нарастания на их стенках атеросклеротических бляшек. При отсутствии соответствующего лечения патология прогрессирует, бляшки повреждаются, на них формируются тромбы, просвет артерий становится все уже. В результате учащаются приступы стенокардии, они возникают уже при минимальных нагрузках или даже в состоянии покоя. Существует четыре функциональных класса стабильной стенокардии (или, как ее еще называют, стенокардии напряжения), которые характеризуются различной степенью тяжести.
Первый функциональный класс отличается достаточно редким возникновением приступов загрудинных болей. Как правило, они беспокоят человека в процессе выполнения посильной физической нагрузки в быстром темпе.
Второй функциональный класс вызывает приступы и боли при подъеме по ступеням, ходьбе быстрым шагом, после обильной трапезы. Провоцирующими факторами здесь часто выступают морозная погода и ветер.
Третий функциональный класс уже сопряжен со значительным ограничением физической активности. Приступы заметно влияют на качество жизни – человек страдает от болей уже при обычной ходьбе на недалекие расстояния. Иногда патологию обостряет просто выход на улицу в холодную погоду, подъем по лестнице даже на первый этаж, малейшие волнения.
Четвертый функциональный класс характеризуется полной неспособностью больного к каким бы то ни было нагрузкам. Приступы развиваются и в состоянии покоя без предшествующих эмоциональных встрясок и стрессовых ситуаций.
Следующий вид – нестабильная стенокардия – является бесспорным показанием к срочной госпитализации. Эта разновидность патологии отличается непредсказуемым и изменчивым поведением, отсюда и ее название. Часто врачи приравнивают нестабильную стенокардию к прединкфартному состоянию.
Итак, в каких же случаях стенокардию классифицируют как нестабильную:
- если приступы возникли впервые и заявили о себе менее месяца назад;
- если имеет место быстрое прогрессирование заболевания, при котором учащается количество приступов и нарастает их интенсивность;
- если приступы начинают беспокоить человека, даже когда он находится в состоянии покоя;
- если стенокардия проявляется в течение двух недель после того, как человек перенес инфаркт.
Существует еще и так называемая вариантная стенокардия, которая чаще всего заявляет о себе в ночные часы или ранним утром. Приступы проявляются, когда пациент находится в состоянии покоя. Они длятся в среднем около 3-5 минут. Их провоцирует внезапный спазм коронарных артерий. При этом стенки сосудов могут быть загружены бляшками, но иногда они абсолютно чисты.
Стенокардия: что надо делать?

Итак, что же делать, если Вы понимаете, что начинается приступ стенокардии? В первую очередь, необходимо сразу же прекратить любую физическую нагрузку. Если Вы идете – надо остановиться, а лучше сесть. В некоторых случаях уже этого достаточно чтобы нормализовать ситуацию.
Следующее действие – прием нитроглицерина таким образом и в той дозировке, что предписывал Вам доктор. Стоит помнить, что этот препарат может стать причиной резкого снижения артериального давления. Результатом таких внезапных изменений в организме являются головокружения и даже обмороки. Поэтому обязательно нужно присесть.
Если спустя 5 минут приступ не купирован, нужно повторить процедуру. В том случае, если нитроглицерин не оказывает никакого действия, и боль беспокоит Вас уже более 15 минут, незамедлительно вызывайте скорую. Затянувшийся приступ стенокардии угрожает серьезными последствиями вплоть до летального исхода.
Стенокардия и ее осложнения
Самым серьезным осложнением при длительном приступе стенокардии является инфаркт миокарда. Это крайне опасное состояние часто имеет необратимые последствия и является достаточно распространенной причиной высокой смертности людей в возрасте старше 45-50 лет (особенно это касается мужчин). В качестве отдаленных последствий стенокардии можно назвать хроническую сердечную недостаточность и кардиосклероз, которые значительно снижают качество жизни пациента.
Лечение стенокардии
Итак, стенокардия – это крик организма о помощи, это сигнал, указывающий на серьезные проблемы сердечнососудистой системы. Патология нуждается в медицинском контроле и квалифицированном лечении, целями которого являются:
- купирование приступов;
- выявление и лечение заболеваний, способствующих развитию стенокардии;
- предупреждение развития осложнений (в первую очередь, инфаркта миокарда);
- улучшение качества жизни пациента посредством снижения частоты и интенсивности приступов.
Врач на основании тщательного обследования пациента подберет грамотное медикаментозное лечение. Как правило, не обходится без приема антиангинальных препаратов, которые снижают потребность в кислороде сердечной мышцы. Часто в схеме медикаментозного лечения целесообразно присутствие и антисклеротических средств. Доктор также объяснит пациенту правила использования средства первой помощи при появлении симптомов приступа стенокардии – нитроглицерина.
В особо тяжелых случаях, когда не удается купировать риск развития инфаркта миокарда, лечащий врач принимает решение о необходимости оперативного вмешательства. Как правило, пациенту требуется аортокоронарное шунтирование или баллонная ангиопластика.
Профилактика стенокардии
Для здоровья всей сердечнососудистой системы необходимо исключить влияние как можно большего числа факторов, которые повышают риск развития стенокардии и сопутствующих этому состоянию осложнений.
Изменение некоторых условий, грозящих стенокардией, находится вне зоны наших возможностей – прежде всего речь здесь идет о возрасте и поле. Но все-таки каждый из нас в состоянии сделать многое, чтобы уберечь себя от серьезных проблем со здоровьем.
 Правильно питайтесь. Так Вы избежите проблем с лишним весом, нормализуете уровень холестерина в крови и обеспечите организм необходимыми витаминами и микроэлементами.
Правильно питайтесь. Так Вы избежите проблем с лишним весом, нормализуете уровень холестерина в крови и обеспечите организм необходимыми витаминами и микроэлементами.- Откажитесь от вредных привычек. Злоупотребление алкоголем и сигаретами оказывает губительное воздействие на весь организм. Значительный удар на себя, в том числе, принимает сердечнососудистая система.
- Активный образ жизни. Люди, ведущие малоподвижный образ жизни, рано или поздно наживут себе проблемы с кровообращением. Активный образ жизни подразумевает регулярные и умеренные физические нагрузки. Если проблемы с сердцем и сосудами уже заявили о себе, стоит обратиться за помощью к специалисту ЛФК, который и подберет для Вас оптимальную нагрузку.
- Не запускайте здоровье. Повышенное артериальное давление, сахарный диабет, заболевания легких и бронхов. При отсутствии своевременного грамотного лечения все это может стать причиной развития стенокардии.
Лучше всего профилактику стенокардии начинать с самого раннего возраста. Чаще рассказывайте детям о том, чем опасно курение, не перекармливайте малышей, приобщайте их к спорту.
Все эти профилактические меры необходимо соблюдать и в процессе лечения уже развившейся стенокардии. Они являются частью терапевтической помощи пациенту. Вряд ли можно говорить о радужных прогнозах, если больной не пересмотрит свой образ жизни.
Прогноз
Течение стенокардии весьма индивидуально в каждом конкретном случае. Кто-то годами обходится без ухудшения клинической картины, для других характерно быстрое развитие заболевания, приводящее к инфаркту миокарда и даже летальному исходу. Существует множество факторов, позволяющих врачу сделать выводы о прогнозе и шансах конкретного пациента. Это и степень поражения коронарных артерий, и переносимость физической нагрузки, и особенности сократительной способности миокарда. Значительно улучшает прогноз адекватное состоянию пациента лечение и выполнение им всех предписаний.
Стенокардия – достаточно распространенное в наше время заболевание. Если раньше проблемы с сердцем в основном возникали у людей, перешагнувших 50-летний рубеж, сейчас пациенты стремительно молодеют. Приступы стенокардии регистрируются даже у детей (особенно у подростков). Это опасное состояние, которое не дает человеку в полной мере наслаждаться жизнью, ограничивает его физическую активность и в тяжелых случаях может привести к инвалидности или стать причиной летального исхода. Вот почему сегодня каждый должен знать о симптомах стенокардии, а также о ее профилактике.
Стенокардия: причины, симптомы, первая помощь и профилактика
Слово «стенокардия» имеет греческое происхождение: «steno» означает сужение, стеснение, а «cardia» — сердце. Дословно – «стеснение сердца». Понятие стенокардии связано с понятием ишемической болезни сердца (ИБС) – заболевания сердца, при котором доставка крови к сердечной мышце прекращается или уменьшается из-за патологических процессов в коронарных (венечных) артериях, питающих сердце. Снижение кровотока приводит к нарушению работы сердца, которое требует для выполнения своих функций достаточное количество кислорода, переносимого с кровью. В условиях недостатка кислорода периодически возникают приступы загрудинной боли – стенокардия.
Как заболевание, стенокардия известна очень давно. Знаменитый древнегреческий врач, «отец медицины» Гиппократ (460 г. до н.э. – 357-356 г. до н.э.) указывал на опасность, порою смертельную, частых приступов внезапной боли в груди. Римский философ-стоик, поэт и государственный деятель Луций Анней Сенека (4 г. до н.э. – 65 г. н.э.) писал о приступе стенокардии: «При любой другой болезни чувствуешь себя больным, а при «грудной жабе» — умирающим, потому что боли хоть и короткие, но сильные, как шторм». «Грудная жаба» — устаревшее название стенокардии. Оно было предложено английским врачом Уильямом Геберденом (1710 – 1801 гг.). В 1768 году он так описал приступ стенокардии: «Если же боли в груди очень сильные и необычные… сопровождаются удушьем и чувством страха… то они представляют серьезную опасность, и их можно назвать… «грудная жаба»… Чаще всего они возникают при ходьбе (особенно в гору) и вскоре после приема пищи в виде болезненных и крайне неприятных ощущений в груди, которые все усиливаются и не проходят. Человеку кажется, что он вот-вот умрет, но, когда он останавливается, чувство стеснения в груди проходит, и в перерывах между приступами пациент чувствует себя вполне неплохо. Иногда боль возникает в верхней, иногда – в средней, а иногда – в нижней части грудины и чаще располагается слева, чем справа, от нее. Очень часто она распространяется в левое плечо. Если болезнь продолжается год и более, то возникающая при ходьбе боль уже не проходит после остановки. Более того, она может возникать даже тогда, когда человек лежит, особенно на левом боку, и вынуждает его подняться с постели».
Причины возникновения стенокардии
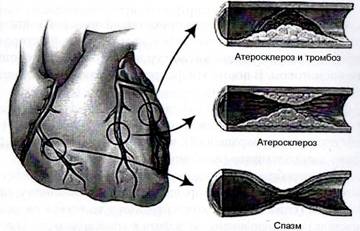
Пожалуй, основной причиной стенокардии является сужение просвета коронарных артерий (их спазм), возникающее на фоне патологических процессов в этих артериях. В результате спазма появляется несоответствие между потребностью миокарда в кислороде и его доставкой. Самым частым (92%) патологическим процессом – причиной спазма артерий – является атеросклероз, иногда он может сочетаться с тромбозом. Другой причиной стеноза может быть нарушение функции эндотелия (внутренней оболочки) сосудов.
Рис. 1. Причины сужения коронарных артерий.
В последние годы исследователи определили факторы риска, способные привести к коронарному атеросклерозу. Все они делятся на 3 основные группы.
1 группа – образ жизни.
Факторы риска этой группы являются модифицируемыми, т.е. изменяемыми:
- диета с высоким содержанием холестерина (яичные желтки, икра, сыры, маргарин, свинина и др.);
- табакокурение;
- чрезмерное употребление алкоголя;
- низкая физическая активность (гиподинамия).
2 группа – физиологические характеристики, которые тоже являются модифицируемыми признаками:
- повышенный уровень общего холестерина в плазме крови (в норме он должен быть 3,6-5,2 ммоль/л);
- повышенное артериальное давление;
- низкий уровень «полезного» холестерина (холестерина ЛПВП);
- повышенный уровень триглицеридов в плазме крови (норма – менее 1,7 ммоль/л);
- сахарный диабет;
- ожирение.
3 группа – личностные характеристики (немодифицируемые факторы):
- возраст (старше 45 лет у мужчин и 55 лет у женщин);
- мужской пол;
- отягощенный семейный анамнез в отношении атеросклероза.
Сочетание нескольких факторов риска значительно увеличивает вероятность развития атеросклероза и, как следствие, ИБС и ее формы – стенокардии. На сегодняшний день ИБС является главной причиной смертности населения. По данным ГНИЦ (Государственный научно-исследовательский центр) профилактической медицины в России около 10 млн трудоспособного населения страдают ИБС. Нужно иметь в виду, что стенокардия как начало ИБС встречается почти у 50% пациентов. При этом около 40-50% этих людей знают об имеющейся у них болезни, тогда как 50-60% случаев заболевания остается нераспознанным и нелеченным. Именно по этим причинам очень важно вовремя распознать стенокардию и обратиться за помощью к врачу.
Симптомы стенокардии
Основной симптом стенокардии – боль, у которой есть характерные черты:
- она приступообразная;
- по характеру – давящая, сжимающая;
- локализуется в верхней или средней части грудины;
- боль отдает в левую руку;
- боль нарастает постепенно и быстро прекращается после приема нитроглицерина или устранения причины, ее вызвавшей.
Спровоцировать приступ боли могут:
- быстрая ходьба, подъем по лестнице, перенос тяжестей;
- повышение артериального давления;
- холод;
- обильный прием пищи;
- эмоциональный стресс.
Первая помощь при стенокардии:
- Принять комфортное удобное положение, оптимально – сидячее.
- Принять нитроглицерин: 1 таблетка под язык или 1-2 капли 1 % раствора нитроглицерина на кусочке сахара, который необходимо также положить под язык. Принимать препарат нужно сразу при появлении боли. Можно принять ½ таблетки, если препарат вызывает сильную головную боль.
- Если через 5 минут после приема нитроглицерина боль не прекратилась, можно принять препарат повторно, но не повторять более 3-х раз!
- Для уменьшения головной боли, которая иногда наблюдается при приеме нитроглицерина, можно принять валидол (под язык), цитрамон (внутрь), выпить горячий чай. При сильной головной боли вместо нитроглицерина можно использовать сиднофарм (1 таблетка=2 мг под язык) или корватон (1 таблетка=2 мг под язык).
- При учащенном сердцебиении (тахикардии) принять анаприлин до 40 мг под язык.
- Если после повторного приема препаратов боль не проходит, и более того, развиваются такие симптомы, как:
- усиление болей в области сердца;
- резкая слабость;
- затруднение дыхания;
- холодный обильный пот;
следует вызвать скорую медицинскую помощь, поскольку существуют риск возникновения инфаркта миокарда.
Профилактика стенокардии
Лечение приступа стенокардии, безусловно, является важным звеном в предупреждении прогрессирования ИБС и развития осложнений. Лечение ведется по трем направлениям:
- воздействие на модифицируемые факторы риска;
- медикаментозное лечение;
- хирургические методы.
Второе и третье наплавление осуществляются только при помощи врача-специалиста, а вот повлиять на факторы риска может каждый человек.
В рекомендациях Американского колледжа кардиологов приведен список мероприятий, полезность и эффективность которых с целью предупреждения стенокардии и ИБС доказана и не вызывает сомнений у экспертов. К таким мероприятиям относятся:
- Лечение артериальной гипертонии, при этом целевым уровнем давления являются цифры ниже 130/80 мм.рт.ст. Предпочтение отдается таким группам препаратов, как β-адреноблокаторы, антагонисты кальция, ингибиторы АПФ. Медикаментозное лечение подбирается врачом!
- Отказ от курения. У курящих людей риск развития инфаркта миокарда (острой формы ИБС) в 2 раза выше, чем у некурящих, а риск внезапной смерти – в 2-4 раза. Интересный факт: риск развития ИБС, вызванный курением, полностью устраняется через 2-3 года, после того, как человек прекращает курить.
- Лечение (адекватная компенсация) сахарного диабета. Некомпенсированный сахарный диабет, как сопутствующее заболевание, ускоряет прогрессирование коронарного атеросклероза и, как следствие, стенокардии. Сахарный диабет 2 типа увеличивает риск смерти в 2 раза у мужчин и в 4 раза у женщин. А при сахарном диабете 1 типа этот риск увеличивается в 3-10 раз, поэтому необходимость оптимальной сахароснижающей терапии общепризнанна.
- Физические тренировки. У людей с преимущественно сидячим образом жизни риск развития ИБС увеличен в 1,5-2 раза. Эксперты рекомендуют заниматься физическими упражнениями по 30 минут не менее 4 раз в неделю, а еще лучше каждый день. Самыми лучшими видами спорта, благоприятно влияющими на весь организм, считаются плавание, бег трусцой, скандинавская ходьба, гимнастика, аэробика, велоспорт. Помните: лучшее лекарство для сердца – это тренировать его выносливость.
- Гиполипидемическая терапия (терапия, направленная на снижение уровня липидов в крови) назначается врачом и является важным компонентом лечения ИБС.
- Снижение избыточной массы тела при наличии артериальной гипертонии – важная составная часть лечения пациентов с ИБС. Важно придерживаться гипокаллорийной диеты с достаточным количеством растительных продуктов, богатых клетчаткой.
Очень интересную зависимость риска ИБС от алкоголя обнаружили эксперты, проведя анализ, объединивший результаты 34 исследований разных стран (США, Англия, Япония, Германия, Россия, Франция, Австралия и многие другие). Ученые пришли к выводу, что умеренное потребление алкоголя снижает смертность от ИБС. Эксперты описали так называемую U- или J-образную кривую взаимосвязи между уровнем потребления алкоголя и смертностью от ИБС.
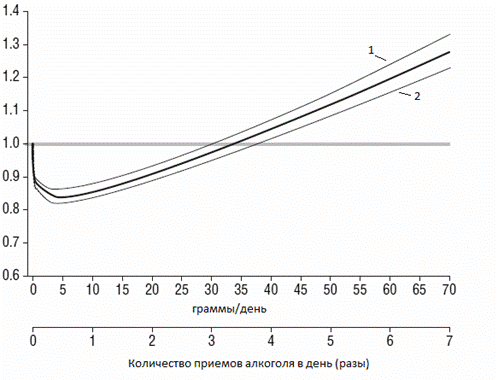
Рис. 2. J-образная кривая зависимости риска ИБС от алкоголя.
1 – группа людей, злоупотребляющих алкоголем;
2 – группа людей, умеренно употребляющих алкоголь;
жирная линия – совсем не употребляющие алкоголь.
Из графика видно, что имеется повышенный риск среди людей абсолютно не употребляющих алкоголь и у чрезмерно пьющих по сравнению с умеренно пьющими. Под умеренным потреблением алкоголя понимают не более 1 жидкой унции (28,41 мл) чистого этилового спирта в сутки. Согласно исследованию, потребление 10-30 г абсолютного алкоголя в день снижает риск ИБС на 20-50%, а инсульта и внезапной коронарной смерти – на 20-30%. Этот феномен назвали «французским парадоксом», т.к. во Франции сравнительно меньше распространены болезни сердца (уровень смертности от сердечно-сосудистых заболеваний там в 2,5 раза ниже, чем, к примеру, в Великобритании). Этот парадокс объясняют тем, что французы потребляют много красного вина.
Также из графика следует, что смертность минимальна при потреблении алкоголя в среднем 5-10 граммов, а относительно безопасные дозы, при которых смертность одинакова во всех группах исследования – 30-40 граммов этанола.
Спорным остается и вопрос о влиянии психосоциальных факторов на риск развития ИБС. Книга Экклезиаста учит: «Зависть и гнев укорачивают жизнь». Многие убедительные научные данные говорят о том, что враждебность, гнев, злость, возможно, связаны с риском ИБС, но окончательные выводы пока не сделаны. Связь ИБС со стрессом прослеживается в том, что, находясь в расстроенных чувствах, человек много курит, пьет, переедает, бросает занятия спортом – а все это непосредственно повышает риск ИБС. Поэтому для профилактики развития ИБС рекомендуются релаксация и психотренинг как метод снижения хронического стресса.
Заключение
Ишемическая болезнь сердца – грозное заболевание, находящееся на первом месте в структуре смертности. Стенокардия – клинический синдром ИБС, который с течением времени переходит в клиническую форму ИБС и становится болезнью. Здоровье человек во многом зависит от него самого.
По данным Всемирной Организации Здравоохранения (ВОЗ), здоровье человека на 20% определяется наследственностью, на 10% зависит от медицинского обслуживания, 20% отводится на влияние экологической обстановки и 50% здоровья каждого человека – результат его образа жизни.
Собственное здоровье находится в руках каждого человека, мы сами во многом определяем, болеть нам или нет, и если болеть, то чем. Намного эффективнее и экономически выгоднее предупреждать болезнь, а не лечить ее. Это относится и к стенокардии. Необходимость вести здоровый образ жизни – не пустые слова. Изменение образа жизни в пользу сохранения здоровья является вполне возможным, реально достижимым и несложным. Все, что требуется от человека, — это его желание. Сложно представить, что желания может не быть.
Что может мотивировать лучше, чем реальная возможность жить здоровой, полноценной жизнью?
Как сохранить качество жизни при стенокардии у пожилых















Стенокардией называется заболевание сердечной мышцы, которое проявляется в виде болевых ощущениях в области грудной клетки или за ней. Данная болезнь в народе называется грудной жабой. Чаще всего стенокардия у пожилых людей проявляется после 60 лет.
Причины заболевания

Стенокардия появляется из-за недостаточного кровообращения миокарда кислородом. Данная ситуация может возникать вследствие сужения просветов сосудов. Сужение происходит по различным причинам, но самая распространённая из них – это отложение атеросклеротических бляшек.
У пожилых людей заболевание появляется из-за снижения сократительной функции левого желудочка сердца. Часто недуг возникает на фоне таких заболеваний, как:
- сосудистая дистония
- анемия
- гипотиреоз
Другие причины развития болезни:
- Ожирение
- Курение
- Повышенный уровень холестерина в крови
- Нахождение в состоянии хронического стресса
- Гиподинамия (снижение силы сокращения мышц)
- Повышенное артериальное давление
- Тромбофлебит
Симптомы стенокардии
Стенокардию легко распознать по симптоматике. У данного заболевания немного симптомов, но они четко выражены, поэтому стенокардию легко отличить от других заболеваний. Недуг характеризуется сжимающей болью в области грудины. Иногда данное заболевание проявляется в виде жжения или дискомфорта в той же области. Реже проявления болезни наблюдаются в области левой руки и предплечья. В области правой руки болевые ощущения возникают крайне редко.

Стенокардия – это болезнь, которая проявляется во время приступов. В их отсутствие никаких симптомов человек у себя не ощущает. Спровоцировать приступ заболевания могут физические упражнения, резкая смена температурного режима, сильное эмоциональное потрясение. Обычно приступ длится от 1 до 15 минут в зависимости от возраста больного и степени тяжести заболевания. Чаще всего предвестникам приступов становится быстрая ходьба, особенно после приёма пищи.
Приступ начинается внезапно для человека. Обычно приступы вызываются дефицитом кислорода. Болевые ощущения обычно прекращаются также внезапно так и начинались. Сегодня для снятия приступов люди, страдающие данным заболеванием, люди принимают нитроглицерин. После приема таблетки боль утихает примерно через 3 минуты.
Существует несколько разновидностей стенокардии, но нетипичная стенокардия обладает весьма специфическими симптомами, такими как:
- Одышка
- Частое сердцебиение
- Слабость
- Тошнота
- Чрезмерное потоотделение
Диагностика и лечение
Диагностика
Диагностикой данного заболевания занимается исключительно врач -кардиолог. Изначально он опрашивает пациента, затем на основании полученных данных анамнеза проводит осмотр.
Для постановки диагноза пациенту необходимо пройти такие исследования, как:
- Электрокардиография
- Холтероское мониторирование ЭКГ
- Велоэргометрия
- Коронарография
- Эхокардиография
Помимо исследований больному потребуется сдать общий и биохимический анализ крови.
Стенокардия – заболевание, которое очень сложно выявить при общем осмотре. Часто многие пациенты путают симптомы с болезнями желудочно-кишечного тракта. Если врач после проводимых исследований не выявил стенокардию, то человек направляется на консультацию к гастроэнтерологу.
Лечение
Для снятия боли во время приступов используются таблетки нитроглицерина. Данное лекарственное средство расширяет просвет коронарных сосудов и способствует увеличению притока крови к миокарду.
Медикаментозное лечение стенокардии в пожилом возрасте подразумевает под собой приём сразу нескольких лекарств. Схема лечения включает приём нитратов, блокаторов адренорецепторов, антагонистов кальциевых каналов и диуретиков.
Таблица: препараты для лечения
| Группа препаратов | Предназначение медикамента | Лекарственные препараты |
| Нитраты | Применяются для снятия болезненных ощущений и расслабления миокарда |
|
| Блокаторы адренорецепторов | Применяются для снижения сердечных сокращений |
|
| Антагонисты кальциевых каналов | Предназначены для вызова спазм артерий |
|
| Диуретики | Мочегонные средства, предназначенные для снятия отёчности со стенок сосудов |
|
Профилактические меры
Профилактика стенокардии у пожилых людей заключается в:
- Отказе от курения
- Соблюдении правильного питания
- Занятиях лечебной физкультурой
- Контроле за весом
Для профилактики рекомендовано исключить из рациона продукты с высоким содержанием холестерина и больше гулять пешком на свежем воздухе.
Заключение
Лечение стенокардии у пожилых людей стоит начинать сразу же после постановки диагноза. Данное заболевание указывает на высокий риск развития инфаркта миокарда.




