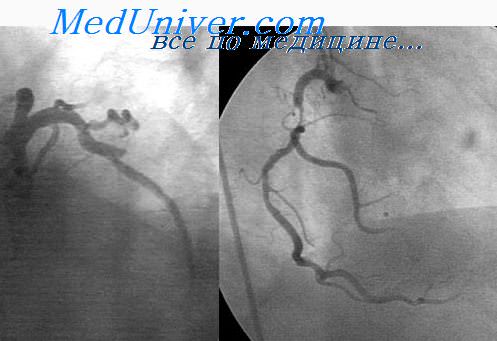
Стенокардия в пожилом возрасте: причины, виды, купирование, лечение
Стенокардия – это одна из форм ишемической болезни сердца, которая вызвана недостаточным снабжением миокарда кислородом без развития некроза, то есть без гибели клеток сердечной мышцы. Ишемия возникает из-за дисбалансом между потребностью сердечной мышцы в кислороде и его реальным количеством. Причиной такого дисбаланса становится снижение притока крови к сердцу по коронарным артериям. Стенокардия проявляется приступообразной болью или ощущением дискомфорта в грудной клетке, обычно при физической или эмоциональной нагрузке. Причем, в отличие от инфаркта боль при стенокардии проходит в течение нескольких минут после прекращения действия фактора, ее спровоцировавшего, или в первые же минуты после приема нитроглицерина (или аналогичных средств в спреях).
Механизмы возникновения и классификация стенокардии
Развитие стенокардии обусловлено 2 главными механизмами:
- Атеросклероз коронарных артерий. Это самая частая причина ишемических явлений в миокарде. При этом клинические симптомы появляются при сужении просвета венечной артерии более чем на 50%. У некоторых людей боль при физической нагрузке появляется лишь тогда, когда перекрыто около 70% просвета артерии.
- Ангиоспазм. Спазм сосудов может сочетаться с их атеросклеротическим поражением, либо возникать в неизмененных артериях в результате нарушения функции внутренней оболочки сосудов (эндотелия). Для этого механизма характерны приступы, не связанные с физической нагрузкой, часто они возникают по ночам.
Выделяют следующие варианты стенокардии:
- Стабильная стенокардия напряжения.
- Нестабильная стенокардия.
- впервые возникшая;
- прогрессирующая;
- ранняя постинфарктная или послеоперационная.
- Спонтанная стенокардия
- Микроваскулярная стенокардия (Х-синдром)
Стабильная стенокардия напряжения
Стабильной считается стенокардия продолжительностью более одного месяца. Обязательным условием является стереотипность болевых приступов при одинаковой физической нагрузке. Не увеличивается частота приступов, не снижается переносимость нагрузок. Если, например, приступ возникает при подъеме пешком на третий этаж, то каждый раз, когда больной стабильной стенокардией вынужден это проделать, приступ неизбежен. Но если однажды он вдруг возник на втором этаже – есть повод для срочного визита к врачу: стенокардия перестала быть стабильной и перешла в прогрессирующую.
Типичная ангинозная боль сжимающая, давящая, приступообразная. В нетипичных вариантах пациенты могут описывать болевые ощущения как жгучие, жалящие, режущие, пронизывающие насквозь.
Боль при стенокардии чаще всего глубокая, возникает за грудиной, начиная от верхней ее трети и постепенно распространяясь на всю прекардиальную область. Несколько реже она появляется слева от грудины или в эпигастрии (под ложечкой). Боль иррадиирует в левую лопатку, левое плечо, левую руку и идет по локтевому ее краю к мизинцу. Кроме того, болевые ощущения могут распространяться в область шеи, нижнюю челюсть и зубы. В редких случаях отмечается иррадиация в правые отделы грудной клетки, правое плечо, лопатку и даже в поясницу. Считается, чем тяжелее приступ, тем обширней зона иррадиации, однако такая закономерность возникает не всегда.
При атипичной форме боль за грудиной может отсутствовать, а локализоваться исключительно в зоне иррадиации.

Интенсивность болевого синдрома при стенокардии достаточно высокая, но разные люди переживают ее по-разному, в зависимости от болевого порога и способности организма синтезировать опиаты – естественные обезболивающие. Как правило, женщины оценивают интенсивность боли ниже, чем мужчины. При возникновении приступа больные резко останавливаются, как бы замирая, и стараются не двигаться, нередко они прижимают сжатую в кулак руку к груди. Болевой синдром часто сопровождается сухостью во рту, холодным потом, побледнением кожи, учащением дыхания, страхом смерти.
Главные провокаторы стенокардитического приступа:
- физическая нагрузка,
- эмоциональный стресс,
- тахикардия,
- подъем артериального давления.
Дополнительные факторы, способствующие возникновению приступа:
- воздействие холода,
- половой акт,
- курение,
- обострение сопутствующих заболеваний (язва желудка или 12-перстной кишки, холецистит, панкреатит и др.),
- употребление некоторых наркотических веществ (кокаина).
Связь боли с нагрузкой – один из важнейших диагностических признаков стенокардии. Интенсивность и объем нагрузки, вызывающей болевой приступ, различен у разных людей и зависит от тяжести заболевания и степени сужения венечных артерий.
Переносимость физических нагрузок лежит в основе деления стенокардии по функциональным классам.
- ФК I, он же латентная стенокардия. Никак не проявляется в повседневной жизни, приступ возникает только при экстремальных нагрузках.
- ФК II. Приступ провоцирует повседневная нагрузка: подъем в гору или более чем на 2 лестничных пролета; обильная еда, психоэмоциональный стресс.
- ФК III. Из-за приступов приходится ограничивать физическую активность: ходить не более чем на 500 метров, не подниматься по лестницам (уже первые два пролета могут вызвать приступ).
- ФК IV. Обычно возникает после инфаркта или на фоне сердечной недостаточности. Минимальная нагрузка вызывает боль, приступы могут появиться даже в покое.
Наиболее часто боль за грудиной появляется при ходьбе или подъеме по лестнице, что заставляет человека сделать остановку. Во время паузы дискомфорт уходит, и больной снова продолжает движение. Некоторые пациенты отмечают ухудшение состояния по утрам: болевые приступы возникают во время сборов на работу, при бритье, поспешной еде. Многие больные отмечают развитие стенокардии на фоне выраженного эмоционального стресса.
Нетяжелая стенокардия характеризуется появлением дискомфорта в груди только при очень интенсивной нагрузке.
Боль при стенокардии может длится от 1 до 15 минут, но в среднем продолжительность приступа составляет 2-5 минут. Болевые ощущения в течение приступа постепенно нарастают и, достигнув кульминации, исчезают.
Прекращение нагрузки приводит к купированию боли в течение 1-2 минут. Прием нитроглицерина прекращает приступ за время от 30 секунд до 5 минут. Это две важнейшие особенности стенокардии, которые отличают ее от инфаркта миокарда.
Нестабильная стенокардия
Нестабильная стенокардия – это выраженное обострение ИБС. Оно может стать первым проявлением этой болезни (если до сих пор человек считал себя здоровым). У тех, кто уже знает о своей болезни, переход стенокардию в нестабильную проявляется качественным изменением ангинозных приступов: они становятся сильнее, продолжительнее, при меньшей чем обычно нагрузке. При этом резко возрастает риск инфаркта миокарда.

Впервые возникшая стенокардия. Впервые возникшей считается стенокардия на протяжении одного месяца с момента появления первого приступа. Ее клинические проявления соответствуют стабильной стенокардии. Однако течение может быть очень вариабельным. В одних случаях она изначально приобретает стабильный характер, в других – отмечается прогрессирующее течение с риском перерасти в инфаркт.
Прогрессирующая стенокардия сейчас считается одной из форм острого коронарного синдрома (в который входят, собственно, стенокардия и острый инфаркт миокарда). Как уже было сказано, при прогрессирующей стенокардии увеличивается частота и продолжительность приступов, снижается переносимость физической нагрузки (боль возникает при меньшей, чем в стабильный период, нагрузке). Отмечается расширение зон иррадиации, т.е. боль отдает в те области, где раньше ее не наблюдалось. Прием нитроглицерина полностью не снимает приступ, а количество потребляемых таблеток в сутки резко возрастает.
Ранняя постинфарктная или послеоперационная стенокардия.
Стенокардия, возникающая в течение одного месяца после перенесенного инфаркта миокарда, называется ранней постинфарктной. Послеоперационная стенокардия развивается в течение 2 недель – 6 месяцев после проведения ангиопластики, или в позднем послеоперационном периоде после выполнения аорто-коронарного шунтирования. Эти формы нестабильной стенокардии являются неблагоприятным прогностическим признаком с высоким риском кардиальной смерти.
Все пациенты с нестабильной стенокардией должны быть госпитализированы для стабилизации состояния и предотвращения инфаркта миокарда.
Спонтанная стенокардия
Особенностью спонтанной стенокардии является отсутствие связи с физической нагрузкой и другими провоцирующими факторами. Ангинозные приступы возникают в покое, чаще в ночное время или утром при пробуждении. Данный тип стенокардии проявляется серией болевых эпизодов (обычно 3-5), которые сменяются короткими паузами. Нередко такая стенокардия сочетается со стабильной и сопровождается различными нарушениями ритма.
Смотрите также:
У значительного числа пациентов со спонтанной стенокардией выявляется стенозирующий коронарный атеросклероз. Однако в некоторых случаях вазоспазм развивается на неизмененных сосудах, такая форма заболевания называется вариантной, или стенокардией Принцметала. Предположительно, причиной ангиоспазма служит эндотелиальная дисфункция.
Микроваскулярная стенокардия (кардиальный Х-синдром)
Данная форма ИБС стала известна лишь после введения в клиническую практику селективной ангиографии. Развитие Х-синдрома связано с поражением мелких сосудов сердца при сохранности основных стволов венечных артерий. Заболевание чаще развивается у женщин в период перименопаузы еще до наступления климакса.
Клиническая картина кардиального Х-синдрома значительно отличается от стенокардии напряжения:
- боль чаще имеет атипичную локализацию,
- ее длительность превышает 30 мин, боль сохраняется даже после прекращения нагрузки,
- ангинозный приступ чаще провоцируется эмоциональным стрессом нежели физическим усилием,
- боль может появиться в покое,
- прием нитроглицерина плохо купирует боль,
- характерно изменение эмоционального статуса у пациентов (тревога, панические атаки, депрессия, подавленность, раздражительность).
- изменение эмоционального статуса пациентов (тревога, подавленность, раздражительность, панические атаки, депрессия).
Что делать во время приступа
Если появилась боль за грудиной, в первую очередь необходимо прекратить физическую нагрузку и по возможности сесть. Ноги должны быть опущены вниз, это помогает уменьшить нагрузку на сердце за счет снижения венозного возврата («лишняя» кровь задерживается в венах ног). Поэтому укладывать больного в кровать не стоит.
Далее следует взять под язык таблетку нитроглицерина или воспользоваться спреем. Эффект обычно наступает в течение 1-3 минут. Если боль не уменьшилась необходимо повторное применение препарата. Допускается прием не более 3-х таблеток нитроглицерина с интервалом 5 минут.
Следует помнить о побочных явлениях нитроглицерина:
- умеренная или сильная головная боль, чувство распирания в голове,
- жжение во рту,
- покраснение лица,
- понижение артериального давления,
- головокружение.
Появление этих признаков означает, что нитроглицерин начал действовать. Для предотвращения головной боли вместе с нитроглицерином рекомендуется принять таблетку валидола.

Лечение
Лечение стенокардии в первую очередь направлено на предупреждение сердечно-сосудистых катастроф и увеличение продолжительности жизни больного. Другая немаловажная задача – уменьшение количества и интенсивности ангинозных приступов, что улучшает качество жизни пациента.
Комплекс мероприятий по лечению стенокардии включает немедикаментозные методы, направленные на устранение факторов риска атеросклероза, прием лекарственных препаратов и, при наличии показаний, хирургическое вмешательство.
Немедикаментозная терапия предусматривает:
- прекращение курения,
- нормализация массы тела (потеря веса должна составлять не более килограмма в неделю),
- контроль артериального давления с достижением целевых уровней (напоминаем: лечение от гипертонии – пожизненное, лекарства нужно принимать постоянно),
- соблюдение гипохолестериновой диеты,
- повышение физической активности с индивидуальным подбором допустимой нагрузки,
- контроль уровня глюкозы при сахарном диабете,
- коррекцию психоневротических расстройств (антидепрессанты улучшают качество жизни и уменьшают выраженность проявлений стенокардии).
Медикаментозная терапия. Приоритет в лечении стабильной стенокардии принадлежит препаратам, которые достоверно улучшают выживаемость больных, снижают риск инфаркта миокарда и внезапной сердечной смерти. К ним относят:
- дезагреганты (аспирин, клопидрогель),
- липиднормализующие препараты (статины, никотиновая кислота),
- ингибиторы АПФ (периндоприл, рамиприл),
- бета-адреноблокаторы (при наличии инфаркта миокарда в анамнезе).
Эти препараты, если нет противопоказаний, рекомендованы всем пациентам со стенокардией.
Для улучшения качества жизни и снижения частоты осложнений применяют лекарственные средства из следующих фармакологических групп:
- бета-адреноблокаторы (биспоролол, атенолол);
- антагонисты кальция (верапамил, нифедипин),
- нитраты и нитратоподобные средства длительного действия,
- миокардиальные цитопротекторы – препараты, защищающие клетки мышцы сердца от недостатка кислорода (триметазидин, мельдоний, коэнзим Q, антиоксиданты).
При неэффективности монотерапии назначаются различные комбинации препаратов.

Хирургическое лечение.Операции по реваскуляризации миокарда у больных со стабильной стенокардией значительно уменьшают симптоматику заболевания, а при обширной ишемии улучшают жизненный прогноз.
Коронарная ангиопластика (стентирование, балонная дилятация).Суть этого метода заключается в восстановлении нарушенного кровотока в коронарных артериях. Операция малоинвазивная, проводится под рентген-контролем.
Шунтирование (аортокоронарное, маммарокоронарное).Кровоснабжение миокарда осуществляется в обход пораженных участков венечных артерий, с использованием собственных артерий и вен.
Лечение спонтанной стенокардии. Терапия спонтанной стенокардии заключается в устранении факторов, провоцирующих спазм сосудов.
В качестве медикаментозного лечения применяются антагонисты кальция и нитраты, либо же их комбинация.
Лечение Х-синдрома
Лечение микроваскулярной стенокардии вызывает некоторые трудности. Основной целью терапии является устранение симптомов болезни. Лечение следует начинать с нитратов т.к. их эффективность отмечалась приблизительно у половины больных, при отсутствии эффекта следует применять антагонисты кальция. По некоторым данным отмечается уменьшение клинических проявлений при использовании ингибиторов АПФ, триметазидина.
Для получения стойкого продолжительного результата в комплекс лечебных мероприятий следует включить анальгетики, психотерапевтические методы, физические тренировки.
Как сохранить качество жизни при стенокардии у пожилых
Если ИБС (ишемическая болезнь сердца) в более молодом возрасте считается прерогативой мужчин, то в возрастной группе людей от 65 до 70 лет недуг теряет гендерную принадлежность и частота заболеваемости у обоих полов сравнивается. Стенокардия – наиболее частая причина обращения за медицинской помощью среди людей преклонного возраста.

Стенокардия у пожилых
Это связано с ремоделированием сердца, как органа-насоса. При этом многие люди продолжают вести активный образ жизни, путешествовать, организовывать быт. Так стенокардия у пожилых представителей современного общества требует лечения? Давайте об этом поговорим подробнее.
Причины
Стенокардия у пожилых людей развивается по причине накопления атеросклеротических бляшек в венечных сосудах сердца. Реже основной причиной выступает спазм кровеносных магистралей. Процессы ишемии наступают при условии недостатка кислорода, когда его потребление превышает объемы доставки к миокарду. Перечислим самые распространенные факторы, провоцирующие болезнь:
- преклонный возраст;
- повышенное содержание холестерина и/или мочевой кислоты в крови;
- стойкое повышение АД (артериальная гипертензия);
- табакокурение. Чем больше стаж курильщика, тем выше риск возникновения патологии;
- малоподвижность. Она играет большую роль в пожилом возрасте, а в старческом – несколько утрачивает свое негативное воздействие;
- повышенные цифры глюкозы крови;
- тромбообразование без наличия кровотечения;
- избыток массы тела;
- низкая стрессоустойчивость, длительные стрессовые состояния;
- отягощенный наследственный фактор.
Для пожилых людей опасно иметь тяжелые обструкции дыхательных органов, патологии щитовидки. Роковую роль может сыграть употребление соленой и/или обедненной витаминами пищи, злоупотребление спиртосодержащими напитками. Небезопасен и уксус, он может провоцировать ухудшение состояния здоровья у пациента.



Диагностика
При диагностике стенокардии в пожилом возрасте нельзя ориентироваться только на частоту приступов. Для установления диагноза показано сделать ЭКГ в покое и во время приступа. Если есть возможность, то делают УЗИ сердца.
Симптомы: чем отличаются?
У людей преклонного возраста часто встречается безболевая форма недуга, потому требуется госпитализация пациента. Именно присутствие боли заставляет людей незамедлительно отказаться от физической нагрузки, лечь, попытаться успокоиться и принять необходимые медикаменты. Находясь в стационаре под наблюдением специалистов, значительно повышается шанс избежать инфаркта миокарда и поставить верный диагноз. Признаки стенокардии у пожилых имеют характерные проявления:
- приступ длится более длительно по времени, но интенсивность его гораздо меньше проявляется.
- Учащенное сердцебиение сопряжено с высоким артериальным давлением.
- К основному заболеванию присоединяются другие патологии: диабет, атеросклероз сосудов головного мозга, энцефалопатии различного генеза.
- Приступы часто диагностируют с уже развившейся недостаточностью работы сердца или с серьезными нарушениями сердечного ритма.
- Часто ведущим симптомом выступает отдышка, а не другие проявления болезни.
- Цереброваскулярная недостаточность – это второй по частоте проявления признак, манифестирующий основную первопричину нарушений здоровья.
- У большинства людей из этой возрастной группы – это стабильная стенокардия с принадлежностью к одному из четырех функциональных классов.
Характерно то, что первые симптомы болезни уже заметны в 40-50 лет. Но клиническая картина настолько стертая, что не заставляет обратить на себя внимание. Это позволяет беспрепятственно прогрессировать патологии. В итоге и появляются грубые нарушения, приводящие к сбоям в работе органа-насоса.
Терапия недуга
При лечении стенокардии у пожилых людей важно начинать с учета возрастной переносимости лекарств, которая лишь снижается. Нужно обращать внимание на возрастные изменения, проявляющиеся в той или иной степени у каждого пациента индивидуально. Терапевтическую схему тоже разрабатывают только индивидуально. Лечение возрастных больных требует особого внимания, учитывая семейные обстоятельства, менталитетом личности, степенью внушаемости, особенностями быта.
Медикаментозная терапия
Лечение медикаментами необходимо пожизненно. В гериатрии придерживаются правила «малых доз». Для повышения усвояемости лекарственных средств необходимо оптимизировать режимы принятия пищи и двигательную активность, соблюдать баланс потребления соли и жидкости. Улучшение качества жизни, уменьшение зависимости от постороннего ухода, умение адаптироваться к изменению состояния, семейные особенности пребывания пожилого человека – это то, что нужно учитывать, назначая лечение.
Все процессы, такие как всасывание лекарственных средств, распределение в организме и уменьшение процента выведения лекарств проходят значительно медленнее и менее качественно. Помимо назначения медикаментозных средств нужно поддерживать личностный контакт с пациентом, культивируя правильное отношение к болезни в целом, и к приступам в частности. Обычно в терапевтическую схему включают:
- Нитраты моментального действия: Нитроглицерин под язык или в виде аэрозолей.
- Нитраты длительного действия: Нитросорбит или Изосорбит мононитрат.
- β-Адреноблокаторы: Метопролол, Бисопролол, Ацебутолол. К слову, исследования показали, если принимать Метопролол, то в гериатрии снижает смертность от ИБС на 29%. Все лекарства из этой группы отменяют постепенно. В противном случае возможна смерть пациента.
- Антагонисты кальция: дигидропиридины (Нифедипин, Амлодипин и т.д) и/или недигидропиридины (Верапамил, Дилтиазем).
- Аспирин в малых дозах длительно. Служит для профилактики тромбообразования в коронарных сосудах. Необходимо брать во внимание риск возникновения эрозий стенки желудка, потому дозу подбирают строго индивидуально и лечение проводят под бдительным вречебным контролем.
- Препараты метаболической терапии (цитопротективное лечение). Они направлены на улучшение питания сердечной мышцы и защищают клетки сердца от негативного влияния кислородного голодания, возникающего во время ишемии. Широкое клиническое применение Предуктала.
В комплексную терапию могут входить гиполипидемические, антиангинальные средства, витаминные комплексы, геротопротекторы. Они помогают избежать приема больших доз Нитраглицирина, улучшают качество жизни пациентам. Только такой подход в гериатрии способен принести длительную терапевтическую ремиссию.
Немедикаментозные методы терапии
На первый план в лечении стенокардии у лиц пожилого возраста выходит ЛФК. Дозированная нагрузка полезна, потому ежедневное выполнение комплекса упражнений – это обязательное условие в немедикаментозном лечении. Назначают физиолечение: лазеротерапию, магнитолечение. Полезно делать сухие углекислые ванны, гипербароокситерапию. При неэффективности всех перечисленных мер, врач-кардиолог обсуждает с пациентом возможность проведения операции.
Хирургическое лечение
Все чаще людям пожилого возраста рекомендуют хирургическое лечение. Сегодня используются несколько оперативных техник, наиболее подходящую предложит лечащий доктор. Успешно проведенная операция позволяет вернуться человеку к привычному труду и заметно улучшить общее состояние организма. Если проведено аорто-коронарное шунтирование, то предстоит реабилитационный период в 1-1.5 месяца, проводимый в условиях санатория или поликлинического отделения больницы.
Прогноз и профилактические меры
Прогноз болезни часто ухудшают сопутствующие болезни, в частности состояние дыхательной и нервной системы. При стенокардии в пожилом возрасте большую роль играет частота приступов, способность организма воспринимать медикаменты. Правильно подобранная лечебная схема и систематическое выполнение врачебных назначений значительно улучшают исходы недуга. Ощутимо ухудшить прогноз выздоровления может самолечение, потому его исключают.
Особенности ишемической болезни сердца у пожилых людей
Особенности ишемической болезни сердца
В настоящее время огромное число людей имеют проблемы с сердцем. Группой риска являются пожилые мужчины и женщины. Среди данной категории очень распространена ишемическая болезнь сердца.
Рассмотрит подробнее данное заболевание.
Ишемическая болезнь сердца – это ситуация, когда сердечная мышца (миокард) не получает кислород. Из-за этого самый важный человеческий орган – сердце, не может нормально функционировать.
С возрастом риск болезни увеличивается. Заболевание возникает вследствие нарушения кровообращения, в результате чего происходит сужение сосудов.
У рассматриваемой нами категории лиц, данное заболевание протекает тяжелее и плохо поддается лечению. В результате этого, смертность людей престарелого возраста одна из наиболее распространенных во всем мире.
Задаваясь вопросом, почему пожилые люди чаще страдают таким видом заболевания, было выявлено, что дело в самих возрастных изменениях организма. Так, у пожилого человека здоровые ткани миокарда постепенно сменяются на «нерабочую» ткань. В ходе данного процесса развивается сердечная недостаточность. «Нерабочая ткань» частично заполняет артерии и сосуды. Вследствие этого начинается кислородное голодание миокарда.
Впрочем, если лечение будет подобрано верно и вовремя, то положительная динамика от лечения будет поддерживать сердце в течение продолжительного времени. Но также следует отметить, что у пожилых людей ишемия хуже поддается лечению, в связи с тем, что с возрастом человек приобретает некий «букет» болезней, такие как нарушения ритма сердца, сахарный диабет II типа (который имеет тенденцию способствовать скрытому течению ишемии миокарда), сердечной недостаточности, артериального давления, анемии и других болезней.
Как проявляет себя ИБС у возрастной категории граждан
Вначале возникает невыраженная боль. Она напоминает давление в области сердца и левой руки. Боль может переходить в левое плечо и лопатку. Иногда боль и вовсе отсутствует. Человек жалуется на непонятную «тяжесть» в грудной клетке слева. Бывает, что болит область живота. В этом момент некоторые считают, что возникли проблемы с кишечником или желудком. Человек может долгое время не обращать внимания на данные незначительные симптомы. Со временем боль начинает усиливаться и возникает потребность обратиться к врачу.
Гипертония является одним из ключевых факторов в ИБС. Повышение АД часто приводит к приступу стенокардии.
Встречаются и безболезненные формы течения заболевания. Они могут проявляться в нарушении сердечного ритма, постоянно одышке.
Чаще всего боль возникает по утрам. Обычно болевой синдром человек испытывает во время подъема с кровати и даже при небольших нагрузках. В остальное время дня боль может отсутствовать.
Как возникает ИБС у пожилых граждан
С возрастом происходит истончение стенок сосудов. Их тонус и способность к восстановлению уменьшается. Таким образом, повышается естественный риск ИБС. Но существуют и внешние факторы, влияющие на возникновение заболевания. Рассмотрим их подробнее:
- Гипертония. Повышение давления выше 140 миллиметров ртутного столба часто является началом заболевания.
- Повышенный уровень сахара в крови. Углеводный обмен оказывает влияние на развитие ИБС.
- Курение оказывает негативное влияние на стенки сосудов, тем самым увеличивая риск развития ИБС.
- Употребление алкоголя также влияет на изменения в сосудах и увеличивает риск кислородного голодания.
- Тромбообразование – является распространенной причиной ИБС в пожилом возрасте.
- Стрессы, депрессия. Психологическое напряжение всегда является причиной повышения АД, вследствие этого увеличиваются риски ИБС.
- Лишний вес оказывает повышенную нагрузку на сердечную мышцу.
- Отсутствие физической активности приводит к атрофированнию мышц и снижению тонуса сосудов.
Ишемическая болезнь сердца- виды и формы
Принято выделять две формы ИБС – острая и хроническая.
Острая форма длиться короткий период – от 1 дня до 2 недель. Рассмотрим основные виды острой формы заболевания:
- Инфаркт миокарда. Происходит из-за прекращения деятельности одной артерии. Она перестает наполнять кровью сердечную мышцу. Причиной может послужить образование тромба, которое приводи к полной или частичной закупорке сосуда. В процессе инфаркта происходит гибель тканей сердца. Кислородное голодание – основная причина инфаркта миокарда. Резкая потребность у кислороде или аритмия может возникнуть при очень сильных физических нагрузках. При отсутствии своевременной медицинской помощи чаще всего наступает смерть.
- Второй вид заболевания –нестабильная стенокардия. Стенокардия (стабильная) проявляется в неприятных ощущения в области сердца и грудной клетки. Боль появляется резко. Чаще всего дискомфорт возникает при физической активности, стрессе. Длиться болевых ощущения короткая – до 15 минут. Нестабильная стенокардия является очень опасным патологическим процессом. Это состояние является пограничным и в любой момент может привести к инфаркту. Если у пациента выявлена нестабильная стенокардия, требуется срочная госпитализация.
- Третий вид – внезапная сердечная смерть. Возникает смерть вследствие желудочковой тахиаритмии. В течение часа сначала возникает острая форма и при отсутствии необходимых мер, последующая смерть.
Хроническая форма болезни – это такой период течения болезни, когда защитные функции организма исчерпаны, но причина болезни не устранена. Организм, когда не может самостоятельно устранить нарушения и «устает» бороться с заболеванием, то включает компенсаторные механизмы, которые работают на поддержание жизненно необходимых функций организма. Но заболевание также продолжает разрушать наш организм, только достаточно медленно. В основном, хроническая форма болезни возникает из-за изначально неправильно поставленного диагноза, либо недостаточно грамотно назначенного лечения. Вследствие чего, в дальнейшем, хроническая форма заболевания практически не поддается лечению, так как организм превращается в своеобразную форму существования.
Рассмотрим подробнее хроническую форму ИБС.
В настоящее время хроническая форма ИБС считается одной из самых распространенных. Первые признаки ИБС могут проявлять себя еще в молодом возрасте. Но обычно в этот период, на незначительные боли в сердце молодые люди не обращают внимания. Они списывают свое состояние на усталость и чрезмерную нагрузку.
Выделяют четыре вида хронической ишемии сердца:
1) постинфарктный кардиосклероз;
2) атеросклеротический кардиосклероз;
3) сердечная недостаточность;
4) аритмия.
Рассмотрим данные виды подробнее:
Постинфарктный кардиосклероз происходит вследствие замещения сердечной мышцы соединительной тканью. Из – за этого возникает нарушение функции сердца. Такой диагноз обычно ставят спустя несколько месяцев после перенесенного инфаркта. Это частичное замещение сердечной мышцы соединительной тканью.
Атеросклеротический кардиосклероз возникает после ишемии. Причиной является сужение сосудов и нехватка кислорода да сердечных мышц. На ранней стадии заболевание выявить трудно. При обострении происходит инфаркт или остановка сердца.
Сердечная недостаточность является признаком нарушения кровообращения. Сердце работает слабо и не выталкивает нужное количество крови.
Аритмия – это нарушение сердечного ритма, при котором орган сокращается неправильно, или же вовсе теряет функцию сокращения. Если аритмию вовремя не устранить, она может привести к летальному исходу.
Основная симптоматика ИБС у пожилых
Симптомы заболевания могут существенно отличаться между собой. Каждый конкретный случай характеризуется определенным видом симптоматики.
Рассматривать симптомы ишемии следует для каждого конкретного случая отдельно.
Симптомы инфаркта – слабая боль. Человек может испытывать тревогу неясного генеза. Также появляется одышка и спутанность сознания. Эти признаки могут свидетельствовать о начале инфаркта миокарда. Человек может терять равновесие или упасть из-за головокружения. Диагностировать инфаркт миокарда бывает сложно. ЭКГ у пожилых людей часто бывает неинформативным.
При внезапной смерти нет никаких симптомов. Она происходит неожиданно и мгновенно. Очень часто внезапная смерть случается во сне. В редких случаях человек может ощущать непонятные симптомы за пару недель до смерти. Например, одышка, бледность кожи, сильное потоотделение, неприятное покалывание в груди. Но многие не обращают на данные симптомы никакого внимания. Сама смерть возникает слишком быстро, чтобы что-то предпринять и осознать. Резко возникает головокружение, затем потеря сознания. Уже через 40 секунд человек испытывает судороги. Через пару минут происходит летальный исход.
После того как сердце у человека остановилось, наблюдается стойкая утрата сознания. Пульс уже не прощупывается, но остаточное дыхание сохраняется еще на протяжении 1-2 минут. Реакция тела на внешние раздражители отсутствует.
К симптомам нестабильной стенокардии у людей пожилого возраста можно отнести боль в области грудной клетки давящего, либо сжимающего характера локализующуюся по левой стороне. Также боль может отдавать в область левой руки, плеча, челюсти, шеи, лопатки. Длительность такого вида боли начинается от 10-15 минут. Но как ни странно, у пожилых людей, основным симптомом является появление отдышки нежели наличие боли в области грудной клетки. Также следует отметить, что отличительным симптомом стенокардии в пожилом возрасте является повреждение сосудов головного мозга.
К менее выраженным симптомам можно отнести появление изжоги и тошноты, приступы удушья в ночное время.
Симптомы постинфарктного кардиосклероза зависят от размера рубца в сердечной мышце и от способности функционирования оставшихся здоровых тканей сердца. Иными словами, чем больше рубец и меньше здоровой ткани, тем выше риск развития осложнений.
Наиболее распространенные жалобы пациентов с постинфарктным кардиосклерозом являются:
1) Одышка. Возникает при любом состоянии пациента, будь то выполнение каких-либо физических нагрузок, либо состояние покоя. В положении лежа одышка принимает наиболее выраженных характер.
2) Учащенное сердцебиение и ощущение сдавливающей боли в области груди.
3) Цианоз – это когда губы и конечности приобретают синюшный цвет. Происходит это вследствие нарушения газообмена.
4) Постоянное чувство усталости, снижение работоспособности.
Симптомы атеросклеротического кардиосклероза. Данный вид заболевания сердца характеризуется, как было указано выше, нарушением кровоснабжения. Самое интересное, исходя из исследований, такой вид заболевания ставят всем лицам старше 55 лет и тем кто хоть раз сталкивался с болями в области сердца.
Симптоматика атеросклеротического кардиосклероза характеризуется длительным течением болезни, но на ранних стадиях больной не замечает никаких отклонений. Вследствие чего, о сбоях в работе сердца можно узнать только если пройти ЭКГ. Но как только заболевание начинает прогрессировать, больной начинает замечать, что у него появляется одышка во время физических нагрузок. Затем одышка начинает возникать даже при медленной ходьбе. Появляется быстрая утомляемость и слабость. Появляются боли в сердце, которые нарастают в ночное время. Затем появляются головные боли и заложенность в ушах как признак кислородного голодания мозга, и нарушение сердечного ритма.
Симптоматикой такого заболевания как сердечная недостаточность у пожилых людей также является одышка, затрудненное дыхание, сильный кашель (иногда со сгустками крови), ухудшение качества сна, бледность кожных покровов, отечность, неконтролируемое мочеиспускание, спутанность сознания, рассеянность и другое.
Симптомы аритмии у пожилых людей на начальном этапе развития заболевания не выражены, и выявить их можно только при проведении диагностики.
К основным симптомам у пожилых людей можно отнести – общую слабость организма, головокружения, тошноту, пульс более ста ударов в минуту, чувство удушья, колющие боли в области сердца, обильное потоотделение и повышение количества выделяемой мочи, дискомфорт в области грудной клетки.
Подводя итоги всему вышесказанному, хочется отметить то, что несмотря на то, что ишемическая болезнь сердца наиболее распространена у людей, возрастная категория которых превышает 50 лет, в молодом возрасте данный вид заболевания не редкость. Таким образом, чтоб оградить себя от негативных последствий, нужно беречь сердце смолоду. Регулярно посещать докторов, проводить ультразвуковую диагностику, вести здоровый образ жизни. Но самое главное, обращать внимание на то что происходит вокруг. Ведь иногда бывает, что видишь пожилого дедушку, с четким нарушением координации движений, спутанной речью и так далее, и принимаешь его за человека употребляющего алкоголь, в то время, когда жизнь последнего идёт на считанные секунды.
Особенности стенокардии в пожилом возрасте
Стенокардия у людей почтенного возраста – не редкость. Это относится к людям старше 60-ти и связано с возрастным изменением структуры и формы сердца. Атрофия сердечной мышцы, склероз сосудов миокарда уменьшают поступление крови и питательных веществ к клеткам сердца, способствуют нарушению сердечной функции из-за недостаточного кислородного питания.
Классификация заболевания
Грудная жаба (народное наименование) или стенокардия (медицинское) – специфическая форма коронарной или ишемической болезни сердца (ИБС). Всемирная организация здравоохранения (ВОЗ) утвердила единую классификацию болезни: стабильная и нестабильная.
Стабильная стенокардия
Международные институты здоровья различают 4 класса:
- Болезненные ощущения в грудном отделе человека возникают нечасто, только при выполнении работы, связанной с повышенной активностью.
- Резкие вспышки боли возрастают при длительной ходьбе (более 500 м), подъеме по межэтажным лестницам, а также в морозную или ветреную погоду зимой.
- Острые болевые приступы возникают при небольших волнениях, непродолжительном спокойном передвижении пешком по прямой или ступенькам, сразу после выхода на улицу в зимнюю стужу или при сильном холодном ветре. Снижение физической активности не уменьшает боль.
- Вспышки боли происходят в спокойном состоянии, во время сна или рано утром. Физическая активность приближается к нулевой отметке. При незначительном движении возрастают боли в грудном отделе, в области сердца.

Стенокардия нестабильная
Этот тип стенокардии классифицируют следующим образом:
- Возникнувшая первый раз. От появления первых признаков продолжительность составляет от нескольких дней до 1 месяца.
- Прогрессирующая. Приступы стенокардии становятся все чаще, с сильными сердечными болями и более продолжительные по времени.
- Особая или спонтанная. Обуславливается неожиданным резким сокращением просвета коронарной артерии, что приводит к кислородному голоданию сердца.
- Послеинфарктная. Первые проявления наступают не ранее чем через 2 недели после перенесенного инфаркта.
Все виды нестабильной стенокардии – предвестники зарождения острого инфаркта миокарда и требуют срочной госпитализации больного.
Причины возникновения в пожилом возрасте
У многих людей с возрастом накапливаются атеросклеротические бляшки, сужающие в артериях просвет. Такой процесс усложняет доставку кислорода и питательных веществ к сердцу, порождая нарушение работы мышцы сердца – миокарда. Стенокардия – это боль в грудном отделе, связанная с недостаточным поступлением кислорода к сердцу, так как происходит сбой в кровообращении сердечной мышцы.
Традиционная медицина выделяет 2 основных группы причин, способствующих развитию заболевания:
- устранимые – человек может повлиять и предотвратить развитие болезни;
- неустранимые – влияние человека ограничено.
Неустранимые. Человеку не подвластно поменять возраст, принадлежность к полу, избежать заболеваний, передаваемых по наследству. Представители сильного пола до определенного возрастного периода более подвержены стенокардии, чем женщины, имеющие своеобразное строение организма. Начиная с 55-56-летнего возраста, эта тенденция выравнивается, и к 70-ти годам чаще болеют представительницы прекрасного пола.
Люди, чьи родственники перенесли инфаркт или умерли от болезней сердца, имеют предрасположенность к такому заболеванию больше, чем остальные люди.
Устранимые. Часто причины развития стенокардии взаимосвязанные. И только комплексный подход к их разрешению дает положительные результаты. Рассмотрим подробнее устранимые факторы:
- Избыточный вес. Неудовлетворительная пассивная физическая нагрузка, умноженная на употребление высококалорийной и жирной пищи без меры, приводит к увеличению собственного веса, к ожирению.
- Курение табачных изделий. У курильщиков повышается уровень окиси углерода в крови, замещая кислород. Никотиновый токсин вызывает спазмы артерий, снабжающие сердце кровью. Эти 2 фактора могут вызвать ИБС и дать толчок стенокардии.
- Сахарный диабет. Этот недуг повышает риск появления стенокардии в 2 раза. Как правило, больные сахарным диабетом имеют целый «букет» сопутствующих проблем со здоровьем: заболевание коронарных сосудов сердца, повышение в крови «плохого» холестерина, атеросклероз.
- Эмоциональный стресс. Эмоциональная нервная нагрузка, усугубленная стрессовой ситуацией, способствует сердечному перенапряжению. Давление повышается, уменьшая подачу к сердцу кислорода и питательных веществ. Это приводит к возникновению стенокардии.
- Артериальная гипертония.
- Ослабление мышечной деятельности вследствие монотонного и малоподвижного образа жизни, что характерно для старческого возраста.
- Повышенная способность крови к свертыванию. Тромбоз может возникнуть внезапно, нарушая питание сердца, снижая кровообращение.
- Нарушение обмена веществ в организме. Такие процессы могут вызвать различные заболевания, в том числе и ишемическую болезнь сердца.

Для пожилых людей заболевание щитовидки, органов дыхания, чрезмерное употребление соленой пищи или уксуса, злоупотребление сильными алкогольными напитками также могут спровоцировать развитие стенокардии.
Отличительные симптомы
Многочисленными наблюдениями установлено, что у людей пожилого возраста симптоматика имеет отличительные особенности:
- стенокардия и повышенное артериальное давление – «близнецы-братья», сопровождаемые друг другом;
- продолжительность приступов более длительное во временном отрезке, хотя интенсивность незначительная;
- сопутствующие возрастные заболевания: сахарный диабет, атеросклероз, которые не позволяют установить точный диагноз;
- из-за сердечной недостаточности, стенокардия сопровождается нарушением сердечного ритма;
- у пожилых людей чаще бывает одышка, чем боли в области сердца;
- возрастная стенокардия может быть любого класса;
- нередко стенокардия в пожилом возрасте проявляется вследствие повреждения сосудов головного мозга.
У пожилых людей также чаще прослеживаются заболевания, связанные с возрастным изменением, следствие которых – стенокардия.
Диагностика
Диагностировать заболевание у пожилых людей значительно сложнее, чем у людей среднего возраста. Большей частью – это малосимптомные проявления, медленное начало, увеличенная длительность приступа. Одышка, сердечная астма, безболевые формы аритмии – основные составляющие развития недуга. Возрастное снижение памяти, патология мышц плечевого пояса, грудного отдела, иногда и пищевода стимулируют прогресс стенокардии.
С целью точного и правильного диагностирования изучается вся история заболевания: записи в амбулаторной карточке больного, ЭКГ предыдущих лет, качество назначения и эффективность приема лекарственных средств.

Интенсивность приступов не дает основания для установления точного диагноза. Необходимо дополнительное проведение инструментального обследования. ЭКГ выполняют в состоянии покоя, что дает возможность выявить сбои в сердечном ритме, признаки ранее перенесенного инфаркта. А ЭКГ при динамической нагрузке важно для планирования лечебных мероприятий.
Нагрузочная ультразвуковая стресс-эхокардиография позволяет с большой точностью исследовать сердце человека при искусственном увеличении частоты его сокращения. Может проводиться как с медикаментозным увеличением сердцебиения, так и с физическими нагрузками.
Возможные осложнения и последствия
Бесконтрольное протекание болезни, непринятие качественных опережающих развитие стенокардии действий приводит к более опасной форме заболевания – нестабильной. Сильное сужение коронарной артерии обрекает сердечную мышцу на сильное кислородное голодание, из-за чего сердце в недостаточном количестве перекачивает кровь, что способствует структурному изменению тканей вплоть до омертвления.
Такое состояние происходит постепенно. В начальном периоде заболевший человек не ощущает кардинальных изменений. Со временем кровоснабжение всех органов организма ухудшается. У человека появляется повышенная утомленность, одышка. Недостаточное снабжение периферийных органов кровью способствует появлению на губах, пальцах ног и рук синевы (медицинское название – цианоз). По этой же причине происходит застой крови в венозных артериях, вызывая отечность тканей различных органов, начиная с дальних от сердца.
Повышенное давление при стенокардии, затрудняет движение крови по сосудам, сердце работает с увеличенной нагрузкой, быстрее изнашиваются его мышцы.
Замедление кровотока в организме приводит к кислородному голоданию миокарда и всех органов человеческого организма – это последствия стенокардии. На таком фоне могут возникнуть и другие заболевания:
- Сердечная недостаточность. Болезнь сердца, при которой оно не в состоянии перекачивать нужное количество крови. Все органы недополучают питательные вещества и кислород.
- Недостаточность кровообращения. Сбои в работе кровеносной системы, которые влияют на обеспечение всех органов человека качественной кровью для их стабильной работы.
- Аритмия. Сбой в последовательности, ритмичности и частоте сокращения сердечной мышцы.
- Тахикардия. Учащенное биение сердца, сопровождаемое болевыми ощущениями.
- Инфаркт миокарда. Наиболее опасное последствие. Происходит отмирание сердечной мышцы из-за закупорки атеросклеротической бляшкой одной из артерий вследствие нарушения кровоснабжения.

Лечение традиционными способами
Медикаментозное лечение стенокардии назначается в зависимости от функционального класса заболевания и для устранения причин, вызвавших появление недуга.
Для разжижения крови и предотвращения образования атеросклеротических бляшек и тромбов:
Сосудорасширяющие средства для снижения нагрузки на сердце:
Для повышения стабилизации работы сердечной мышцы в условиях недостаточности кислорода, улучшения обмена веществ в организме:
Для нормализации уровня «хорошего» холестерина, снижения концентрации жирных кислот в крови:
В представленном видеоролике в доступной форме рассказано о способах лечения стабильной стенокардии, способах упреждения заболевания и специфике применения медикаментозных препаратов.
Народные советы
Использование лечебных свойств различных растений для нормализации сердечной деятельности, снижения нервного напряжения, улучшения обмена веществ в организме человека известно давно. До сих пор они не утратили своей привлекательности и востребованности, в том числе и при стенокардии. Рассмотрим популярные народные рецепты:
- Боярышник. Для снижения артериального давления, устранения аритмии сердца, уменьшения холестерина в крови и повышения качества кровоснабжения сердца принимают в день по 250 г водного настоя плодов боярышника во время приема пищи. 75 г сухих плодов залить 1 л «крутого» кипятка очищенной воды. Настаивать 24 часа в темном месте, периодически взбалтывая. Процедить, хорошо выжать разбухшие плоды. Настой готов.
- Валериана. Для успокоения нервной системы, расширения коронарных артерий, снижения уровня холестерина в крови используют водный настой корня валерианы. 25 г измельченного корня растения заливаются 250 г «крутого» кипятка. Воду лучше использовать очищенную. После настоя в темном месте в течение 24 часов процедить. Употреблять за 0,5 часа до приема пищи по 1 ст. л. 3 раза в день.
- Пустырник. Препараты из этого растения обладают успокаивающим действием на нервную систему, стабилизируют работу сердца, улучшают вывод из организма человека жидкости, что способствует снижению нагрузки на сердечную мышцу. 100 г листьев растения настаивают на протяжении месяца в 500 г 70-процентного медицинского спирта. Настаивать необходимо без доступа дневного света, периодически взбалтывая. Процеженную спиртовую настойку пустырника пьют 3-4 раза в день перед приемом пищи по 5-7 капель.
Первая доврачебная помощь при приступе стенокардии
Часто своевременно оказанная помощь до прибытия врача не только спасает больного от серьезных осложнений, но и сохраняет ему жизнь. При этом надо соблюдать правила, придерживаясь определенной последовательности:
- Вызвать неотложную помощь.
- Больному с приступом стенокардии обеспечить удобное положение в позе «полулежа» в хорошо проветриваемой комнате. Пострадавшему лучше не двигаться.
- Излишнее внешнее проявление тревоги и паники отрицательно влияют на самочувствие больного. Необходимо максимально его успокоить, можно дать выпить успокоительное средство.
- Расстегнуть больному сдавливающую одежду.
- Заставить человека дышать на полную грудь, увеличивая поступление кислорода в легкие и кровь.
- Для нормализации сердечного пульса, расширения сосудов, снятия болевых импульсов положить под язык таблетку нитроглицерина.
- Спустя некоторое время, положить под язык таблетку аспирина, что будет способствовать разжижению крови, улучшению ее циркуляции.
- Если улучшение не наступает, и приступ продолжается, процедуру с таблетками можно повторять с перерывом в 10 минут, но не более чем 5 раз.
- Снятие приступа – не повод для активной жизни. Заболевший должен находиться как минимум 2 часа в спокойном состоянии, без резких движений, в первоначальной позе.
- Исключить в последующие дни всевозможную физическую нагрузку.
В представленном видеоролике показан практический способ быстрого снятия острого приступа стенокардии.
Меры профилактики
У всех сердечных заболеваний схожие меры предосторожности. Стенокардия – не исключение. Рассмотрим, как люди пожилого возраста могут предупредить это заболевание:
- Профилактические ежегодные осмотры в лечебном учреждении содействуют раннему выявлению заболевания. В первую очередь, они необходимы людям, имеющим предрасположенность к данному недугу.
- Артериальное давление должно быть под постоянным личным контролем. Наблюдение за уровнем холестерина в крови позволяет человеку вовремя обратиться в лечебное учреждение для выявления причин отклонения от нормы, упредить развитие любых заболеваний, в том числе и связанных с сердечной деятельностью.
- Соблюдать динамические и физические нагрузки на организм. Повышенная физическая активность принуждает сердце работать в экстремальном режиме, что сказывается на его дальнейшей работоспособности.
- Избавление от вредных привычек и соблюдение правильного питания способствуют не только нормализации сердечной работы, но и поддержанию собственного веса в норме.
Соблюдение этих простых правил поможет избежать многих кризисных ситуаций со здоровьем.
Стенокардия в пожилом возрасте требует особого внимания. У каждого пациента возрастные показатели строго индивидуальны. И лечение проводится в соответствии с персональным обследованием. Своевременное обращение к врачу снимет не только симптоматику, но и негативные последствия в виде осложнений стенокардии.
Ишемия сердца — симптомы и лечение в пожилом возрасте
- 12 Июл
- 1143
- 1
ИБС (или ишемическая болезнь сердца) — одна из самых актуальных проблем современной кардиологии и медицины в целом. Ее опасность заключается в высокой летальности, особенно если речь идет о представителях пенсионного и предпенсионного возраста. Согласно статистике наиболее вероятный риск заболеть есть у мужчин 55-64 лет.
Читайте также:
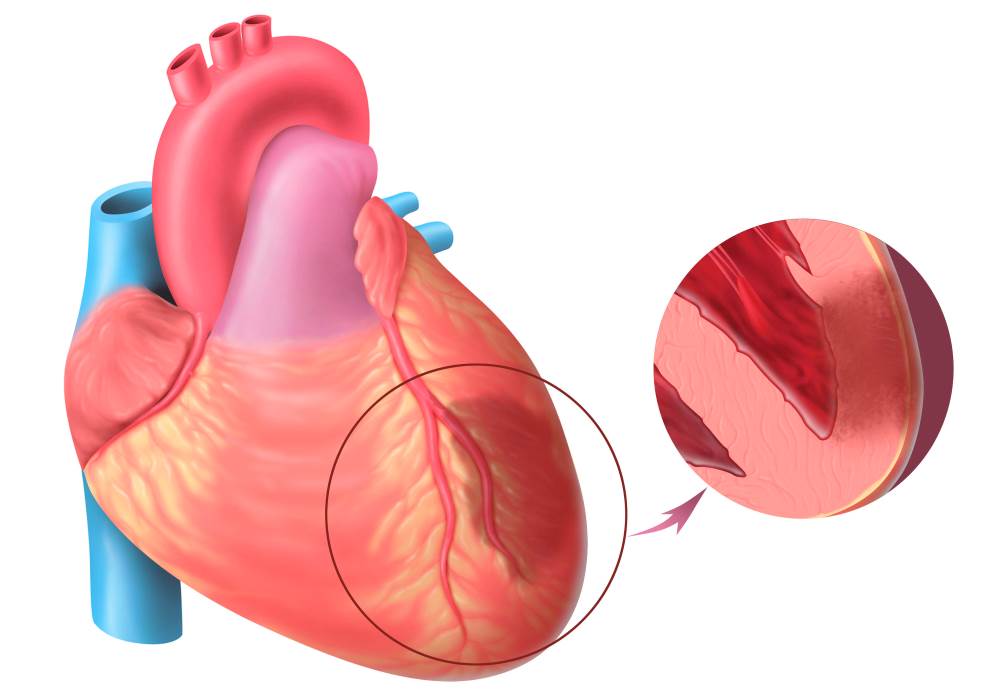
Механизм развития ишемии у пожилых
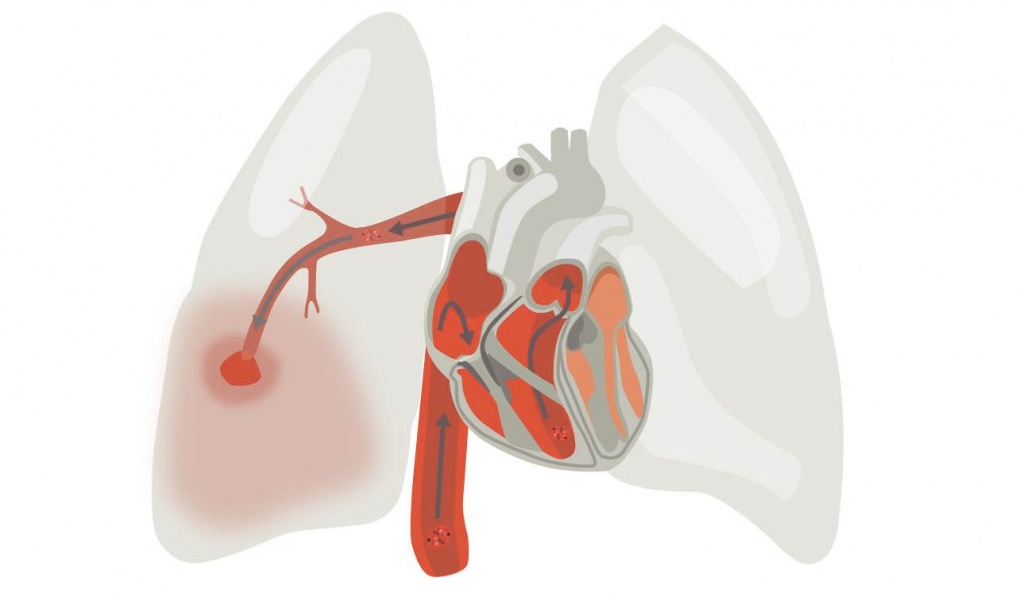
У человека с ишемией к сердцу поступает меньшее количество крови. Вследствие этого сердечная мышца страдает от нехватки кислорода или отмечается снижение коронарного кровотока. В обоих случаях описанный сценарий создает условия для необратимого повреждения тканей. Заболевание может иметь острое или хроническое течение. Однако итог всегда будет одинаковым — дистрофия мышцы, её склероз или некроз.
У пожилых ИБС протекает особенно тяжело. По статистике примерно у 80% людей она заканчивается инфарктом, а трое из четырёх умирают от осложнений. Примечательно, что чем больше продолжительность недуга, тем выше риск печального исхода.
Происходит это по многим причинам:
- Кардиомиоциты отмирают и постепенно происходит их замена соединительной тканью. Это влечет за собой аритмию, а в будущем и сердечную недостаточность. Особенно учитывая тот факт, что предсердия и желудочки с возрастом расширяются и плохо справляются со своими функциями.
- Снижается концентрация калия, а содержание натрия и кальция, наоборот, повышается. Такой дисбаланс неблагоприятно сказывается на здоровье артерий и вен.
- В стенках артерий формируются уплотнения, они становятся неэластичными. Это провоцирует полное или частичное перекрывание просвета сосудов.
- В капиллярах тоже происходит замещение клеток соединительной тканью. Указанное явление нарушает процесс поступления кислорода к сердцу.
Причины ИБС у людей преклонного возраста
Первостепенная причина развития ишемических нарушений — это атеросклероз. Он инициирует заболевание, как минимум, в 97% случаев. Однако атеросклероз может иметь различную степень выраженности. Когда коронарные сосуды сужаются более чем на 75 % от своего обычного диаметра, клетки сердечной мышцы уже отрицательно реагируют на недостаток кислорода. В большинстве описанных ситуаций у больных развивается так называемая стенокардия напряжения.
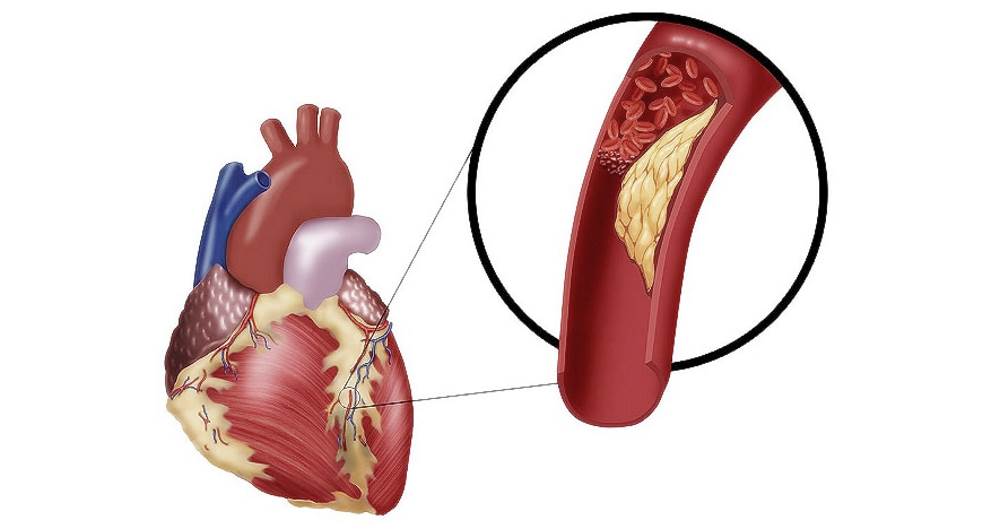
Кроме того, большую роль в формировании ишемии играет спазм венозных артерий. Он ещё больше усугубляет стеноз и ухудшает работу сердца. Также непосредственной первопричиной недуга может являться тромбоэмболия.
Отдельно выделяют факторы, которые способствуют ИБС:
- Гиперлипидемия или увеличенное содержание жиров в крови. Является последствием неправильного питания, нарушения обмена веществ.
- Повышенное артериальное давление. Доказано, что гипертония увеличивает шансы заболеть примерно в 2-6 раз.
- Предиабет или нарушение толерантности к углеводам. Очень часто становится предшественником сахарного диабета 2-го типа, вызывает ожирение и другие проблемы со здоровьем.
- Табакокурение. Клинические испытания показывают, что у лиц, ежедневно выкуривающих больше 20 сигарет в день, риск заболеть выше в два раза по сравнению с теми, кто не злоупотребляет никотином.
- Низкая физическая активность. Гиподинамия вредит организму в целом и сердечно-сосудистой системе в частности. Особенно если она сочетается с лишним весом.
Кроме того, нельзя забывать и о генетическом факторе — если у близких родственников присутствуют подобные патологии, нужно более внимательно относиться к собственному здоровью.
Симптомы и признаки ИБС
В немолодом возрасте ишемия редко проходит бессимптомно. Зачастую её сопровождает перечень характерных симптомов:
- одышка;
- слабость;
- усиленная потливость;
- тошнота;
- проблемы с дыханием, например, ощущение нехватки воздуха;
- тахикардия.
Если к перечисленным признакам добавилась острая боль в грудине, положение дел может быть опасным. Особенно, когда болевые ощущения не проходят после приема медикаментов. При таких обстоятельствах значительно увеличивается вероятность инфаркта. Ему сопутствует также сильное беспокойство, появлется чувства страха смерти.
Загрудинная боль, которая часто отдает в область левой лопатки, также может указывать на стенокардию. У больного, помимо других признаков, может появиться чувство тяжести и сильный дискомфорт. В особо тяжелых ситуациях возможно наступление коронарной смерти.
При подобном диагнозе человек теряет сознание, у него отсутствует пульс и дыхание, наблюдается расширение зрачков. Для спасение жизни необходимо срочно применять методы реанимации больного.
Чтобы обезопасить себя от осложнений, важно знать, что ИБС у людей преклонного возраста могут спровоцировать даже самые обычные, казалось бы, вещи: физическая нагрузка, резкая смена погодных условий и даже банальное переедание. Они вызывают стойкое повышение АД, а это в свою очередь приводит к ишемии.
Диагностика ИБС у престарелых
У пожилых ИБС часто протекает нетипично. Это создаёт определённые трудности для диагностики. Именно поэтому крайне важно обратиться к хорошему специалисту, который назначит все необходимые исследования.
Диагностические мероприятия начинаются с беседы с пациентом. Человек рассказывает о своих жалобах, предоставляет все необходимые сведения, касающиеся анамнеза. Затем врач проводит осмотр пациента, который включает в себя аускультацию, пальпацию и перкуссию.
На основе собранных сведений специалист может поставить предварительный диагноз, однако для его подтверждения или опровержения необходимо пройти ряд дополнительных обследований.
Электрокардиограмма — это самая важная процедура при подозрении на ишемию. Она позволяет провести мониторинг электрических полей, которые образуются при работе сердца. Благодаря этому ЭКГ дает возможность определить существующие ухудшение и вовремя распознать надвигающийся инфаркт. Пожилым людям кардиологи советуют проходить эту процедуру регулярно — не только при подозрении на сердечно-сосудистую патологию, но и в целях профилактики.
Помимо электрокардиограммы, диагностирование ишемической болезни включает некоторые лабораторные исследования крови. Среди основных параметров, которые проверяются: уровень сахара, общего холестерина, триглицеридов, липопротеидов. Кроме того, рекомендовано сдать печеночные пробы. Особую важность имеет определение АЛТ и АСТ.
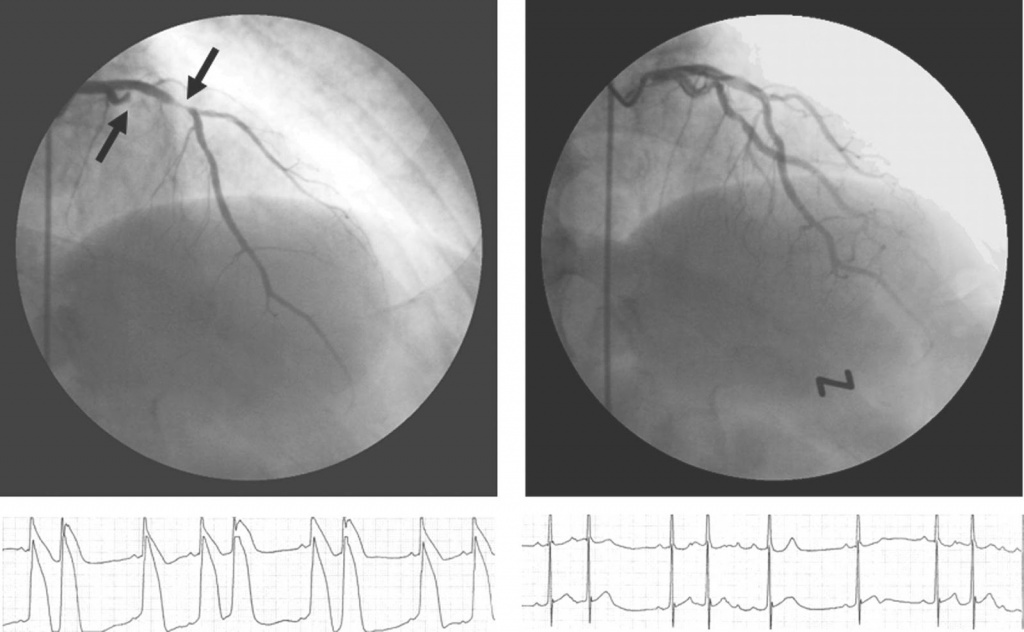
Если с диагностированием ИБС возникли трудности, кардиолог может назначить ряд дополнительных исследований. Например, суточный мониторинг ЭКГ. Также много важной информации можно получить благодаря внутрипищеводной ЭКГ, коронарографии, функциональным пробам с нагрузкой.
Лекарства от ишемии: медикаментозное лечение
Терапевтические мероприятия при ИБС включают использование внушительного количества лекарственных средств. Всех их можно поделить на несколько основных групп.
Антиангинальные средства
Их основная задача заключается в том, чтобы устранить диспропорцию между потребностью миокарда в кислороде и реальным объемом, который к нему поступает. В данной ситуации проблему можно решить по-разному: снизить саму потребность или же наладить коронарный кровоток. Поскольку с возрастом в сердечно-сосудистой системе наблюдаются необратимые изменения, улучшение кровоснабжения сердечной мышцы часто является неразрешимой задачей. По этой причине предпочтение отдаётся препаратам, снижающим потребность в кислороде. К ним принадлежат нитриты, антагонисты кальция, бета-адреноблокаторы и др.
Нитриты
Самыми популярными препаратами данной группы являются: Нитроглицерин, Нитранол, Амилнитрит, Нитромал и др. Они расширяют периферические сосуды, в результате чего кровь удерживается в границах периферического бассейна. Кроме того, они существенно уменьшают объем венозного возврата. Описанные действия направлены на то, чтобы снизить потребность сердца в кислороде. Одновременно с этим нитриты дополнительно оказывают сосудорасширяющий эффект.
В большинстве случаев терапия проводится небольшой дозой нитритов. Например, во время приступа стенокардии необходимо принять полтаблетки Нитроглицерина. Ее кладут под язык и ждут ее полного растворения. Указанная дозировка может быть увеличена по рекомендации доктора.
При приеме медикаментов из группы нитритов возможно развитие таких побочных эффектов как головокружение, мигрень, приливы. Важно знать, что Нитроглицерин и его аналоги быстро снимают напряжение при неосложненной стенокардии. Если улучшение не наступает, то это может быть признаком предынфарктного состояния.
Антагонисты кальция
Они делятся на следующие подгруппы:
- производные 1,4-дигидропиридина (Нифедипин, Риодипин и др.);
- бензодиазепины (Клентиазем, Дилтиазем);
- фенилалкиламины (Верапамил).
Лекарства этого профиля обладают комплексным воздействием: расширяют артерии, снимают спазм, ускоряют кровоснабжение в пораженной зоне, снижают необходимость в кислороде.
Бета-адреноблокаторы
К ним принадлежит Талинолол, Ацебутолол, Окспренолол, Хлорпропанол и др. Перечисленные медсредства владеют ярко выраженным антиангиальным эффектом, а также нормализуют сердечный ритм.
Пятая группа. Препараты для лечения гипоксии миокарда
В этой группе основное средство — Пиридоксинил-глиоксилат. Оно помогает перенести кислородный голод без особых последствий. Его обычно комбинируют с нитритами и бета-адероноблокаторами. Также терапия нередко включает анаболические стероиды и разного рода витаминные добавки.
Антикоагулянты
Они хорошо разжижают кровь и считаются незаменимыми при многих кардиологических патологиях. При ишемическом недуге чаще всего применяют Гепарин. Он помогает предупредить инфаркт и другие обострения.
Как сохранить качество жизни при стенокардии у пожилых















Стенокардией называется заболевание сердечной мышцы, которое проявляется в виде болевых ощущениях в области грудной клетки или за ней. Данная болезнь в народе называется грудной жабой. Чаще всего стенокардия у пожилых людей проявляется после 60 лет.
Причины заболевания

Стенокардия появляется из-за недостаточного кровообращения миокарда кислородом. Данная ситуация может возникать вследствие сужения просветов сосудов. Сужение происходит по различным причинам, но самая распространённая из них – это отложение атеросклеротических бляшек.
У пожилых людей заболевание появляется из-за снижения сократительной функции левого желудочка сердца. Часто недуг возникает на фоне таких заболеваний, как:
- сосудистая дистония
- анемия
- гипотиреоз
Другие причины развития болезни:
- Ожирение
- Курение
- Повышенный уровень холестерина в крови
- Нахождение в состоянии хронического стресса
- Гиподинамия (снижение силы сокращения мышц)
- Повышенное артериальное давление
- Тромбофлебит
Симптомы стенокардии
Стенокардию легко распознать по симптоматике. У данного заболевания немного симптомов, но они четко выражены, поэтому стенокардию легко отличить от других заболеваний. Недуг характеризуется сжимающей болью в области грудины. Иногда данное заболевание проявляется в виде жжения или дискомфорта в той же области. Реже проявления болезни наблюдаются в области левой руки и предплечья. В области правой руки болевые ощущения возникают крайне редко.

Стенокардия – это болезнь, которая проявляется во время приступов. В их отсутствие никаких симптомов человек у себя не ощущает. Спровоцировать приступ заболевания могут физические упражнения, резкая смена температурного режима, сильное эмоциональное потрясение. Обычно приступ длится от 1 до 15 минут в зависимости от возраста больного и степени тяжести заболевания. Чаще всего предвестникам приступов становится быстрая ходьба, особенно после приёма пищи.
Приступ начинается внезапно для человека. Обычно приступы вызываются дефицитом кислорода. Болевые ощущения обычно прекращаются также внезапно так и начинались. Сегодня для снятия приступов люди, страдающие данным заболеванием, люди принимают нитроглицерин. После приема таблетки боль утихает примерно через 3 минуты.
Существует несколько разновидностей стенокардии, но нетипичная стенокардия обладает весьма специфическими симптомами, такими как:
- Одышка
- Частое сердцебиение
- Слабость
- Тошнота
- Чрезмерное потоотделение
Диагностика и лечение
Диагностика
Диагностикой данного заболевания занимается исключительно врач -кардиолог. Изначально он опрашивает пациента, затем на основании полученных данных анамнеза проводит осмотр.
Для постановки диагноза пациенту необходимо пройти такие исследования, как:
- Электрокардиография
- Холтероское мониторирование ЭКГ
- Велоэргометрия
- Коронарография
- Эхокардиография
Помимо исследований больному потребуется сдать общий и биохимический анализ крови.
Стенокардия – заболевание, которое очень сложно выявить при общем осмотре. Часто многие пациенты путают симптомы с болезнями желудочно-кишечного тракта. Если врач после проводимых исследований не выявил стенокардию, то человек направляется на консультацию к гастроэнтерологу.
Лечение
Для снятия боли во время приступов используются таблетки нитроглицерина. Данное лекарственное средство расширяет просвет коронарных сосудов и способствует увеличению притока крови к миокарду.
Медикаментозное лечение стенокардии в пожилом возрасте подразумевает под собой приём сразу нескольких лекарств. Схема лечения включает приём нитратов, блокаторов адренорецепторов, антагонистов кальциевых каналов и диуретиков.
Таблица: препараты для лечения
| Группа препаратов | Предназначение медикамента | Лекарственные препараты |
| Нитраты | Применяются для снятия болезненных ощущений и расслабления миокарда |
|
| Блокаторы адренорецепторов | Применяются для снижения сердечных сокращений |
|
| Антагонисты кальциевых каналов | Предназначены для вызова спазм артерий |
|
| Диуретики | Мочегонные средства, предназначенные для снятия отёчности со стенок сосудов |
|
Профилактические меры
Профилактика стенокардии у пожилых людей заключается в:
- Отказе от курения
- Соблюдении правильного питания
- Занятиях лечебной физкультурой
- Контроле за весом
Для профилактики рекомендовано исключить из рациона продукты с высоким содержанием холестерина и больше гулять пешком на свежем воздухе.
Заключение
Лечение стенокардии у пожилых людей стоит начинать сразу же после постановки диагноза. Данное заболевание указывает на высокий риск развития инфаркта миокарда.