Легочная гипертензия 1 степени – что это за заболевание, симптомы, диагностика и лечение
Появление у человека одышки может стать первым признаком серьезной патологии. Легочная гипертензия 1 степени – что это такое, какими симптомами характеризуется, почему происходит отклонение от нормы давления в артериях легких? Важно знать ответы на эти вопросы – диагностика на ранних стадиях и своевременное лечение помогут избежать проблем со здоровьем, трагичных последствий.
Что такое легочная гипертензия
Такая патология – синдром ряда заболеваний, объединенных общий признаком. При легочной гипертензии (ЛГ) наблюдается сужение просвета артерий, спровоцированное разрастанием эндотелия – клеток, выстилающих их внутреннюю поверхность. Это вызывает блокировку капилляров и артериол легких. Патологию может спровоцировать и увеличение объема кровотока. Такая ситуация приводит к:
- декомпенсации кровообращения;
- повышению систолического давления в артерии дыхательного органа;
- увеличению нагрузки на сердце;
- нарушению кровотока, газообмена.
При развитии недуга возникает относительная недостаточность клапана легочной артерии, ослабляется работа главной сердечной мышцы, происходит правожелудочковая перегрузка. Медики, в зависимости от прогрессирования, выделяют четыре степени патологии. Согласно МКБ-10 (Международной классификаций болезней) код присвоен только первичной форме – 127.0. Показателем наличия патологии становится параметр среднее СДЛА (специфического давления в органе), замеряемого в миллиметрах ртутного столба (мм рт. ст.), которое составляет:
Первичная
Эта форма заболевания встречается редко и точный механизм ее развития неизвестен. Первичная легочная или идиопатическая патология характеризуется устойчивым сосудистым сопротивлением. При исследовании способом эхокардиографии значение СДЛА в покое превышает 25 мм рт. ст. Диагностируют заболевание методом исключения:
- патологий органов дыхания, сердца;
- опухолей;
- хронической тромбоэмболии артерии органа;
- особенностей строения организма.
Специалисты считают, что провоцировать идиопатическую гипертензию дыхательных могут факторы:
- аутоиммунные состояния;
- врожденные патологии легочных капилляров у плода;
- наследственные причины;
- прием противозачаточных таблеток;
- развитие атеросклеротического процесса в ветвях артерии;
- повышенный тонус симпатического нерва;
- васкулиты сосудов органа;
- вирус герпеса восьмого типа.
Вторичная
Болезнь считается вторичной, если развивается как результат хронических заболеваний сердца, печени и т.д. Под их воздействием происходит утолщение стенок сосудов, наблюдается сужение просвета мелких артерий, возникают спазмы артериол, что вызывает опасную патологию. Вторичную гипертензию этого органа разной степени тяжести провоцируют:
- врожденный порок сердца;
- возникновение тромбов;
- дефекты строения грудной клетки, позвоночника;
- новообразования сердца, дыхательных органов;
- хронические воспаления – цирроз печени, пневмосклероз, туберкулез.
Классификация по степени
Для правильного описания, диагностики ЛГ принята классификация заболевания по степени. Характерные признаки при каждом случае имеют свои особенности. Отмечают симптомы заболевания, зависящие от степени:
- Первая – стабильная гипертензия. Симптомы малозаметны, сохраняется физическая активность, привычная нагрузка не вызывает одышки, головокружения.
- Вторая степень. Стабильное повышение артериального давления, признаки гипертрофии желудочка сердца, дыхательной недостаточности. Появляются боли в груди, головокружение.
Согласно классификации, при прогрессировании заболевания рассматриваются следующие степени повышения давления в легких:
- Третья – необратимая стадия. Формируется атеросклероз сосудов, полная гипертрофия желудочка сердца. Наблюдаются продолжительный кашель, кровохарканье, отек лимфоузлов, нижних конечностей, сильная одышка при малой нагрузке.
- Четвертая стадия – постоянная слабость, боли. Присутствует выраженная одышка при состоянии покоя, патологии органов пищеварения, печени, вызывающие летальный исход.
Причины 1 степени
Для появления недуга существует много провоцирующих факторов, среди них часто встречаются заболевания. Патологию могут вызвать причины, которые не связаны со здоровьем. К ним относится:
- проживание на Крайнем Севере, в горной местности;
- аллергические реакции на продукты питания, запахи цветов, духов, химии;
- употребление лекарственных препаратов;
- использование средств народной медицины.
Среди заболеваний, провоцирующих повышение кровяного давления в артериях парного дыхательного органа:
- общая гипоксия, диафрагмальная грыжа у новорожденных;
- аутоиммунное повреждение оболочек дыхательных долейтканей;
- нарушения строения позвоночника, грудной клетки;
- острая сердечная недостаточность;
- васкулит в области артерий легких;
- тромбоэмболия;
- пневмонит;
- порок сердца;
- фиброз легкого;
- бронхоэктазы;
- саркоидоз;
- туберкулез;
- эмфизема;
- пневмосклероз;
- митральный стеноз.

Симптомы заболевания
Ранняя стадия развития патологии проходит бессимптомно, поэтому часто выявляется уже при тяжелой форме болезни. Первый признак – появление одышки при движении, а потом и в состоянии покоя. При развитии недуга наблюдаются:
- быстрая утомляемость, общая слабость из-за нарушения дыхания;
- боли в сердце как результат спазма сосудов;
- навязчивый кашель из-за возникновения застойных явлений;
- головокружение, обмороки как следствие нарушения кровообращения;
- выделения слизи при кашле с кровью из-за разрыва капилляров;
- отеки ног, вызванные венозной недостаточностью.
Умеренная легочная гипертензия у детей
Патология может наблюдаться у новорожденных, связана она с запуском легочного кровообращения при родах. Скачок давления в сосудах опасен для жизни малыша. Если помощь не будет оказана своевременно, недуг может привести к смерти в течение нескольких часов. У грудничка наблюдается затрудненное дыхание, одышка, признаки гипоксии. Причинами повышения давления в легких первой степени у детей становятся:
- осложнения после ОРВИ, гриппа;
- перенесенный бронхит, пневмония;
- применение Аспирина, антибиотиков.
Диагностика
Больной с признаками повышенного давления в легких приходит на прием в клинику. Врач начинает с опроса, сбора анамнеза. Для постановки диагноза он:
- выясняет время начала ухудшения;
- симптомы;
- анализирует наследственность, вредные привычки, условия работы;
- проводит визуальный осмотр – наличие отеков, размеры печени, посинение кожных покровов;
- прослушивает легкие, сердце.
Диагностика включает общий и биохимический анализ крови. Проводится тест на ходьбу для выяснения физической активности. С целью уточнения диагноза выполняются аппаратные исследования:
- электрокардиография;
- УЗИ сердца;
- допплерография;
- рентген органов грудной области;
- ЭХОКГ – измерение давления артерии;
- пульмональная томография;
- спирография;
- ангиопульмонография.
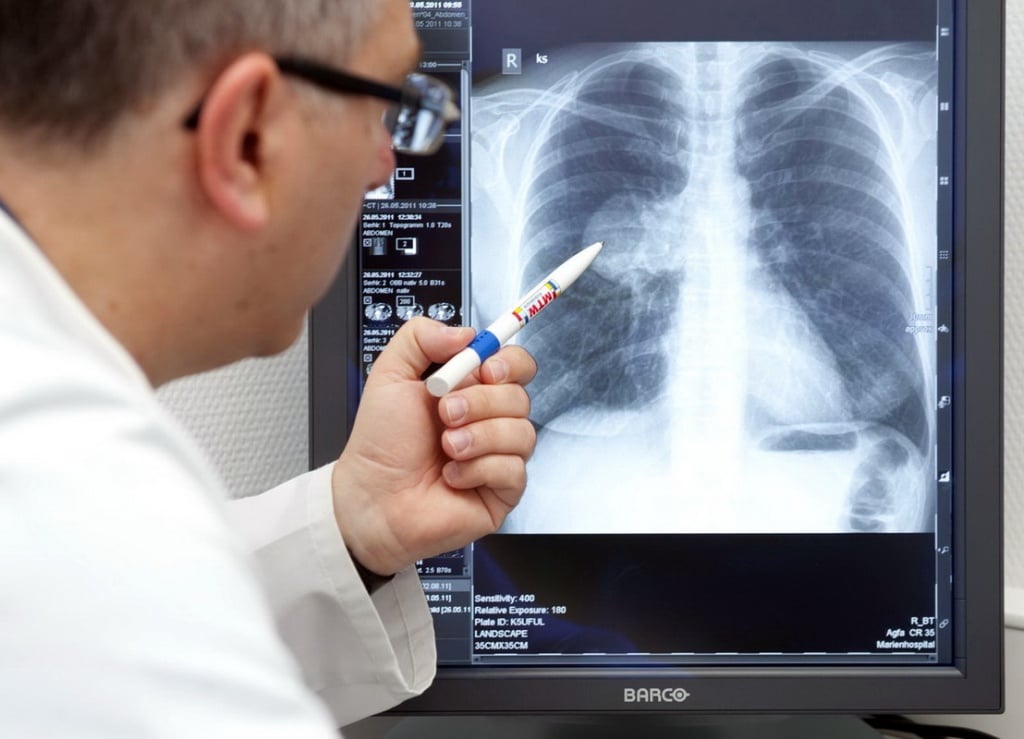
Признаки болезни на УЗИ сердца
Один из аппаратных методов диагностики синдрома гипертензии – ультразвуковое обследование сердца, при котором определяется толщина его стенок. В случае развития патологии наблюдается гипертрофия правого желудочка. При диагностировании с помощью УЗИ учитывают такие показатели:
- толщина больше 10 мм – признак повышения давления в легких;
- стенка желудочка менее 4 мм – норма.
Давление в легочной артерии на эхоКГ
Гипертензия диагностируется при проведении катетеризации или эхокардиографии. Исследование эхоКГ определяет несколько параметров патологии. Один из показателей – величина давления в кровеносном русле легочной артерии. Повышение его значений зависит от степени гипертензии легких и составляет в мм рт. ст. в случае:
- первой – на величину 25-45;
- второй степени – 45-65;
- третьей – больше, чем на 65.
Лечение легочной гипертензии 1 степени
Чтобы справиться с недугом, важно провести своевременную диагностику заболевания. При гипертензии легких первой степени рекомендуется изменение образа жизни, лечение медикаментозными препаратами. Врачи не советуют принимать гормоны, планировать беременность. Для лечения назначают:
- ограничение физических нагрузок;
- профилактику анемии, инфекционных болезней;
- диету;
- кровопускание;
- лечение кислородом;
- применение лекарств, предотвращающих развитие гипертензии;
- оперативное вмешательство при 3-4 степени с осложнениями;
- трансплантацию органов.
Медикаментозная терапия
При лечении легочной гипертензии первой степени широко используются лекарственные препараты нескольких групп. Их действие направлено на устранение симптомов заболевания. Врачи назначают:
- блокаторы кальциевых каналов (вазолизаторы), помогающие расширению сосудов;
- мочегонные препараты, снижающие давление;
- антикоагулянты, уменьшающие свертываемость крови;
- тромболитики, предотвращающие образование тромбов;
- средства, нормализующие сердечный ритм;
- простагландины, стабилизирующие давление;
- лекарства, разжижающие кровь.
Кислородная терапия
При ухудшении состояния больному назначают лечение с использованием ингаляций кислородом. Терапия облегчает самочувствие при тяжелой одышке. Лечение при гипертензии первой степени применяют при естественной и искусственной вентиляции путем введения кислорода. Для этого используют:
- газовые смеси в баллонах или подушках;
- подачу чистого кислорода централизованно в стационаре;
- аэрозольные баллончики в качестве скорой помощи;
- гипербарическую оксигенизацию в барокамере.
Ограничения физической нагрузки
При развитии гипертензии в легких врачи рекомендуют для улучшения кровообращения, предотвращения образования тромбов, использовать лечебную физкультуру. Обучение желательно пройти с инструктором, а потом заниматься самостоятельно. Необходимо учесть:
- комплекс нужно выполнять регулярно;
- нагрузки не должны вызывать дискомфорт;
- при третьей степени болезни занятия ограничены или прекращены.
Вакцинация
Поскольку причинами развития легочной патологии становятся хронические заболевания, необходимо предотвратить их развитие. В этом помогает своевременно выполненная вакцинация. Процедура способствует повышению иммунитета к болезни, ослаблению вредного воздействия путем введения специального антигенного материала. Вакцинацию проводят для профилактики:
Диета
При лечении гипертензии в легких диетическое питание – составляющая комплексной терапии. Больным рекомендуют снизить употребление жидкости, уменьшить количество соли. Противопоказаны алкоголь, жирная пища, сладости, кофе, продукты, содержащие холестерин. Необходима еда, богатая витаминами. В рацион нужно включить:
- свежие фрукты, овощи;
- квашеную капусту;
- вегетарианские супы;
- продукты, содержащие магний, калий;
- ржаной хлеб;
- курицу;
- творог;
- каши;
- рыбу;
- сыр;
- орехи.
Как лечить хирургическими методами
Если консервативные способы не дали результата, пациенту назначают оперативное лечение. Выбор вида вмешательства зависит от состояния больного, особенностей развития ЛГ, ее степени. Применяют хирургические методы:
- тромбэндарэктомию легочной артерии;
- исправление врожденного порока сердца;
- баллонную предсердную септостомию;
- трансплантацию легкого, сердца.
Тромбэндарэктомия
Суть этого хирургического метода лечения – удаление сгустков крови из ветвей легочной артерии. Операция выполняется, пока тромб не переродился в соединительную ткань. Тромэндарэктомия помогает уменьшить нагрузку на правый желудочек сердца, ослабить проявления сердечной недостаточности. При операции:
- с помощью ангиографии определяют участок;
- вводят катетер;
- надрезают пораженный сосуд по краю тромба;
- под контролем рентгена вводят баллонный катетер;
- наполняют его физраствором;
- вытягивают назад вместе с тромбом;
- повторяют до полной очистки артерии.
Баллонная предсердная септостомия
Назначение этого хирургического вмешательства практикуют при идиопатической легочной гипертензии, на последних стадиях заболевания или при отсутствии результатов лечения правожелудочковой сердечной недостаточности. В предсердной перегородке специальным катетером с баллоном делают искусственное отверстие. Операция помогает:
- уменьшить нагрузку на сердце;
- облегчить его работу;
- увеличить сердечный выброс;
- уменьшить частоту обмороков;
- исключить головокружения;
- улучшить переносимость физических нагрузок;
- подготовиться к операции трансплантации.
Умеренная ЛГ – прогноз
Высокое давление в легких – серьезная проблема. Первая степень ЛГ плохо поддается лечению – продолжительность жизни не более двух лет. Прогноз выздоровления зависит от многих факторов:
- в случае ЛГ на фоне системной склеродермии – жизнь не более года;
- при прогрессировании недостаточности функций правого желудочка – погибают через два;
- прогноз благоприятный как результат ответа на проводимое лечение – около 70% живут более пяти лет;
- при вторичной форме, осложненной сердечной недостаточностью, у 45% больных пятилетняя выживаемость.
Особенности протекания заболевания
Существуют природные факторы, способствующие развитию патологий дыхательной системы. Люди, проживающие в местностях, провоцирующих появление гипертензии легких, могут длительное время не замечать развития недуга. Ярко выраженная симптоматика заболевания требует перемены места жительства для исключения опасных осложнений. Провоцирует гипертрофию проживание:
- в горной местности;
- в районах Крайнего Севера.

Высокогорная гипертензия легочной артерии 1 степени
Низкое парциальное давление кислорода в воздухе характерно для горной местности. Оно приводит к развитию ЛГ первой степени. Появляются такие симптомы, как одышка, кашель, цианоз. Если человека переселить в предгорье, начать лечение, – ожидается благоприятный прогноз болезни. При длительном пребывании в горах:
- происходит ослабление сердечной деятельности;
- падает артериальное давление, повышается венозное;
- развивается аритмия, тахикардия;
- возникает гипоксия;
- образуется гипертрофия правого желудочка.
Северная ГЛ
Появлению этой разновидности способствуют низкие температуры воздуха. Происходит охлаждение дыхательных путей, повышается бронхиальное сопротивление. Все это вызывает патологию дыхательной системы, провоцирует гипертрофию желудочка сердца. Недуг наблюдается у большинства людей, проживающих на Севере более трех лет. Врачи отмечают несколько стадий заболевания, связанных с адаптацией легких:
- первая – проживание до года – давление в артериях легких повышается;
- вторая – до двух – показатель снижается;
- третья – более трех лет – идет сильное повышение, ухудшение состояния.
Что такое легочная гипертензия 1 степени


Секрет долголетия в сосудах
Если они чистые и здоровые, то можно запросто прожить 120 лет и даже больше
 Миллионы людей во всем мире страдают от заболеваний сердечнососудистой системы, прочно занявших лидерство среди недугов, ведущих к летальному исходу. В их число входит легочная гипертензия (ЛГ). Что такое легочная гипертензия 1 степени, какие симптомы заболевания, как минимизировать негативное воздействие на организм, какие методы диагностики и лечения используются современной медициной? Ответы на эти вопросы помогут составить реальную картину о коварной и трудноизлечимой болезни, улучшить качество жизни пациента.
Миллионы людей во всем мире страдают от заболеваний сердечнососудистой системы, прочно занявших лидерство среди недугов, ведущих к летальному исходу. В их число входит легочная гипертензия (ЛГ). Что такое легочная гипертензия 1 степени, какие симптомы заболевания, как минимизировать негативное воздействие на организм, какие методы диагностики и лечения используются современной медициной? Ответы на эти вопросы помогут составить реальную картину о коварной и трудноизлечимой болезни, улучшить качество жизни пациента.
Что это такое?
 Легочная гипертензия – разновидность гипертонии, характерным признаком которой является повышенное давление в артериях легких. Результат патологии – сужение просвета в сосуде легкого по причине аномального строения артерий органов дыхания. Она характерна больше для женщин средней возрастной группы. У мужчин в три раза реже диагностируется такая патология.
Легочная гипертензия – разновидность гипертонии, характерным признаком которой является повышенное давление в артериях легких. Результат патологии – сужение просвета в сосуде легкого по причине аномального строения артерий органов дыхания. Она характерна больше для женщин средней возрастной группы. У мужчин в три раза реже диагностируется такая патология.
Заболевание проявляет себя практически бессимптомно на первоначальных стадиях течения. Человек может даже не догадываться о его наличии до тех пор, пока болезнь не проявит себя такими симптомами как гипертонический криз, отек легких, кровохарканье. То есть, тогда, когда степень развития болезни высокая, пациент обращается за медицинской помощью, что значительно усложняет лечение.
При легочной гипертензии 1 степени нет одышки и болей в грудной клетке, неприятные ощущения при нормальной ходьбе отсутствуют, нет их и при других, умеренно активных действиях организма. Чрезмерная усталость и слабость не наблюдаются.
Гипертензия классифицируется по нескольким параметрам:
На этапе диагностирования основным фактором, указывающим на наличие данной патологии, является повышенное легочное давление при спокойном и активном состоянии организма. Оно замеряется в миллиметрах ртутного столбика. Параметры установлены МКБ-10 (Международной классификацией заболеваний), должны составлять не более 25 (в покое) и 35 (при определенных физических нагрузках). Код по мкб 10 легочной гипертензии (127.0) установлен только в отношении заболеваний первичного типа.
Первичная легочная гипертензия
 Определить первичный и вторичный тип болезни можно только методом исключения. Вторичная легочная гипертензия появляется в результате приобретенных заболеваний, то есть, она результат негативного воздействия других болезней на систему кровообращения.
Определить первичный и вторичный тип болезни можно только методом исключения. Вторичная легочная гипертензия появляется в результате приобретенных заболеваний, то есть, она результат негативного воздействия других болезней на систему кровообращения.
Причины появления гипертензии:
- Хронические воспалительные процессы типа туберкулеза, цирроза печени, пневмосклероза
- Новообразования в сердечной мышце или дыхательных путях
- Образование тромбов
- Патологии в строении позвоночника или грудной клетки
- Сердечный порок врожденный
В перечень причин идиопатической легочной гипертензии включаются:
 Патологии аутоиммунного характера
Патологии аутоиммунного характера- Наследственность
- Развитие атеросклероза в артериальных ветвях
- Увеличенный тонус симпатического нерва
- Врожденные дефекты капилляров легких у плода
- Васкулит легочных сосудов
- Оральные контрацептивы
- Тип вируса герпеса №8
Чаще всего, специалисты затрудняются в определении механизма развития первичной легочной гипертензии. Напомним, что МКБ 10 первичной легочной гипертензии присваивает код 127.0.
Среди симптомов первичного типа гипертензии следует отметить:
- Одышку разного характера – от минимальной до значительной, появляющейся при тяжелых нагрузках или в состоянии покоя. Как правило, приступы удушья отсутствуют.
- Обморочные состояния и головокружения, продолжительностью до 5 минут. Появляются при значительных физических нагрузках.
- Болевые ощущения разного характера в области груди. По продолжительности от нескольких минут доя нескольких часов. Обычно прием препаратов, положительно влияющих на расширение сосудов, не снимает боль.
- Сухой кашель, который может появиться как при нагрузке, так и в состоянии покоя.
- Перебои в работе сердечной мышцы.
- Мокроту с кровью при отхаркивании (однократная или продолжительная).
Степени развития и формы течения
 По тяжести протекания выделяют несколько степеней развития. На каждом этапе болезнь проявляет себя ярче, ограничивая пациента в определенных действиях.
По тяжести протекания выделяют несколько степеней развития. На каждом этапе болезнь проявляет себя ярче, ограничивая пациента в определенных действиях.
Первая степень (среднее систолическое давление в диапазоне 25-45 мм рт. ст.) – малозаметные симптомы с сохранением физической активности. Отсутствие головокружения и одышки при традиционном образе жизни.
Вторая степень (среднее систолическое давление 45-75 мм рт. ст.) – присутствует дыхательная недостаточность при стабильно повышенном артериальном давлении. Диагностируются боли в груди и головокружения, первые признаки гипертрофии сердечного желудочка.
Третья степень (среднее систолическое давление от 76 до 110 мм рт. ст.) – стадия необратимого характера со сформировавшимся атеросклерозом сосудов и полной гипертрофией желудочка сердца. К ранее выявленным проявлениям присоединяется кровохарканье и навязчивый, длительный кашель. Малые нагрузки вызывают сильную одышку, на ногах и в области лимфоузлов появляются существенные отеки.
Четвертая степень (среднее систолическое давление выше 110 рт. ст.) – высокая легочная гипертензия, при которой человек утрачивает трудоспособность, не может частично или полностью обслуживать себя без сторонней помощи. Наблюдается существенная отечность нижних конечностей, появляется ряд сопутствующих заболеваний, например, печень увеличивается в размерах, диффузный цианоз. Болевые ощущения в области грудной клетки и сильная одышка присутствуют в состоянии покоя.
По течению, легочная гипертензия подразделяется на острую и хроническую. Провокаторами острого типа являются гипертонический криз, инфаркт миокарда, тромбоэмболия легочной артерии, пр. Повышенное кровеносное давление в левом предсердии, обструктивные заболевания органов дыхания, иные причины сужения легочных артерий – провокаторы развития хронического типа.
Диагностика
Легочная гипертония диагностируется рядом клинических и лабораторных исследований. При приеме пациента с повышенным давлением в легочной артерии, доктор проводит сбор анамнеза, проводит опрос.
Для определения точного диагноза и составления программы лечения необходимо проведение следующих процедур:
 Анализ крови общего и биохимического характера.
Анализ крови общего и биохимического характера.- Тест на ходьбу в течение 6 минут – для определения поведения дыхательной системы при физических нагрузках.
- Рентген грудной клетки.
- Ультразвуковое исследование сердца.
- Допплерография.
- Измерение давления в легочной артерии.
- Электрокардиография.
- Ангиопульмонография.
В зависимости от состояния пациента, при таком заболевании может потребоваться ряд дополнительных аппаратных исследований. Их назначение в компетенции лечащего доктора.
Лечение гипертензии
Чтобы получить исчерпывающий ответ на вопрос, как проявляет себя легочная гипертензия 1 степени – что это такое, и как справиться с недугом, необходимо серьезно прислушиваться к рекомендациям доктора и в точности их выполнять.
 Специалисты утверждают, что только ответственный подход к диагностике позволит составить реальную картину о заболевании и приступить к эффективному лечению. К сожалению, самолечение не даст никаких результатов, а может только навредить.
Специалисты утверждают, что только ответственный подход к диагностике позволит составить реальную картину о заболевании и приступить к эффективному лечению. К сожалению, самолечение не даст никаких результатов, а может только навредить.
Не действуют при такой патологии методы народной медицины. От них нужно сразу же отказаться, чтобы не усугубить болезнь. Согласно статистике, гипертензия на ранних стадиях отлично поддается устранению лекарственными препаратами.
Специалист составляет протокол лечения, в соответствии с которым пациенту назначаются медикаменты из групп:
- мочегонные;
- антикоагулянты для разжижжения крови;
- инотропные препараты и сердечные гликозиды для увеличения мощности сердечных сокращений;
- антагонисты рецепторов эндотелина для блокирования рецепторов в отношении веществ, провоцирующих сужение сосудов;
- антагонисты кальция для блокирования в клетках медленных кальциевых каналов;
- простагландины для регуляции тонуса сосудов;
- оксиды азота для расширения сосудов;
Кроме медикаментозного, используются методики оперативного лечения. Это может быть трансплантация легкого и сердца или только органа дыхания. Предсердную септостомию, подразумевающую создание отверстия в межпредсердной перегородке, применяют также в качестве хирургического лечения.
Важным моментом в лечении заболевания являются такие мероприятия как:
- Ограничение употребления соли и выпиваемой жидкости (максимум 1,5 литра в сутки).
- Регулярная профилактика ОРВИ – вакцинация, способная снизить риск заражения простудными заболеваниями.
- В зависимости от степени по МКБ 10 идиопатической легочной гипертензии, врач вправе ограничить или вовсе запретить любые нагрузки физического характера.
- Процедуры с применением кислорода.
- Во избежание осложнения недуга, которое может быть вызвано беременностью и последующей родовой деятельностью, женщинам назначается применение контрацептивов.
Инвалидность при гипертензии легких
 Международная система классификации заболеваний от 2016 года в последней редакции (мкб 10) первичной легочной гипертензии присваивает статус заболевания, в связи с которым больной может получить инвалидность. Для её получения больной должен пройти полное медицинское обследование, подтверждающее наличие недуга, а также степень его тяжести. Различают инвалидность 1, 2 и 3 группы.
Международная система классификации заболеваний от 2016 года в последней редакции (мкб 10) первичной легочной гипертензии присваивает статус заболевания, в связи с которым больной может получить инвалидность. Для её получения больной должен пройти полное медицинское обследование, подтверждающее наличие недуга, а также степень его тяжести. Различают инвалидность 1, 2 и 3 группы.
Основные критерии инвалидности:
- I группа инвалидности – ограничение передвижения третьей степени, утрачена возможность обслуживаться самостоятельно, без частичной или полной помощи, прогредиентное течение гипертензии.
- II группа инвалидности назначается больным, у которых ограничена трудоспособность и двигательные функции. Проводимое лечение практически не дает нужного эффекта или же действие ограничено определенным периодом. Такие пациенты могут работать на дому при наличии специальных условий, например, заниматься бисероплетением или вязанием, изготавливать сувенирную продукцию.
- III группа инвалидности дается пациентам с ограниченной способностью не только к трудовой деятельности, но и передвижению, самообслуживанию. Они не могут работать по профессиям, связанным с тяжелой физической или умственной нагрузкой, там, где в течение рабочего дня наблюдается постоянная речевая нагрузка. Такая степень инвалидности предполагает перевод больного на легкий труд, например, канцелярская работа, ремонт радиоаппаратуры в соответствующих производственных условиях.
Группа инвалидности определяется специальной комиссией (МСЭ). В зависимости от тяжести заболевания нуждается в регулярном подтверждении.
Что такое лёгочная гипертензия первой степени

Среди всех болезней сердца и кровеносных сосудов третье место занимает лёгочная гипертензия. Развитие этой патологии опасно для жизни человека – она может привести к сердечной недостаточности, а также закончиться летальным исходом. Заболевание способно развиваться у взрослого и ребёнка, но прогрессирует оно постепенно. Есть способы повлиять на развитие негативного процесса в организме и предотвратить его. Но чтобы сделать это, необходимо разобраться в самой патологии. Итак, лёгочная гипертензия 1 степени – что это такое?
Статьи по теме:
- 1 степень — лабильная;
- 2 степень — стабильная;
- 3 степень — необратимая форма.
- Первичная лёгочная гипертензия. Это распространённая форма заболевания, которую часто диагностируют у пациентов. Она развивается отдельно и имеет второе название — умеренная лёгочная гипертензия. Достаточным основанием для постановки диагноза является врождённая патология сосудов лёгких.
- Вторичная лёгочная гипертензия 1 степени. Встречается чаще всего. Основой для постановки диагноза является осложнение одного из выделяемых заболеваний.
- бронхоэктатическая болезнь;
- хронический бронхит обструктивный;
- фиброз ткани лёгких.
- Женщинам запрещено планировать беременность. У будущей матери и ребёнка тесно связана кровеносная система. Поэтому большая нагрузка на сердце в этот период может привести к летальному исходу женщины.
- Диета. Необходимо сократить потребление поваренной соли, исключить жирную пищу и выпивать не более 1,5 л воды в день.
- Ограничение физических нагрузок. Пациентам противопоказано переусердствовать с физическими упражнениями.
- Вакцинация. Необходимо сделать прививки от распространённых заболеваний, чтобы избежать осложнений патологии.
- тромбэндарэктомия;
- баллонная предсердная септостомия.
- болезнь с поражением левого предсердия;
- болезнь с увеличением сосудов легких и повышением кровотока, проходящего через них;
- болезнь, связанная с нарушениями органов дыхания, капилляров легких.
- прекапиллярная;
- посткапиллярная;
- дискинетическая.
- хронической обструктивной болезнью легких;
- фиброзом;
- болезнью Бенье – Бёка – Шаумана;
- пневмокониозом;
- хронической тромбоэмболической легочной гипертензией;
- атеросклерозом;
- легкой резекцией доли легких;
- гиповентиляционным синдромом.
- сердечной недостаточностью;
- сужением митрального отверстия;
- выраженной гипертрофией миокарда;
- утолщением листков перикарда.
- дефекта межпредсердной перегородки;
- дефекта межжелудочковой перегородки сердца;
- пролапса двустворчатого клапана;
- увеличения сердечного выброса;
- гиперфункции щитовидной железы.
- повышение показателей давления в левом предсердии;
- стеноз сосудов;
- усиление кровообращения.
- недостаточное снабжение крови кислородом;
- спазмы мелких артерий.
- болезней, которые мешают нормальному оттоку венозной крови;
- хронической обструктивной болезни лёгких;
- идиопатического легочного фиброза;
- болезни Бенье — Бёка — Шаумана;
- пневмокониоза;
- вдыхания асбестсодержащей пыли;
- тромбоза;
- сильной перегрузки правого предсердия;
- врожденного порока сердца, характеризующегося наличием дефекта между правым и левым предсердием.
- диспноэ, дыхательная недостаточность: появляется при переутомлении, нервном возбуждении, во время и после еды; при тяжелой форме заболевания одышка появляется даже в состоянии покоя, пациент может задыхаться или жаловаться на острую нехватку воздуха;
- болезненность в грудном отделе: многие пациенты чувствуют легкое покалывание в груди, у некоторых больных появляется тупая или острая боль в грудине, которая сопровождается с учащенным биением сердца;
- вестибулярные нарушения, вертиго: у пациента начинает кружится голова, когда он встает или садится, а также при резких движениях;
- потеря сознания: при недостатке кислорода пациент может отключится на некоторое время, обмороки носят непродолжительный характер и случаются внезапно; к потере сознания приводит также застой крови в венах;
- переутомляемость и постоянная усталость: даже после отдыха и сна человек может чувствовать себя уставшим или невыспавшимся;
- отечность конечностей: возникает из-за застоя жидкости и сердечной недостаточности;
- сухой кашель;
- синюшность кожных покровов: недостаток кислорода приводит к посинению кожи, особенно около губ и на пальцах.
- невозможность выполнять простейшие задачи, повседневные дела;
- сохранение симптоматических признаков даже во время сна и в состоянии покоя;
- постоянное желание спать и невозможность долго двигаться, человек большую часть суток проводит в постели.
- общий и биохимический анализ крови: показывает степень окисления крови, определяет степень развития болезни;
- электрокардиограмма: показывает степень влияния болезни легких на сердечную мышцу;
- ультразвуковое исследование (узи), рентген: показывают темп легочного сердца, частоту сердечных сокращений, состояние артерий легких;
- сцинтиграфия легких: определяет степень насыщения легких кровью;
- компьютерная томограмма: уточняет диагноз, дает точное представление о состоянии внутренних органов;
- эхокардиограмма: показывает степень выраженности гипертензии и влияние на сердечно-сосудистую систему;
- спирометрия: показывает степень насыщения легких кислородом;
- катетеризация сердечной мышцы: измеряет кровяное давление в легких.
- наличие и прогрессирование заболевания;
- провоцирующие факторы, которые способствуют дальнейшему развитию болезни;
- состояние сердца, сосудов, легких.
- медикаментозная помощь;
- кислородная терапия;
- народная медицина;
- хирургическое вмешательство.
- расширить сосуды;
- уменьшить свертываемость крови;
- убрать лишнюю жидкость из организма;
- наполнить кровь кислородом.
- техника эндартерэктомии из легочной артерии;
- предсердная септостомия;
- пересадка легких.
- односторонняя: назначается врачом при обнаружении у пациента легочной гипертензии с хронической обструктивной болезнью легких, фиброзом, нарушением баланса ферментов, констриктивным бронхиолитом;
- двусторонняя: назначается врачом при обнаружении у пациента легочной гипертензии с кистозным фиброзом, расширением отдельных дыхательных путей, лангергансоклеточным гистиоцитозом;
- комплексная пересадка сердце-легкие: назначается врачом при обнаружении у пациента легочной гипертензии с нарушениями работы сердца и сосудов, паренхиматозной дистрофией, нарушением миокарда, неоперабельным заболеванием клапана сердца.
- кровотечение;
- реперфузионный отек легкого;
- инфекционное заражение из-за больного донорского органа;
- скопление воздуха или газов в плевральной полости;
- нарушение ритма сердца.
- необходимо следить за своим состоянием и сообщать лечащему врачу о любых проявлениях болезни;
- коррекция и отслеживание веса – обязательное условие для снижения риска появления осложнений, при повышении массы тела больше, чем на 1,5 кг необходимо обращаться к врачу;
- нельзя перенапрягаться, следует больше времени отдыхать;
- нельзя поднимать тяжелые предметы весом больше 5 кг;
- следует отказаться от соленой пищи;
- каждый год необходимо ставить прививку от гриппа;
- отказаться от курения;
- исключить из жизни алкоголь;
- нельзя принимать лекарства без назначения врача.
- I класс – пациенты с легочной гипертензией без нарушения физической активности. Обычные нагрузки не вызывают появления головокружения, одышки, болей в грудной клетке, слабости.
- II класс – пациенты с легочной гипертензией, вызывающей незначительное нарушение физической активности. Состояние покоя не вызывает дискомфорта, однако, привычная физическая нагрузка сопровождается головокружением, одышкой, болями в грудной клетке, слабостью.
- III класс – пациенты с легочной гипертензией, вызывающей значительное нарушение физической активности. Незначительная физическая нагрузка сопровождается появлением головокружения, одышки, болей в грудной клетке, слабости.
- IV класс – пациенты с легочной гипертензией, сопровождающейся выраженными головокружением, одышкой, болями в грудной клетке, слабостью при минимальной нагрузке и даже в состоянии покоя.
- ЭКГ – для выявления гипертрофии правых отделов сердца.
- Эхокардиографию – для осмотра сосудов и полостей сердца, определения скорости кровотока в системе легочной артерии.
- Компьютерную томографию – послойные снимки органов грудной клетки показывают увеличенные легочные артерии, а также сопутствующие легочной гипертензии заболевания сердца и легких.
- Рентгенографию легких – определяет выбухание главного ствола легочной артерии, расширение ее главных ветвей и сужение более мелких сосудов, позволяет косвенно подтвердить наличие легочной гипертензии при выявлении других заболеваний легких и сердца.
- Катетеризацию легочной артерии и правых отделов сердца – проводится с целью определения кровяного давления в легочной артерии. Является самым достоверным методом диагностики легочной гипертензии. Через прокол в яремной вене зонд подводится к правым отделам сердца и с помощью монитора давления на зонде определяется кровяное давление в правом желудочке и легочных артериях. Катетеризация сердца является малоинвазивной методикой, практически не сопряженной с риском осложнений.
- Ангиопульмонографию – рентгенконтрастное исследование сосудов легких с целью определения сосудистого рисунка в системе легочной артерии и сосудистого кровотока. Проводится в условиях специально оснащенной рентгеноперационной с соблюдением мер предосторожности, т. к. введение контрастного вещества может спровоцировать легочно-гипертонический криз.
- Прием вазодилатирующих средств, расслабляющих гладкомышечный слой сосудов (празозин, гидралазин, нифедипин). Вазодилататоры эффективны на ранних стадиях развития легочной гипертензии до возникновения выраженных изменений артериол, их окклюзий и облитераций. В этой связи важное значение приобретает ранняя диагностика заболевания и установление этиологии легочной гипертензии.
- Прием дезагрегантов и антикоагулянтов непрямого действия, снижающих вязкость крови (ацетил-салициловой кислоты, дипиридамола и др.). При выраженном сгущении крови прибегают к кровопусканию. Оптимальным у пациентов с легочной гипертензий считается уровень гемоглобина крови до 170 г/л.
- Ингаляции кислорода как симптоматическую терапию при выраженной одышке и гипоксии.
- Прием мочегонных препаратов при легочной гипертензии, осложненной правожелудочковой недостаточностью.
- Трансплантация сердца и легких в крайне тяжелых случаях легочной гипертензии. Опыт подобных операций пока невелик, но свидетельствует об эффективности данной методики.
- Март 2020 (4192)
КлассификацияТак как болезнь имеет разный характер происхождения и отличающиеся друг от друга пути развития (альвеолярная гипоксия, изменение структуры ткани лёгких, повышение количества эритроцитов), соответственно она имеет и различные виды. Патологию классифицируют на 3 степени, отображающие её тяжесть: Рассмотрим виды, которые выделяют в зависимости от причины происхождения.
Для человека существуют нормы всех показателей: температура, артериальное и легочное давление. Так вот, давление в артерии не должно превышать 25 мм ртутного столба. Если цифра завышена, то, вероятнее всего, у пациента можно диагностировать лёгочную гипертензию. ПричиныРазвитию патологии способствует множество факторов. Зачастую все они связаны с заболеваниями лёгочной системы. Наиболее распространённой причиной является бронхолегочная болезнь. Другие патологии лёгких, оказывающие влияние на развитие недуга: Кроме того, на появление патологии способны повлиять сердечные заболевания. Особое значение уделяется врождённым порокам. Поводом для развития лёгочной гипертензии могут послужить гипертония, кардиомиопатия и ишемическая болезнь сердца. Тромбозы сосудов, возникающие в лёгочных артериях с некоторой периодичностью, также являются способствующим фактором. Среди располагаемых к лёгочной гипертензии недугов выделяют цирроз печени, портальную гипертензию и гипертиреоз, болезни крови, ВИЧ-инфекции.
Нередко случалось, когда патология давала о себе знать на фоне приёма лекарственных средств, воздействующих на лёгочную ткань. К таким препаратам относятся: кокаин, анорексигены, антидепрессанты и амфетамины. К развитию болезни подталкивают биологические яды (токсины), присутствующие в организме. Также медики нередко говорят о предрасположенности женщин в период беременности и женского пола в целом. Развитие патологии у детейЭту опасную болезнь можно диагностировать не только у взрослых людей, но даже у новорожденных малышей. Во время родовой деятельности может произойти запуск лёгочного кровообращения, что и будет являться основной причиной патологии. В этом случае начинается процесс, цель которого направлена на уменьшение давления. Эмбриональный проток, ещё не зарос, а кровь уже сбрасывается по нему. Зачастую такую картину можно наблюдать у переношенных детей либо у тех, чьи мамы употребляли аспирин и антибиотики.
Истинной причины развития недуга у детей специалисты не установили. При этом отмечают, что основой может служить нейрогуморальная нестабильность, наследственность, нарушения системы гомеостаза, а также поражение сосудов кровообращения. Важно! Корректно установить причину, дать адекватную оценку и рекомендации по лечению – это входит в компетенцию исключительно квалифицированного специалиста. СимптомыПризнаки заболевания напрямую связаны с её степенью и причинами возникновения. Особых симптомов при 1 степени патология не имеет. Поэтому зачастую её обнаруживают при тяжёлых формах. Первая степень характеризуется давлением от 30 до 35 мм ртутного столба, которое способно повышаться при физических нагрузках до 70 мм. В редких случаях могут наблюдаться незначительные изменения внешнего дыхания. Развитие патологии сопровождают одышка, похудение, быстрая утомляемость, кашель и учащённое сердцебиение.
Важно! Выявить 1 степень лёгочной гипертензии может только опытный врач после проведения тщательного обследования. Как лечить у взрослыхК сожалению, на сегодняшний день специального лечения для первичной лёгочной гипертензии не разработали. Чтобы помочь больному при заболевании, необходим комплексный подход к проблеме. Побороть этот недуг достаточно сложно, а в некоторых случаях даже невозможно. Но, тем не менее, на сегодняшний день используют несколько методов терапии. Немедикаментозное лечениеПожалуй, это первый шаг на пути к выздоровлению при любой форме патологии.
Важно! При диагностике первичной лёгочной гипертензии больного следует перевести на инвалидность! Медикаментозная терапияИспользуется комплексное лечение лекарственными средствами. Более того, сложно ответить на вопрос: «Какие применяют препараты для снижения лёгочной гипертензии?». Потому как специалисты не останавливают свой выбор на одном лекарстве. В первую очередь необходимы диуретики, которые помогут снизить нагрузку на сердце. Для понижения давления в артерии лёгких применяют сосудорасширяющие средства. Чтобы восстановить сердечный ритм, требуется пропить курс гликозидов. Для предотвращения образования тромбов используют простациклины. Антикоагулянты нужны для разжижения крови. Кроме того, назначают антагонисты кальция, оксигенотерапию, оксид азота и антибиотики.
Хирургическое вмешательствоОперативное вмешательство проводят двумя способами: Лечение народными средствамиНародные рецепты не являются основной терапией – ими можно только дополнить общее лечение для ускорения эффективности и облегчения симптомов. Лечение рябиной: 1 ст. л. ягод необходимо залить 200 мл кипятка, принимать настой следует по 100 мл трижды в день до приёма пищи. Терапия при помощи тыквы: свежевыжатый сок смешивают с натуральным пчелиным мёдом в соотношении 3:1. На протяжении месяца принимать лекарственную смесь по ½ стакана перед завтраком.
Листья берёзы: 2 ст. л. сырья залить 0,5 кипятка и дать настояться 1 часа. Спустя указанное время процедить и принимать по 100 мл 4 раза в день 2 недели. Важно! Терапия народными средствами должна быть согласована с врачом. При наличии других хронических заболеваний лечение домашними рецептами противопоказано. ПрогнозДать точный и однозначный прогноз при данной патологии сложно. Не каждый врач возьмётся это сделать, так как всё зависит от сопутствующих факторов: устойчивость артериального давления, состояние лёгких. В большинстве случаев прогноз неблагоприятен – около 20% случаев заканчиваются летальным исходом. Продолжительность заболевания может составлять от месяца до 5 лет. Если у больного отмечают частые обмороки, то наступает внезапная смерть. Благоприятный прогноз отмечается в тех случаях, когда симптомы заболевания постепенно стихают при лечении. Подобное поведение говорит об эффективности терапии, при которой 95% случаев превышают пятилетний порог выживаемости.
У детей прогноз выглядит таким образом: 1 смерть на 10 случаев. Зачастую при достижении годовалого возраста состояние ребёнка стабилизируется. Но 30% малышей остаются с проблемами на всю жизнь, которые выражаются в нарушении зрения, слуха и задержки психофизического развития. Если не удалось избежать развития патологии у ребёнка, необходимо срочно обратиться к специалисту. Признаки и лечение легочной артериальной гипертензииСиндром легочной артериальной гипертензии – это повышение показателей давления в сосудах легких. Легочная гипертензия не имеет отношения к систолическому или диастолическому давлению. Болезнь протекает иначе, у нее другие симптоматические проявления и способы лечения. Тяжелое заболевание требует точной диагностики и постоянного контроля. Для лечения болезни может потребоваться хирургическое вмешательство. Что это за болезнь — классификация легочной гипертензииПо состоянию дилатации правого желудочка и катетеризации правых отделов сердца гипертензия легких подразделяется на три группы: Легочная гипертензия по степени выраженности показателей делится на три категории:
Несмотря на то что болезнь не имеет отношения к показателям артериального давления, оно помогает врачам определить начало заболевания.
Еще одна классификация связана с этиологией болезни. Различают синдром гипертензии легких первичного и вторичного типа. Первичная гипертензия, или идиопатическая – болезнь женщин. Она развивается бессимптомно, поражает малые капилляры, приводит к стойкому расширению мелких сосудов. Первичная гипертензия не дает положительных прогнозов развития. Через три года она перерастает в правостороннюю сердечную недостаточность. Вторичная гипертензия делится на несколько типов: Прекапиллярная гипертония – это болезнь с поражением правого желудочка, давление в левом желудочке остается в пределах нормы. Прекапиллярная форма характерна для пациентов с: Посткапиллярная гипертензия вызвана поражением левого желудочка. Чаще всего болезнь поражает пациентов с: Дискинетическая гипертензия может появиться из-за: По срокам развития легочная артериальная гипертензия может быть острой или хронической. Болезнь классифицируется по МКБ 10, международный код 27.0.
Причины развития заболевания и провоцирующие факторыПричины легочной гипертензии быть пассивными или активными. Пассивные провоцирующие факторы: Активные провоцирующие факторы: Гипертензия может быть первичного или вторичного типа. Первичная гипертензия появляется внезапно из-за нарушения кровотока в малых сосудах. Артерии начинают сильно сужаться, что приводит к повышению показателей давления в легких. Первичной гипертензии подвержены в большей части женщины, у мужчин и подростков эта форма заболевания встречается реже. Вторичная гипертония — это следствие: Легочное давление может увеличиваться из-за нарушений работы левого предсердия. Если левая половина сердца не перекачивает достаточное количество крови, она переполняет артерии левого предсердия. Вследствие этого повышается легочное давление. гипертензия легочных артерий часто появляется при аутоиммунном воспалении стенок сосудов.
Причины легочной гипертензии у детейУ детей чаще всего встречается высокая гипертония артерий, которая неразрывно связана с ускоренным кровообращением. Младенцы попадают в больницу с диагнозом персистирующее сужение артериол. Это заболевание спровоцировано перинатальной асфиксией и недостатком кислорода. Увеличение циркулирующей крови может быть вызвано преждевременной перевязкой открытого артериального протока. К появлению артериальной гипертензии легких в младенческом возрасте может привести врожденный порок развития диафрагмы. На появление легочной гипертензии в младенчестве влияет поведение беременной женщины. К появлению заболевания приводит внутриутробное инфицирование вредными микроорганизмами. Еще одна причина – использование беременной женщиной нестероидных противовоспалительных лекарственных средств. Симптоматические проявленияСиндром легочной гипертензии может проявляться по-разному. Основные признаки легочной гипертензии:
При запущенной стадии заболевания, когда болезнь из легкой степени переходит в среднюю или тяжелую, к существующим признакам могут добавиться дополнительные симптоматические проявления: Методы диагностики патологииДля диагностирования болезни врачи прибегают к разным способам. Среди них выделяются:
Все указанные исследования направлены на выявление заболевания и определение степени выраженности гипертензии. Полное обследование, которое включает исследования, помогает врачам определить: Перед обследованием врач консультирует пациента, узнает о всех имеющихся хронических и врожденных заболеваниях, составляет клиническую картину, узнает о генетической предрасположенности. После составления анамнеза проводится комплексное обследование со сбором всех анализов. Прогноз: сколько живут люди с легочной гипертензиейБез надлежащего и своевременного лечения прогнозы неблагоприятны. Показатель выживаемости при первичной легочной гипертензии составляет 2,8-3 года. при системной склеродермии прогноз выживания составляет 1 год. При выявленном вирусе иммунодефицита медиан выживания будет также равен 12 месяцам. Плохие показатели выживания отмечены также у пациентов с врожденным пороком сердца и гипертензией. Чтобы повысить шансы на выживание, необходимо вовремя выявить болезнь. Важно своевременно пройти диагностику, устранить провоцирующие факторы и заняться профилактическими мерами, которые часто кроются в изменении образа жизни. Как лечить легочную гипертензиюЛечение легочной гипертензии предполагает несколько вариантов: Фармакологическое лечениеПатогенез до конца не изучен, исследования легочной гипертензии и причины ее появления продолжаются. Медикаментозное лечение назначается врачом после проведения обследования. При помощи медикаментов врач борется с первопричиной и провоцирующими факторами.
При помощи препаратов можно добиться следующих результатов: Идиопатическую легочную гипертензию вылечить сложнее. Терапевтическое воздействие должно расширить сосуды и понизить давление в легочных артериях. При первичной легочной гипертензии врачи назначают лекарственное средство для увеличения потенции Силденафил. Силденафил при легочной гипертензии улучшает кровоток и способствует расширению сосудов. Такой же эффект дает Виагра. При легочной гипертензии у пациентов часто наблюдается недостаточность сердца. Врач назначает лечение в соответствии с текущим состоянием пациента. Недостаточность лечится симптоматически. Лечение вторичной гипертензии необходимо начинать с поиска первопричины. Врач избавляет пациента от провокатора, а давление само приходит в норму. Для сохранения вазореактивности врач назначает антагонисты кальция и нитраты. Чтобы снизить воздействие на сердечную мышцу, вывести воду и снять отечность, пациент принимает мочегонные средства. Антикоагулянты назначают пациентам с первичной легочной гипертензией и наследственной предрасположенностью, чтобы понизить вероятность развития тромбоэмболии. Если легочная гипертензия развивается на фоне врожденного порока сердца, пациенту назначают ингибиторы ангиотензинпревращающего фермента в комплексе с другими медикаментами. Кислородная терапияОдин из самых эффективных методов лечения сердечно легочной гипертензии – кислородная терапия. Долгосрочное вдыхание кислорода на протяжении 14-15 часов положительно сказывается на динамике заболевания. Кислородная терапия показана всем пациентам с легочной гипертензией, исключение составляет только группа больных с синдромом Эйзенменгера. Кислородную терапию необходимо сочетать с правильным образом жизни. Пациенту нужно много времени проводить на свежем воздухе, больше отдыхать, следовать назначенной диете. Несколько раз в год показано санаторное пребывание, путешествие к соляным пещерам.
Народная медицинаЧтобы не травить организм медикаментами, можно попробовать использовать методы народной медицины. Перед использованием народного лечения необходимо проконсультироваться с врачом, так как при легочной гипертензии любое воздействие на организм должно быть согласовано. При легочной гипертонии рекомендую сборы и экстракты: Фитотерапия хорошо проявляет себя в качестве профилактики или поддерживающей меры. Тяжелую форму заболевания народными средствами вылечить не получится. Врач назначит медикаментозное лечение или другое воздействие, а настойки и сборы помогут нормализовать состояние. Хирургическое вмешательствоЕсли медикаментозная терапия не приносит результата, врач принимает решение о назначении операции. Для лечения легочной гипертонии используют несколько методик:
Эндартерэктомия из легочной артерииТехника направлена на удаление части артерии легкого с образовавшимися кровяными сгустками. Это сложная хирургическая операция, которая может полностью избавить пациента от хронической формы заболевания с тромбоэмболией лёгочной артерии. Для проведения операции человека вводят в состояние искусственной комы и полностью останавливают циркуляцию крови. Эта техника значительно сократила смертность от легочной гипертензии хронического характера. Предсердная септостомияЦель операции – улучшить показатели правосторонней недостаточности сердца при легочной гипертензии. Это временная мера, которая необходима пациентам, ожидающим пересадку легких. Предсердную септостомию назначают пациентам, у которых другие методы воздействия не принесли нужного терапевтического эффекта. Пересадка легкихПересадка органа – сложная и дорогостоящая операция. В ходе оперативного вмешательства хирургу и его команде нужно быстро удалить поврежденные органы и заменить их на органы донора. Трансплантация используется в крайних случаях, когда другие методы воздействия не приносят результата. Пересадка легких – единственный вариант лечения при тяжелой форме легочной гипертензии. Виды операций по пересадке легких:
Возможные осложненияПосле оперативного воздействия и пересадки органов у пациентов часто встречаются осложнения. Обычно они проявляются сразу после операции или спустя несколько дней: Через некоторое время после оперативного вмешательства по пересадке органа у некоторых пациентов может случиться отторжение донорского органа. Если орган не прижился, отторжение произойдет в течении 12 месяцев после пересадки. Хроническое отторжение может вылиться в хронический бронхит. После пересадки органов у всех пациентов наблюдается иммунодефицит, поэтому первое время необходимо беречь себя от любых инфекционных заболеваний. После пересадки легких продолжительность жизни больных легочной гипертензией существенно увеличивается. Более 80 % живут с легочной гипертензией больше года, а 50-55 % проживают еще 5 лет. Как снизить риск осложнений легочной гипертензииБольным с легочной гипертензией необходимо себя беречь. Пациентам следует полностью пересмотреть образ жизни: Женщинам необходимо позаботиться о надежных методах контрацепции, так как беременность несет угрозу жизни и здоровью.
Легочная гипертензияЛегочная гипертензия – патологическое состояние, которое может представлять опасность для жизни пациента. При развитии заболевания наблюдается постепенное закрытие просвета сосудов легких, вследствие чего повышается давление и нарушается функционирование правого желудочка и предсердия. В Юсуповской больнице проводится диагностика и лечение пациентов с легочной гипертензией. Кардиологи Юсуповской больницы используют современные методы инструментальных и лабораторных исследований, позволяющие выявить гипертензию на начальной стадии. Своевременная диагностика легочной гипертензии увеличивает вероятность благоприятного результата лечения. Специалисты относят легочную гипертензию к одному из наиболее часто возникающих заболеваний сердечно-сосудистой системы. Женщины в возрасте от 30 до 40 лет болеют чаще, чем мужчины. Пациент, заболевший легочной гипертензией, на начальных стадиях патологического процесса может не обращаться к врачу, так как клиническая картина достаточно стертая. Данное заболевание характеризуется повышением артериального давления в легочной артерии в состоянии покоя на 25 мм рт. ст., а при физических нагрузках – на 50 мм рт. ст. и. Легочная гипертензия при отсутствии лечения приводит к правожелудочковой недостаточности, которая может стать причиной летального исхода. При выявлении признаков легочной гипертензии немедленно обращайтесь в Юсуповскую больницу.
Врачи выделяют несколько основных видов легочной гипертензии: Первичную – заболевание с неизвестным происхождением, которое может быть как врожденным, так и приобретенным. Болезнь получила название «идиопатическая легочная гипертензия». Она характеризуется изменением легочной артерии и увеличением правого желудочка. Первичная легочная гипертензия является причиной инвалидизации больного, а при отсутствии лечения приводит к летальному исходу; Вторичную – развивается как осложнение других заболеваний: врожденных и приобретенных пороков сердца, ВИЧ-инфекции, болезней соединительной ткани, бронхиальной астмы, патологии дыхательной системы. Заболевание может развиться вследствие закупорки кровяными сгустками сосудов. В данном случае диагностируется хроническая легочная гипертензия. Степени легочной гипертензии по давлениюВрачи Юсуповской больницы для определения степени тяжести заболевания используют эхокардиографию или катетеризацию сердца. Различают три степени тяжести легочной гипертензии: Увеличение давления в легочной артерии на 25 – 45 мм рт. ст. Указывает на I степень заболевания; Увеличение давления на 45-65 мм рт. ст. – легочная гипертензия II степени; Увеличение давления более чем на 65 мм рт. ст. – легочная гипертензия III степени. Синдром легочной гипертензии классифицируется также в зависимости от наблюдаемой клинической картины. При этом выделяется 4 класса: I класс: у пациентов не наблюдается снижения физической активности. Привычные нагрузки не вызывают одышку, головокружение, слабость и болезненные ощущения; II класс: у пациентов происходит снижение физической активности. При обычных нагрузках больной испытывает головокружение, одышку, боли за грудиной, слабость. В состоянии покоя данные симптомы исчезают; III класс: в значительной степени нарушается физическая активность пациентов. При незначительной нагрузке проявляются симптомы, характерные для данного заболевания; IV класс: значительное снижение активности. Легочная гипертензия 4 степени характеризуется выраженной симптоматикой как в состоянии покоя, так и при минимальных физических нагрузках. СимптомыЛегочная гипертензия не имеет ярко выраженных симптомов, поэтому лечение начинается на поздних этапах заболевания. В дебюте заболевания можно обнаружить следующие симптомы: Появление небольшой одышки в состоянии покоя или при малой физической активности; Охрипший голос или сухой кашель; Снижение массы тела без видимых причин; Учащенное сердцебиение, с течением заболевания на шее у пациента отчетливо отмечается пульсация яремной вены; Подавленное настроение и постоянное чувство усталости и слабости; Обмороки и головокружения, которые являются следствием гипоксии – нехватки кислорода. На более поздних этапах легочная гипертензия проявляется следующими признаками: Нарушением ритма сердца – аритмией; Симптомами ишемии миокарда и приступами стенокардии, при которых пациента охватывает чувство страха, выступает холодный пот и появляется боль за грудиной; Кровохарканьем и появлением прожилок крови в мокроте. На терминальной стадии происходит отмирание тканей, возникающее из-за формирования тромбов в артериолах. Гипертонические кризы у больных проявляются в ночное время. Острая сердечная недостаточность или перекрытие легочной артерии тромбом могут стать основными причинами смерти. Причины возникновения заболеванияПричины возникновения легочной гипертензии разные. Почему возникает идиопатическая легочная гипертензия, учёные не установили до сих пор. Вероятность ее развития высока у людей с аутоиммунными заболеваниями, которые принимают оральные контрацептивы, имеют близких родственников с данным заболеванием. Вторичная легочная гипертензия возникает из-за осложнения заболеваний сосудов, легких, пороков сердца. Постепенное сужение артериол и капилляров, относящихся к системе легочной артерии, предшествует развитию заболевания. На поздних стадиях поражения артерии может происходить воспалительное разрушение стенки сосуда. Вследствие данных изменений в сосудах возникает прогрессирующее повышение давления или легочная артериальная гипертензия. Легочная гипертензия тесно связана с нарушениями со стороны сердечно-сосудистой системы и лёгких: Хронической обструктивной болезнью легких; Недостаточной вентиляцией легких; Остановкой дыхания в период сна (апноэ); Аномалиями развития дыхательной системы; Врожденными, а также приобретенными пороками сердца (стенозом митрального клапана, незаращением перегородки между желудочками, патологией левого желудочка); Ишемической болезнью сердца; Воспалением миокарда – миокардитом; Хронической сердечной недостаточностью. К факторам риска развития легочной гипертензии относят отягощённую наследственность, приём наркотических веществах, некоторых лекарств (Фенфлурамина, Аминорекса, Дексфенфлюрамина) и химиотерапевтических препаратов. Часто легочная гипертензия диагностируется у пациентов с заболеваниями аутоиммунного характера. Сильное повышение давления в легочной артерии может быть спровоцировано гемолитической анемией, саркоидозом и поражением щитовидной железы.
ДиагностикаВ норме давление в легочной артерии в состоянии покоя составляет около 15 мм рт. ст. Если оно превышает 25 мм рт. ст., то это уже является патологией. Более 65 мм рт. ст. считается самой тяжелой степенью легочной гипертонии. В Юсуповской больнице измерение давления проводится при помощи зонда. В яремной вене делают прокол и вводят зонд, прикрепленный катетер доходит до самой артерии. Это очень сложная манипуляция, но на сегодняшний день она считается лучшим способом диагностики легочной гипертензии. Исследования в Юсуповской больнице проводит высококвалифицированный кардиолог. Он назначает исследования, которые позволяют оценить состояние легких и сердца, установить причину повышенного давления: Регистрацию электрокардиограммы – позволяет выявить гипертрофию правого желудочка и предсердия; Компьютерную томографию – предоставляет информацию об увеличении артерий и наличии сопутствующих заболеваний; Эхокардиографию – проводится для определения скорости движения крови и осмотра полостей сердца и сосудов; Рентгенографию органов грудной клетки – необходима для установления размеров сердца и подтверждения диагноза; Ангиопульмонографию – метода, при котором вводится контрастное вещество для установления сосудистого рисунка в системе артерий лёгких. Легочная гипертензия у новорожденных встречается крайне редко. Подавляющее количество данных диагнозов ставится в первые дни жизни малыша. Это позволяет снизить количество летальных исходов. ЛечениеСтандарты лечения легочной гипертензии предполагают комбинацию адекватной терапии с применением препаратов, выполнения рекомендаций по снижению симптоматики, хирургических методов. Немедикаментозные методы лечения синдрома легочной гипертензии предполагают соблюдение водно-солевого баланса, умеренные физические нагрузки и кислородотерапию. Врачи Юсуповской больницы рекомендуют пациентам с диагнозом легочная гипертензия соблюдать следующие ограничения: Уменьшить употребление жидкости – не более 1,5 литров в сутки. Также уменьшить потребление соли; Исключить подъемы на высоту (не более 1000 метров); Избегать обмороков, появления одышки и болей в груди, что достигается с помощью дозированной физической нагрузки. Для лечения легочной гипертензии применяют препараты, действие которых направлено на восстановление функции дыхательной и сердечно-сосудистой систем. Специалистам при использовании медикаментозного метода удается уменьшить нагрузку на сердце, расширить сосуды и снизить давление. В Юсуповской больнице кардиологи назначают пациентам с легочной гипертензией следующие фармакологические препараты: Антагонисты кальция. Изменяют частоту сердечных сокращений, расслабляют мускулатуру бронхов, снижают спазм сосудов малого круга, уменьшают агрегацию тромбоцитов, повышают устойчивость сердечной мышцы; Диуретики. Выводят лишнюю воду из организма, снижают давление; Ингибиторы АПФ. Расширяют сосуды, уменьшают нагрузку на сердце, снижают давление; Антиагреганты. Уменьшают способность склеивания эритроцитов и тромбоцитов. Предотвращает их прилипание к внутренней оболочке кровеносных сосудов; Антикоагулянты прямого действия. Эти препараты препятствуют образованию фибрина (такое вещество в крови, которое образует основу кровяного сгустка), а также предупреждают появление сгустков крови (тромбов); Непрямые антикоагулянты. Препараты, относящиеся к этой группе, воздействуют на свертывание крови, а также снижают свертываемость крови; Антагонисты рецепторов эндотелина; Бронходилятаторы. Эти препараты улучшают вентиляцию легких; Оксид азота NO в виде ингаляций – для расширения сосудов; Антибиотики – если имеется бронхолегочная инфекция; Простагландины. Мощные расширители сосудов, которые имеют целый спектр дополнительных эффектов, таких как препятствие слипанию тромбоцитов и эритроцитов, замедление образования соединительной ткани, уменьшение повреждения эндотелиальных клеток. Тяжёлая легочная гипертензия у взрослых требует применения хирургических методов лечения: Тромбоэндартерэктомии – удаления из сосудов сгустков крови; Предсердной саптостомии – создания отверстия между предсердиями для снижения давления; Трансплантации комплекса легкого и сердца или только легкого – применяется на поздних стадиях развития заболевания и при наличии других заболеваний. Чтобы остановить прогрессирование и не допустить осложнений болезни, своевременно обращайтесь к специалистам Юсуповской больницы.
ПрогнозПрогноз для жизни и выздоровления при легочной гипертензии зависит от формы и стадии заболевания, своевременности и адекватности проводимой терапии. При применении современных методик лечения смертность пациентов с хронической формой заболевания составляет 10%. Пятилетняя выживаемость пациентов при первичной легочной гипертензии варьируется от 20 до 35%. На общий прогноз влияют следующие факторы: Степени легочной гипертензии по давлению – при снижении давления в легочной артерии прогноз будет благоприятным, при повышении давления более чем на 50 мм рт. ст. – неблагоприятный. Пациент, у которого диагностирована вторичная легочная гипертензия, может с большей вероятностью получить благоприятный прогноз; Нарастание симптомов заболевания или уменьшение степени их выраженности; Улучшение или ухудшение состояния пациента при терапевтическом лечении. Когда развивается легочная гипертензия у новорожденных, прогноз зависит от того, в какой срок врачом будет выявлена проблема. В большинстве случаев для постановки диагноза требуется до трёх дней, после чего врачи начинают осуществлять комплекс лечебных мероприятий. Профилактические мероприятияПрофилактика синдрома легочной гипертензии проводится комплексно и включает следующие мероприятия: Отказ от курения и других вредных привычек; Своевременное определение проблемы и разработка плана лечения; Регулярное наблюдение пациентов с подтвержденными бронхолегочными диагнозами; Исключение стрессовых ситуаций; Контроль физической активности и нагрузок. В Юсуповской больнице проводят диагностику и эффективное лечение пациентов с легочной гипертензией, которое позволяет улучшить качество и увеличить продолжительность жизни. Позвоните по телефону Юсуповской больницы и запишитесь на прием. Специалист-контакт центра ответит на все ваши вопросы. Легочная гипертензия
Легочная гипертензия – угрожающее патологическое состояние, обусловленное стойким повышением кровяного давления в сосудистом русле легочной артерии. Нарастание легочной гипертензии носит постепенный, прогрессирующий характер и в конечном итоге вызывает развитие правожелудочковой сердечной недостаточности, приводящей к гибели пациента. Наиболее часто легочная гипертензия встречается у молодых женщин 30-40 лет, которые страдают этим заболеванием в 4 раза чаще мужчин. Малосимптомное течение компенсированной легочной гипертензии приводит к тому, что она нередко диагностируется лишь в тяжелых стадиях, когда у пациентов возникают нарушения сердечного ритма, гипертонические кризы, кровохарканье, приступы отека легких. В лечении легочной гипертензии применяют вазодилататоры, дезагреганты, антикоагулянты, кислородные ингаляции, мочегонные средства. МКБ-10
Общие сведенияЛегочная гипертензия – угрожающее патологическое состояние, обусловленное стойким повышением кровяного давления в сосудистом русле легочной артерии. Нарастание легочной гипертензии носит постепенный, прогрессирующий характер и в конечном итоге вызывает развитие правожелудочковой сердечной недостаточности, приводящей к гибели пациента. Критериями диагностики легочной гипертензии служат показатели среднего давления в легочной артерии свыше 25 мм рт. ст. в состоянии покоя (при норме 9–16 мм рт. ст.) и свыше 50 мм рт. ст. при нагрузке. Наиболее часто легочная гипертензия встречается у молодых женщин 30-40 лет, которые страдают этим заболеванием в 4 раза чаще мужчин. Различают первичную легочную гипертензию (как самостоятельное заболевание) и вторичную (как осложненный вариант течения болезней органов дыхания и кровообращения).
ПричиныДостоверные причины развития легочной гипертензии не определены. Первичная легочная гипертензия является редким заболеванием с неизвестной этиологией. Предполагается, что к ее возникновению имеют отношение такие факторы, как аутоиммунные заболевания (системная красная волчанка, склеродермия, ревматоидный артрит), семейный анамнез, прием оральной контрацепции. В развитии вторичной легочной гипертензии могут играть роль многие заболевания и пороки сердца, сосудов и легких. Наиболее часто вторичная легочная гипертензия является следствием застойной сердечной недостаточности, митрального стеноза, дефекта межпредсердной перегородки, хронических обструктивных заболеваний легких, тромбоза легочных вен и ветвей легочной артерии, гиповентиляции легких, ИБС, миокардита, цирроза печени и др. Считается, что риск развития легочной гипертензии более высок у ВИЧ-инфицированных пациентов, наркоманов, людей, принимающих препараты для подавления аппетита. По-разному каждое из этих состояний может вызывать повышение кровяного давления в легочной артерии. ПатогенезРазвитию легочной гипертензии предшествует постепенное сужение просвета мелких и средних сосудистых ветвей системы легочной артерии (капилляров, артериол) вследствие утолщения внутренней сосудистой оболочки – эндотелия. При тяжелой степени поражения легочной артерии возможна воспалительная деструкция мышечного слоя сосудистой стенки. Повреждение стенок сосудов приводит к развитию хронического тромбоза и сосудистой облитерации. Перечисленные изменения в сосудистом русле легочной артерии вызывают прогрессирующее повышение внутрисосудистого давления, т. е. легочную гипертензию. Постоянно повышенное кровяное давление в русле легочной артерии увеличивает нагрузку на правый желудочек, вызывая гипертрофию его стенок. Прогрессирование легочной гипертензии приводит к снижению сократительной способности правого желудочка и его декомпенсации – развивается правожелудочковая сердечная недостаточность (легочное сердце). КлассификацияДля определения тяжести легочной гипертензии выделяют 4 класса пациентов с недостаточностью сердечно-легочного кровообращения. Симптомы легочной гипертензииВ стадии компенсации легочная гипертензия может протекать бессимптомно, поэтому часто заболевание диагностируется в тяжелых формах. Начальные проявления легочной гипертензии отмечаются при повышении давления в системе легочной артерии в 2 и более раза по сравнению с физиологической нормой. С развитием легочной гипертензии появляются необъяснимая одышка, похудание, утомляемость при физической активности, сердцебиение, кашель, охриплость голоса. Относительно рано в клинике легочной гипертензии могут наблюдаться головокружение и обморочные состояния вследствие нарушения сердечного ритма или развития острой гипоксии мозга. Более поздними проявлениями легочной гипертензии служат кровохарканье, загрудинная боль, отеки голеней и стоп, боли в области печени. Малоспецифичность симптомов легочной гипертензии не позволяет поставить диагноз на основании субъективных жалоб. Наиболее частым осложнением легочной гипертензии служит правожелудочковая сердечная недостаточность, сопровождающаяся нарушением ритма – мерцательной аритмией. В тяжелых стадиях легочной гипертензии развиваются тромбозы артериол легких. ОсложненияПри легочной гипертензии в сосудистом русле легочной артерии могут возникать гипертонические кризы, проявляющиеся приступами отека легких: резким нарастанием удушья (чаще в ночное время), сильным кашлем с мокротой, кровохарканьем, выраженным общим цианозом, психомоторным возбуждением, набуханием и пульсацией шейных вен. Криз заканчивается выделением большого объема мочи светлого цвета и низкой плотности, непроизвольной дефекацией. При осложнениях легочной гипертензии возможен летальный исход вследствие острой или хронической сердечно-легочной недостаточности, а также тромбоэмболии легочной артерии. ДиагностикаОбычно пациенты, не знающие о своем заболевании, обращаются к врачу с жалобами на одышку. При осмотре пациента выявляется цианоз, а при длительном течении легочной гипертензии – деформация дистальных фаланг пальцев в форме «барабанных палочек», а ногтей — в виде «часовых стеклышек». При аускультации сердца определяется акцент II тона и его расщепление в проекции легочной артерии, при перкуссии – расширение границ легочной артерии. Диагностика легочной гипертензии требует совместного участия кардиолога и пульмонолога. Для распознания легочной гипертензии необходимо проведение целого диагностического комплекса, включающего: Лечение легочной гипертензииОсновными целями в лечении легочной гипертензии являются: устранение ее причины, понижение кровяного давления в легочной артерии и предотвращение тромбообразования в легочных сосудах. В комплекс лечения пациентов с легочной гипертензией входит: Прогноз и профилактикаДальнейший прогноз при уже развившейся легочной гипертензии зависит от ее первопричины и уровня кровяного давления в легочной артерии. При хорошем отклике на проводимую терапию прогноз более благоприятен. Чем выше и стабильнее уровень давления в системе легочной артерии, тем хуже прогноз. При выраженных явлениях декомпенсации и уровне давления в легочной артерии более 50 мм рт.ст. значительная часть пациентов погибает в течение ближайших 5 лет. Прогностически крайне неблагоприятна первичная легочная гипертензия. Профилактические мероприятия направлены на раннее выявление и активное лечение патологий, приводящих к легочной гипертензии. |