Синдром Шона ( Комплекс Шона , Парашютообразный митральный клапан )
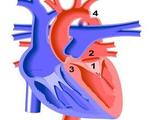
Синдром Шона — это врожденный порок развития сердечно-сосудистой системы, при котором поражаются левые отделы сердца и аорта. Нозология относится к орфанным (редким) заболеваниям. Синдром чаще всего проявляется в первый год жизни ребенка. Основные клинические признаки: цианоз кожного покрова, медленный набор массы тела, одышка. Для диагностики комплекса назначают инструментальные исследования — эхокардиографию, МРТ сердца. При необходимости проводится катетеризация сердечных полостей. Для лечения порока применяются хирургические малоинвазивные и открытые оперативные методики.
МКБ-10
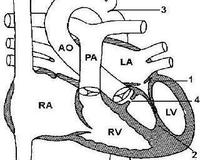

Общие сведения
Синдром назван в честь американского кардиолога, который описал этот вариант комбинированного порока сердца в 1963 году. Заболевание также имеет другое название — парашютообразный митральный клапан. Патология включает несколько аномалий: сращение хорд митрального клапана, митральный и аортальный стеноз, коарктацию аорты. Синдром (комплекс) Шона считается орфанной болезнью, частота его встречаемости составляет около 1 случая на миллион новорожденных. Значимых половых или расовых различий между больными детьми не установлено.

Причины
Большинство исследователей склоняются к наследственной теории, согласно которой такая комбинация сердечных пороков вызвана генными мутациями. Пока не установлен тип наследования признаков, а редкая встречаемость патологии затрудняет оценку причин на основе семейного анамнеза. Синдром может быть обусловлен приобретенными мутациями, возникшими под влиянием тератогенных факторов на организм беременной в 1-м триместре.
Патогенез
Развитие аномалии начинается на 4-8 неделе внутриутробной жизни плода, когда происходит формирование структур сердца. Под действием наследственных или приобретенных генных мутаций эти процессы нарушаются, изменяются нормальные анатомические взаимоотношения. Основным патогенетическим звеном синдрома является отхождение сухожильных хорд клапанного аппарата левых отделов сердца от одной сосочковой мышцы.
Толстые и короткие хорды в сочетании со стенозом отверстия митрального клапана затрудняют кровенаполнение левого желудочка. Вследствие поражения аортального клапана и аорты нарушается гемодинамика в большом круге кровообращения. Синдром Шона проявляется проблемами с наполнением и изгнанием крови из левого желудочка. Гемодинамические изменения приводят к застою в малом (легочном) круге кровообращения, поражению легких.
Классификация
Сердечный порок Шона имеет множество вариантов, поскольку кроме основных 4-х анатомических дефектов в 20-30% случаев присоединяются другие аномалии — дефект межжелудочковой (ДМЖП) или межпредсердной перегородки (ДМПП), открытый артериальный проток. В клинической кардиологии синдром классифицируют по количеству выявленных аномалий. Выделяют 2 разновидности комплекса Шона:
- Полный вариант. При такой форме присутствуют все 4 врожденных порока развития: коарктация аорты, клапанный стеноз аорты, парашютная деформация митрального клапана и надклапанное митральное кольцо. Считается прогностически неблагоприятным, часто сочетается с другими сердечно-сосудистыми аномалиями.
- Неполный вариант. Включает 2 или 3 из вышеперечисленных аномалий. Обязательным условием является наличие типичной деформации митрального клапана с обструкцией кровотока в левых отделах сердца. Тяжесть клинических проявлений зависит от степени стеноза митрального отверстия.

Симптомы комплекса Шона
Синдром Шона не имеет патогномоничных признаков. Его клиническая симптоматика обусловлена числом и тяжестью аномалий строения сердца. Патология зачастую проявляется сразу после рождения или в первые дни жизни ребенка. При неполном синдроме Шона типично отсроченное начало симптоматики в возрасте 1-2 лет, а иногда — в школьном возрасте.
Для детей периода новорожденности характерна бледность кожных покровов, вялость, отсутствие эмоционального крика. Ребенок плохо сосет грудь, вследствие чего возникает дефицит веса на 10-15% и более. При кормлении возможен цианоз носогубного треугольника. Обычно родители отмечают учащенное и шумное дыхание, которое сопровождается втяжением межреберных промежутков и надключичных ямок.
На фоне повышенной физической активности или психоэмоционального напряжения ребенка развиваются одышечно-цианотические приступы. Симптомы появляются внезапно: ребенок становится очень беспокойным, плачет или стонет. Во время приступа типичны цианоз кожи всего тела, усиление одышки. Старшие дети могут принимать вынужденную позу — лежа на боку или сидя на корточках.
Осложнения
При отсутствии лечения у всех пациентов, которые страдают синдромом Шона, начинается левожелудочковая сердечная недостаточность. Сократительная способность миокарда прогрессирующе снижается, что значительно повышает риск летального исхода в течение 1 года после манифестации болезни. Нарушения гемодинамики способствуют развитию легочной гипертензии, скорость наступления которой определяется степень митрального стеноза.
В неблагоприятных ситуациях формируется тотальная сердечная недостаточность, при которой крайне мала вероятность полного выздоровления больных. Легочная гипертензия и застой в малом круге кровообращения служат предпосылкой к осложненным пневмониям, легочным деструктивным процессам. Затяжные крупозные пневмонии — одна из основных причин смерти страдающих синдромом Шона на первом году жизни.
Диагностика
Обследованием детей с подозрением на синдром Шона занимается детский кардиолог. Физикальные данные заболевания неспецифичны и могут указывать на любой сердечный порок с обогащением малого круга кровообращения. При аускультации выявляются шумы в сердце, глухость сердечных тонов. В легких выслушивается ослабленное дыхание, разнокалиберные хрипы. Для верификации диагноза болезни Шона используются инструментальные методы:
- ЭхоКГ. Эхокардиография с допплеровским исследованием кровотока — основной способ диагностики синдрома Шона. Обнаруживаются характерные анатомические изменения митрального и аортального клапанов, сужение аорты после отхождения левой подключичной артерии.
- МРТ сердца. Магнитно-резонансная томография позволяет определить регургитацию в момент систолы и стенотический ток крови через узкое митральное отверстие. На МРТ хорошо видны характерные для синдрома аномалии строения клапанных стенок и стеноз аорты. Метод недостаточно чувствителен для обнаружения надклапанного митрального кольца.
- Катетеризация сердца. Инвазивные диагностические методики используют в затруднительных случаях, когда необходимо оценить анатомические особенности всех сердечных отделов и магистральных сосудов. Исследование проводится только с введением контрастного вещества.
Лечение синдрома Шона
Хирургическое лечение
Детям показана ранняя оперативная коррекция всех пороков, входящих в синдром Шона, до наступления легочной гипертензии. Консервативные мероприятия рассматриваются как элемент предоперационной подготовки. Выбор хирургической тактики определяется степенью анатомического дефекта, возможностями клиники и общим состоянием ребенка. Рекомендованные типы операций для каждой аномалии, входящей в структуру синдрома Шона:
- Коррекция митрального стеноза. Наилучшие отдаленные результаты достигаются при полной замене пораженного клапана. При невозможности выполнить это вмешательство выполняется транскутанная баллонная вальвулопластика.
- Устранение подаортального стеноза. Если синдром проявляется незначительными дефектами возможно удаление части измененной ткани клапанного аппарата — септальная миэктомия. При других формах порока необходимо протезирование или баллонная вальвулопластика.
- Резекция коарктации аорты. В раннем детском возрасте методом выбора является резекция участка пораженного сосуда с последующим анастомозом.
Реабилитация
Детям после хирургической коррекции синдрома требуется длительное лечение в реабилитационных отделениях при кардиохирургических стационарах. После окончания 2-го этапа медицинской реабилитации при удовлетворительном состоянии пациентов рекомендовано проведение санаторно-курортного лечения в специализированных детских центрах.
Прогноз и профилактика
Современные хирургические методы увеличивают выживаемость при своевременном проведении лечения. Прогноз более благоприятный при неполной форме синдрома, когда удается достичь удовлетворительной компенсации. В дальнейшем дети находятся на диспансерном учете детского кардиолога. Специфическая профилактика синдрома Шона отсутствует, поскольку этиологические факторы окончательно не установлены.
Синдром Шона: причины, симптомы, диагностика, лечение, прогноз и последствия
Синдром Шона является патологией, развивающейся в период внутриутробного развития. Этот врожденный порок встречается очень редко. При этом соединяются хорды митрального клапана таким образом, что сам клапан обретает парашютообразную форму. Болезнь сопровождается гипертрофическими процессами в левом предсердии, стенозом и коарктацией отверстия аорты и приводит к сужению отверстия между предсердием и желудочком.
Что собой представляет и причины
Эта патология сопровождается четырьмя левосторонними дефектами:
- наблюдается мембрана, которая имеет сходство с митрой;
- митральный клапан выглядит, как парашют;
- появляются признаки перепончатого или мускульного субаортального стеноза;
- протекает коарктация аорты.

Сначала развивается первое отклонение, которое и способствует возникновению остальных. К описанию болезни могут также включать патологические состояния левой части сердца, которые раньше не относили к синдрому. Изменения в митральном клапане связаны с морфологическими особенностями появления клапана. Его листы появляются в виде навеса, хорды последовательны, а у папиллярной мышцы есть сходство с ремнями безопасности у парашюта.
Если развитие сердца произошло без отклонений, то в состав митрального клапана входит две листовки, каждая из которых обладает собственным набором хорд.
Парашютообразный клапан отличается тем, что хорды входят из одной папиллярной мышцы, а не из двух, как это должно быть. При этом хорды могут быть также короткими и толстыми, что ограничивает подвижность листовок митрального клапана и в левый желудочек не может поступать достаточное количество крови.
Также наблюдаются отклонения в кольце соединительной ткани, которое является основой предсердной поверхности листовок митрального клапана. Оно начинает выступать в клапанное отверстие и создает фиксированную преграду тока крови от левого атриума до левого желудочка.
Течение субаортального стеноза возможно в виде мускульной и перепончатой формы.
Шона синдром может также сопровождаться переменной степенью преград в желудочковой поверхности клапана аорты. По причине этого отклонения создается дополнительная преграда на пути тока крови от желудочка к аорте.
 Сегментарное сужение просвета аорты является одной из проблем в составе данного порока. И эта проблема не дает нормально продвигаться крови из левого желудочка.
Сегментарное сужение просвета аорты является одной из проблем в составе данного порока. И эта проблема не дает нормально продвигаться крови из левого желудочка.
Из этого можно сделать вывод, что при заболевании нарушается ток крови в левый желудочек и из него.
При синдроме Шона прогноз будет зависеть от того, насколько сильные преграды стали на пути движения крови и как это отразилось на общей гемодинамике организма.
Точные причины развития нарушений точно еще не определены. Считается, что вероятность появления врожденного порока повышается у детей с наследственной предрасположенностью, если будущая мать не соблюдает здоровый образ жизни или перенесла инфекционные болезни.
Как проявляется
Синдром является редким патологическим состоянием, которое выявляется у детей через некоторое время после рождения.
Для этого порока характерны проявления в виде постоянной усталости, приступов кашля в ночное время суток, сокращение сердечных объемов производства. Все эти признаки появляются до двухлетнего возраста.
Во время прослушивания можно заметить хрипы в легких, что связано с накоплением жидкости в органе.
Методы диагностики
Лечение синдрома Шона могут подобрать только после подробного обследования. Сердечные повреждения у младенцев могут протекать в разных комбинациях, поэтому очень важно поставить точный диагноз.
 Для этого проводят исследование сердца с помощью ультразвука и катетеризация полостей. Эти процедуры помогают определить наличие сердечной аномалией.
Для этого проводят исследование сердца с помощью ультразвука и катетеризация полостей. Эти процедуры помогают определить наличие сердечной аномалией.
Также, чтобы оценить общее состояние организма выполняют лабораторные исследования. Для получения более подробной информации о работе сердца, могут прибегнуть к рентгенографии грудной клетки, магнитно-резонансной томографии и другим методикам.
До проведения катетеризации, нужно выполнить стандартные исследования крови.
Методы лечения
При синдроме Шона операция является единственным вариантом лечения. С помощью хирургического вмешательства восстанавливают нормальное функционирование митрального клапана, так как могут частично удалить кольцо соединительной ткани. Этот вариант терапии используют, чтобы не заменять клапан.
Если такая методика не помогла добиться улучшения состояния здоровья ребенка, то выполняют протезирование митрального клапана.
Прогноз и последствия
Если диагноз поставят вначале развития гемодинамических нарушений до того, как повысится давление в легочной артерии, то можно рассчитывать на благоприятный прогноз.
Однако к хирургическим вариантам лечения могут прибегать независимо от тяжести развития нарушений. Единственным условием, которое может привести к плохому результату операции, является тяжелая степень нарушений в функциях митрального клапана в сочетании с вторичной формой легочной гипертензии.
На Ваши вопросы отвечает врач-кардиолог

Всем, кто заботится о своем здоровье: стартует новый проект редакции газеты “Комсомольская правда в Белоруссии ” – “Спроси у доктора”. На ваши вопросы отвечает врач-кардиолог 1-й квалификационной категории центра исследований сердца Екатерина Сергеевна Ребеко .
Увеличение СОЭ и повышение температуры является показателем воспалительного процесса и к повышению артериального давления отношения не имеет. Судя по вашим жалобам – у вас имеет место поражение печени либо другой не диагностированный воспалительный процесс. Если есть подозрение на поражение печени – вы нуждаетесь в дообследовании и уточнении диагноза в гастроэнтерологическом отделении.
Для уточнения диагноза необходима очная консультация врача. Наиболее частые причины: • заболевания вен (варикоз, недостаточность венозных клапанов) • нарушение лимфатического оттока (например, при ожирении) • сердечная недостаточность • патология почек
Судя по описанию симптомов, у вашей мамы – декомпенсированная сердечная недостаточность, что и определяет основную тяжесть состояния. В таком состоянии пациенты нуждаются в госпитализации в кардиологическое отделение по месту жительства (направление дает участковый терапевт) для проведения внутривенных инфузий мочегонных, сердечных гликозидов и других необходимых препаратов. Так же маме необходим подбор гипотензивной терапии для снижения АД. После выписки из больницы маме необходимо принимать препараты для лечения сердечной недостаточности (их нет в списке, который вы написали) и наблюдаться у кардиолога.
Во-первых, необходимо выяснить, есть ли у вас действительно пароксизмы (приступы) нарушения сердечного ритма. Для этого необходимо: зарегистрировать ЭКГ в тот момент, когда вы ощущаете сильное сердцебиение, пройти суточный монитор ЭКГ (Холтеровское мониторирование), выполнить пробу с нагрузкой (для уточнения причины болей в сердце и переносимости физической нагрузки). После этого вы с врачом кардиологом (аритмологом) определитесь какой вам вести образ жизни и необходимо ли вам лечение.
Вероятно, у вас есть артериальная гипертензия 1-ой степени. Расширение левого предсердия по данным ЭХО-КГ является следствием гипертензии. Аномальная хорда и уплотнение аорты не могут влиять на ваше самочувствие. Необходимо рассмотреть все имеющиеся у вас факторы риска (возможно излишний вес, наследственность, погрешности в питании, малоподвижный образ жизни и др .), желательно пройти суточное мониторирование АД (для уточнения диагноза), обследовать почки. Всё указанное и, конечно, беседа с врачом помогут в разработке плана вашего лечения.
Т.к вы перенесли два крупноочаговых инфаркта миокарда – вы должны находиться под наблюдением кардиолога (осмотр 1 раз в 6 мес), который вас осматривает и сам оценивает все результаты ваших обследований. Основные параметры – это класс сердечной недостаточности, результаты Холтеровского мониторирования ЭКГ (для выявления жизнеопасных аритмий!), суточного монитора АД и показатели эхокардиографического исследования. К сожалению, пациент не всегда объективно сам может оценить своё состояние. Если кардиолог решает, что у вас всё в порядке, и пишет соответствующее заключение, вы без сомнения можете управлять автомобилем.
Судя по заключению ЭХО-КГ – у вас есть врождённый порок сердца – двустворчатый аортальный клапан. Это означает, что вместо трёх створок аортального (в норме) у вас их две. Эта структурная патология и является причиной аортальной регургитации (обратного тока крови из аорты в левый желудочек) 1-ой степени (это самая «лёгкая» степень регургитации, всего их бывает четыре). Двустворчатый аортальный клапан – самый распространённый из врождённых пороков сердца (его имеют около 2% людей). Судя по остальным структурным параметрам сердца – ваш порок не сказывается на общей гемодинамике (кровообращении), в хирургическом лечении вы не нуждаетесь. Вам стоит 1 раз в год повторять эхокардиографию и находиться под наблюдением у кардиолога.
Синдром (комплекс) Шона – синдром многоуровневых обструкций (сужений) левых отделов сердца. Он относится к тяжелым формам врожденных пороков сердца и часто требует многоэтапной хирургической коррекции. Тяжесть состояния и прогноз зависит от того, все ли компоненты этого комплекса присутствуют у вашего ребёнка (в общей сложности их четыре). При сочетании двух или трёх компонентов комплекса речь идёт о неполной форме синдрома Шона, соответственно в этих случаях прогноз лучше. Ваша задача – внимательно следить за всеми изменениями в состоянии ребёнка, постоянно находиться под наблюдением кардиохирурга, регулярно повторять эхокардиографию и точно выполнять все рекомендации врачей.
УЧРЕДИТЕЛЬ И РЕДАКЦИЯ: АО ИД «Комсомольская правда».
Сетевое издание (сайт) зарегистрировано Роскомнадзором, свидетельство Эл № ФC77-50166 от 15 июня 2012. Главный редактор — Сунгоркин Владимир Николаевич. Шеф-редактор сайта — Носова Олеся Вячеславовна.
Сообщения и комментарии читателей сайта размещаются без предварительного редактирования. Редакция оставляет за собой право удалить их с сайта или отредактировать, если указанные сообщения и комментарии являются злоупотреблением свободой массовой информации или нарушением иных требований закона.
Врожденные пороки сердца
Содержание:
Врожденный порок сердца – это аномалия в строении сердца или крупных сосудов.
Информация Патология сердечно-сосудистой системы встречается очень часто (около 1% всех новорожденных). Для детей с такими заболеваниями характерна высокая смертность при отсутствии своевременного лечения: до 70 % пациентов погибают в первый год жизни.
По статистическим данным, если учитывать всю совокупность пороков, отмечается большее распространение аномалий сердечно-сосудистой системы у мальчиков, однако некоторые виды врожденных пороков сердца чаще встречаются у девочек.
Выделяют три группы врожденных пороков сердца по частоте встречаемости у мужского или женского пола:
- «Мужские» пороки: коарктация аорты (часто в сочетании с открытым артериальным протоком), транспозиция главных сосудов, аортальный стеноз и др.;
- «Женские» пороки: открытый артериальный порок, дефект межпредсердной перегородки, триада Фалло и др.;
- Нейтральные пороки (с одинаковой частотой встречаются у мальчиков и девочек): дефект предсердножелудочковой перегородки, дефект аорто-легочной перегородки и др.
Причины врожденных пороков
Формирование врожденных пороков развития сердца и крупных сосудов происходит в первые 8 недель беременности под влиянием различных факторов:
- Хромосомные нарушения;
- Вредные привычки матери (курение, алкоголизм, наркомания);
- Необоснованный прием лекарственных препаратов;
- Инфекционные заболевания матери (краснуха, герпетическая инфекция и др.);
- Наследственные факторы (наличие порока сердца у родителей и близкий родственников значительно увеличивает риск аномалий сердечно-сосудистой системы у ребенка);
- Возраст родителей (мужчина старше 45 лет, женщина старше 35 лет);
- Неблагоприятные воздействия химических соединений (бензин, ацетон и др.);
- Радиационное воздействие.
Классификации
На данный момент существует множество классификаций врожденных аномалий сердечно-сосудистой системы.
В 2000 году была принята Международная номенклатура врожденных пороков сердца:
- Гипоплазия правого или левого отдела сердца (недоразвитие одного из желудочков). Встречается редко, но является самой тяжелой формой пороков (большинство детей не доживают до операции);
- Дефекты обструкции (сужение или полное закрытие клапанов сердца и крупных сосудов): стеноз аортального клапана, стеноз легочного клапана, стеноз двухстворчатого клапана;
- Дефекты перегородок: дефект межпредсердной перегородки, дефект межжелудочковой перегородки;
- Синие пороки (приводящие к цианозу кожи): тетрада Фалло, транспозиция главных сосудов, стеноз трехстворчатого клапана и др.
Также в практикующей медицине часто используют следующую классификацию:
- «Бледные» пороки сердечно-сосудистой системы (без цианоза): дефекты межпредсердной и межжелудочковой перегородок, открытый артериальный проток и др.;
- «Синие пороки» (с выраженной синюшностью кожи): тетрада Фалло, транспозиция магистральных сосудов и др.;
- Пороки с перекрестным выбросом крови (сочетание «синих» и «бледных» пороков);
- Пороки с нарушением кровотока: стеноз аортального, легочного или митрального клапанов, коарктация аорты и др.;
- Пороки клапанов сердца: недостаточность трехстворчатого или митрального клапанов, стеноз клапанов легочной артерии и аорты и др.;
- Пороки коронарных артерии сердца;
- Кардиомиопатия (дефекты мышечных отделов желудочков);
- Нарушения ритма сердца, не вызванное дефектом строения сердца и крупных сосудов.
Перечень наиболее распространенных врожденных пороков сердца
| Группа пороков | Название порока | Пояснения |
| Изолированные пороки | Дефект межжелудочковой перегородки | Наличие сообщения между двумя желудочками |
| Дефект межпредсердной перегородки | Наличия сообщения между двумя предсердиями | |
| Дефект предсердно-желудочковой перегородки | Сочетание дефектов строения межжелудочковой и межпредсердной перегородок и клапанов желудочка | |
| Аортальный стеноз | Сужение клапана аорты | |
| Стеноз митрального клапана | Сужение отверстия между левым желудочком и левым предсердием | |
| Стеноз трехстворчатого клапана | Сужение отверстия между правым желудочком и правым предсердием | |
| Стеноз клапана легочной артерии | Сужение клапана легочной артерии | |
| Гипоплазия правого отдела сердца | Нарушение мышечного аппарата правого желудочка | |
| Гипоплазия левого отдела сердца | Нарушение мышечного аппарата левого желудочка | |
| Транспозиция магистральных сосудов | Неправильное положение главных сосудов, выходящих из сердца (аорта, легочная артерия) | |
| Декстрокардия | Правостороннее расположение сердца | |
| Атрезия легочной артерии | Заращение легочной артерии, отсутствие сообщения между ней и правым желудочком | |
| Удвоение выходного отверстия правого или левого желудочка | Легочная артерия и аорта выходят из одного желудочка (соответственно правого или левого) | |
| Персистирующий артериальный ствол | От сердца отходит только один крупный сосуд, обеспечивающий кровообращение в сердце и по большому и малому кругам кровообращения | |
| Поражение только крупных сосудов (аорта и легочная артерия) за пределами сердца | Коарктация аорты | Сужение аорты на определенном участке |
| Атрезия аорты | Сужение клапана аорты | |
| Открытый артериальный порок | Наличие сосуда, обеспечивающего сообщение между легочной артерией и аортой. В норме существует только во внутриутробном периоде | |
| Полная или частичная аномалия соединения легочных вен | Дефект межпредсердной перегородки, при котором легочные вены присоединены непосредственно к правому предсердию | |
| Сочетанные пороки | Триада Фалло | Дефект межпредсердной перегородкиСтеноз легочной артерииУвеличение правого желудочка |
| Тетрада Фалло | Стеноз легочной артерииУвеличение правого желудочкаДефект межжелудочковой перегородкиДекстрапозиция аорты | |
| Аномалия Шона | Недостаточность левого предсердно-желудочкового клапанаУвеличение левого предсердия |
Клинические признаки
Дополнительно Совокупность клинических признаков зависит прежде всего от вида порока и его тяжести. Чаще всего симптомы проявляются в первые недели и месяцы после рождения ребенка, но могут и диагностироваться случайно, ничем себя не проявляя.
Все клинические признаки врожденных пороков сердца можно объединить в следующие группы:
- Кардиальные признаки: учащенное сердцебиение или нарушения ритма, боль в области сердца, бледность или синюшность кожных покровов, набухание сосудов на шее, деформация грудной клетки («сердечный горб») и др.;
- Сердечная недостаточность с определенными проявлениями (острая или хроническая форма, левожелудочковая или правожелудочковая);
- Хроническая гипоксия (кислородная недостаточность);
- Дыхательные расстройства (чаще при пороках сердца с изменением малого круга кровообращения).
Диагностика при врожденных пороках сердца
К основным диагностическим мероприятиям относят:
- Электрокардиография (ЭКГ);
- УЗИ сердца и крупных сосудов;
- Рентгенография сердца;
- Рентгенологические методы с использованием контрастного вещества (ангиография);
- Допплерометрия для определения тока крови.
Лечение
В большинстве случаев единственным методом лечения пороков сердца является хирургическое вмешательство. Для решения вопроса о времени проведения операции широко используется следующая классификация:
- Нулевая группа: порок сердца с незначительными изменениями кровообращения (пациенты не нуждаются в операции);
- Первая группа: порок сердца, требующий оперативного лечения в плановом порядке в течение года и более;
- Вторая группа: оперативное лечение показано в течение 3-6 месяцев в плановом порядке;
- Третья группа: порок, требующий оперативного лечения в ближайшие несколько недель;
- Четвертая группа: пациенты с тяжелыми пороками (оперативное вмешательство проводится экстренно в течение 1-2 суток).
В некоторых случаях возможно проведение нескольких этапов оперативного вмешательства.
Медикаментозное лечение используют как дополнение к операции:
- Препараты, улучшающие метаболические процессы в миокарде (аспаркам, панангин);
- Препараты для улучшения микроциркуляции (ксантинола никотинат);
- Препараты для лечения аритмии;
- Препараты для нормализации артериального давления (пропранолол);
- Сердечные гликозиды (дигоксин).
Прогноз
Прогноз полностью зависит от вида и тяжести врожденного порока. Если заболевание выявлено рано и возможно его радикальное лечение, то прогноз в большинстве случаев благоприятный. При тяжелых пороках сердца, когда отсутствует возможность его полноценного лечения, прогноз сомнительный.
Порок сердца синдром шона
Причиной подклапанного стеноза могут быть фиброз миокарда на уровне подклапанного пространства, гипертрофия его или оба эти процесса, при этом всегда отмечаются функциональные или морфологические изменения в полулунных клапанах.
Под субаортальным стенозом понимают сужение выносящего тракта левого желудочка.
а) Патологическая анатомия. Различают три формы субаортального стеноза, которые отличаются по частоте и диагностируются в основном при ЭхоКГ:
– Изолированный, или дискретный субаортальный стеноз. На долю этой формы приходится 8-10% случаев врожденной обструкции выносящего тракта левого желудочка. При трансаортальном сканировании стенозированный участок имеет вид частично перфорированной мембраны, край которой переходит и на переднюю митральную створку.
– Туннелеобразный субаортальный стеноз. Эта форма встречается относительно редко и, как правило, сочетается с гипоплазией аортального кольца и восходящей аорты и уплотнением ткани аортального клапана. Это фиброзно-мышечная форма субаортального стеноза, для которой характерны вплетение всех сухожильных хорд в центральную сосочковую мышцу («парашютный» митральный клапан), надклапанный митральный стеноз и стеноз перешейка аорты.
– Мышечная форма субаортального стеноза. Эта форма наблюдается при гипертрофической обструктивной кардиомиопатии, которая рассматривается нами в другом разделе.
б) Гемодинамика. Сужение выносящего тракта левого желудочка приводит к появлению систолического градиента и повышению давления в левом желудочке, что особенно характерно для изолированной формы субаортального стеноза и становится причиной гипертрофии миокарда левого желудочка.
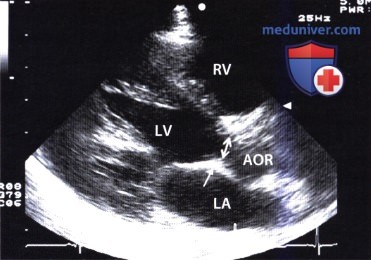 Фиброзно-мышечный субаортальный стеноз, выявленный при сканировании из апикальной позиции. Двойной стрелкой обозначен субаортальный стеноз выносящего тракта левого желудочка (AOR), одной стрелкой обозначено втяжение места перехода передней створки митрального клапана в выносящий тракт левого желудочка вследствие распространенного фиброзного процесса.
Фиброзно-мышечный субаортальный стеноз, выявленный при сканировании из апикальной позиции. Двойной стрелкой обозначен субаортальный стеноз выносящего тракта левого желудочка (AOR), одной стрелкой обозначено втяжение места перехода передней створки митрального клапана в выносящий тракт левого желудочка вследствие распространенного фиброзного процесса. 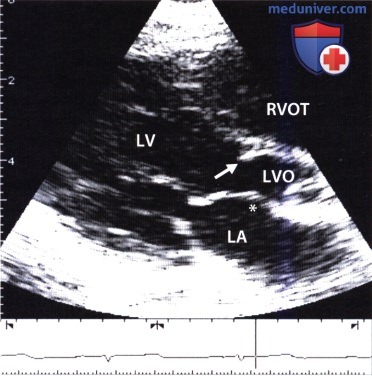 Изолированный субаортальный стеноз при двумерной ЭхоКГ, зарегистрированной из парастернальной позиции по длинной оси сердца в конце диастолы. Отчетливо видно шиповидное наложение, исходящее из межжелудочковой перегородки в направлении начального отдела выносящего тракта левого желудочка (LVOT) (стрелка). Звездочкой обозначено втяжение дорсальной части перфорированной мембраны в выносящий тракт левого желудочка передней створкой митрального клапана.
Изолированный субаортальный стеноз при двумерной ЭхоКГ, зарегистрированной из парастернальной позиции по длинной оси сердца в конце диастолы. Отчетливо видно шиповидное наложение, исходящее из межжелудочковой перегородки в направлении начального отдела выносящего тракта левого желудочка (LVOT) (стрелка). Звездочкой обозначено втяжение дорсальной части перфорированной мембраны в выносящий тракт левого желудочка передней створкой митрального клапана. 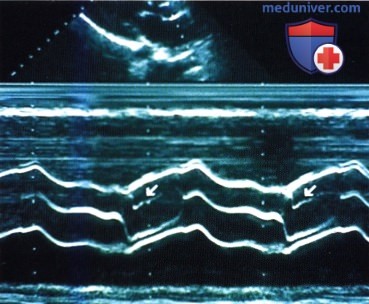 Эхокардиограмма в М-режиме: открытие и закрытие аортального клапана. Из-за аортального стеноза вскоре после открытия аортального клапана следует мезосистолическое закрытие, сопровождающееся колебаниями свободного края створок клапана (стрелки).
Эхокардиограмма в М-режиме: открытие и закрытие аортального клапана. Из-за аортального стеноза вскоре после открытия аортального клапана следует мезосистолическое закрытие, сопровождающееся колебаниями свободного края створок клапана (стрелки). 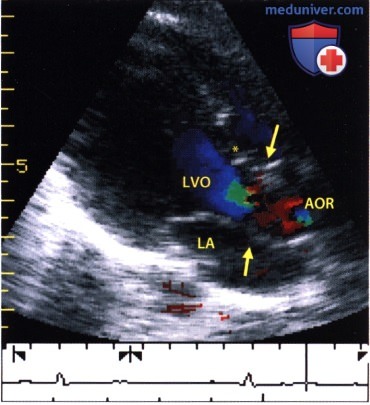 Изолированный субаортальный стеноз при двумерной ЭхоКГ, зарегистрированной из парастернальной позиции датчика вдоль длинной оси сердца в конце диастолы. Виден турбулентный кровоток в выносящем тракте левого желудочка, начинающийся на уровне стенозирующей мембраны (*) под основанием клапана (стрелка). Турбулентность кровотока достигает корня аорты (AOR).
Изолированный субаортальный стеноз при двумерной ЭхоКГ, зарегистрированной из парастернальной позиции датчика вдоль длинной оси сердца в конце диастолы. Виден турбулентный кровоток в выносящем тракте левого желудочка, начинающийся на уровне стенозирующей мембраны (*) под основанием клапана (стрелка). Турбулентность кровотока достигает корня аорты (AOR).
в) Результаты эхокардиографии. Эхокардиография играет ключевую роль в диагностике субаортального стеноза.
г) Двумерная эхокардиография. Наиболее информативной в диагностике данного заболевания является двумерная ЭхоКГ. При изолированном субаортальном стенозе этот метод исследования позволяет выявить выдающееся в просвет левого желудочка шиповидное возвышение на узком основании, которое представляет собой передний край частично перфорированной мембраны. Дорсальную часть перфорированной мембраны на сонограмме можно распознать по втяжению передней створки митрального клапана в выносящий тракт левого желудочка (на рисунке обозначена звездочкой).
д) Эхокардиография в М-режиме. При эхокардиографии в М-режиме шиповидное возвышение, характерное для субаортального стеноза, выявить не удается. Однако имеются косвенные признаки, по которым можно диагностировать данную патологию, например мезосистолическое закрытие аортального клапана, высокий градиент давления и связанная с ним гипертрофия миокарда левого желудочка.
е) Цветовая допплерография. Турбулентный систолический трансаортальный кровоток начинается на уровне шиповидного возвышения под аортальным клапаном в выносящем тракте левого желудочка и достигает восходящей аорты. Правая коронарная створка аортального клапана часто выглядит утолщенной, подвижность ее ограничена, из-за чего раскрытие аортального клапана происходит неполностью. Этот признак часто бывает причиной ошибочной диагностики стеноза аортального клапана.
Описанные изменения отчасти являются артефактами, причина появления которых состоит в недостаточно высокой частоте регенерации изображения при двумерной ЭхоКГ по сравнению с частотой колебаний правой коронарной створки. Поэтому последняя выглядит утолщенной и неподвижной, а клапан аорты – полуоткрытым. На видеозаписи выше запечатлены особенности кровотока в выносящем тракте левого желудочка при изолированном субаортальном стенозе (*): систолическая турбуленция, которая видна уже при прохождении крови через аортальный клапан и достигает луковицы аорты. Описанные изменения вместе с митральным стенозом образуют комплекс, или синдром Шона. Аортальная недостаточность развивается вторично вследствие субаортального стеноза.
ж) Спектральная допплерография. При непрерывноволновой допплерографии но продольной оси, проходящей через верхушку сердца, можно измерить градиент в выносящем тракте левого желудочка.
Редактор: Искандер Милевски. Дата публикации: 15.1.2020
MED24INfO
Калмин О.В. , Аномалии развития органов и частей тела человека, 2004
Комбинированные пороки сердца
Лютембаше синдром (Lutembacher синдром, син.: Лютембаше порок, morbus Lutembacher) – сочетание врожденного дефекта межпредсердной перегородки с приобретенным митральным стенозом. Рентгенологически – большая овальная тень сердца, сильно изогнутая дуга легочного ствола. Ангиокардиограмма – увеличено и переполнено левое предсердие с последующим наполнением правых отделов сердца, левый желудочек наполняется слабо. Расстройство гемодинамики, как при дефекте межпредсердной перегородки. Формирование порока в эмбриогенезе связано с нарушением развития межпредсердной перегородки, первичной или вторичной ее части, в сочетании с неправильным развитием эндо- кардиальных подушек, образующих створки митрального клапана; их частичное сращение или неправильное дифференцирование обусловливает возникновение врожденного митрального стеноза. Нередко сочетается с арахнодактилией. Гинекотропизм. В отдельных случаях не исключается наследственный характер данного синдрома. На синдром приходится приблизительно 4% случаев дефекта межпредсердной перегородки и всего лишь 0,6% случаев стеноза митрального клапана. Этот синдром чаще наблюдается у женщин.
Миллера – Уайта – Лева синдром (Miller – White – Lev синдром) – врожденные аномалии сердца и крупных сосудов: дефект межжелудочковой перегородки, декстропозиция аорты, гипертрофия правого желудочка, в отличие от тетрады Фалло – расширение легочного ствола, систолически-диастолический шум на всех основных местах выслушивания. При катетеризации сердца – повышенное давление в правом желудочке с выраженным падением давления в легочном стволе, смешанный артериовенозный шунт. Возможно, наследственный характер.
Синдром висцеральной гетеротаксии (син.: сердце неопределенно сформированное, изомерия предсердий, синдром висцеральной симметрии) – представляет собой комплексное поражение сердечно-сосудистой системы. Аномалия обычно протекает в виде 2 патологических синдромов. Общим для них являются единое предсердие, пороки атриовентрикулярных клапанов (расщепление створок, единое кольцо), аномалии формирования и
расположения полых вен, аномальный дренаж легочных вен. Сердце и его верхушка чаще расположены справа. Печень может быть расположена срединно, реже справа или слева:
а) I синдром — характерно: I) общее предсердие; 2) добавочная верхняя полая вена, впадающая в левую половину общего предсердия; отсутствие печеночного сегмента нижней полой вены; 3) частичный или полный аномальный дренаж легочных вен, симметрично впадающих в правую и левую стороны общего предсердия; 4) расщепление сеп- тальных створок атриовентрикулярных клапанов; 5) часто праворасположенное сердце; 6) часто по 2 доли в каждом легком; 7) абдоминальная гетеротаксия: тенденция к срединному расположению печени, общая брыжейка;  полиспления;
полиспления;
б) II синдром — характерны открытый общий атриовентрикулярный канал или двухкамерное сердце со следующим строением: 1) общее предсердие; 2) открытый общий атриовентрикулярный канал или общий атриовентрикулярный клапан; 3) дефект межжелудочковой перегородки или единственный желудочек сердца; 4) добавочная верхняя полая вена, впадающая в левую сторону общего предсердия; две нижние полые вены или отсутствие печеночного сегмента нижней полой вены; 5) полный аномальный дренаж легочных вен в верхнюю полую вену, в общее предсердие или в портальную венозную систему’; 6) часто транспозиция магистральных сосудов; 7) стеноз или атрезия легочной артерии;  часто праворасположенное сердце; 9) часто по 3 доли в каждом легком; 10) абдоминальная гетеротаксия; срединная симметричная печень, общая брыжейка; 11) аспления.
часто праворасположенное сердце; 9) часто по 3 доли в каждом легком; 10) абдоминальная гетеротаксия; срединная симметричная печень, общая брыжейка; 11) аспления.
Таусспг — Бинга синдром (Taussig —Bing синором. син.: Taussig синором [II], Bing — Taussig синдром, complexus Bing — Taussig) — транспозиция аорты, синистропозиция легочного ствола, высокорасположенный дефект межжелудочковой перегородки, гипертрофия правого желудочка. Цианоз с момента рождения, пальцы быстро приобретают вид барабанных палочек, умеренная полицитемия, миокардоз. Громкий систолический шум по левому’ краю грудины, хорошо прослушиваемый в подмышечной области и на спине. На ФКГ – мезо- или голосистолический высокочастотный шум с максимумом в II — IV межреберье. Рентгенологически изогнутая дута легочного ствола, усиленный легочный рисунок. Кимограмма – усиленные пульсации гилюсов. Катетеризация сердца – значительное повышение систолического давления как в легочном стволе, так и в правом желудочке. Ангиокардиография — одновременное наполнение контрастным веществом аорты и легочного ствола, аорта лучше контрастируется, значительно расширена дута легочного ствола, расширены периферические легочные артерии.
Тауссиг синдром (Taussig синбром [I]) – дефект межпредсердной перегородки, транспозиция аорты, дефект межжелудочковой перегородки, место отхождения легочного ствола перегибается над дефектом. ЭКГ в норме или с признаками неполной блокады ножки пучка Гиса без выраженной декстрограммы. На ФКГ – высокочастотный систолический шум с максимумом парастернально во II III межреберье слева от грудины. Катетеризация сердца незначительное увеличение систолического давления в правом желудочке и легочном стволе.
Фалло пентада (син.: Фалло пенталогия) – стеноз легочного ствола (стволовой или инфун- дибулярный), высокий дефект межжелудочковой перегородки, правосмещенное устье аорты, гипертрофия правого желудочка, дефект межпредсердной перегородки.
Фалло тетрада (син.: Фалло синором, Fallot синором, Фалло тетралогия, tetralogia Fallot, tetrada Fallot, morbus caeruleus, complexus Conisart) стеноз легочного ствола (стволовой или инфундибулярный), высокий дефект межжелудочковой перегородки диаметром до 2 см, правосмещенное устье аорты (декстропозиция аорты), развивающаяся вторично
гипертрофия стенки правого желудочка (рис. 95, 96, 97, 98). Край дефекта межжелудочковой перегородки состоит из 4 сегментов: передний край дефекта отграничен мышечными пучками, которые соответствуют аномальному положению наджелудочкового гребешка; нижний край является гребнем мышечной части межжелудочковой перегородки: задний край либо мышечный (нижняя часть разделенной париетальной полосы), либо фиброзный (частичная мембранозная перегородка и фиброзное соединение аортального и трехстворчатого клапанов); сверху отчетливой границы дефекта нет, так как он сливается с устьем аорты, и аорта является прямым продолжением свободной стенки правого желудочка. В большинстве случаев смещение аорты является вторичным из-за субаортальной локализации дефекта межжелудочковой перегородки. Существуют три возможных уровня, на которых может возникнуть затруднение для кровотока в легочный ствол. По частоте случаев эти уровни следующие: инфундибулярный отдел правого желудочка; клапан и кольцо легочного ствола; легочный ствол и его ветви. Часто отмечается сочетание сужений на нескольких уровнях. Обычно имеются сужения в инфундибулярной области и на уровне клапанов. Наиболее тяжелая форма тетрады Фалло возникает тогда, когда препятствие кровотоку принимает форму атрезии легочного ствола. Изолированный инфундибулярный стеноз имеет место примерно в 50% случаев, и в 25% случаев он сочетается с клапанным стенозом. Изолированный клапанный стеноз имеет
Рис. 95. Тетрада Фалло (Вишневский А. А., Галанкин Н. К., 1962):
- – иодклапаиное сужение легочного ствола;
- – дефект межжелудочковой перегородки;
- – смещение устья аорты вправо;
4 — гипертрофия правого желудочка
а б
Рис. 97. Схема внутриутробного кровообращения плода (Вишневский А. А.. Галанкин Н. К.. 1962):
а- в норме; б – при тетраде Фалло
а б
Рис. 98. Схема движения крови после перехода на легочное дыхание (Вишневский А. А., Галанкин Н. К., 1962): а- в норме; б – при тетраде Фалло
место в 10% случаев. Гипертрофия правого желудочка и предсердий может быть как при наличии очагового или диффузного утолщения эндокарда, так и без него.Левое предсердие гипоплазировано, тогда как левый желудочек остается нормальным. Иногда его полость может быть несколько уменьшена. Синдром нередко сочетается с другими аномалиями крупных сосудов – левосторонней верхней полой веной и правосторонней дугой аорты. Составляет 11-13% врожденных пороков сердца. Распределение по полу приблизительно одинаково: несколько чаще встречается у лиц мужского пола (1:0.8). Аутосомно-доминантное наследование.
Фалло триада (син.: Фалло трилогия) – клапанный стеноз легочного ствола в сочетании с дефектом межпредсердной перегородки и гипертрофией стенки правого желудочка. Порок встречается в 2,5-3,0% случаев. Образование порока в эмбриогенезе связано с нарушением развития эндокардиальных складок, формирующих клапан легочного ствола, и с повышенной резорбцией первичной перегородки. Сужение легочного ствола на уровне клапанов расположено обычно там, где сросшиеся заслонки образуют мембрану, конусовидно втянутую в просвет легочного ствола. Межпредсердная коммуникация может быть
выражена различно: в виде незаращения овального окна, дефекта в его клапане или отсутствии последнего и, наконец, дефект межпредсердной перегородки, расположенный в области овального окна, может значительно превышать его обычные размеры.
Шона синдром (Shone синдром) — комплекс врожденных сердечно-сосудистых аномалий: так называемый парашютоподобный митральный клапан (хорды обеих створок соединяются в один тяж. который прикрепляется только к одной сосочковой мышце): в левом предсердии образуется гипертрофическое надклапанное кольцо, которое суживает вход в левый желудочек, стеноз начальной части аорты, коарктация аорты. Предполагается наследственный характер данного синдрома.
Эбштейна синдром (Ebstein синдром, син.: Эбштейна аномалия, Эбттейна порок) – смещение трехстворчатого клапана в сторону верхушки сердца, беспорядочное расположение створок трехстворчатого клапана не на фиброзном кольце, а на стенке правого желудочка с наличием дефекта межпредсердной перегородки, сопровождается увеличением диаметра фиброзного кольца и полости правого предсердия (рис. 99). Трехстворчатый клапан смещен книзу в правый желудочек, разделяя таким образом эту камеру на проксимальную тонкостенную часть и дистальную, более толстую. Передняя створка частично прикреплена к кольцу, задняя створка совсем не прикреплена к кольцу, положение nepei ородочной створки может быть различным.
Поэтому функционирующая клапанная ткань обычно представляет собой только переднюю створку клапана. Смещенные книзу части трехстворчатого клапана могут непосредственно прилегать или прикрепляться аномальными сухожильными нитями к нижней части правого желудочка. Вследствие такого нисходящего смещения ткани трехстворчатого клапана значительная часть полости правого желудочка вместе с правым предсердием является принимающей камерой. Новое отверстие трехстворчатого клапана может быть такого же размера или меньше, чем первоначальное отверстие этого клапана. Апикальная часть правого желудочка мала, сравнительно с 4- правое предсердие; 5 – дефект межпредсердной перегородки; общей емкостью нормального б-левое предсердие; – легочная артерия
правого желудочка, но стенки его могут быть средней толщины. В некоторых случаях ткань трехстворчатого клапана образует большую занавеску через всю полость правого желудочка. Кровь из правого предсердия и из «атриализованной» части правого желудоч
ка должна пройти или через фенестрированную занавеску или через апертуру между латеральными краями мембраны и стенкой желудочка. Истинная аномалия Эбштейна, по- видимому, и являет собой пример такого варианта. Внешний вид сердца обычно имеет характерные особенности. По правой окружности «атриализованная» часть желудочка отчетливо отграничивается выемкой от остальной его части. Встречается сравнительно редко. Клинически приступы тахикардии, атипичные шумы, пульсация шейных вен и вен печени. Рентгенологически сердце расширено вправо, позже и влево. При катетеризации сердца ле1 очный ствол не зондируется. Ангиограмма – застой в надклапанном пространстве с относительно слабым оттоком в легочный ствол. Аугосомно-рецессивное наследование.
Эйзенменгера синдром (Eisenmenger синдром, син.: complexus Eisenmenger, Эйзенменгера комплекс) сочетание высокого дефекта мембранозной части межжелудочковой перегородки с расширением легочного ствола и недостаточностью его клапана, гипертрофией правого желудочка, а также нередко с декстропозицией аорты, отходящей от обоих желудочков непосредственно над дефектом перегородки. Иногда рассматривается как вариант тетрады Фалло. Патофизиологическая основа — наличие дефекта межжелудочковой перегородки, право-левого шунта и большое сопротивление в легочном круге кровообращения. Характерными клиническими признаками порока являются: усиление легочного рисунка и усиленная пульсация корней легких, расширение легочного ствола и его ветвей, при ангиокардиографии – одновременное заполнение аорты и легочной артерии контрастным веществом, поступающим из правого желудочка.




