Как помочь почкам выполнять их работу: пять простых шагов
Заболевания почек негативно отражаются на состоянии всего организма. Отеки, артериальная гипертензия, нарушенный кровоток и анемия – лишь неполный список проблем, основная причина которых – прогрессирующая почечная недостаточность. А как улучшить работу почек? Помочь органам мочевыделения лучше справляться с работой по очищению крови и выведению лишней жидкости можно благодаря коррекции образа жизни, методам официальной медицины и народным рецептам.

Как влияют болезни почек на организм
Ухудшение работы почек всегда отражается на общем состоянии человека. Часто у больного наблюдаются проблемы с:
- желудочно-кишечным трактом (нарушение процессов переваривания, снижение усвояемости питательных веществ);
- системой кровообращения (повышение давления вследствие увеличения ОЦК, патология сосудистого тонуса и снижение сократительной способности миокарда, что влечет за собой нарушенное кровоснабжение органов и тканей);
- мышечная гипотония вследствие повышения концентрации продуктов метаболизма в крови;
- нарушения водно-солевого и электролитного обмена.
Незаменимая помощь почкам
Чтобы справиться с этими недугами, важно наладить кровообращение в почках и своевременно устранить дисфункцию органа. Наиболее эффективными способами для выведения продуктов обмена и токсических веществ, а также для нормализации работы почек считаются способы, описанные ниже.
Шаг 1. Соблюдение общих рекомендаций

Правильный образ жизни – немаловажное условие сохранения здоровья и отличного самочувствия. Чтобы почки работали как часы, специалисты рекомендуют:
- Быть физически активным, заняться каким-либо видом спорта (плаванием, йогой, ездой на велосипеде, пешими прогулками и др.).
- Отказаться от курения и употребления горячительных напитков.
- Снизить уровень стресса в своей жизни.
- Избегать переохлаждений, особенно в поясничной области.
- Соблюдать режим труда и отдыха.
- Своевременно диагностировать и лечить инфекционные процессы в организме.
- Помнить о том, что многие лекарства обладают нефротоксическим действием, и принимать любые препараты только по назначению врача.
Шаг 2. Все внимание – на рацион
Поскольку почка является своеобразным фильтром для организма и выводит не только лишнюю жидкость, но и продукты метаболизма и вредные вещества, правильное питание является одним из действенных способов улучшить ее работу.
Чтобы снизить нагрузку на орган мочевыделения, следует исключить из рациона:
- острые и пряные блюда;
- копчености, колбасы, сосиски;
- консервы;
- фастфуд и полуфабрикаты;
- маринованные и солёные овощи;
- соль (ограничивается до 2-2,5 г/сут.).
Нежелательным в диете считается и употребление большого количества жирного мяса, сала и субпродуктов (мозгов, почек, языка). Эти продукты не только тяжело перевариваются, но и способствуют повышению уровня холестерина – вещества, закупоривающего кровеносные сосуды почек и нарушающего поступление в них кислорода и нутриентов.
Основу питания человека с проблемными почками должны составлять фрукты, овощи и крупы. Среди самых полезных продуктов для органов мочевыделения выделяются:
- ягоды (клюква, брусника, голубика);
- спаржа;
- цветная или белокочанная капуста, брокколи;
- свекла;
- тыква;
- арбуз;
- растительные масла (тыквенное, кунжутное, оливковое).
Шаг 3. Употребление достаточного количества жидкости

Улучшение нормальной работы почек начинается и с увеличения ежедневного потребления воды. Согласно исследованиям учёных, количество жидкости, необходимое для всех систем организма, зависит от веса.
Рассчитать его можно по формуле:
- для мужчин: вес (кг) × 35;
- для женщин: вес (кг) × 31.
Также вы можете воспользоваться нашим калькулятором для расчёта суточной нормы потребления жидкости.
Таким образом, людям с весом 65-75 кг нужно употреблять не менее 2-2,5 л жидкости ежедневно. Недостаток воды не только значительно нарушает гемодинамику, но и является фактором, провоцирующим прогрессирование почечных заболеваний.
Чтобы восстанавливать водно-солевой баланс правильно, следует прислушаться к рекомендациям специалистов:
- Позаботьтесь о том, чтобы вода была чистая (отфильтрованная или бутилированная), негазированная.
- Комфортной температурой для потребляемой жидкости считается 20-37 °С. Под запретом – очень холодные и очень горячие напитки.
- Нежелательно употребление кофе, крепкого чая, энергетических напитков и газировки. Они не только вредны для почек и печени, но и неспособны бороться с дегидратацией. Помощником в восстановлении функций органов мочевыделения станут несладкие компоты и морсы, отвары лекарственных растений.
- Осторожнее следует быть с минеральной водой. Поступление ее в организм в большом количестве может стать причиной образования конкрементов в почках.
При тяжелых почечных заболеваниях (например, ХПН, уремии) питьевой режим должен быть ограничен. В некоторых случаях пациентам разрешается употреблять не более 1 л жидкости в день.
Шаг 4. Прием растительных уросептиков
Современная фармакология обладает целой армией лекарственных средств, призванных облегчить и улучшить работу почек. Наибольшей популярностью среди них пользуются уросептики – препараты со следующими свойствами:
- противовоспалительное;
- спазмолитическое;
- лёгкое мочегонное;
- опосредованное противомикробное;
- антиоксидантное.
Отлично зарекомендовали себя в поддержании функциональной активности почек такие растительные препараты как Канефрон Н, Фитолизин, Уролесан.
Шаг 5. Разумное использование лекарственных растений

Фитотерапия может оказать значительную помощь больным почкам. Для профилактики мочекаменной болезни используются настои и отвары на основе:
- семени льна;
- толокнянки;
- листьев фиалки;
- травы пастушьей сумки;
- плодов можжевельника;
- ягод и цветов бузины.
Перед использованием любых лекарственных сборов необходимо проконсультироваться с врачом.
Чтобы почки были здоровы, важно соблюдать все описанные выше шаги. Это позволит не только избежать развития серьезных заболеваний, но и на долгие годы сохранить высокую функциональную активность органов мочевыделительной системы.
Способы улучшить работу почек в домашних условиях
 Заболевания почек часто вызывают ухудшение фильтрации крови и становятся причиной расстройств работы других органов.
Заболевания почек часто вызывают ухудшение фильтрации крови и становятся причиной расстройств работы других органов.
Потому, существует несколько способов того, как улучшить их работу и ускорить выздоровление с использованием медикаментозных препаратов и средств народной медицины.
Общая информация о заболеваниях почек
 В медицинской классификации существует семь типов заболеваний почек, влияющих на их функциональность.
В медицинской классификации существует семь типов заболеваний почек, влияющих на их функциональность.
В каждом отдельном случае, способы улучшения работы будут отличаться, потому, перед тем, как начинать любые лечебные мероприятия, необходимо определить заболевание.
Классификация заболеваний почек:
- Патологии стромального компонента (интерстиции). Заболевание характеризуется воспалительным процессом в паренхиме почек и чашечно-лоханочной системы. Чаще всего встречается пиелонефрит в разных формах проявления.
- Патологии сосудов. Расстройства работы вызваны нарушениями кровообращения впоследствии болезней сосудов разного калибра. В большинстве случаев подобные проблемы появляются при аневризмах артерий, тромбозах, атеросклерозе, эмболии и других заболеваний. Нарушения могут быть разного характера, но чаще всего встречаются инфаркт, инсульт и кровоизлияния.
- Аномалии развития. Нарушения работы появляются уже на этапе внутриутробного развития ребенка. В зависимости от особенностей аномалий, заболевание отличается своим течением, симптомами и лечением. Чаще всего выявляют добавочную почку, гипоплазию, удвоение, аплазию и дистопию.
- Гломерулопатии. Характеризуется приобретенным или врожденным поражением клубочкового аппарата воспалительного или не воспалительного происхождения. К ним относятся мембранозная нефропатия, гломерулонефрит и гломерулосклероз.
- Тубулопатии. Группа врожденных и приобретенных патологических процессов, поражающих канальцевые структуры и вызывающих некротизирующие и обструктивные изменения. К ним относятся некротический нефроз и разнообразные врожденные ферментопатии, например, синдром Фанкони.
- Онкологические образования. Образование в структурах органа злокачественных или доброкачественных опухолей. Из злокачественных новообразований часто встречается саркома, а среди доброкачественных – фиброма или липома.
- Травмы органа. К травматическим поражениям относятся такие заболевания, как ушиб, размножение органа или разрыв почечной капсулы. В результате травмы, орган частично или полностью теряет работоспособность.
Причины и клиническая картина
 Ухудшение работы и развитие заболеваний появляются под воздействием внешних факторов и некоторых состояний организма.
Ухудшение работы и развитие заболеваний появляются под воздействием внешних факторов и некоторых состояний организма.
Больше всего этому подвержены люди с расстройствами обменных процессов, сильным ожирением или дистрофией.
Часто, нарушения работы появляются при беременности, недоедании, употреблении в пищу некоторых продуктов питания или питье минерализованной воды.
Иногда, причиной становиться инфекционное поражение бактериями, грибками или паразитами.
Не последнюю роль играет и наследственная передача врожденных заболеваний почек и взаимозависимых органов. Признаки заболеваний:
- боль в спине и пояснице с частой иррадиацией в низ живота;
- высокая температура тела с частыми колебаниями;
- помутнение мочи или наличие в ней крови;
- ощущение жажды и сухости во рту;
- общая слабость на фоне нормального здоровья;
- жажда, потеря аппетита или изменения вкусовых ощущений;
- резкие периодические повышения артериального давления;
- отеки.
В зависимости от особенностей патологии, количество и сила проявления симптомов будет отличаться.
Как не перегружать орган?
 Чтобы сохранить нормальную работу почек, необходимо отказаться от некоторых продуктов питания. В первую очередь нужно привести к норме количество употребляемой воды, соли, сахара, острой, жирной и белковой пищи.
Чтобы сохранить нормальную работу почек, необходимо отказаться от некоторых продуктов питания. В первую очередь нужно привести к норме количество употребляемой воды, соли, сахара, острой, жирной и белковой пищи.
В зависимости от заболевания уменьшить количество или вовсе устранить с рациона продукты, влияющие на фильтрующую способность органа.
Следует помнить и то, что некоторые медикаменты противопоказаны при подобных патологиях, потому, перед каждым приемом препарата, нужно тщательно изучить аннотацию и придерживаться указанных дозировок.
Рацион питания для восстановления
 Для восстановления работы почек нужно использовать лечебный стол №7. Суть его заключается в том, что в сутки нужно употреблять не менее 3500 ккал.
Для восстановления работы почек нужно использовать лечебный стол №7. Суть его заключается в том, что в сутки нужно употреблять не менее 3500 ккал.
Количество воды необходимо уменьшить до 0,8 – 1 литра в сутки, а во время приготовления пищи запрещено использовать натриевую соль. В диету включают отварное мясо и рыбу с небольшой обжаркой в подсолнечном масле или запеканием в печи.
Можно кушать: бессолевой хлеб, вегетарианские супы, блинчики и оладьи на дрожжах, молочные продукты, яйца, крупы, овощи и фрукты, некоторые виды соусов. Весь дневной рацион нужно разделить на 4 – 5 приемов.
Продукты, которые нужно исключить из рациона:
- жирные сорта мяса и рыбы;
- жирные бульоны;
- натриевая соль;
- острые блюда;
- копчености;
- консервы;
- пряности;
- шоколад;
- алкоголь;
- какао;
- кофе;
- икру;
- сыр.
В зависимости от состояния здоровья, диета корректируется лечащим врачом.
Необходимое потребление воды
 Для нормальной работы почек взрослому мужчине нужно пить ежедневно от 2,5 до 3-х литров воды. Для женщины из-за ее особенностей организма и меньшей массы тела, этот объём будет слишком большим, потому, рекомендуемое количество воды от 2 – 2,5 литров в день.
Для нормальной работы почек взрослому мужчине нужно пить ежедневно от 2,5 до 3-х литров воды. Для женщины из-за ее особенностей организма и меньшей массы тела, этот объём будет слишком большим, потому, рекомендуемое количество воды от 2 – 2,5 литров в день.
При этом учитывается, что ежедневная рекомендуемая норма во многом зависит от массы тела и общего состояния организма.
Если при соблюдении диеты появляются отеки, нужно дополнительно усилить фильтрацию почек для выведения лишней воды. Про лечение почек минеральной водой можете подробнее узнать при переходе по ссылке.
Как улучшить работу почек для выведения жидкости:
- ограничить употребление натриевой соли и минеральной воды с ее высоким уровнем содержания;
- ограничить количество употребляемой воды, тем самым снизить нагрузку на почки;
- в случае гипертонической болезни, нормализовать артериальное давление;
- заваривать чай с лекарственных и мочегонных сборов;
- использовать диуретики (мочегонные препараты);
- в летний период использовать арбузную диету;
- ограничить рацион диетой №7.
Нормализация работы с помощью медикаментов
 Чтобы улучшить работу почек, используют несколько медицинских препаратов, которые воздействуют на причину заболевания, устраняют симптомы и предотвращают развитие осложнений.
Чтобы улучшить работу почек, используют несколько медицинских препаратов, которые воздействуют на причину заболевания, устраняют симптомы и предотвращают развитие осложнений.
В зависимости от причины и сложности патологического процесса, подбирается индивидуальная терапия.
Таблетированные препараты
Большинство таблетированных препаратов состоят из натуральных компонентов, потому применяются для лечения всех видов патологий и заболеваний мочевыводящей системы.
В зависимости от характеристик заболевания, лечащий врач подбирает индивидуальные дозы и длительность курса лечения:
- Канефрон. Препарат растительного происхождения. Используется для лечения заболеваний мочевыводящей системы и профилактики мочекаменной болезни. Принимается по одной таблетке два раза в день.
- Цистон. Противовоспалительный и мочегонный препарат, используемый при заболеваниях почек и мочевыводящих путей. Принимается по одной таблетке три раза в день.
- Ренефорт. Противовоспалительный, спазмолитический и мочегонный препарат. Принимается по одной капсуле 2 раза в день. Часто используется для лечения мочекаменной болезни.
- Нефролептин. Используется для лечения инфекционных заболеваний мочевыводящих путей и нормализации работы почек. Принимается по одной таблетке три раза в день.
Мочегонные средства для выведения жидкости
Назначаются для проведения курса комплексной терапии при заболеваниях почек и других систем организма, вызывающих образование отеков по всему телу. В зависимости от причины задержки жидкости в тканях подбирается препарат, дозировка и длительность курса лечения, а именно:
- Фуросемид. Используется для увеличения выработки мочи при заболеваниях, которые вызывают сильные отеки. Принимается по одной таблетке с утра.
- Трифас. Увеличивает почечный кровоток, тем самым усиливает выработку мочи. Позволяет снизить количество жидкости в организме и снять сильную отечность. Принимается по одной таблетке рано утром через день.
- Триампур. Усиливает выведение натрия и калия с организма вместе с мочой. Снижает количество воды и не позволяет ей накапливаться. Принимается по одной таблетке с утра один раз в неделю.
Народная медицина
Улучшения работы почек можно достигнуть, используя методы народной медицины. Для этого используются чаи и отвары из сборов или отдельных трав:
 Мочегонный сбор. Продаётся в любой аптеке и может использоваться при разных заболеваниях мочевыводящей системы. Позволяет усилить выделение мочи, нормализовать работу почек и создать все условия для ускорения выздоровления. Применяется для лечения и профилактики.
Мочегонный сбор. Продаётся в любой аптеке и может использоваться при разных заболеваниях мочевыводящей системы. Позволяет усилить выделение мочи, нормализовать работу почек и создать все условия для ускорения выздоровления. Применяется для лечения и профилактики.- Липа и малина. Используются для лечения и профилактики воспалительных процессов мочевыводящей системы. Позволяет усилить выработку мочи, снять отечность и воспалительный процесс. Берут 1 сл. л. измельченных цветов липы и листвы малины заливают 200 мл горячей воды, заваривают 30 минут и пьют два раза в день.
- Шалфей и хвощ. Позволяют выводить камни из мочевыводящей системы и очищать ее от шлаков. Травы улучшают фильтрацию крови и стимулируют выведение мочи при сильных отеках. 1 ст. л. измельченных трав и цветов заваривают в 200 мл горячей воды и пьют один раз в день перед едой.
- Череда. Чай из череды используется для профилактики мочекаменной болезни и воспалительных процессов. 1 ст. л. измельченной травы заваривают в 100 мл горячей воды и пьют один раз в день перед едой.
Противопоказания к самолечению
Противопоказанием для самостоятельного лечения являются заболевания в остром периоде. В случае явных проявлений патологического процесса в мочевыводящей системе, необходимо обратиться за медицинской помощью.
Лечение неизвестной болезни, как правило, приводит к ее усугублению и ухудшению состояния организма с дальнейшим развитием осложнений.
Профилактические меры
Для улучшения работы почек можно использовать методы традиционной и народной медицины только в тех случаях, когда отсутствуют признаки острого заболевания. Для получения положительного результата лучше всего проконсультироваться с урологом и пройти полную диагностику.
Врач сделает назначения, которые позволят достичь положительного эффекта без риска осложнений и потери здоровья.
Потому, своевременное применение комплексного лечения с использованием медикаментозных препаратов и методов народной медицины, приводит к быстрому выздоровлению без необходимости в дальнейшей профилактике этого заболевания.
3 упражнения при заболеваниях почек
Действие этих упражнений и массажа в первую очередь направлено на улучшение кровообращения в брюшной полости, нормализации обменных процессов и общее укрепление организма.
Физические упражнения при заболеваниях почек способствуют улучшению кровообращения в брюшной полости, что положительно сказывается на состоянии почек. Как правило, умеренные физические нагрузки способствуют увеличению диуреза, в то время как упражнения большой интенсивности приводят к заметному снижению диуреза.
Мышечная система и мочевыделительный аппарат
Мышечная и мочевыделительная системы тесно связаны между собой как на физиологическом, так и на функциональном уровне. Как известно, деятельность почек направлена на выведение продуктов метаболизма, которые попадают в кровь, в том числе и от мышечной активности. При выполнении физической работы у человека меняется количественный и качественный состав мочи. В ней появляются вещества, которые обычно отсутствовали, или присутствовали в моче в незначительных количествах.
Таким образом, под влиянием мышечной работы происходит усиление выделительной функции почек, а также улучшается регуляция кислотно-основного баланса.
Такие положительные изменения связаны с изменением почечного кровотока и функций отдельного взятого нефрона.
Стоит отметить, что с ростом адаптации к физическим нагрузкам повышается и устойчивость функции мочевыделительной системы.
Кроме того, некоторые физические упражнения и массаж оказывают прямое воздействие на кровоснабжение почек, что приводит к уменьшению воспалительных процессов в мочевыделительной системе.
Как правило, умеренные физические нагрузки способствуют увеличению диуреза, в то время как упражнения большой интенсивности приводят к заметному снижению диуреза.
Комплекс упражнений при заболеваниях почек
Существует несколько комплексов упражнений, назначаемых при различных почечных заболеваниях. В данной статье мы предлагаем ознакомиться с самым простым комплексом, который состоит всего из трех упражнений.

Упражнение №1
- Встаньте прямо, ноги на ширине плеч, стопы расположите параллельно друг другу.
- На вдохе медленно поднимите руки в стороны на уровне плеч. Ладони рук обращены вниз, а пальцы рук держите вместе.
- На выдохе медленно наклоняйтесь влево, пока правая рука встанет вертикально над головой. Наклоняться следует, не сгибая ног в коленях.
- После выдоха нужно повернуть голову вверх вправо и смотреть на ладонь правой руки в течение нескольких секунд, задержав дыхание.
- После этого сделайте неглубокий вдох и плавно вернитесь в исходное положение.
Повторите упражнение 2 раза в каждую сторону.
Упражнение №2
- Встаньте прямо, расположите ступни ровно. Напрягите икроножные мышцы, бедра и ягодицы, спину держите прямой.
- В такой позиции медленно вдохните воздух в течение 10 секунд.
- Затем расположите руки на область почек, задержите дыхание и начинайте давить руками на каждую почку, при этом прогибаясь назад насколько это возможно.
Упражнение №3
- Исходное положение как в упражнении №2.
- Медленно вдохните, считая до 10, после чего задержите дыхание и начинайте энергично шлепать область почек.
Если руки намочить холодной водой, то это улучшит стимуляцию почек.
Противоотечный массаж
Заболевания почек нередко сопровождаются отеками. Для уменьшения отечности полезной будет техника щадящего дренирования лимфатической системы.
- Поглаживайте пораженную область повторяющимися движениями в направлении сердца.
- Если имеются отеки на ногах, то сначала необходимо сделать массаж бедер (снижу вверх), после чего уже перейти к икрам. Для улучшения кровообращения рекомендуется смазать ноги маслом.
- По возможности, старайтесь поднимать ноги вверх, это улучшить лимфоотток.

Действие этих упражнений и массажа в первую очередь направлено на улучшение кровообращения в брюшной полости, нормализации обменных процессов и общее укрепление организма.
Противопоказания
Физические упражнения при заболеваниях почек могут быть противопоказаны в зависимости от состояния больного. Обычно физические нагрузки не рекомендуются при:
- общем тяжелом состоянии больного;
- угрозе внутренних кровотечений;
- сильных болях во время выполнения упражнений.
При заболеваниях почек врачи рекомендуют избегать переохлаждений и простудных заболеваний.
После окончания курса лечения необходимо регулярно сдавать мочу, не допускать чрезмерных нагрузок на спину и придерживаться сбалансированного питания. опубликовано econet.ru .
Материалы носят ознакомительный характер. Помните, самолечение опасно для жизни, за консультацией обязательно обращайтесь к врачу.
P.S. И помните, всего лишь изменяя свое сознание – мы вместе изменяем мир! © econet
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
Печень и её здоровье
Когда имеются проблемы с кровообращением, это сложно не заметить. Скачки давления, усталость, одышка, холодные руки и ноги при любой погоде, внезапные приступы головной боли — явные признаки нарушения циркуляции крови. Такому состоянию здоровья не позавидуешь…
Застой кровяного тока приводит к гипертонии, варикозному расширению вен, хрупким капиллярам и появлению темных кругов под глазами. Кроме того, плохая циркуляция крови — один из факторов возникновения сердечной недостаточности.
Чтобы избежать серьезных проблем со здоровьем, воспользуйся натуральными методами для поддержания работы сердца. Они действуют моментально!
Как улучшить кровообращение
- Больше специй!
Добавить в свой рацион больше специй — значит позаботиться о своем здоровье всерьез! Красный перец чили, черный перец, ароматные розмарин, тимьян, корица и даже чеснок: все эти активные добавки усиливают циркуляцию крови. Для хорошего обмена веществ и сохранения молодости они необходимы!

Ходи по лестнице
Это самая надежная профилактика варикоза! Отказавшись от лифта, ты будешь постоянно тренировать сердечную мышцу и укреплять стенки сосудов.

Потягивайся!
Если ты много сидишь за компьютером, обязательно потягивайся и вставай хотя бы каждый час. Недостаток кислорода приводит к застою крови, но, благодаря регулярным потягушкам, ты исправишь ситуацию.

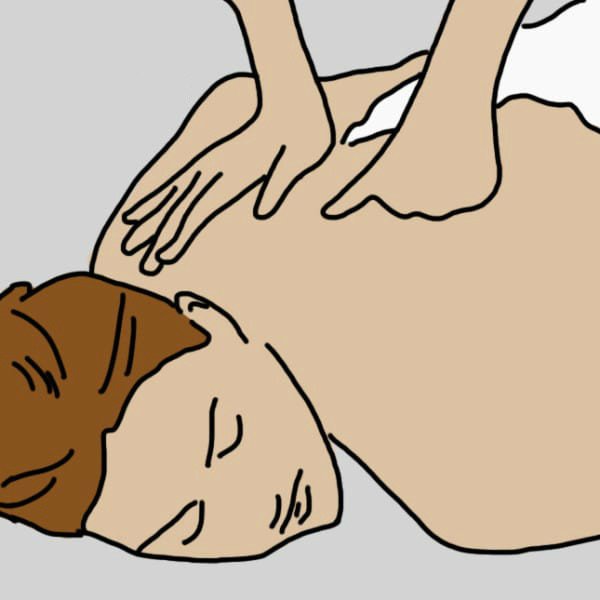
Наслаждайся массажем
Массаж разгоняет кровь и помогает справиться с застойными явлениями. Самомассаж очень эффективен при постоянном ощущении холода в руках и ногах.
Отдыхай в правильной позе
Чтобы улучшить кровообращение, достаточно просто отдыхать, держа ноги выше уровня головы. Хотя бы 15 минут в день лежи на полу, забросив ноги на диван.
Питайся разнообразно
Добавь в свой рацион семечки тыквы и подсолнуха, авокадо, тунец, хурму, больше свежей зелени и фруктов. Кроме того, для активной циркуляции крови исключительно полезен темный шоколад.

Контрастный душ
Контрастный душ не только взбодрит, но и поможет уберечься от серьезных проблем со здоровьем! Не забывай принимать прохладный душ после горячей ванны, и ты уменьшишь риск возникновения инсульта на 30 %.

Двигайся
Лучший способ поддержать сердечную мышцу и наладить кровоток — быть активным. Доказано, что езда на велосипеде является отличной профилактикой сердечных заболеваний.

Носи удобною обувь
Чаще ходи босиком или в обуви, в которой чувствуешь себя так же комфортно, как и без нее.

Пей теплую воду
От холодной воды сужаются сосуды. Пей достаточное количество теплой воды каждый день, этим ты окажешь неоценимую услугу своему сердцу.

Пожелай своим друзьям крепкого здоровья, показав им эту статью!
![]()
Редакция «Так Просто!»
Это настоящая творческая лаборатория! Команда истинных единомышленников, каждый из которых специалист в своем деле, объединенных общей целью: помогать людям. Мы создаем материалы, которыми действительно стоит делиться, а источником неиссякаемого вдохновения служат для нас любимые читатели!
Кровообращение в почках. Нарушения кровообращения почек. Как лечить пиелонефрит
Почечная недостаточность: причины заболевания, основные симптомы, лечение и профилактика

Почечная недостаточность – патологическое состояние организма, при котором частично или полностью нарушается функция почек. Различают острую (ОХН) и хроническую почечную недостаточность (ХПН).
Причины возникновения
Причины острой почечной недостаточности:
- Острые нарушения почечной гемодинамики (шок, коллапс);
- Интоксикации различного генеза (укусы насекомых, змей, лекарственные препараты, бытовые яды);
- Инфекционные заболевания (геморрагическая лихорадка, лептоспироз и др.);
- Острые заболевания почек (острые пиелонефрит, гломерулонефрит);
- Обструкции мочевых путей и нарушение оттока мочи (мочекаменная болезнь, опухоли мочевыводящих путей и др.);
- Удаление почки;
- Травма.
Причины хронической почечной недостаточности:
- Заболевания почек (хронические пиелонефрит, гломерулонефрит);
- Нарушение обмена веществ (подагра, амилоидоз, сахарный диабет);
- Врожденная почечная патология (сужение почечных артерий, поликистоз, недоразвитие почек);
- Ревматические заболевания (склеродермия, геморрагические васкулиты, системная красная волчанка);
- Сосудистые заболевания (артериальная гипертензия);
Наиболее часто причиной ХПН являются гломерулонефрит, врожденные аномалии развития почек, сахарный диабет, пиелонефрит.
Симптомы
- Олигурия (снижение количества выделяемой мочи);
- Анурия (полное отсутствие мочеиспускания);
- Отсутствие аппетита;
- Диарея;
- Тошнота, рвота;
- Отеки конечностей;
- Увеличение объема печени;
- Заторможенность или возбуждение больного.
1 стадия (латентная) – больные часто не имеют жалоб, возможны повышенная утомляемость, сухость во рту, слабость;
2 стадия (компенсированная) – жалобы латентной стадии учащаются и более выражены, увеличивается объем выделяемой мочи (до 2,5 л/сутки);
3 стадия (интермиттирующая) – характерны выраженная слабость, утомляемость, жажда, сухость во рту, снижение аппетита, тошнота или рвота, иногда развивается тремор кистей, пальцев, боли в суставах.

4 стадия (терминальная) – возникает эмоциональная лабильность, сонливость днем, неадекватное поведение, заторможенность, нарушение сна.
Больной имеет характерный вид (одутловатое лицо, серожелтая кожа, ломкие и тусклые волосы).
Возможны гипотермия (снижение температуры тела), зуд кожи, запах аммиака изо рта, неукротимая рвота, вздутие живота, диарея (стул темного цвета, имеет зловонный запах).
Диагностика
Методы диагностики анализ суточной мочи, белок в моче, биохимический анализ крови, биохимия мочи, анализ крови клинический, анализ мочи общий.
Наиболее показательны: максимальная относительная плотность (осмолярность) мочи, величина клубочковой фильтрации (КФ), уровень креатинина в сыворотке крови.
Виды заболевания
- Преренальная – почки не повреждены, но их функция нарушена в результате общего нарушения кровообращения (систолическое артериальное давление
- Ренальная – в результате повреждения почечной ткани.
- Постренальная – моча не выделяется из-за нарушения проходимости мочевыделительных путей.
- начальная;
- олигоанурическая;
- полиурическая;
- реконвалесценции.
1 стадия – признаки нефропатии, скорость клубочковой фильтрации (СКФ) > 90 мл/минуту;
2 стадия – признаки нефропатии, СКФ – 60–89 мл/минуту;
3А стадия – СКФ – 45–59 мл/минуту;
3Б стадия – СКФ – 30–44 мл/минуту;
4 стадия – СКФ – 15–29 мл/минуту;
Действия пациента
При возникновении признаков недостаточности функции почек необходимо как можно быстрее обратиться к врачу (терапевту, семейному врачу, нефрологу).
Лечение
Лечение ОХН зависит от причины ее развития. При преренальной недостаточности показаны мероприятия, направленные на нормализацию общего кровообращения.
При постренальной недостаточности необходима нормализация оттока мочи (эпицистостомия, катетеризация мочевого пузыря, оперативное вмешательство на мочевыводящих путях).
При ренальной недостаточности лечение зависит от стадии. Обычно применяют средства, повышающие энергообмен и кровоток в почках (дофамин, папаверин, эуфиллин, хофитол), средства, стимулирующие выделительную функцию почек (фуросемид), инфузионную терапию, гемодиализ, симптоматическую терапию. Важна коррекция водно-электролитного и кислотно-щелочного баланса организма.
Осложнения
Почечная недостаточность вызывает нарушение работы сердечно-сосудистой системы (аритмия, ишемия, инфаркт миокарда и др.
), нервной системы (диализная деменция, синдром нарушенного равновесия, делирий, судороги и т.д.).
При применении программного гемодиализа возможны тромбоз, инфицирование фистул, артериовенозных шунтов, тканей. Одно из наиболее серьезных осложнений – некроз коркового вещества почек.
При отсутствии лечения недостаточности почек наступает кома, летальный исход.
Профилактика
Профилактика хронической почечной недостаточности заключается в своевременном и адекватном лечении хронических заболеваний почек (гломерулонефрит, пиелонефрит, мочекаменная болезнь).
Пиелонефрит: причины, симптомы, диагностика и лечение
Пиелонефритом называют воспаление мочевыделительной системы, которое может протекать в острой и хронической форме. По статистике, около 2/3 урологических больных страдают именно пиелонефритом.
Его опасность в том, что симптомы заболевания часто не выражены – его можно принять за цистит, простуду, радикулит и даже гастрит. Пиелонефрит может не проявляться годами, но, если его вовремя не обнаружить, он перетекает в хроническую форму.
Хронический пиелонефрит, лечение которого более долгое и трудоемкое, может дать серьезные осложнения. К ним относятся:
- Почечная недостаточность
- Гнойные заболевания почек
- Сепсис
Причины пиелонефрита
Главной причиной пиелонефрита является инфекция. К бактериям, ее вызывающим, относят:
Очень редко пиелонефрит вызывается одной бактерией. Как правило, у больных обнаруживается сразу несколько возбудителей. Не всегда бактерии, попадая в мочевыделительную систему, вызывают болезнь. Она может развиться на фоне следующих факторов:
- Нерегулярного оттока мочи
- Недостаточного кровоснабжения почек
- Сниженного иммунитета
- Отсутствия личной гигиены
Попавшие в мочевой пузырь бактерии перемещаются в почку, где со временем развивается пиелонефрит. Он может быть как самостоятельным заболеванием, так и осложнением уже существующих патологий, таких как:
- Мочекаменная болезнь
- Аденома предстательной железы
- Заболевания женских половых органов
- Опухоль в мочеполовой системе
- Сахарный диабет
Заболеть пиелонефритом человек может в любом возрасте.
- Дети до семи лет в силу анатомических особенностей развития
- Мужчины после 55 лет с аденомой предстательной железы
Также часто развивается пиелонефрит у женщин (симптомы и лечение у них отчаются от мужских) молодого возраста. По их короткой и широкой уретре микробы легко могут проникнуть в мочевой пузырь, а оттуда в почки, вызывая процесс воспаления.
Симптомы пиелонефрита
Симптомы заболевания зависят от формы болезни. Пиелонефрит в острой стадии проявляет себя:
- Высокой температурой
- Тошнотой и рвотой
- Частыми позывами к мочеиспусканию
- Потливостью
- Жаждой
- Тупой болью в пояснице
Иногда болезни предшествует острый цистит, сопровождающийся частым и болезненным мочеиспусканием, болями в районе мочевого пузыря, появлением крови в моче.
При обнаружении у себя перечисленных симптомов следует немедленно обратиться к врачу. Если терапию не начать вовремя, пиелонефрит может перейти в хроническую форму, и вылечить его будет очень трудно.
Симптоматика хронического пиелонефрита выражена не так ярко, из-за чего болезнь часто принимается за обычную простуду, так как часто сопровождается следующими проявлениями:
- Повышенная температура
- Слабость в мышцах
- Головная боль
Помимо этих симптомов, могут быть и такие:
- Частое мочеиспускание
- Резкий, неприятный запах мочи
- Ноющая боль в пояснице
- Сухость во рту
- Отрыжка
- Отеки
- Бледность кожи
Эти симптомы не постоянны и часто больной не обращает на них внимания. Так может продолжаться несколько лет, а, между тем, воспаление будет постепенно распространяться на почки и близлежащие ткани. Основные отличия хронического пиелонефрита от острого:
- При хроническом пиелонефрите болезнью поражены обе почки, тогда как в острой стадии заболевание дает о себе знать только с одной стороны
- Хронический пиелонефрит имеет стадии ремиссии и обострения, во время которого симптомы проявляют себя так же ярко, как и при остром
Осложнения пиелонефрита
Если при острой стадии пиелонефрита полное выздоровление не наступает в течение трех месяцев, заболевание перетекает в хроническую форму. Пиелонефрит в запущенной стадии может дать следующие осложнения:
- Почечная недостаточность
- Паранефрит
- Сепсис
- Карбункул почки
Пиелонефрит, лечение которого не было проведено, переходит в терминальную стадию: больная почка полностью заполняется гноем и продуктами тканевого распада – наступает пионефроз. В данном случае потребуется удаление почки.
При грамотно проведенном оперативном вмешательстве и соблюдении пациентом всех предписаний врача прогноз благоприятный. Это заболевание больше характерно для пациентов старше 40 лет. У детей оно практически не встречается.
Лечение пиелонефрита
Лечение пиелонефрита проводится комплексно. Терапия включат медикаментозные и физиотерапевтические методы. Только такой подход обеспечивает эффект и способствует скорейшему выздоровлению пациента.
При остром пиелонефрите назначаются антибиотики для скорейшей ликвидации воспалительного процесса в почке.
Частая смена препаратов – один из основных принципов успешного лечения, так как бактерии очень быстро становятся невосприимчивыми к тому или иному антибиотику. Кроме антибиотиков врач может назначить иммуномодуляторы для повышения сопротивляемости организма инфекции и предупреждения перехода заболевания в хроническую стадию. Для повышения иммунитета также используются поливитамины.
Лечение хронического пиелонефрита мало чем отличается от терапии острой стадии заболевания, но оно гораздо более длительное и трудное. Предусматриваются следующие основные мероприятия:
- Устранение причин, вызывающих затруднение оттока мочи или нарушение кровообращения в почке
- Медикаментозная терапия
- Повышение иммунитета организма
Цель терапии – добиться устойчивой ремиссии. Иногда для этого может потребоваться год. Первичный непрерывный курс антибиотиков длится 6-8 недель. Именно столько времени нужно, чтобы подавить воспалительный процесс в почке и предотвратить осложнения. Об успешности терапии говорят следующие признаки:
- Нормализуется отток мочи
- Анализ крови и мочи приходит в норму
- Температура тела держится стабильно 36,6
- Исчезают отеки
- Стабилизируется артериальное давление
Если цели лечения не были достигнуты и состояние больного не изменилось или стало хуже, требуется оперативное вмешательство. Как правило, операция проводится при обнаружении гнойного пиелонефрита или абсцесса. В зависимости от степени тяжести заболевания, назначаются следующие виды хирургического вмешательства:
- Удаление аденомы предстательной железы
- Выведение камней из почек и мочевых путей
- Нефрэктомия (операция по удалению почки)
- Пластика мочеиспускательного канала и т. д.
В связи с анатомическими особенностями мочевыводящей системы у женщин и у мужчин инфекция в организм попадает по-разному. Терапия тоже различается и имеет следующие особенности.
Лечение пиелонефрита у женщин
Терапия направлена на восстановление оттока мочи и уничтожение очага воспаления. Для этого врач назначает:
- Антибиотики
- Антибактериальные средства
- Уросептики
В курс лечения включается и диета с высоким содержанием легких углеводов и кисломолочных продуктов, рекомендуется обильное питье. Курс терапии острого пиелонефрита рассчитан на 10-14 дней. При хронической форме заболевания стойкой ремиссии удается достичь в срок от 6 недель до года.
Лечение пиелонефрита у мужчин
Для предупреждения распространения инфекции назначается курс антибиотиков – перорально, инфузионно или внутривенно.
Кроме антибиотиков могут быть назначены спазмолитики. При необходимости проводится катетеризация мочевого пузыря (в условиях стационара). После выхода из острой фазы заболевания назначаются:
- Витамины группы В и аскорбиновая кислота
- Антиоксиданты – селен, токоферол
- Мочегонные препараты
В исключительных ситуациях прибегают к хирургическому вмешательству. При пиелонефрите проводятся следующие операции:
- Декапсуляция почки – удаление фиброзной капсулы почки
- Пиелостомия – создание свища на почечной лоханке для оттока мочи
- Нефропиелостомия – дренирование почечной лоханки через ткань почки
- Нефрэктомия – удаление почки (проводится при обширном гнойном поражении)
Наряду с перечисленными видами лечения больному прописывается специальная диета, целью которой является укрепление иммунитета и минимизация нагрузки на мочевыводящую систему.
Если в течение года после ремиссии хотя бы раз был рецидив, диспансерный учет пациенту продлевают до трех лет и назначают регулярный контроль анализов.
Преимущества лечения в МЕДСИ
МЕДСИ – это сеть современных клиник, которые уже почти 25 лет успешно работают в частном российском здравоохранении.
Мы оказываем полный спектр медицинских услуг любой сложности. Кроме того, осуществляем комплексную диагностику и лечение в условиях современного стационара. Наша команда – это штат высококлассных специалистов, имеющих степень кандидата и доктора медицинских наук. Преимущества обращения к нам:
- Команда врачей международного уровня
- Комплексное решение конкретной проблемы
- Индивидуальный подход к каждому пациенту
Записаться на консультацию к специалисту можно любым удобным вам способом:
Микроциркуляция: почему ухудшается, как улучшить, локализации нарушений

© Автор: Сазыкина Оксана Юрьевна, терапевт, кардиолог, специально для СосудИнфо.ру (об авторах)
Всем известно, что организм человека полноценно работает, если каждая мельчайшая клеточка будет получать кислород и питательные вещества в полном объеме. А для этого, в свою очередь, необходимо хорошее функционирование микроциркуляторного русла – самых мелких сосудов в организме, или капилляров. Именно в них происходит обмен газов и питательных веществ между кровью и окружающими тканями.
Примерно это выглядит так – клетки крови (эритроциты) получают кислород в легких, и благодаря разветвленной сети сосудов во всех органах и тканях организма, доставляют его в каждый орган. Все внутриорганные сосуды делятся на все более мелкие артерии, артериолы и, наконец, капилляры, в которых благодаря тончайшей стенке и происходит газообмен между кровью и клетками органов. После того, как кровь “отдала” кислород в клетки, она собирает отработанные продукты (углекислый газ и другие вещества), которые посредством мелких и более крупных вен доставляются в легкие и выводятся наружу с выдыхаемым воздухом. Подобным образом клетки обогащаются и питательными веществами, всасывание которых происходит в кишечнике.
Таким образом, именно от состояния жидкой части крови и стенок самих капилляров зависит функционирование жизненно важных органов – головного мозга, сердца, почек и т. д.
Капилляры представлены тончайшими трубочками, диаметр которых измеряется в нанометрах, а стенка не обладает мышечной оболочкой и наиболее приспособлена для диффузии веществ в обе стороны (в ткани и обратно в просвет капилляров). Скорость кровотока и давление крови в этих мелких сосудах крайне замедлена (порядка 30 мм рт ст), по сравнению с крупными (около 150 мм рт ст), что также имеет благоприятное значение для полноценного газообмена между кровью и клеткам.

Если в силу каких-либо патологических процессов меняются реологические свойства крови, обеспечивающие ее текучесть и вязкость, или повреждается стенка сосудов, то возникают нарушения микроциркуляции, которые сказываются на обеспечении клеток внутренних органов важнейшими веществами.
Причины нарушений микроциркуляции
В основе подобных нарушений лежат процессы повреждения сосудистой стенки, вследствие чего повышается ее проницаемость. Развивается застой крови и выход ее жидкой части в околоклеточное пространство, что приводит к сдавлению увеличенным объемом межклеточной жидкости мелких капилляров, и обмен между клетками и капиллярами нарушается. Кроме этого, в случае, когда повреждается целостная капиллярная стенка изнутри, например, при атеросклерозе, а также при воспалительных или аутоиммунных заболеваниях сосудов, к ней “прилипают” тромбоциты, пытаясь закрыть образовавшийся дефект.

Итак, основными патологическими состояниями, которые приводят к нарушению тока крови в сосудах микроциркуляторного русла, являются:
- Патология центральных органов системы кровообращения – острая и хроническая сердечная недостаточность, все виды шока (травматический, болевой, вследствие кровопотери и др), ишемия миокарда, венозная гиперемия (увеличение объема крови и ее застой в венозной части кровеносного русла).
- Патологические изменения в соотношении жидкой и клеточной частях крови – обезвоживание или, наоборот, увеличение объема жидкой части крови при избыточном поступлении жидкости в организм, ДВС-синдром с повышенным тромбообразованием в просвете сосудов.
- Заболевания сосудистой стенки:
- Васкулиты (дословно, воспаление сосудов) – первичные геморрагические, васкулиты при аутоиммунных заболеваниях (системной красной волчанке, ревматоидном артрите, ревматизме), васкулиты при геморрагических лихорадках и при бактериемии (сепсисе – проникновении в кровь бактерий и генерализации инфекций),
- Атеросклероз крупных и мелких артерий, когда на внутренней стенке сосудов откладываются атеросклеротические бляшки, препятствующие нормальному току крови,
- Повреждение сосудистой стенки и прикрепление к ней тромбов при заболеваниях вен – при тромбофлебите и флеботромбозе,
- Сахарный диабет, при котором происходит токсическое влияние избытка глюкозы на внутреннюю выстилку сосудов, развивается ишемия (недостаточное поступление крови) мягких тканей.
Какими симптомами подобные нарушения проявляются?
Нарушения микроциркуляции крови могут возникнуть в любом органе. Однако наиболее опасно поражение капилляров в сердечной мышце, в головном мозге, в почках и в сосудах нижних конечностей.
Сердце

типичные причины нарушения кровоснабжения сердечной мышцы (миокарда)
Нарушения микроциркуляции в сердечной мышце свидетельствуют о развитии ишемии миокарда, или ишемической болезни сердца. Это хроническое заболевание (ИБС), опасность которого в развитии острого инфаркта миокарда, нередко с летальным исходом, а также в формировании хронической сердечной недостаточности, которая приводит к тому, что сердце не способно обеспечивать кровью весь организм.
К начальным симптомам нарушения кровотока в миокарде относятся такие признаки, как повышенная утомляемость, общая слабость, плохая переносимость физических нагрузок, одышка при ходьбе. На стадии, когда развивается выраженная ишемия миокарда, появляются давящие или жгучие боли за грудиной или в проекции сердца слева, а также в межлопаточной области.
Расстройства микроциркуляции в сосудах головного мозга появляется вследствие острых или хронических нарушений мозгового кровообращения. Первая группа заболеваний включает инсульты, а вторая развивается вследствие длительно существующей артериальной гипертонии, когда сонные артерии, питающие мозг, находятся в состоянии повышенного тонуса, а также вследствие поражения сонных артерий атеросклеротическими бляшками или из-за выраженного остеохондроза шейного отдела позвоночника, когда шейные позвонки оказывают давление на сонные артерии.

ишемия мозга, из-за нарушения кровоснабжения
В любом случае, когда питание клеток головного мозга нарушается, так как возникает застой крови и отек межклеточного вещества, возможны микроинфаркты вещества головного мозга. Все это носит название хронической дисциркуляторной энцефалопатии (ХДЭП).
К симптомам ДЭП относятся изменения когнитивных и мыслительных функций, нарушения эмоционального спектра, забывчивость, особенно потеря бытовой памяти, обидчивость, плаксивость, головокружение, шаткость походки и другие неврологические симптомы.
Почки
Нарушения микроциркуляции в сосудах почек могут возникнуть вследствие острых или хронических процессов. Так, при шоковом состоянии кровь не поступает в сосуды почек, вследствие чего развивается острая почечная недостаточность. При хронических процессах в почках (артериальная гипертония, поражение сосудов при сахарном диабете, пиелонефрит и гломерулонефрит) нарушения капиллярного кровотока развиваются исподволь, на протяжении всего периода болезни, и проявляются клинически, как правило, незначительными признаками – редким мочеиспусканием, никтурией (мочеиспусканием в ночное время), отеками на лице.

Острое же состояние проявляется отсутствием мочи (анурия) или резким уменьшением ее количества (олигурия). Острая почечная недостаточность является крайне опасным состоянием, так как без лечения происходит отравление организма продуктами собственного метаболизма – мочевиной и креатинином.
Нижние конечности
Нарушения микроциркуляции в сосудах нижних конечностей чаще всего развиваются вследствие острого тромбоза артерий или вен нижних конечностей, а также при диабетической ангиопатии – поражении микроциркуляторного русла у пациентов с высоким уровнем глюкозы крови. Кроме этого, нарушения капиллярного кровотока в мышцах голеней и стоп возникают у курильщиков из-за постоянного спазма сосудов соответствующих сосудов и клинически проявляются синдромом перемежающейся хромоты.
Остро возникшие нарушения кровотока при тромбозах проявляются резким отеком, побледнением или посинением конечности, и выраженным болевым синдромом в ней.
Хронические нарушения микроциркуляции, например, при варикозной болезни вен нижних конечностей или диабетической ангиопатии характеризуются периодическими болями, отечностью стоп, нарушением чувствительности кожи.
Отдельного внимания заслуживает синдром диабетической стопы. Это состояние, которое развивается вследствие длительного повреждения сосудистой стенки неусваивающейся клетками глюкозой, вследствие чего развиваются макро- и микроангиопатия (патология сосудов) от незначительных до выраженных нарушений.

ишемия нижних конечностей и трофические расстройства из-за диабета
Незначительные нарушения микроциркуляции при диабете проявляются ощущением ползания мурашек, чувством онемения и похолоданием стоп, вросшими ногтями, грибковым поражением и трещинами на коже подошв. Выраженные нарушения развиваются вследствие присоединения вторичной бактериальной флоры из-за снижения местного и общего иммунитета и проявляются длительно незаживающими трофическими язвами. В тяжелых случаях развивается гангрена стопы и даже может понадобиться ампутация стоп.
Также следует упомянуть о нарушениях микроциркуляции в сосудах кожи.
В коже изменения кровотока и, как следствие, кислородного обеспечения клеток, встречаются не только при указанных патологических состояниях, например, в коже конечностей при тромбозе или при сахарном диабете, но и у совершенно здоровых лиц при процессах старения кожи. Причем преждевременное старение может встречаться у лиц молодого возраста и нередко требует пристального внимания врачей-косметологов.
Итак, выделяют варианты спастического, атонического и спастико-застойного нарушения кровотока в микрососудах кожи:

недостаточность микроциркуляции в коже
Первый тип характерен в особенности для лиц с вегето-сосудистой дистонией по гипертоническому типу (когда имеется склонность к спазму крупных сосудов с повышенным уровнем артериального давления) и характеризуется спазмом мелких сосудов с нарушением питания клеток кожи лица. Вследствие этого постепенно развивается мелкоморщинистый тип старения – образуется сеть морщинок по всему лицу, даже в амимичных зонах. Фактор риска преждевременного старения по этому типу – курение.
Опасны ли микроциркуляторные нарушения?
Несомненно, многие нарушения микроциркуляции опасны для здоровья и даже жизни больного, в первую очередь если они возникают остро. Так, нарушения кровотока в мелких сосудах сердечной мышцы, возникшие при остром коронарном тромбозе, приводят к выраженной ишемии миокарда, а через несколько минут или часов – к некрозу (отмиранию) клеток сердечной мышцы – развивается острый инфаркт миокарда. Чем обширнее зона поражения, тем неблагоприятнее прогноз.
При остром тромбозе бедренных артерий и вен любое промедление в плане медикаментозного и оперативного вмешательства может привести к потере конечности.
То же самое касается и лиц с диабетической ангиопатией и синдромом диабетической стопы. Такие пациенты должны быть обучены правильному уходу за своими стопами, чтобы не лишиться ног при развитии гнойной инфекции или гангрены стопы.
В случае длительно существующих процессов в организме, например, при нарушениях микроциркуляции в почках и в головном мозге при гипертонии, нарушение функции органа, конечно, есть, но острой угрозы для жизни не возникает.
Возрастное нарушения кровотока в микрососудах кожи вообще не несет никакой опасности для жизни и здоровья, а вызывает только эстетические проблемы.
К какому врачу обращаться?
Нарушения микроциркуляции крови – общетиповой процесс, поэтому обращение к какому-либо конкретному специалисту зависит от наличия первичной патологии и клинических проявлений.

Если вы заметили учащенное или, наоборот, редкое мочеиспускание, сопровождаемое высокими цифрами артериального давления, а также симптомы со стороны сердца (боли в грудной клетке, одышку, перебои в сердце), следует обратиться к терапевту или к кардиологу.
При отеках, похолодании и изменении цвета конечностей (побледнение, посинение или покраснение) необходимо посетить сосудистого или хотя бы общего хирурга. Синдром диабетической стопы совместно лечат эндокринологи и хирурги.
Нарушения микроциркуляции сосудов головного мозга вследствие инсультов, гипертонии или остеохондроза позвоночника (так называемая ДЭП сложного генеза) – прерогатива неврологов.
Коррекцией нарушенного кровотока в коже и связанного с этим старения кожи занимаются косметологи и врачи-дерматологи.
Улучшение микроциркуляции, препараты улучшающие кровоток
Возможно ли как-то улучшить или восстановить кровоток в мельчайших сосудах организма? Ответ на это – да, на современном этапе развития медицины существует достаточно средств, способных регулировать тонус сосудов, а также влиять на их внутреннюю стенку и на способность крови к тромбообразованию, и, таким образом, способствовать улучшению микроциркуляции.

Для улучшения кровообращения в нижних конечностях в основном применяются следующие группы препаратов для улучшения микроциркуляции:
- Спазмолитики (папаверин, спазмалгон) – снимают тонус крупных и мелких сосудов благодаря влиянию на гладкомышечную прослойку в их стенке,
- Ангиопротекторы и дезагреганты (пентоксифиллин (вазонит), трентал, курантил) способствуют улучшению обменных процессов в самой сосудистой стенке, благодаря чему стабилизируется ее проницаемость для жидкой части крови,
- Биогенные стимуляторы (солкосерил, актовегин) обладают схожим действием, что и протекторы,
- Вазодилататоры (нифедипин, амлодипин) также ослабляют тонус сосудов.
- При острых состояниях используются препараты, снижающие свертывающую способность крови и препятствующие дальнейшему тромбообразованию – антикоагулянты (гепарин, варфарин), антиагреганты (аспирин), фибринолитики (урокиназа, стрептокиназа, альтеплаза).
Улучшить микроциркуляцию в головном мозге возможно с помощью тех же препаратов, но чаще применяются следующие – спазмолитики (дротаверин), вазодилататоры (циннаризин, винпоцетин), дезагреганты (трентал, курантил), корректоры микроциркуляции (бетагистин), а также ноотропные препараты (пирацетам, ноотропил), полипептиды (кортексин, церебролизин), препараты гаммааминомасляной кислоты (пантогам, фенибут).
В качестве корректоров микроциркуляции для сердечной мышцы, кроме указанных препаратов, высокоэффективными являются антиоксиданты и антигипоксанты (мексидол, предуктал), которые не только улучшают кровоток в капиллярах миокарда, но еще и повышают устойчивость его клеток к кислородному голоданию (гипоксии).
Из средств, позволяющих корригировать расстройства микроциркуляции в почках, чаще назначаются пентоксифиллин, трентал и курантил.
Для кожи лица восстановление микроциркуляции заключается в основном в применении наружных косметологических процедур, таких, как лазерное воздействие на кожу, мезотерапия, установка мезонитей, плазмолифтинг, пилинг, массаж, различные маски с ретиноидами и множество других методов улучшения микроциркуляции. Все они способны стимулировать работу сосудов в коже таким образом, чтобы клетки получали достаточно питательных веществ и кислорода.
В заключение следует отметить, что нарушения кровотока в мелких сосудах – довольно обширное понятие, вмещающее в себя большое количество заболеваний в качестве причинных факторов. Поэтому поиском этих факторов должен заниматься только врач на очном приеме, а пациентам, имеющим некоторые из вышеописанных симптомов, необходимо обращаться за помощью к специалистам.