Насколько опасна наджелудочковая экстрасистолия для жизни?
 Наджелудочковая экстрасистолия (НЖЭС) – отклонение сердечного ритма от нормы, при котором возникают дополнительные сердечные импульсы. Вследствие такого процесса возникают внеочередные и неполноценные сокращения сердца. Чаще всего такая патология возникает у пациентов с проблемами сердца. В статье мы разберемся что это такое, чем опасно для жизни частое проявление и какие последствия влечет собой игнорирование симптомов.
Наджелудочковая экстрасистолия (НЖЭС) – отклонение сердечного ритма от нормы, при котором возникают дополнительные сердечные импульсы. Вследствие такого процесса возникают внеочередные и неполноценные сокращения сердца. Чаще всего такая патология возникает у пациентов с проблемами сердца. В статье мы разберемся что это такое, чем опасно для жизни частое проявление и какие последствия влечет собой игнорирование симптомов.
Что собой представляет?
При наджелудочковой экстрасистолической аритмии источник распространения внеочередных сокращений локализуется над желудочками. При таком отклонении формируется очаг триггерной активности, посылающий периодические импульсы вне очереди. Код по МКБ-10 у данного нарушения 149.3.
 Желудочковую и наджелудочковую экстрасистолию можно определить по выраженности симптоматики.
Желудочковую и наджелудочковую экстрасистолию можно определить по выраженности симптоматики.
В первом случае она будет более интенсивной. Чтобы выявить характерные критерии и диагностировать признаки достаточно проведения стандартного ЭКГ (на фото). Диагностика наджелудочкового заболевания усложнена, так как на ЭКГ будет присутствовать широкий комплекс QRS.
Классификация
Существует несколько классификаций наджелудочковой экстрасистолии. При месту нахождения очага возбуждения выделяются следующие разновидности:
- предсердные – верхние отделы сердца;
- антриовентрикулярные – перегородка между желудочками и предсердием.
В зависимости от частоты экстрасистол за 1 минуту: единичные (одиночные), множественные, групповые и парные. При единичном типе наблюдается до 5 дополнительных сокращений, при множественных – больше 5. Групповой вид предполагает сразу несколько экстрасистол, которые идут одна за другой, парный – 2 экстрасистолы идут подряд.
Можно выделить редкие и частые экстрасистолы.

Причины возникновения
Чаще всего наджелудочковая экстрасистолия возникает на фоне сердечных заболеваний. Однако, существует ряд других частых причин, которые могут спровоцировать развитие такого заболевания. К их числу относится:
- медикаментозное воздействие – не контролированный прием или передозировка мочегонных или антиаритмических лекарств;
- проблемы с электролитным обменом – низкая концентрация кальция, натрия и калия в крови;
- отравление или интоксикация – чрезмерное употребление алкоголя, негативное воздействие химикатов и курения, инфекционные болезни;
- болезни нервной системы – нейроциркуляторная дистония;
- эндокринные заболевания – сахарный диабет, повышенная или сниженная активность щитовидной железы, менопауза или начало менструации;
- неправильный образ жизни – частые стрессы, большие физические нагрузки, повышенная нервозность, низкая физическая активность.
Иногда экстрасистолы наджелудочкового типа возникают как самостоятельно заболевание, но это бывает очень редко – около 5-10% всех случаев. В 50% причина развития такого отклонения – присутствие сердечной патологии.
Симптомы
 При наджелудочковой экстрасистолии пациент ощущает “перебои” в работе сердца. Здоровый человек вообще не чувствует собственное сердцебиение. К числу других симптомов относится:
При наджелудочковой экстрасистолии пациент ощущает “перебои” в работе сердца. Здоровый человек вообще не чувствует собственное сердцебиение. К числу других симптомов относится:
- слабость;
- головокружения;
- одышка;
- постоянное чувство беспокойства;
- чувство нехватки воздуха;
- паника;
- боязнь умереть.
Точные признаки патологического состояния будут зависеть от основного заболевания. Например, при неврозе и вегетососудистой дистонии у пациента повышается потливость и увеличивается чувство тревоги. Если причина заболевания – кардиологическая патология, то тогда наблюдаются сердечные боли.
Особенности у детей
Если у ребенка диагностировали наджелудочковую экстрасистолию, то следует в первую очередь следить за его образом жизни и соблюдать режим дня. Важно объяснить малышу, что если он не будет выполнять все профилактические меры, то могут возникнуть серьезные осложнения, который негативно скажутся на его здоровье.
Питание ребенка должно быть разнообразным и сбалансированным. Пища должна быть богатой на аминокислоты, витамины, белки, жиры, углеводы и минералы. В рационе должны присутствовать фрукты, овощи, молочные продукты, рыба и мясо. Следует свести к минимуму употребление сладостей и вредной пищи.
Чтобы не допустить дальнейшего развития патологического состояния необходимо, чтобы ребенок имел рациональные физические нагрузки, и как можно больше времени находился на свежем воздухе. Состояние малыша может ухудшиться вследствие простуды или инфекционного заболевания.
Лечение
Как изменить образ жизни?
При возникновении экстрасистолии наджелудочкового типа следует особенно тщательно следить за режимом дня. Для взрослых это значит, что рекомендуется иметь нормированный рабочий график, и работать не более 8 часов в сутки. Следует исключить стрессы, психоэмоциональное перенапряжение, а также работу в ночное время суток.

Необходимо отказаться от вредных привычек. Организм должен иметь полноценный отдых, поэтому спать нужно не меньше 8 часов, а время отдыха рекомендуется проводить максимально активно.
Чтобы не допустить ухудшения состояния, пациент должен пересмотреть свое питание. Рекомендуется исключить из рациона блюда с высоким содержанием холестерина и животные жиры. Основа рациона – растительная пища, диетическое мясо, орехи и сухофрукты. Особенно полезны масла: подсолнечное, оливковое и льняное.
Медикаментозная терапия
Лечить желудочковую экстрасистолию начинают с медикаментозной терапии – препараты подбираются в зависимости от присутствия дополнительных нарушений, степени отклонения от нормального сердечного ритма и типа сердечной патологии. Терапевтический эффект антиаритмических лекарств:
- профилактика возникновения органических систолических шумов;
- уменьшение уровня проводимости в отделах сердца;
- снижение силы сокращений миокарда;
- нормализация частоты сокращений сердца.
Для контроля за эффективностью и правильностью проведения терапии назначается ЭКГ. Такая процедура позволяет увидеть все изменения в организме, что дает врачу возможность своевременно корректировать курс лечения.
Антиаритмические препараты могут привести к проблемам с дыхательной системой. Поэтому лечение должно проводиться только под контролем специалиста. Чтобы минимизировать риск развития осложнений, врач периодически проводит анализ мочи и крови. Это необходимо для того, что установить концентрацию лекарственных веществ в организме пациента.
Хирургическое лечение
 Хирургический метод лечения назначается только в том случае, если консервативная терапия не дала результата. Для устранения экстрасистолии наджелудочкового типа проводится радиочастотная катетерная абляция.
Хирургический метод лечения назначается только в том случае, если консервативная терапия не дала результата. Для устранения экстрасистолии наджелудочкового типа проводится радиочастотная катетерная абляция.
Такая процедура предполагает введение катетера через артерию. Врач проводит электроды по катетеру прямо к отделам сердца, из которых исходит импульс. Это закрытый тип операции, иногда проводится открытое хирургическое вмешательство.
Открытая операция назначается в том случае, если присутствует необходимость в проведении вмешательства в другие отделы сердца.
Суть оперативного вмешательства при наджелудочковой экстрасистолии сводится к устранению очага, что вырабатывает дополнительные сердечные импульсы.
Последствия и можно ли умереть?
Согласно статистике около 67% людей подвержены экстрасистолии, но при этом только 3% имеют наджелудочковую форму патологии. Опасность такого заболевания заключается в том, что оно может провоцировать трепетание предсердий. На фоне такого отклонения возникает инфаркт, инсульт или окклюзия сосудов.
При злокачественном течении болезни у пациента возникает мерцательная аритмия, желудочковая экстрасистолия, что свою очередь провоцируют желудочковую тахикардию и внезапную смерть.
Наджелудочковая экстрасистолия возникает на фоне поражения сердца или других отклонений в работе организма. При диагностике такой патологии необходимо следовать всем клиническим рекомендациям врача, проходить ЭКГ, а также сделать образ жизни более здоровым. Если же пустить заболевание на самотек, то присутствует риск сильного ухудшения состояния пациента, что опасно внезапной смертью.
Кодировка мерцательной аритмии в МКБ
Фибрилляция предсердий — это нарушение нормального сердечного ритма, которое характеризуется учащенным, беспорядочным возбуждением и сокращением миокарда. I 49.0 – по МКБ 10 код мерцательной аритмии, относящейся к IX классу «Болезни системы кровообращения».
В норме, у здорового человека при каждом сокращении сердца должно происходить сначала сокращение предсердий, а потом желудочков. Только таким образом возможно адекватное обеспечение гемодинамики. При нарушении этого ритма происходит аритмичное и несинхронное сокращение предсердий, нарушается работа желудочков. Такие фибрилляции приводят к истощению сердечной мышцы, которая уже не может эффективно работать. Может развиться рестриктивная, а потом и дилатационная кардиомиопатия.
Нарушение ритма сердца в МКБ 10 кодируется следующим образом:

- I 49.0 – «Фибрилляция и трепетание желудочков»;
- I 49.1 – «Преждевременное сокращение желудочков»;
- I 49.2 – «Преждевременная деполяризация, исходящая из соединения»;
- I 49.3 – «Преждевременная деполяризация предсердий»;
- I 49.4 – «Другие, неуточненные преждевременные сокращения»;
- I 49.5 – «Синдром слабости синусового узла»;
- I 49.7 – «Другие уточненные нарушения сердечного ритма»;
- I 49.8 – «Нарушения сердечного ритма неуточненные».
В соответствии с установленным диагнозом, на титульном листе истории болезни выставляется необходимый код. Это шифрование является официальным и единым стандартом для всех медицинских учреждений, его используют в дальнейшем для получения статистических данных о распространенности смертности и заболеваемости от конкретных нозологических единиц, что имеет прогностическое и практическое значение.
Причины развития патологии ритма
Мерцательная аритмия может возникнуть по разным причинам, однако наиболее распространенными являются:
- врожденные и приобретенные пороки сердца;
- инфекционные миокардиты (бактериальное, вирусное, грибковое поражение сердца);
- Ибс мерцательная аритмия (обычно как серьезное осложнение острого инфаркта миокарда);
- гиперпродукция гормонов щитовидной железы – тироксина и трийодтиронина, которые обладают инотропным действием;
- употребление большого количества алкоголя;
- как последствие хирургических вмешательств или проведения инвазивных методов исследования (например, при фиброгастродуоденоскопии);
- аритмии после инсультов;
- при воздействии острого или хронического стресса;
- при наличии дисметаболического синдрома – ожирение, артериальная гипертензия, сахарный диабет, дислипидэмия.
Приступы аритмии обычно сопровождаются ощущением перебоев в работе сердца и аритмичным пульсом. Хотя нередко человек может ничего не ощущать, в таких случаях диагностика патологии будет основана на данных ЭКГ.
Последствия аритмии
Мерцательная аритмия в МКБ 10 является достаточно распространенной и имеет неблагоприятный прогноз, при условии неадекватного мониторинга и лечения. Заболевание может осложниться образованием тромбов и развитием хронической сердечной недостаточности.
Особую опасность аритмия имеет при ишемической болезни сердца артериальной гипертензии и сахарном диабете – в данных случаях тромбоэмболии могут привести к остановке сердца, инфаркту или инсульту.
Сердечная недостаточность может сформироваться достаточно быстро и проявиться гипертрофией стенок миокарда, что усугубит уже имеющуюся ишемию. Аритмия в МКБ 10 – нередкое осложнение острого инфаркта миокарда, которое может являться непосредственной причиной летального исхода.
Вышеприведенные факты говорят о серьезности заболевания и показывают необходимость постоянной и правильной терапии. Для лечения используются всевозможные антиаритмические препараты, калийсодержащие лекарства, антигипертензивные средства. Огромное значение уделяется приему антикоагулянтов и антиагрегантов. Для этих целей используется варфарин и ацетилсалициловая кислота – они препятствуют развитию тромбов и изменяют реологию крови. Очень важно установить первичную причину развития мерцательной аритмии и блокировать ее действие, чтобы не допустить всевозможных осложнений.
Сохраните ссылку, или поделитесь полезной информацией в соц. сетях
Синусовая аритмия

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Синусовая аритмия – патологическое состояние, при котором у человека (как взрослого, так и ребенка) наблюдается нерегулярное сердцебиение. Неправильный синусовый ритм состоит из периодов замедления (брадикардии) и учащения (тахикардии) сердечных ударов. В целом «аритмией» называют группу сердечных заболеваний, которых объединяет нарушение последовательности, частоты и ритма сердечных сокращений. Диагноз заболевания определяется в зависимости от специфики таких нарушений.
При синусовой аритмии отсутствуют равные промежутки между сердечными сокращениями. Для здоровых людей такой процесс является вполне нормальным, но иногда может свидетельствовать о развитии болезней сердечно-сосудистой системы, таких как ишемия, ревматизм и даже инфаркт. Неправильный синусовый ритм имеет место при чрезмерном употреблении медикаментов и неврозах. Для точного определения причин возникновения такого состояния необходимо обратиться к врачу-кардиологу, который назначит обследование, включая ЭКГ, а после диагностики выберет оптимальную схему лечения.
Код по мкб 10
Синусовая аритмия входит в группирование заболеваний 10-го пересмотра, т.е. имеет код по мкб 10. Что означает эта аббревиатура? МКБ – это Международная классификация болезней, которая была специально разработана ВОЗ и с 2007-го года является общепринятой классификацией, предназначенной для кодирования различных медицинских диагнозов.
МКБ-10 состоит из 21-го раздела, в каждом из которых размещены подразделы с кодами болезней и патологических состояний разной этиологии. Нарушения сердечной деятельности чаще всего связаны со сбоями в проводимости проводящей системы миокарда. По результатам электрокардиографии классификация сердечных аритмий состоит из следующих нозологий:
- синусовые аритмии,
- пароксизмальная тахикардия,
- экстрасистолия,
- мерцание и трепетание предсердий,
- блокады.
Для точного диагностирования болезней, связанных с нарушениями работы сердечной мышцы, необходимо в обязательном порядке пройти медицинское обследование у врача-кардиолога. Только по результатам ЭКГ можно с точностью определить тип заболевания, а также выявить степень его запущенности. После исследования врач назначит эффективное лечение с применением медикаментов и других методов.
 [1], [2], [3], [4], [5], [6], [7], [8]
[1], [2], [3], [4], [5], [6], [7], [8]
Код по МКБ-10
Причины синусовой аритмии
Синусовая аритмия может наблюдаться у людей разных возрастных категорий. Очень часто нарушения сердечного ритма являются проявлениями различных заболеваний, а также результатом интоксикации организма или невротических состояний.
Причины синусовой аритмии самые разнообразные:
- нейроциркулярная дистония;
- нехватка магния или калия в крови;
- остеохондроз;
- амилоидная дистрофия;
- переохлаждение;
- кислородное голодание;
- сбои в работе щитовидной железы;
- гипертония;
- гормональные нарушения;
- анемия;
- болезни позвоночника;
- заболевания печени;
- чрезмерные физические и психоэмоциональные нагрузки;
- ацидемия;
- тиф, бруцеллез;
- гипервагония.
Установить точный диагноз поможет ЭКГ. Следует подчеркнуть, что перебои в работе сердца, касающиеся нарушений синусового ритма, часто наблюдаются в юном возрасте и не являются патологиями (если показатель колебаний не превышают 10 %). К примеру, аритмия сердца встречается у детей, которые перенесли инфекционное или воспалительное заболевание. Однако истинную причину таких состояний сможет установить только медицинское обследование, поскольку неравномерные сокращения мышцы сердца могут сигнализировать о серьезных проблемах со здоровьем, таких как кардиосклероз, ревматизм, ишемия, инфаркт.
 [9], [10], [11], [12]
[9], [10], [11], [12]
Патогенез
Синусовая аритмия может развиться вследствие сбоев в работе сердечной мышцы. К этому нередко приводит ишемическая болезнь: в результате плохого снабжения миокарда кислородом развивается гипоксия, которая сопровождается болями в области сердца.
Патогенез синусовой аритмии нередко связан с сердечной недостаточностью, которая сопровождается нарушением функции перекачивания крови. Врожденные и приобретенные пороки сердца и миокардиты также могут негативно влиять на сокращения сердечной мышцы. По той или иной причине нарушается определенная ее функция (или сразу несколько функций):
- автоматизм,
- возбудимость,
- сократимость,
- абберантность,
- проводимость,
- рефрактерность.
Аритмия способна развиться в результате функциональных нарушений или серьезных органических поражений миокарда (отмирания его участков при инфаркте). Состояние вегетативной и нервной системы также играет немаловажную роль в развитии этой патологии. Сильное эмоциональное напряжение вполне может вызвать изменения, как в темпе, так и в ритме сердечных сокращений. Точный диагноз сможет установить только врач-кардиолог на основании электрокардиографических данных.
У подростков такие состояния («замирания» сердца, учащенность ритма) в основном наблюдаются в период полового созревания. Их причина кроется в повышении функций гормонопродуцирующих органов (половых органов, щитовидной железы, надпочечников). Обычно такая аритмия носит непродолжительный характер и проходит самостоятельно через некоторое время.
Обратимая синусовая аритмия может развиться после употребления гликозидов, диуретиков, антиаритмических веществ. Алкоголь и курение способны вызвать нарушения сердечного ритма, которые приобретают необратимый характер.
Симптомы синусовой аритмии
Синусовая аритмия проявляется в нарушении сокращений сердечной мышцы (резком повышении частоты и, наоборот, замедлении ударов).
Симптомы синусовой аритмии чаще всего выражаются в виде:
- одышки, ощущения нехватки воздуха;
- тахикардии (учащенного сердцебиения);
- распространения пульсации по всему телу, в том числе по животу и в височную часть;
- повторяющихся приступов сильной слабости;
- болевого синдрома в груди (левой половине грудной клетки) либо за грудиной как основного признака ишемии;
- потемнение в глазах;
- замирания сердца, головокружения (при брадикардии);
- неоднократных приступов потери сознания из-за серьезных нарушений кровотока, которые приводят к кислородному голоданию мозга;
- выпадения сокращений и резкой перемены частоты пульса.
При умеренной синусовой аритмии отсутствует выраженная симптоматика, поэтому диагностирование осуществляется путем обследования (ЭКГ, холтеровское мониторирование, УЗИ, ЭХО-КГ, исследование гормонов, биохимия крови, мочи), а также на основании жалоб пациента.
Диагностика синусовой аритмии
Синусовая аритмия, которая имеет выраженную симптоматику, требует своевременного диагностирования, результаты которого помогут выявить основные причины развития сердечной патологии, тип нарушения сокращений миокарда, а также определиться с оптимальной схемой лечения выявленного заболевания.
Диагностика синусовой аритмии проводится в условиях медицинского учреждения с помощью следующих методов исследования:
- ЭКГ,
- холтеровское мониторирование,
- УЗИ сердца,
- ЭХО-КГ,
- Биохимические анализы (при необходимости).
При медицинском обследовании важен сбор анамнеза, осмотр внешнего вида пациента, кожных покровов, проведение пульсовой диагностики. Мониторинг с помощью холтера (суточная электрокардиограмма) осуществляется с помощью портативных приборов, которые крепятся на теле пациента и регистрируют ЭКГ на протяжении суток. Реже используется электрофизиологическое обследование, при котором электродатчики вводятся непосредственно в сердечную мышцу.
 [13], [14], [15], [16]
[13], [14], [15], [16]
К кому обратиться?
Лечение синусовой аритмии
Синусовая аритмия требует медикаментозного лечения, направленного на устранение сопутствующих болезней, которые нарушают сердечный ритм. К таким заболеваниям относятся кардиосклероз, сердечная недостаточность, тиреотоксикоз и др.
Лечение синусовой аритмии в запущенных случаях (когда ЧСС = менее 50 в мин.) заключается в проведении хирургической операции (установки кардиостимулятора).
Традиционная терапия включает в себя:
- диету, богатую клетчаткой, а также кальцием, калием и магнием;
- ограничение стрессов;
- сбалансированные нагрузки и нормальный сон;
- соблюдение режима труда и отдыха;
- успокоительные препараты: Новопассит, Пустырник, Корвалол, Глицин, Пантогам, Цетиризин (при эмоциональной нестабильности и ВСД);
- Анаприлин, Кордарон, Верапамил (при выраженной тахикардии);
- Итроп, Эуфиллин (при брадикардии);
- прием поливитаминов (Магния сульфат, Калия аспаркам);
- Хинидин, Новокаинамид или Хлорид калия (для снятия сердечных мерцаний и трепетаний);
- внутривенные инъекции атропина (при продолжительном течении заболевания);
- адреналин (при нарушениях проводимости);
- фитотерапию (шалфей, ромашка, лист малины);
- физиотерапию без применения тока (Магнитолазер).
Профилактика
Синусовая аритмия, вызванная каким-либо сердечным заболеванием, требует его немедленного лечения. Естественно, любую болезнь лучше предотвратить, позаботившись о своем здоровье заранее.
Профилактика синусовой аритмии включает в себя ведение здорового образа жизни, ограничение стрессовых ситуаций, контроль над работой нервной системы. Укреплению миокарда способствуют умеренные физические нагрузки, к примеру, ежедневная зарядка, прогулки и пробежки на свежем воздухе, плавание.
При употреблении алкоголя и курении происходит обострение синусовой аритмии. Также на функциональность сердца негативно действует отложение жировых клеток на стенках коронарных артерий. Желательно избавиться от лишних килограммов как можно скорее, потому что данная патология повышает нагрузку на сердечную мышцу, а также синусовый водитель ритма.
Немаловажным аспектом является придерживание правил рационального питания: частое употребление жирных и сладких продуктов провоцирует скопление жировых бляшек в сосудах, что может повлечь недостаток кровоснабжения мышечных волокон и даже инфаркт. Полноценному восстановлению организма и, соответственно, нормальной работе сердца способствует здоровый сон (не менее 8 часов).
Спорт и синусовая аритмия
Синусовая аритмия требует пересмотра образа жизни, в частности, отказа от вредных привычек. Полезными будут ежедневные физические нагрузки средней интенсивности, а также плавание, пешие прогулки, несложные комплексы утренней гимнастики.
Спорт и синусовая аритмия недыхательного типа – понятия несовместимые, особенно если человек занимается бегом, ходьбой на лыжах, велосипедной ездой, греблей и т.п. Активные тренировки с повышенными нагрузками могут привести к осложнению течения заболевания и нежелательным последствиям. Исключением является лишь аритмия дыхательного типа, которая не представляет серьезной опасности или угрозы для здоровья человека. Занятия спортом в таком случае могут проходить в привычном режиме, однако рекомендуется постоянное наблюдение у врача-кардиолога и сдача ЭКГ каждые три месяца для своевременного выявления и предупреждения развития более тяжелых заболеваний.
В любом случае только консультация врача поможет определиться с ограничением физических нагрузок. Результаты медицинского обследования покажут, имеет ли место заболевание, угрожающее здоровью человека, и следует ли отказаться от тренировок.
Прогноз
Синусовая аритмия при своевременном диагностировании достаточно быстро и благополучно лечится, если только не вызвана органическими нарушениями в работе сердечной мышцы, которые требуют немедленного хирургического вмешательства.
Прогноз синусовой аритмии в целом благоприятный, особенно для дыхательного типа, которая часто встречается у детей в период полового созревания. Если же данное состояние является признаком серьезной патологии сердца, то исход будет напрямую зависеть от течения и степени тяжести заболевания.
Прогноз при ишемической болезни сердца, которая сопровождается нарушениями ритма миокарда, определяется типом аритмии. Тахикардия или брадикардия не оказывает значительного влияния на развитие ИБС, если отсутствуют клинические проявления.
Исход инфаркта может зависеть от множества факторов. Немаловажное значение при этом имеет возраст больного. По статистическим данным, у пациентов преклонного возраста (от 60-ти лет) летальность в результате инфаркта миокарда достигает 39 % и выше, а в возрасте до 40 лет ‒ всего 4 %. На этот показатель оказывают влияние такие факторы, как болезни легких, перенесенный инсульт, распространенный атеросклероз, сахарный диабет, гипертоническая болезнь, ожирение, патология вен и др.
 [17], [18], [19], [20], [21]
[17], [18], [19], [20], [21]
Синусовая аритмия и армия
Синусовая аритмия часто встречается у молодых мужчин допризывного возраста. Отсюда возникает вопрос об их пригодности к военной службе.
Синусовая аритмия и армия – совместимы ли эти понятия? Отчасти все зависит от решения медицинской комиссии, а также общего самочувствия человека. Если нарушение сердечного ритма не вызвано серьезной патологией сердца, то юношу, естественно, призывают в армию.
Опасными для здоровья являются:
- приступы трепетания и мерцания предсердий, пароксизмальной тахикардии;
- синдром слабости синусового узла;
- приступы Адамса-Стокса-Морганьи;
- некоторые формы желудочковой экстрасистолии.
Если результаты ЭКГ показали наличие таких видов аритмии, мужчине требуется лечение, потому что при данных патологиях могут возникнуть осложнения. Их развитие связано с миокардитом, кардиосклерозом, предынфарктным состоянием. Симптомом пароксизмальной тахикардии является резкое учащение сердечных сокращений, что вызывает страх, приступ панической атаки. Из-за плохого кровоснабжения головного мозга возникает головокружение, слабость, сильная одышка, на лице появляется синюшность (в области носогубного треугольника). Наличие этих болезней значительно снижает качество жизни. Человек может с трудом передвигаться.
После курса лечения медкомиссия решает вопрос с армией, ‒ если результаты терапии положительные, и пациент может справиться с воинскими обязанностями, его могут взять в армию и освидетельствовать по пункту «В».
Что такое мерцательная аритмия сердца и чем она опасна
Мерцательная аритмия (фибрилляция, трепетание) — распространённое нарушение сердечного ритма. Встречается в предсердной и желудочковой форме. Вентрикулярная разновидность приводит к остановке кровообращения и возникновению клинической смерти. Атриальная – протекает длительно, имеет несколько морфологических типов. Частота диагноза составляет 1% от общего числа обследованных в рамках диспансеризации людей младше 60 и около 6% в пожилой группе – 60 лет и старше. Код по МКБ 10 — I48 (фибрилляция и трепетание).

Что такое мерцательная аритмия сердца
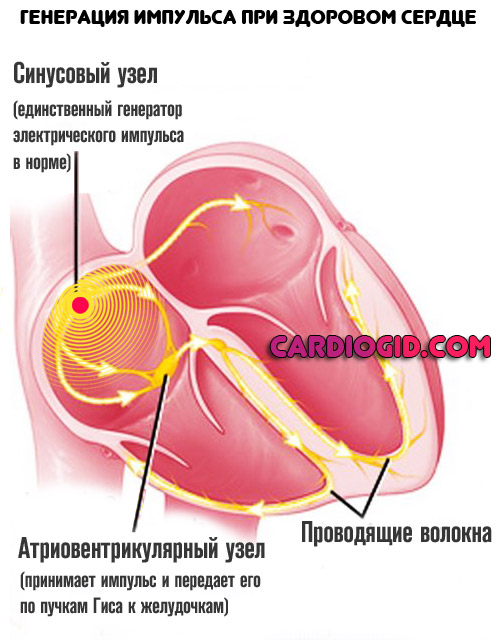
МА — сбой коронарного темпа, нескоординированное сокращение отдельных мышечных волокон атриального миокарда или многократно превышающая норму частота предсердных систол. В первом случае происходит своеобразное подёргивание тканей, не обеспечивающее необходимого выброса крови в желудочки. Они наполняются свободным током, что не обеспечивает достаточного объёма. Происходит уменьшение сердечного выброса. Кроме того, в проводящую систему поступает множество импульсов. Их число многократно превосходит норму. Часть биоэлектрических разрядов задерживается и замедляется атриовентрикулярным узлом. Оставшиеся транслируются в пучок Гиса нерегулярно, что приводит к неритмичным систолам желудочков.
При втором варианте течения предсердные сокращения сохраняются и достигают 200–400 раз в минуту. Атриальная диастола в этом случае отсутствует, миокард соответствующих отделов всё время остаётся в напряжении. Полноценного заполнение камер кровью не происходит, что становится причиной резкого снижения коронарного выброса. На пике ЧСС могут возникать приступы Морганьи-Адамса-Стокса. Темп желудочков на фоне мерцательной аритмии подобного типа бывает правильным и нарушенным. Сохранение интервала R-R происходит при нормальной АВ-проводимости. Блокады атриовентрикулярного узла сопровождаются неравномерным ventriculus-сокращением.
Симптомы мерцательной аритмии
Чаще заболевание протекает латентно, без явной клинической картины. Подобное свойственно пациентам с постоянной формой фибрилляции предсердий. При МА, сопровождающейся значительным увеличением ЧСС, возникают следующие признаки:
- Чувство сердцебиения.
- Ощущение перебоев.
- Боли за грудиной.
- Головокружение.
- Мелькание мушек перед глазами.
- Снижение АД.
- Страх смерти.
Значительное уменьшение сердечного выброса может приводить к критической гипотонии, которая проявляется в виде симптомов недостаточности кровообращения и ишемии головного мозга. У больного отмечается бледность, холодный липкий пот, потемнение в глазах, нарушение сознания, внезапно возникающая головная боль. На фоне указанных признаков выявляют дефицит пульса — несоответствие частоты сердечных сокращений колебаниям артериальной стенки. Причина в том, что не каждая ventriculus-систола приводит к излиянию крови в аорту.
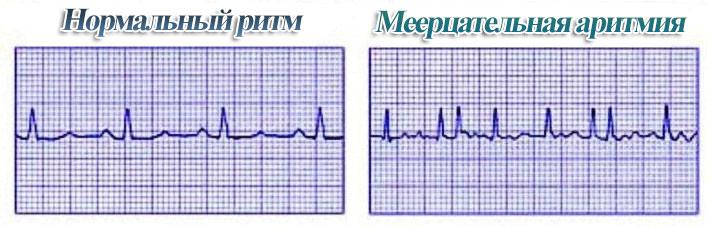 Кардиограмма при мерцательной аритмии
Кардиограмма при мерцательной аритмии
Мерцание (фибрилляция) желудочков сопровождается всеми симптомами клинической смерти. У пациента отсутствует дыхание, пульс, сердцебиение, артериальное давление не определяется. Кожа бледная, зрачки расширены, исчезают рефлексы. При аускультации не удаётся выслушать коронарные тоны. Возможно судорожное подёргивание скелетной мускулатуры. Симптомы болезни исчезают вскоре после восстановления нормальной работы сердца.
Причины возникновения
Существует два глубоких механизма формирования МА. Один из них – слишком частое образование импульса при поражении синусно-предсердного узла. Второй – круговая волна возбуждения, когда один электрический разряд вызывает сокращение миокарда несколько раз (re-entry). Условие формирования аритмий, вызванных повторным вхождением стимулирующего фактора, это наличие:
- Двух альтернативных путей проведения с различающимся временем рефрактерного периода.
- Эктопического очага, формирующего импульсы параллельно с водителем ритма.
Часто фибрилляция предсердий возникает при миокардитах, митральных пороках, постинфарктном кардиосклерозе, тиреотоксикозе. Развитие патологии становится возможным при хронической сердечной недостаточности, отравлении гликозидами и другими кардиотропными лекарствами, дефиците кальция, частых психологических дистрессах, злоупотреблении алкоголем. Нередко провоцирующим фактором является гипертоническая болезнь с большими скачками АД. Известны идиопатические разновидности, когда причину установить не удаётся.
Елена Малышева о аритмии
Формы
Различают два основных типа болезни: постоянная и приступообразная, она же пароксизмальная мерцательная аритмия. В первом случае изменения в работе сердца присутствуют часто до конца жизни пациента. Во втором – симптомы патологии возникают эпизодически и сохраняются в течение нескольких часов или дней. В большинстве случаев продолжительность пароксизма не превышает 1 суток. По частоте желудочковой систолы МА бывает:
- Брадисистолическая – ЧСС не больше 60 ударов.
- Нормосистолическая – сердечные сокращения не выходят за пределы нормальных показателей.
- Тахисистолическая – вентрикулярные систолы больше чем 90 раз в течение 1 минуты.
Пароксизмальная аритмия может преобразовываться в постоянную форму. Последняя диагностируется, если длительность припадка превышает 5 недель, а реакция на использованные лекарственные препараты отсутствует. Больные ощущают начало приступа как резкое усиление сердцебиения. При этом ЧСС необязательно отклоняется в сторону больших значений. Началу пароксизма часто предшествует повышение или понижение артериального давления, увеличение диуреза.
Диагностика
Предположительный диагноз ставят на основании физикального обследования. При этом у пациента выявляется неритмичный пульс, наполнение и напряжение которого изменяется с каждым ударом. А также преобразуется громкость сердечных тонов, определяемых во время аускультации (выслушивания). Опрос больного позволяет выявить наличие тех или иных клинических признаков заболевания. В некоторых случаях жалобы отсутствуют. Чтобы подтвердить предположения врача, показаны инструментальные методы обследования.
Основной способ аппаратного выявления мерцательной аритмии – ЭКГ. На кардиограмме обнаруживаются характерные признаки изменений:
- Cравнительно крупные волны F при сохранении правильного атриального ритма (трепетание предсердий).
- Или мелкие подъёмы f с различающимися интервалами R-R и отсутствием зубцов P (фибрилляция).
Подобная расшифровка встречается во время пароксизма или при постоянной форме МА. Вне приступа диагностика затрудняется. Используют суточное мониторирование сердечной активности (Холтер), чреспищеводную стимуляцию предсердий с целью провокации пароксизма, исследование рефрактерного периода дополнительных проводящих путей.
Вспомогательную диагностическую информацию можно получить от самого больного, если обучить его ведению дневника-хронокарты. В нём пациент регистрирует все изменения, происходящие с ним. Человек, имеющий подобный документ, должен уметь:
- Самостоятельно производить подсчёт пульса.
- Определять его ритмичность и частоту.
- Объективно оценивать имеющиеся симптомы.
- Понимать, когда начинается и заканчивается пароксизм.
Вспомогательным методом постановки диагноза является анализ крови на липидный профиль, международное нормализованное отношение (больные на варфарине), гормоны щитовидной железы, общеклинические и биохимические показатели.
Прогноз жизни
Витальную опасность представляют аритмии, спровоцированные тяжёлой коронарной патологией: пороки развития клапанного аппарата, трансмуральный инфаркт, ишемическая болезнь с массивным поражением артерий, питающих миокард. При отсутствии лечения в камерах могут образовываться тромбы, которые становятся причиной летальных эмболий. При своевременном начале антиагрегантной и противоаритмической терапии прогноз для жизни благоприятный. Пациенты с постоянной формой МА могут длительное время существовать, не испытывая негативных симптомов, снижающих качество и продолжительность жизни.
Когда показано срочное оперативное вмешательство
Хирургическая коррекция состояния используется при неэффективности медикаментозных методов терапии. Обязательное условие – наличие выраженных клинических симптомов болезни, высокий риск развития жизненно-опасных осложнений. Чаще в оперативном лечении нуждаются люди с постоянной формой мерцания предсердий. У них быстрее развиваются симптомы коронарной недостаточности, повышается риск тромботических осложнений. Экстренную установку кардиостимулятора проводят при брадиаритмическом течении МА, снижении частоты желудочковых сокращений до 40–45 в минуту.
Мерцательная аритмия и алкоголь
При постоянном употреблении спиртных напитков происходит значительное снижение концентрации электролитов, в том числе калия, в плазме крови. Это приводит к сердечным изменениям. Считается, что коронарные нарушения развиваются при уменьшении концентрации K + до 3.3 ммоль/л. По мере усиления дефицита увеличиваются и сбои в работе кровеносной системы. Гипокалиемический тип мерцательной аритмии возникает при тяжёлой недостаточности электролита, которая встречается у людей, длительно и ежедневно пьющих алкоголь, но не употребляющих при этом требуемого количества пищи, богатой минеральными солями.
Начальные стадии калиевой недостаточности на кардиограмме проявляются в виде незначительной депрессии сегмента ST, уменьшением высоты зубца T, увеличением и заострением участка U. T и U могут сливаться между собой, создавая картину удлинения QT. По мере увеличения дефицита калия отмечаются предсердные и желудочковые экстрасистолии, тахиаритмия, раздвоение комплекса QRS, свидетельствующее о блокаде ножек пучка Гиса или несоответствие зубцов P желудочковым сокращениям, что говорит об АВ-блокаде. Непосредственно мерцательная аритмия развивается на поздних стадиях гипокалиемии и значительном уменьшении концентрации K + в крови.
Лечение
Восстановление сердечного ритма и профилактика осложнений проводится с использованием терапевтических методик. Оперативное вмешательство показано только при тяжёлом течении болезни. В некоторых ситуациях допускается применение средств нетрадиционной медицины. Нужно учитывать, что подобные рецепты не проходят клинических испытаний. Их эффективность и безопасность не подтверждена общепринятыми научными методами.
Медикаменты
Действие ЛС, предназначенных для лечения мерцательной аритмии, направлено на прекращение пароксизма и сохранение синусового темпа. Кроме того, используются таблетки для изменения реологических свойств крови и предотвращения тромботических осложнений. Больные получают препараты следующих фармакологических групп:
- Антиаритмики (блокаторы быстрых натриевых каналов, бета-адреноблокаторы, антагонисты кальция) – замедляют и восстанавливают ритм, уменьшают атриовентрикулярную проводимость. Не назначаются при брадикардии, бронхиальной астме, тяжёлой cor-недостаточности, блокадах, ИБС, стенокардии. Распространённые представители: Пропафенон, Аллапинин, Верапамил, Амиодарон.
- Антиагреганты – делают кровь более жидкой, предотвращают тромбообразование в полостях сердца. При постоянной форме фибрилляции и трепетания назначаются пожизненно, 1–2 раза в сутки. При длительном приёме повышается риск внутренних кровотечений, ухудшается свёртываемость крови. Препараты выбора: Аспирин Кардио, Ацетилсалициловая кислота в дозе 100–200 мг/сутки. Не используются при астме, возникающей на фоне приёма нестероидных противовоспалительных ЛС.
- Средства, увеличивающие ЧСС – обладают стимулирующим действием на миокард, используются при брадиаритмии. К числу основных медикаментов относят Эфедрин, Пантокрин, Ритмилен, Коринфар.
Хирургическое вмешательство
Суть оперативного лечения мерцательной аритмии заключается в удалении патологического эктопического очага методом радиочастотной абляции (РЧА). В процессе работы врач через паховую вену вводит в полость сердца катетер, на конце которого находится излучатель. Открытого доступа к органу не требуется. К хирургическим методам относится и установка кардиостимулятора. Само устройство монтируется под кожу в районе ключицы, электроды вводят в коронарные полости. При пароксизмальной форме аритмии применяются устройства, включающиеся, когда это требуется. При постоянной – устанавливаются стимуляторы, работа которых не прекращается ни на минуту. Оба типа операции являются малоинвазивными и сравнительно легко переносятся больными. Действенность РЧА – 60%, кардиостимулятора – около 90%.
Народные средства
Методы нетрадиционной медицины малоэффективны при мерцательной аритмии. Те растения, в которых содержатся кардиотропные вещества, самостоятельно использовать не рекомендуется, так как это опасно для жизни. Большинство же распространённых рецептов не оказывает заметного влияния на коронарный ритм. В качестве вспомогательного способа терапии могут применяться отвары и настои из растений, способствующих устранению атеросклероза. К их числу относят душицу, бессмертник, боярышник, зверобой, землянику, донник. Кроме того, пациент может принимать лёгкие успокаивающие травы, которые способствуют купированию тахикардии: пустырник, валериана, мелисса.
Возможные осложнения
Основной проблемой, возникающей на фоне фибрилляции или трепетания предсердий, является образование тромбов. Их отрыв и миграция в сонные артерии приводит к развитию ишемического инсульта, появлению клиники поражения головного мозга, частичной или полной парализации, нарушению функции внутренних органов, утрате способности говорить, самостоятельно есть, адекватно мыслить. Второе опасное осложнение – существенное уменьшение сердечного выброса, которое приводит к кислородному голоданию ЦНС (центральной нервной системы), поражению коры мозга. Подобное происходит при брадиаритмической форме МА, а также в случаях, когда наполнение желудочков критически уменьшается.
Профилактика
Специфические меры по предотвращению мерцательной аритмии не разрабатывались. Рекомендуются занятия динамическими видами спорта, отказ от курения и алкоголя, подвижный образ жизни, соблюдение принципов здорового питания. Минимум один в год желательно проходить медицинские осмотры, сдавать анализы крови для определения концентрации липидов низкой плотности. Людям в возрасте старше 30 лет рекомендована ежедневная тонометрия с записью результатов измерения в специальную тетрадь. Вторичная профилактика заключается в своевременном и всестороннем выполнении врачебных назначений.
Чего делать нельзя
При мерцательной аритмии категорически недопустимо курение, употребление высоких доз алкоголя. Максимум, что может позволить себе пациент, это 100–150 мл качественного красного вина несколько раз в год. Противопоказаны серьёзные физические и психологические нагрузки. Психоэмоциональный фон должен быть относительно ровным, без сильных переживаний как отрицательного, так и положительного характера. Помимо сказанного, рекомендуется отказаться от употребления стимулирующих безалкогольных напитков. Кофеин, содержащийся в них, вызывает тахикардию и может послужить триггерным фактором для развития пароксизма МА. Нельзя переедать. Лучше, если питание будет дробным, 5–6 раз в день, малыми порциями. Жирной пищи ограничить. При гипертонической болезни в блюдах должно содержаться минимальное количество поваренной соли.
Заключение врача
Мерцающая аритмия не приговор. Многие взаимодействуют с постоянной формой этого заболевания не одно десятилетие и ведут полноценную жизнь. Инвалидность возникает только при тяжёлых разновидностях фибрилляции предсердий. Залог долголетия – строгое соблюдение лечебно-охранительного режима и выполнение всех врачебных назначений. Самостоятельная терапия подобных состояний невозможна. Поэтому при первых симптомах патологии требуется обратиться к врачу-кардиологу для обследования и лечения.
Кардиомиопатия (часть II). Нарушения ритма сердца
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив – Клинические протоколы МЗ РК – 2007 (Приказ №764)

27-я международная выставка “Здравоохранение”
13-15 мая, Алматы, Атакент
Получить бесплатный билет

Выставка “Здравоохранение”
13-15 мая, Алматы, Атакент
Получить бесплатный билет
Общая информация
Краткое описание
В настоящее время кардиомиопатии классифицируются в основном по патофизиологии или, если это возможно, по этиологическим и патогенетическим факторам.
Кардиомиопатии определяются как заболевания миокарда, ассоциированные с его дисфункцией. Они подразделяются на гипертрофическую, дилатационную и рестриктивную кардиомиопатии и аритмогенную правожелудочковую кардиомиопатию (WHO,1995 г.).
Код протокола: P-T-026 “Кардиомиопатия” (Часть II. Нарушения ритма сердца*)
Профиль: терапевтический
Этап: ПМСП
II. Нарушения ритма сердца (Мерцательная аритмия. Желудочковые нарушения ритма сердца. Внезапная сердечная смерть)
(Методические указания Американского колледжа кардиологии, Американской кардиологической ассоциации, Европейского общества кардиологов – 2001 г)

– Профессиональные медицинские справочники. Стандарты лечения
– Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID

– Профессиональные медицинские справочники
– Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Классификация
Классификация кардиомиопатий (World Heart Federation,1995 г)
– ассоциированная с распознанным сердечно-сосудистым заболеванием.
Клиника: течение асимптомное или одышка, загрудинная боль (коронарный синдром), синкопе или предсинкопе и сердцебиение. Типичны аритмии и ВС.
3. Рестриктивная кардиомиопатия.
Определение: характеризуется нарушением наполнения и уменьшенным диастолическим объемом одного или обоих желудочков с нормальной или почти нормальной систолической функцией и толщиной стенок, может присутствовать массивный интерстициальный фиброз:
– идиопатическая;
Ишемическая кардиомиопатия представлена дилатационной кардиомиопатией с ухудшенными сократительными свойствами, которая не объяснима протяженным заболеванием коронарной артерии или ишемическим повреждением.
Вальвулярная кардиомиопатия представлена нарушением функции желудочков не пропорционально изменениям нагрузки.
Гипертензивная часто присутствует с левожелудочковой гипертрофией и сопровождается проявлениями дилатационной или рестриктивной кардиомиопатии и сердечной недостаточностью.
II. Нарушения ритма сердца
Мерцательная аритмия
ЖЭ 3-5 классов называются ЖЭ высоких градаций, прогностически неблагоприятны.
1. Неустойчивая желудочковая тахикардия (ЖТ) – три и более желудочковых комплекса, следующих друг за другом, длительностью менее 30 сек. с частотой сокращения желудочков более 100 уд./мин. (длительность цикла менее 600 мс).
2. Устойчивая ЖТ – ЖТ длительностью более 30 сек. или требовавшая реанимационных мероприятий.
5. ЖТ риентри по типу блокады ножек пучка Гиса. ЖТ из системы Гиса-Пуркинье, чаще по типу блокады левой ножки пучка Гиса, осложняет кардиомиопатии.
6. ЖТ веретенообразная двунаправленная (torsades de pointes) – полиморфная ЖТ, имеющая форму медленного полиморфного трепетания желудочков без различимых комплексов QRS или зубцов Т. Желудочковая активность характеризуется постоянно меняющейся амплитудой, как бы вращающейся вокруг изоэлектрической линии. Ассоциируется с синдромом удлиненного интервала QT.
8. Фибрилляция желудочков – быстрая и полностью дезорганизованная желудочковая активность без различимых комплексов QRS или зубцов Т на ЭКГ.
Факторы и группы риска
Кардиомиопатия
Первичная профилактика кардиомиопатий с неизвестной этиологией не проводится, специфических кардиомиопатий – эффективный контроль основных заболеваний.
Диагностика
4. Наличием основного заболевания при специфической кардиомиопатии.
Желудочковая экстрасистолия (преждевременное сокращение желудочка сердца)
Желудочковая экстрасистолия (преждевременное сокращение желудочка сердца) возникает в результате преждевременных эктопических импульсов, исходящих из желудочка. Желудочковая экстрасистолия характеризуются преждевременными и неправильно сформированными QRS-комплексами, которые чрезмерно продолжительны (обычно> 120 мс) и изображаются в виде широких волн на электрокардиограмме (ЭКГ). Этим комплексам не предшествует P-волна, а T-волна обычно велика и ориентирована в направлении, противоположном главному прогибу QRS.
Клиническое значение этого нарушения зависит от их частоты, сложности и гемодинамической реакции.
Причины
Желудочковая экстрасистолия отражают активацию желудочков от участка ниже атриовентрикулярного узла. Потенциальные механизмы для возникновения преждевременного сокращения желудочка – это механизм re-entry, триггерная активность и усиленный автоматизм.
Механизм re-entry возникает, когда присутствует область одностороннего блока в волокнах Пуркинье и вторая область медленной проводимости. Это состояние часто наблюдается у больных с сердечной недостаточностью, которая создает области дифференциальной проводимости и восстановления из-за миокардиального рубцевания или ишемии. При активации желудочка область медленной проводимости активирует заблокированную часть системы после того, как остальная часть желудочка восстановилась, что привело к дополнительному импульсу. Механизм re-entry может производить одиночные эктопические удары или может вызвать пароксизмальную тахикардию.
Триггерная активность считается обусловленной деполяризацией, вызванной предыдущим потенциалом действия. Они часто наблюдаются у больных, имеющих желудочковые аритмии, в результате токсичности дигоксина и реперфузионной терапии после инфаркта миокарда.
Усиленный автоматизм предполагает эктопический фокус клеток синусового узла в желудочке, который имеет потенциал для преждевременного импульса. Основной ритм сердца поднимает эти клетки до порога, что ускоряет эктопический ритм. Этот процесс является основным механизмом аритмий из-за повышенного уровня катехоламинов и недостатка электролитов, особенно гиперкалиемии.
Желудочковая эктопия, связанная со структурно нормальным сердцем, наиболее часто встречается у правого желудочкового оттока под легочным клапаном. Механизм обладает усиленным автоматизмом по сравнению с инициированной деятельностью. Подобные аритмии часто происходят вследствие физических упражнений, приемом изопротеренола (в лаборатории электрофизиологии), фазой выздоровления или гормональными изменениями у женщин (беременность, менструация, менопауза).
Характерной кардиограммой ЭКГ для таких аритмий является широкая, высокая R-волна в нижних проходах с левой структурой блока ветвей пучка Гиса в отведении V1. Если источником является отвод левого желудочка, в V1 имеется правый блок пучок-ветвь. Бета-блокаторная терапия – это лечение первой линии для больных с указанными симптомами.
Факторы, повышающие риск возникновения желудочковой экстрасистолии:
- мужской пол,
- преклонный возраст,
- гипертония,
- ишемическая болезнь сердца,
- блокада ветвей пучка Гиса на ЭКГ,
- гипомагниемия
- гипокалиемия.
Этиология
К причинам преждевременного сокращения желудочков относятся следующие:
Причины, связанные с сердцем:
- Острый инфаркт миокарда или ишемия миокарда
- Миокардит
- Кардиомиопатия, расширенная или гипертрофическая. Два последовательных предиктора кардиомиопатии, вызванной желудочковой экстрасистолией, представляют собой ЖЭС-нагрузку и продолжительность QRS
- Ушиб миокарда
- Пролапс митрального клапана
Другие причины включают следующие:
- Гипоксия и / или гиперкапния
- Лекарственные препараты (например, дигоксин, симпатомиметики, трициклические антидепрессанты, аминофиллин, кофеин)
- Наркотические и сильнодействующие вещества (например, кокаин, амфетамины)
- Алкоголь, табак
- Гипомагнезия, гипокалиемия, гиперкальциемия.
Диагностика
Молодым здоровым пациентам, не имеющих симптомов сопутствующих симптомов, лабораторные тесты обычно не нужны.
В зависимости от истории болезни и основных болезней могут потребоваться следующие диагностические меры:
- Получение уровни электролита в сыворотке, в частности уровни калия; врачом может быть рассмотрена возможность контроля уровня магния, особенно у больных с низким уровнем калия
- Для отдельных пациентов может назначаться анализ на наличие запрещённых препаратов
- Для больных, принимающих лекарства с известными проаритмическими эффектами (например, дигоксин, теофиллин), может быть эффективным определение уровня лекарственного средства.
Эхокардиография
Эхокардиография эффективна не только для оценки фракции выброса, которая важна для определения прогноза, а также для выявления болезни клапанов или желудочковой гипертрофии.
Электрокардиография
Электрокардиография (ЭКГ) позволяет характеризовать желудочковую экстрасистолию и определять причину расстройства. В дополнение к стандартной ЭКГ с 12 отведениями 2-минутная ритм-полоска может помочь в определении частоты эктопии и захвата редких преждевременных сокращений желудочков. Выводы могут включать следующее:
- Гипертрофия левого желудочка
- Активная ишемия сердца (депрессия сегмента ST или повышение или инверсия T-волны)
- У больных с предыдущими волнами MI-Q или потерей R-волн блок пучка ветвей Гиса
- Электролитные аномалии (гиперактивные Т-волны, удлинение QT)
- Эффекты на медикаменты (расширение QRS, удлинение QT)
На ЭКГ сокращения могут быть преждевременными по отношению к следующему ожидаемому ритму основного ритма. Пауза после преждевременного удара обычно является полностью компенсирующей. Интервал R-R, окружающий преждевременный ритм, равен удвоенному базовому интервалу R-R, показывая, что эктопический удар не сбросил синусовый узел. Желудочковая экстрасистолия может появляться в виде бигеминии, тригеминии или квадригеминии (т. е. может проявляться каждый удар, каждый третий ритм или каждый четвертый удар). Преждевременные сокращения желудочков с идентичной морфологией на трассировке называются мономорфными или унифокальными. Экстрасистолии, демонстрирующие две или более различные морфологии, называются многообразными, плеоморфными или полиморфными.

ЭКГ показывает частые, унифокальные желудочковые экстрасистолы с фиксированным интервалом между эктопическим ритмом и предыдущим сокращением. Они приводят к полной компенсационной паузе; интервал между двумя синусовыми биениями, окружающими ПВХ, в два раза превышает нормальный интервал R-R. Это открытие указывает на то, что синусовый узел продолжает шагать в своем нормальном ритме, несмотря на экстрасистолы, который не может сбросить синусовый узел.

На этой ЭКГ экстрасистолы встречаются вблизи пика волны T предыдущего удара. Эти сокращения предрасполагают пациента к желудочковой тахикардии или фибрилляции. Эта картина R-на-T часто встречается у пациентов с острым инфарктом миокарда или длительными интервалами Q-T.
Градации желудочковой экстрасистолии
Преждевременные сокращения желудочка обычно описываются в терминах системы классификации Лауна (Lown) для преждевременных сокращений следующим образом (чем выше класс, тем более серьезно расстройство):
Градация 0 – Отсутствие преждевременных ударов
Градация 1 – случайная (более 30 экстрасистол за час)
Градация 2 – Частая (> 30 / час)
Градация 3 – Многообразная (полиморфная)
Градация 4 – Повторяющаяся (полиморфные экстрасистолы, которые связаны с иными аритмиями – фибрилляция/трепетание желудочков)
Градация 5 – экстрасистолия по образцу R-на-T
24-часовой мониторинг Холтера
24-часовой мониторинг Холтера (Holter) эффективен для количественной оценки и характеристики желудочковой экстрасистолии. Монитор Холтера также может использоваться для определения эффективности лечения у больных с частыми или сложными преждевременными сокращениями. Важнейшей задачей мониторинга Холтера является стратификация риска больных, у которых был недавний приступ инфаркта миокарда или установлена дисфункция левого желудочка. Более чем у 60% здоровых мужчин среднего возраста фиксируется желудочковая экстрасистолия на мониторе Холтера.
Сигнал-усредненная ЭКГ (СУ-ЭКГ)
Сигнал-усредненная ЭКГ (СУ-ЭКГ) может иметь важное значение для выявлении пациентов с риском развития сложной желудочковой экстрасистолии и желудочковой тахикардии. СУ-ЭКГ имеет значение для выявления больных со сложными расстройствами, которым будет эффективны электрофизиологические исследования.
Лечение
Оптимальные показания к терапии преждевременных сокращений желудочков еще не выяснены. Участие кардиолога может требоваться, если состояние больного не соответствует стандартному лечению.
Догоспитальная помощь
Выполняется телеметрия и обеспечивается внутривенный (IV) доступ. Администрирование кислорода, если имеется какая-либо гипоксия. Сложная экстрасистолия при установлении миокардиальной ишемии или вызывая гемодинамическую нестабильности должна быть подавлена. Используется лидокаин для больных с ишемией миокарда.
Неотложная медицинская помощь
Решение о лечении в условиях чрезвычайной ситуации или амбулаторного лечения зависит от клинического сценария. При отсутствии сердечной болезни изолированная, бессимптомная желудочковая экстрасистолия, независимо от конфигурации или частоты, не требует лечения. При сердечной болезни, токсических эффектах, дисбалансе электролитов, может потребоваться лечение. Устанавливается телеметрия и доступ к IV, инициируется кислород, проводится электрокардиограмма (ЭКГ).
На что обращается внимание:
- Гипоксия – лечится основная причину; обеспечивается кислород.
- Токсичность лекарственных средств. Специфическая терапия показана для некоторых токсических эффектов – например, дигоксина (Fab-фрагменты антител), трициклических препаратов (бикарбонат) и аминофиллина (дезинфекция желудочно-кишечного тракта и, возможно, гемодиализ)
- Корректировка дисбаланса электролитов, особенно магния, кальция и калия.
Острая ишемия или инфаркт
Ранняя диагностика и лечение острого инфаркта / ишемии являются важнейшими аспектами лечения.
- Обычное использование лидокаина и других антиаритмических агентов I типа при постановке острого ИМ больше не рекомендуется, поскольку они имеют токсические эффекты.
- Острая ишемия или инфаркт включают пациентов с экстрасистолией в период сразу после приема тромболитических агентов, во время которых часто встречается сложные нарушения сокращений желудочка
- Первичная терапия эктопии без гемодинамического значения у больных, перенесших инфаркт миокарда, является использование бета-блокаторов
- Только при постановке симптоматической, сложной экстрасистолии лидокаин может быть эффективен для больного с инфарктом миокарда
- Лидокаин особенно полезен, когда симптоматическое расстройство связано с длительным интервалом QT, поскольку она не удлиняет интервал QT, как это делают другие антиаритмические агенты
- Амиодарон также обладает эффективностью для подавления преждевременных сокращений или желудочковой тахикардии (если это имеет значение для гемодинамики); дополнительные полезные эффекты включают коронарную вазодилатацию и увеличение сердечного выброса за счет снижения системного сосудистого сопротивления.
Желудочковая экстрасистолия код по мкб 10
По международной классификации болезней десятого пересмотра (МКБ-10) желудочковая экстрасистолия под номером 149.3.
Прогноз
У больных не имеющих симптомов без сердечной болезни долгосрочный прогноз аналогичен прогнозу у всего населения. У бессимптомных пациентов с фракциями выброса, превышающие 40%, имеется статистика 3,5% случаев длительной желудочковой тахикардии или остановки сердца. Поэтому у больных, не имеющих признаков сердечной болезни прогноз хороший.
Одно из предостережений заключается в том, что появляющиеся данные свидетельствуют о том, что очень частая желудочковая эктопия (> 4000/24 часа) может быть связана с развитием кардиомиопатии, связанной с аномальной электрической активацией сердца. Считается, что этот механизм аналогичен механизму хронического нарушения стимуляции правого желудочка, связанного с кардиомиопатией.
В условиях острой коронарной ишемии / инфаркта больные с простыми желудочковыми экстрасистолиями редко прогрессируют до злокачественных аритмий. Однако постоянная сложная эктопия после ИМ связана с повышенным риском внезапной смерти и может быть показателем для электрофизиологических исследований.
У больных с хронической структурной сердечной недостаточностью (например, кардиомиопатия, инфаркт, клапанная болезнь) и сложная эктопия (например,> 10 экстрасистол / час) смертность значительно возрастает.
Частые экстрасистолы могут быть связаны с повышенным риском развития инсульта у больных, не имеющих гипертонии и диабета.