Прибавка в весе при беременности
За всю беременность прибавка веса в среднем составляет 10-12 килограмм. При этом астеники (худые, высокие) могут набрать около 14 килограмм в норме, а для гиперстеников (полные, или люди с избыточной массой тела) оптимум набора веса около 7 кг.
Параметры, из которых складывается вес у беременной женщины
Набранный вес складывается из следующих параметров:
Уменьшение веса во время беременности
Уменьшение веса отмечается, как правило, в ранние сроки беременности в связи с частыми недомоганиями, отсутствием аппетита, тошнотой и рвотой. Это обычно не является патологией и отстраивается при правильном питании (питание должно быть частым, дробным 5-6 раз в сутки небольшими порциями).
Патологическая прибавка веса
Важно Гораздо более серьезной проблемой является перебор веса. Это состояние называется патологической прибавкой веса(ППВ) и является предвестником гестоза (тяжелое осложнение беременности, которое может привести к гибели женщины и плода).
Избыточный набор веса, как правило, говорит о накоплении излишков жидкости в тканях. При отсутствии должного внимания к данной проблеме на следующей стадии добавляются видимые отеки, начиная с конечностей, повышение артериального давления, а позднее присоединяются осложнения со стороны беременной и плода вплоть до летального исхода.
Тактика ведения беременных с патологической прибавкой массы тела направлена на коррекцию набранного веса, уменьшение накопления жидкости в тканях, а также первым и основным звеном является улучшение микроциркуляции (кровотока в капиллярах) в системе мать-плацента-плод (так как именно с этого начинается патологический процесс при гестозе).
Обследование при ППВ в основном такое же, как и при обычном течении беременности. Добавляются более частые осмотры для контроля веса (1 раз в 3-5 дней), обязательна сдача биохимического анализа крови (с электролитами), а также суточный диурез (объем мочи, образуемой за определенный промежуток времени, в данном случае за сутки). Он необходим для определения задержки жидкости в организме. Примерный вариант подсчета суточного диуреза представлен в таблице.
В норме количество выпитой и выделенной жидкости близки друг к другу. При уменьшении выделения можно говорить о начальных проявлениях гестоза.
Терапия ППВ заключается в следующем:
Разгрузочные дни при беременности
Разгрузочные дни во время беременности являются одним из основных немедикаментозных методов коррекции избыточного набора веса. Для этого применяется, как правило, один вид продуктов (моноразгрузки) с употреблением 1-1,5 литров жидкости. Такую терапию желательно проводить не чаще 1-2 раз в неделю, особенно после праздничных застолий. Каждая женщина сама выбирает себе вариант разгрузочного дня. Это могут быть:
Информация Также можно для разгрузки использовать и другие продукты, но надо помнить, что наиболее оптимальным являются овощные или фруктовые дни, так как в них больше питательных веществ.
Таким образом, вовремя начатая и правильно подобранная терапия патологической прибавки веса позволяет в большинстве случаев предотвратить дальнейшее развитие патологического процесса. Поэтому изменение веса обязательно должно контролироваться в течение всей беременности.
Вес беременной женщины
Содержание:
Набор веса при беременности является важным показателем здоровья женщины и ее будущего ребенка. Поэтому при первом посещении врача акушера-гинеколога беременная обязательно взвешивается. Далее вес определяется при каждой явке вплоть до самых родов, что входит в обязательный протокол обследования и ведения беременности.
информацияЕсли у женщины дома есть весы, то она может взвешиваться с утра в одной и той же одежде до еды и вести дневник прибавки веса.
Вес при беременности по неделям
Средняя прибавка массы тела на протяжении нормальной беременности представлена в таблице
Срок беременности, недели
Средняя общая прибавка массы, кг
Средняя прибавка массы за неделю, г
Первые 17 недель
За всю беременность прибавка веса в среднем составляет 10-12 килограмм. При этом астеники (худые, высокие) могут набрать около 14 килограмм в норме, а для гиперстеников (полные, или люди с избыточной массой тела) оптимум набора веса около 7 кг.
Параметры, из которых складывается вес у беременной женщины
Набранный вес складывается из следующих параметров:
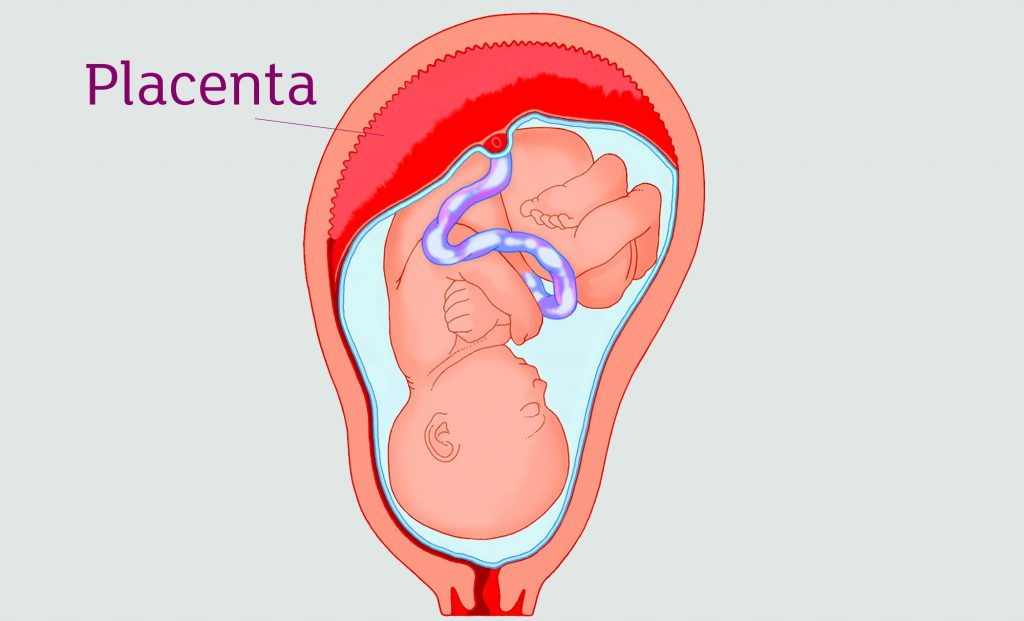
- Доношенный плод весит около 3500 г (это очень усредненный показатель, так как нижней границей нормального веса при рождении является 2500 г);
- Плацента – 600 г;
- Амниотическая жидкость – 1 л (кг) (околоплодные воды, которые окружают ребенка);
- Матка – 1 кг (является плодовместилищем);
- Объем циркулирующей плазмы – 1,5 л (2 кг) (появляется так называемый «третий круг кровообращения» – мать-плод, поэтому объем циркулирующей крови во время беременности возрастает в основном за счет жидкой части);
- Отложение подкожного жира, развитие молочных желез – 2,5 кг (молочные железы постепенно подготавливаются к кормлению с самого начала беременности);
- Пуповина, оболочки – 500 г.
Уменьшение веса во время беременности
Уменьшение веса отмечается, как правило, в ранние сроки беременности в связи с частыми недомоганиями, отсутствием аппетита, тошнотой и рвотой. Это обычно не является патологией и отстраивается при правильном питании (питание должно быть частым, дробным 5-6 раз в сутки небольшими порциями).
Патологическая прибавка веса
Избыточный набор веса, как правило, говорит о накоплении излишков жидкости в тканях. При отсутствии должного внимания к данной проблеме на следующей стадии добавляются видимые отеки, начиная с конечностей, повышение артериального давления, а позднее присоединяются осложнения со стороны беременной и плода вплоть до летального исхода.
Тактика ведения беременных с патологической прибавкой массы тела направлена на коррекцию набранного веса, уменьшение накопления жидкости в тканях, а также первым и основным звеном является улучшение микроциркуляции (кровотока в капиллярах) в системе мать-плацента-плод (так как именно с этого начинается патологический процесс при гестозе).
Обследование при ППВ в основном такое же, как и при обычном течении беременности. Добавляются более частые осмотры для контроля веса (1 раз в 3-5 дней), обязательна сдача биохимического анализа крови (с электролитами), а также суточный диурез (объем мочи, образуемой за определенный промежуток времени, в данном случае за сутки). Он необходим для определения задержки жидкости в организме. Примерный вариант подсчета суточного диуреза представлен в таблице.
| Выпито, мл | Выделено, мл |
| Чай – 200 | 200 |
| Суп – 250 | 230 |
| Сок – 150 | 200 |
| Фрукты – 100 | 180 |
| Итого — 700 | 810 |
В норме количество выпитой и выделенной жидкости близки друг к другу. При уменьшении выделения можно говорить о начальных проявлениях гестоза.
Терапия ППВ заключается в следующем:
- Лечебно-охранительный режим;
- Режим труда и отдыха;
- Диета, богатая белками, частое и дробное питание 5-6 раз в сутки;
- Разгрузочные дни проводятся 1 раз в 7 дней. Они могут быть самыми разнообразными. Как правило, применяются моноразгрузки (употребляется один вид продуктов). Это может быть творог, яблоки, овощи, фрукты, кисломолочные продукты, гречка и другие.
- Ограничение приема жидкости до 1-1,5 литров в сутки, включая супы и фрукты;
- Применение препаратов, улучшающих функцию плаценты (Актовегин, хофитол и другие).
Разгрузочные дни при беременности
Разгрузочные дни во время беременности являются одним из основных немедикаментозных методов коррекции избыточного набора веса. Для этого применяется, как правило, один вид продуктов (моноразгрузки) с употреблением 1-1,5 литров жидкости. Такую терапию желательно проводить не чаще 1-2 раз в неделю, особенно после праздничных застолий. Каждая женщина сама выбирает себе вариант разгрузочного дня. Это могут быть:
- Яблочный день (1-1,5 кг свежих или печеных яблок делится на 6 приемов пищи);
- Творожный день (600 грамм нежирного творога без сахара также делится на 6 приемов пищи);
- Рисовый день (150-200 грамм отваренного несоленого риса, к которому можно добавить 1 яблоко в течение дня);
- Кисломолочный день (берется 1,5 литра любого кисломолочного продукта и употребляется по чуть-чуть в течение всего дня);
- Овощной день (кабачок или тыква – 1-1,5 кг. Можно добавить немного сметаны);
- Фруктовый день (лучше использовать яблоки, но можно и другие фрукты);
- Мясной или рыбный день (это должны быть нежирные сорта рыбы или мяса, около 400-500 грамм, которые делятся на 6 порций и запиваются водой или несладким чаем, компотом).
Информация Также можно для разгрузки использовать и другие продукты, но надо помнить, что наиболее оптимальным являются овощные или фруктовые дни, так как в них больше питательных веществ.
Таким образом, вовремя начатая и правильно подобранная терапия патологической прибавки веса позволяет в большинстве случаев предотвратить дальнейшее развитие патологического процесса. Поэтому изменение веса обязательно должно контролироваться в течение всей беременности.
Полезное видео
Ппв при беременности что это такое
Прибавка в весе при беременности
За всю беременность прибавка веса в среднем составляет 10-12 килограмм. При этом астеники (худые, высокие) могут набрать около 14 килограмм в норме, а для гиперстеников (полные, или люди с избыточной массой тела) оптимум набора веса около 7 кг.
Параметры, из которых складывается вес у беременной женщины
Набранный вес складывается из следующих параметров:
Уменьшение веса во время беременности
Уменьшение веса отмечается, как правило, в ранние сроки беременности в связи с частыми недомоганиями, отсутствием аппетита, тошнотой и рвотой. Это обычно не является патологией и отстраивается при правильном питании (питание должно быть частым, дробным 5-6 раз в сутки небольшими порциями).
Патологическая прибавка веса
Важно Гораздо более серьезной проблемой является перебор веса. Это состояние называется патологической прибавкой веса(ППВ) и является предвестником гестоза (тяжелое осложнение беременности, которое может привести к гибели женщины и плода).
Избыточный набор веса, как правило, говорит о накоплении излишков жидкости в тканях. При отсутствии должного внимания к данной проблеме на следующей стадии добавляются видимые отеки, начиная с конечностей, повышение артериального давления, а позднее присоединяются осложнения со стороны беременной и плода вплоть до летального исхода.
Тактика ведения беременных с патологической прибавкой массы тела направлена на коррекцию набранного веса, уменьшение накопления жидкости в тканях, а также первым и основным звеном является улучшение микроциркуляции (кровотока в капиллярах) в системе мать-плацента-плод (так как именно с этого начинается патологический процесс при гестозе).
Обследование при ППВ в основном такое же, как и при обычном течении беременности. Добавляются более частые осмотры для контроля веса (1 раз в 3-5 дней), обязательна сдача биохимического анализа крови (с электролитами), а также суточный диурез (объем мочи, образуемой за определенный промежуток времени, в данном случае за сутки). Он необходим для определения задержки жидкости в организме. Примерный вариант подсчета суточного диуреза представлен в таблице.
В норме количество выпитой и выделенной жидкости близки друг к другу. При уменьшении выделения можно говорить о начальных проявлениях гестоза.
Терапия ППВ заключается в следующем:
Разгрузочные дни при беременности
Разгрузочные дни во время беременности являются одним из основных немедикаментозных методов коррекции избыточного набора веса. Для этого применяется, как правило, один вид продуктов (моноразгрузки) с употреблением 1-1,5 литров жидкости. Такую терапию желательно проводить не чаще 1-2 раз в неделю, особенно после праздничных застолий. Каждая женщина сама выбирает себе вариант разгрузочного дня. Это могут быть:
Информация Также можно для разгрузки использовать и другие продукты, но надо помнить, что наиболее оптимальным являются овощные или фруктовые дни, так как в них больше питательных веществ.
Таким образом, вовремя начатая и правильно подобранная терапия патологической прибавки веса позволяет в большинстве случаев предотвратить дальнейшее развитие патологического процесса. Поэтому изменение веса обязательно должно контролироваться в течение всей беременности.
Патологическая Прибавка Веса При Беременности
 Из-за прибавки веса во время беременности волнуется каждая будущая мамочка. Ее тревога вполне объяснима, ведь хочется не только выносить здорового и крепкого малыша, но и быстро вернуть свое тело в норму после рождения ребеночка, сбросив лишний вес. В этом случае очень интересно, как должна питаться женщина в положении и как избежать патологической прибавки веса при беременности.
Из-за прибавки веса во время беременности волнуется каждая будущая мамочка. Ее тревога вполне объяснима, ведь хочется не только выносить здорового и крепкого малыша, но и быстро вернуть свое тело в норму после рождения ребеночка, сбросив лишний вес. В этом случае очень интересно, как должна питаться женщина в положении и как избежать патологической прибавки веса при беременности.
Нормальная прибавка веса при беременности составляет от 9 до 17 килограммов за 9 месяцев, в зависимости от телосложения и веса до беременности будущей мамы. На каждом приеме у гинеколога женщина обязательно проходит взвешивание, а его результаты врач записывает в карту, позволяющую контролировать нормальный набор веса. Женщины, прибавляющие в весе в пределах разумного на всем протяжении вынашивания плода, как правило, легче переносят роды, у них реже бывают выкидыши или мертворожденные.
Вне сомнения, переедание и чрезмерная полнота беременной женщины могут негативно сказаться как на здоровье будущей мамочки, так и на здоровье малыша. Беременная женщина имеющая избыточный вес, чаще и сильнее утомляется, становится очень раздражительной, у нее часто болит спина и икроножные мышцы, нарушается кровообращение в ногах и может наблюдаться варикозное расширение вен. Более того, малыш в этом случае может вырасти настолько, что его рождение естественным путем станет проблематичным или вовсе невозможным.
Патологическая прибавка в весе во время беременности – явление достаточно опасное. Чрезмерный лишний вес может вызывать поздний токсикоз, который опасен для эмбриона регулярным кислородным голоданием, что может обернуться гибелью плода. Кроме того, избыточный вес беременной женщины явно намекает на нездоровое состояние беременной женщины, при котором у нее могут появиться боли в пояснице или нижней части живота, а также отеки ног, рук или передней стенки живота. В некоторых случаях данная патология может привести к преждевременным родам или преждевременному отслаиванию плаценты.
Количество килограммов, которые наберет женщина за период беременности спрогнозировать сложно, но достоверно известно, что чем ниже вес женщины до беременности, тем меньше килограммов во время вынашивания она наберет.
Большая прибавка в весе не всегда означает что с женщиной что-то не так. Не стоит пытаться садиться на диету и серьезно ограничивать себя в питании. Для начала следует взглянуть на общую картину распределения килограммов. Плод в среднем весит 3400г, вода – 800г, плацента – 600г, увеличенные в размерах молочные железы и матка – 1300г. Прибавка жировых отложений составит примерно 2800г, а прибавка объема крови и жидкости в организме – 2800г. Подсчитав, можно отметить, что это существенная, но необходимая прибавка, а значит, переживать за набор килограммов не стоит.
Но если же врачи отмечают патологическую прибавку в весе, следует задуматься о факторах, которые ее вызывают. Прежде всего это склонность к набору веса, которая возрастает с возрастом будущей мамочки. Провоцирует лишний набор веса и крупный плод, ведь в этом случае у беременной женщины будет больший объем жидкости в организме и большая плацента. Резкая прибавка в весе может наблюдаться и после прекращения проявления токсикоза, однако этот факт не влияет на течение беременности в дальнейшем.
Нужно заметить, что все вышеперечисленные причины не являются патологическими. В случае же, когда врач констатирует факт многоводия (превышения нормы околоплодных вод), а также сильные отеки у беременной, вызванные задержкой жидкости в организме, он должен принять соответствующие меры по предупреждению развития гестоза или таких неприятных осложнений как сахарный диабет или резус конфликт.
Лишняя прибавка в весе при беременности, даже не вызванная патологией, обязательно повысит риск одышки, возникновения геморроя, развития гипертонии, а также болевых ощущений в ногах и пояснице. Именно поэтому крайне важно контролировать данный показатель здоровья, питаться полноценно, но при этом употреблять пищу небольшими порциями, кушая 5-6 раз в день, а также не увлекаться калорийной и жирной пищей. Следите за своим здоровьем!
Патологическая прибавка в весе (ППВ)
Девушки ну тыкните в меня ссылочками про ППВ, на что ссылаться в споре с врачами.
Сама история таков беременность вторая (22 недельки), чувствую себя великолепно, анализы все в норме. Питаюсь почти правельно (изредка срываясь на что либо вкусненькое но сомнительно полезное). Витаминки (кальцый, вит Е- пью). А вот от курантила и рибоксина отказалась — т. к. не вижу в них особой пользы.
Но встает такая проблема прибавка веса. На учет вставала 59 кг. До 18-20 нед прибовляла гр по 300. А с 18 недели пошло — по кг, по 1,5. За НГ праздники прибавка аж около 3 кг.
Здесь нужно сказать что я ростом 170-175см а мой «родной» вес 50-55 кг (40-42 размер одежды). Т. е. имеет место «недобор» собственного веса. И для нормального вынашивания здорового ребенка мне нужно сначала самой «накопить жирок» а точнее поправиться хотябы до 60, а лучше до 65 кг.
Это Я и пытаюсь донести до врачей — что вес это мой — родной, а не ребенка. Что их стандартные 10-15 кг за период еременности это совдеповские данные, давно требующие пересмотра.
А меня направляют в дневной стационар и в качестве лечения предлагают уколы (рибоксина — и то только потомцу что я отказываюсь принимать их в таблетках) и класику всех беременных — магнезию!
Вот я сильно сомневаюсь чем она мне может помочь (ну не похудею же я от нее), так прямо врачу и сказала — а показания у меня какие?
На что гинеколог в стационаре разкричалась на меня что я ДЕБИЛКА и не понимаю чем это мне грозит, что я рожу урода и хорошо еще что живого. И дальше все в таком духе.
Я просто развернулась и ушла (ну не слушать мне же всю эту ерунду про генетических уродствах).
По счастливой случайности еще вчера как раз на узи была. Узист великолепный специалист в нашем городе — смотрела меня еще в первую беременность. Она у нас даже не нашла к чему придраться можно — все хорошо, даже по весу плода мы «худышки».
А вот сегодня с утра звонят мне со стационара и рпедлагают подойти к ним для беседы.
Теперь сижу и думаю какие аргументы можно еще привести кроме тоо что я себя великолепно чувствую, питаюсь правельно, занимаюсь плаванием и йогой, анализы все у меня в норме, УЗИ — показывает что все хорошо.
Вот лучше я честно слово пойду по парку погуляю и музыку послушаю чем лежать под сомнительной капельницей.
Вес беременной женщины
Содержание:
Набор веса при беременности является важным показателем здоровья женщины и ее будущего ребенка. Поэтому при первом посещении врача акушера-гинеколога беременная обязательно взвешивается. Далее вес определяется при каждой явке вплоть до самых родов, что входит в обязательный протокол обследования и ведения беременности.
информацияЕсли у женщины дома есть весы, то она может взвешиваться с утра в одной и той же одежде до еды и вести дневник прибавки веса.
Вес при беременности по неделям
Средняя прибавка массы тела на протяжении нормальной беременности представлена в таблице
Срок беременности, недели
Средняя общая прибавка массы, кг
Средняя прибавка массы за неделю, г
Первые 17 недель
За всю беременность прибавка веса в среднем составляет 10-12 килограмм. При этом астеники (худые, высокие) могут набрать около 14 килограмм в норме, а для гиперстеников (полные, или люди с избыточной массой тела) оптимум набора веса около 7 кг.
Параметры, из которых складывается вес у беременной женщины
Набранный вес складывается из следующих параметров:
- Доношенный плод весит около 3500 г (это очень усредненный показатель, так как нижней границей нормального веса при рождении является 2500 г);
- Плацента – 600 г;
- Амниотическая жидкость – 1 л (кг) (околоплодные воды, которые окружают ребенка);
- Матка – 1 кг (является плодовместилищем);
- Объем циркулирующей плазмы – 1,5 л (2 кг) (появляется так называемый «третий круг кровообращения» – мать-плод, поэтому объем циркулирующей крови во время беременности возрастает в основном за счет жидкой части);
- Отложение подкожного жира, развитие молочных желез – 2,5 кг (молочные железы постепенно подготавливаются к кормлению с самого начала беременности);
- Пуповина, оболочки – 500 г.
Уменьшение веса во время беременности
Уменьшение веса отмечается, как правило, в ранние сроки беременности в связи с частыми недомоганиями, отсутствием аппетита, тошнотой и рвотой. Это обычно не является патологией и отстраивается при правильном питании (питание должно быть частым, дробным 5-6 раз в сутки небольшими порциями).
Патологическая прибавка веса
Избыточный набор веса, как правило, говорит о накоплении излишков жидкости в тканях. При отсутствии должного внимания к данной проблеме на следующей стадии добавляются видимые отеки, начиная с конечностей, повышение артериального давления, а позднее присоединяются осложнения со стороны беременной и плода вплоть до летального исхода.
Тактика ведения беременных с патологической прибавкой массы тела направлена на коррекцию набранного веса, уменьшение накопления жидкости в тканях, а также первым и основным звеном является улучшение микроциркуляции (кровотока в капиллярах) в системе мать-плацента-плод (так как именно с этого начинается патологический процесс при гестозе).
Обследование при ППВ в основном такое же, как и при обычном течении беременности. Добавляются более частые осмотры для контроля веса (1 раз в 3-5 дней), обязательна сдача биохимического анализа крови (с электролитами), а также суточный диурез (объем мочи, образуемой за определенный промежуток времени, в данном случае за сутки). Он необходим для определения задержки жидкости в организме. Примерный вариант подсчета суточного диуреза представлен в таблице.
ППВ при беременности. Лечебная солесберегающая диета Ламанна.
Избыточный вес во время беременности может быть связан с индивидуальными особенностями или погрешностями в образе жизни, в таких случаях поможет диета в сочетании с физической нагрузкой.
В случае обнаружения патологической прибавки в весе акушерка может рекомендовать беременной придерживаться лечебной солесберегающей диеты Ламанна, а также назначить консультацию гинеколога и гомеопата. При строгом следовании рекомендациям этой диеты удается справиться с некоторыми довольно грозными осложнениями, такими как многоводие, некоторыми формами гестоза, диабетом беременных, гипертонической болезнью.Применять ее надо под строгим наблюдением специалиста (врача или опытной акушерки), так как маме подчас могут быть непонятны происходящие в ее организме изменения (в лучшую или худшую сторону).
Итак,в соответствии с данной диетой следует полностью отказаться от продуктов, вызывающих жажду.
Нельзя употреблять жирное в сочетании со сладким (глазированные сырки, сырковые массы, творожки, мороженое, торты, халва), ванилин, твердые и плавленые сыры, кефир, алкоголь, копченые, острые, маринованные, жареные продукты.
Следует ограничить мясо, супы (то есть употреблять их не каждый день).
Основу рациона составят овощи, крупы, белковые продукты (яйца, рыба, грибы, бобовые, творог, молоко, мягкие сыры, например, «Адыгейский»), фрукты. Эти продукты можно есть свежими, тушить, варить и запекать.
Пить можно только молоко или свежевыжатые соки. Если хочется пить, а молока и соков под рукой нет, то следует съесть сочный овощ или фрукт. Очень помогает выдержать жесткий лечебный график ведение пищевого дневника.
В недавнем прошлом при наличии чрезмерной прибавки в весе, отеках, а иногда и просто для «профилактики» беременным рекомендовали ограничивать себя в питье. Рекомендация не выдержала проверки временем. Пить следует по потребности. Хочется подчеркнуть, что та же диета Ламанна направлена не на ограничение количества жидкости, а на уменьшение потребности в ней за счет большого количества овощей и фруктов.
Преэклампсия
Преэклампсия (или гестоз) является одним из частых осложнений второй половины беременности. Возникновение подобного состояния обусловлено нарушениями адаптационных механизмов матери и невозможностью вследствие этого обеспечить потребности растущего плода. Преэклампсия опасна как для малыша, так и для самой матери. О том, как выявить данное осложнение и предотвратить негативные последствия его развития, я расскажу в этой статье.

Что такое преэклампсия?
Многим читательницам хорошо знаком термин «гестоз» – осложнение беременности, развивающееся после 20-й недели беременности и сопровождающееся триадой признаков: отеками, повышенным артериальным давлением (АД) и присутствием белка в моче (более 0,3 г/л в сутки).
Сегодня эти три состояния объединены под термином «преэклампсия» (ПЭ). Однако название «гестоз» все еще встречается и в литературе, и в практике. Стоит отметить, что в современных условиях классическая триада признаков наблюдается лишь у трети пациенток. Отеки и протеинурия (появление белка в моче) встречаются не у всех пациенток с ПЭ.
Основным проявлением ПЭ считается артериальная гипертония (АГ) – АД более 140/90 мм.рт.ст. Регистрация повышенного АД, как минимум, дважды с интервалом более 4 часов – это всегда тревожный признак, однако не всегда свидетельствующий о развитии преэклампсии. АД может повышаться при хронической артериальной гипертензии (имеется еще до наступления беременности) или гестационной гипертензии (впервые фиксируется после 20 недели). Важно: АГ, в отличие от преэклампсии, не сопровождается протеинурией!
Сущность преэклампсии заключается в расстройстве и недостаточности мозгового кровообращения на фоне нарушения работы различных органов и систем. При этом отмечается возбужденное состояние или, наоборот, сонливость; выявляются неврологические расстройства, нарушения зрения (мелькание мушек перед глазами), боли за грудиной, в животе, правом подреберье, в ногах, головная боль. Могут определяться небольшие подергивания мышц лица и одышка (до 60 дыхательных движений в 1 мин). Возможны затрудненное носовое дыхание, покашливание, сухой кашель, слюнотечение. На появление подобных настораживающих симптомов следует обращать внимание!
С учетом сложности выявления ПЭ для установления диагноза проводится оценка лабораторных показателей. При ПЭ снижаются уровни гемоглобина, гематокрита, тромбоцитов и белка крови; повышается концентрация трансаминаз, мочевины, креатинина и билирубина; нарушается структура и функции тромбоцитов.
Преэклампсия в зависимости от выраженности клинических проявлений и изменений лабораторных показателей подразделяется на легкую, среднюю и тяжелую степени тяжести. ПЭ опасна развитием более тяжелых осложнений: эклампсии (судорог) и HELLP-синдрома (печеночной недостаточности).
Плацентарный фактор и наследственная предрасположенность
Важную роль в возникновении преэклампсии играет нарушение инвазии (внедрения) зародыша. В норме по мере прогрессирования беременности изменяются сосуды матки: стенки спиральных артерий, кровоснабжающих эндометрий (внутренний слой матки), теряют свою мышечную оболочку и превращаются в большие сосудистые полости. При этом они утрачивают чувствительность к веществам, вызывающим спазм сосудов.
Благодаря этим процессам маточно-плацентарный кровоток увеличивается практически в 10 раз и становится системой с низким сопротивлением сосудов. Перестройка спиральных артерий заканчивается к третьему триместру.
При преэклампсии зародыш не полностью проникает в спиральные артерии матери. В стенке сосудов остаются мышечные волокна, которые воспринимают стимулы веществ, вызывающих спазм сосудов. Все это приводит к повышению сопротивления сосудов плаценты и ухудшению ее кровотока.
Почему же внедрение зародыша нарушается не у всех женщин? Сегодня ученые доказали, что этот процесс определяется наследственными факторами. Оказывается, продукцию клеточных рецепторов (белков-интегринов), определяющих взаимодействие матка-плод, контролирует ген GPIIIα. Также интегрины влияют на способность тромбоцитов склеиваться (адгезия), увеличивая риск развития тромботических осложнений как вне, так и во время беременности.
Ген GPIIIα локализован в длинном плече 17-й хромосомы. Он представлен двумя аллельными формами: PL-A1 и PL-A2. Присутствие в генотипе аллеля PL-A2 является генетическим маркером развития заболеваний сосудистой системы (тромбозов, инфаркта и пр.) и невынашивания беременности. Частота распространенности аллеля PL-A2 составляет 22%.
Помимо наследственных факторов, развитие ПЭ может быть спровоцировано прочими заболеваниями матери: нарушением жирового обмена, сахарным диабетом (СД), повышенным уровнем гомоцистеина (продукта распада белков) и пр. Все перечисленные состояния повреждают эндотелий – внутреннюю выстилку сосудов.
В последние годы доказано, что одно из ведущих звеньев в развитии преэклампсии занимают аутоиммунные нарушения. Мать и плод являются двумя разными организмами. Их жизнедеятельности разделены: на границе между зародышем (трофобластом) и маткой (ее децидуальной оболочкой) имеется защитный барьер в виде фибриноидного слоя. В норме он практически не проницаем.
Если в результате общих заболеваний или воспалительных процессов плацента изменяется, сосуды становятся проницаемы для проникновения различных веществ от матери к плоду и, наоборот. В результате многие белки плода, «незаконно» проникающие через поврежденную плаценту в кровоток матери, воспринимаются ее иммунной системой, как чужеродные (антигены).
В ответ на появление антигенов (АГ) плода в кровотоке матери вырабатываются антитела (АТ). Так, образуются иммуноглобулины к основному белку миелина, белкам S100, фракциям кислых хроматинсвязывающих белков (АСВР14/18), мембранному протеину нервной ткани плода (МР65) и пр. Все перечисленные аутоантитела регулируют рост плода и участвуют в развитии иммунологического конфликта «мать-плод». Их продукция у беременных, страдающих общими заболеваниями, связана с развитием гестоза.
АТ с АГ образуют иммунный комплекс (ИК), и, таким образом, удаляют из организма через печень. Однако в некоторых ситуациях нарушается их разрушение и выведение. В результате, образовавшиеся в большом количестве ИК, циркулируя по кровотоку, «забивают» сосуды различного калибра, повреждают эндотелий, фиксируются на клетках тканей и «откладываются» в органах: плаценте, почках, печени, легких, мозге.
Длительная циркуляция иммунных комплексов приводит к повышению проницаемости сосудистой стенки и образованию тромбов, а следствием их оседания в клубочковом аппарате почек является его повреждение, что вызывает общий спазм и повышение артериального давления.
В сосудах, замедляется кровоток, увеличивается онкотическое давление, что вызывает пропотевание жидкости в окружающие ткани и образование отеков. Далее происходит задержка натрия и воды, снижается мочевыделение и повышается проницаемость для белка фильтрующих сосудов почек. Через некоторое время к отекам присоединяется и протеинурия (белок в моче).
В дальнейшем иммунная система матери все сильнее сопротивляется развитию плода, отторгая беременность, поэтому тяжелые формы преэклампсии могут сопровождаться преждевременной отслойкой нормально расположенной плаценты и массивными кровотечениями.
Кто в группе риска?
Важно своевременно выявлять пациенток из группы риска по развитию ПЭ. Факторами риска развития гестоза являются:
-общие заболевания (АГ, СД, ожирение, болезни печени и почек);
-позднее становление менструального цикла;
-нарушения менструального цикла;
-воспалительные процессы матки;
-осложнения во время беременностей у ближайших родственниц;
-привычное невынашивание;
-гестоз в предыдущих беременностях;
-угроза прерывания настоящей беременности;
-многоводие и гипоксия плода;
-хронические интоксикации.
Оценить степень риска развития гестоза поможет определение аллельной принадлежности гена GPIIIα, а также содержания в плазме у беременной эмбриотропных аутоантител класса IgG к белкам ОБМ, S100, АСВР 14/18 и МР65. Как мы сказали ранее, развитие ПЭ обусловлено нарушением внедрения зародыша и изменением сосудов плаценты. За эти процессы отвечает плацентарный фактор роста (PlGF). В то же время, плацентой вырабатывается другой белок (sFlt-1), способный связывать и нейтрализовать PlGF.
При нормально протекающей беременности уровень sFlt-1 остается стабильно низким вплоть до 33-36-й недель беременности, затем он возрастает на 145 пг/мл в неделю вплоть до родов. При этом фактор роста плаценты (PlGF) теряет свою способность образовывать новые сосуды, что и не требуется перед родами. При преэклампсии содержание sFlt-1 повышено, а уровень факторов роста плаценты (PlGF), наоборот, снижен. Этот дисбаланс является одной из причин развития преэклампсии и может быть зарегистрирован лабораторно. Если соотношение sFlt-1/PlGF более 38, женщина подвержена высокому риску развития гестоза.
Тактика ведения беременной с преэклампсией
При преэклампсии легкой степени тяжести в сроке беременности до 37 недель возможно амбулаторное наблюдение и обследование: измерение АД, УЗИ, допплерометрия, кардиотокография, биохимический профиль, коагулограмма, почасовой и суточный диурез, анализ мочи по Нечипоренко и по Зимницкому и пр. При преэклампсии средней и тяжелой степеней тяжести необходима госпитализация. В терапию преэклампсии включаются:
-инфузионная терапия (физиологический раствор, волювен и др.),
-антигипертензивные средства (метилдопа, допегит, норваск);
-кардиотропные препараты (коргликон, кокарбоксилаза, витамины С и В);
-антиагреганты и антикоагулянты (трентал, курантил, аспирин фраксипарин);
-транквилизаторы (реланиум, седуксен, феназепам, нозепам);
-плазмаферез и ультрафильтрация – при тяжелых формах ПЭ;
-интубация и искусственная вентиляция легких (ИВЛ) – при переходе ПЭ в эклампсию.
При отсутствии эффекта от терапии в течение 3–12 часов, развитии эклампсии или HELLP-синдрома родоразрешение проводится досрочно. Показания к кесареву сечению:
-эклампсия;
-осложнения гестоза: кома, кровоизлияние в мозг, острая почечная недостаточность, HELLP-синдром, отслойка сетчатки, преждевременная отслойка нормально расположенной плаценты и пр.;
-тяжелая нефропатия и преэклампсия при неподготовленной шейке матки и наличии показаний к досрочному родоразрешению;
-сочетание гестоза с другой акушерской патологией.
Кесарево сечение при тяжелых формах ПЭ осуществляется только под эндотрахеальным наркозом. При своевременно оказанном эффективном лечении ПЭ возможны естественные роды. При этом проводится поэтапное длительное обезболивание, включая эпидуральную анестезию; адекватная гипотензивная терапия; профилактика кровотечений; адекватное восполнение кровопотери.
Женщинам из группы риска важно соблюдать диету. В рацион должно входить достаточное количество белка (до 110–120 г в сутки), жиров (75–80 г), углеводов (350–400 г), витаминов, минеральных веществ. Общая калорийность 3500 ккал. Необходимо исключить острые, жирные блюда, вызывающие чувство жажды. Количество жидкости ограничивается до 1300–1500 мл, соли – до 6–8 г в сутки. С целью профилактики ПЭ назначаются следующие группы препаратов:
-седативные (валериана, экстракт пустырника);
-средства, улучшающие функцию почек (почечный чай, березовые почки, листья толокнянки), фитолизин;
-спазмолитики (эуфиллин, папаверин, но-шпа);
-антигипертензивные (метилдопа, допегит, норваск);
-антиагреганты и антикоагулянты (трентал, курантил, аспирин фраксипарин);
-средства, улучшающие кровоток в матке и плаценте (актовегин);
-витамины группы В, в том числе, фолиевая кислота;
-антиоксиданты (витамин Е, аскорбиновая кислота, глютаминовая кислота);
-мембранстабилизаторы (липостабил, эссенциале форте, липофундин, эйконол).
Также не стоит забывать о достаточном сне, отдыхе в дневные часы, релаксе, позитиве и хорошем настроении!
ФПН при беременности – причины и лечебная тактика
От нормального функционирования плаценты зависит рост и развитие плода. ФПН при беременности может стать причиной серьезных проблем в процессе вынашивания ребенка, поэтому необходимо выполнять рекомендации врача и следить за внутриутробным состоянием малыша.
Рост и развитие малыша зависит от работы плаценты
ФПН при беременности – что это такое
Фето-плацентарная недостаточность (ФПН) – это нарушение кровообращения между мамой и малышом: любые нарушения функций плаценты будут отражаться на развитии плода. ФПН при беременности является одной из причин для следующих осложнений и патологических состояний:
- Гипоксия плода (хронический недостаток кислорода);
- Гипотрофия ребенка (проблемы с поступлением питательных веществ, нарушающие процессы роста плода);
- Задержка внутриутробного развития (малый рост и вес малыша);
- Формирование фетопатий (приобретенных внутриутробно пороков и аномалий);
- Травматизация в родах (внутриутробные проблемы создают условия для родовых травм у ребенка);
- Гибель от асфиксии (20% всех случаев перинатальной смертности обусловлены ФПН при беременности).
Через плаценту плод получает все необходимое для оптимального роста и развития, поэтому любые изменения и нарушения функционирования плодного места становятся основным фактором патологии у малыша.
Виды плацентарной недостаточности
После зачатия сначала формируется хорион, а затем в 16 недель появляется плацента. ФПН при беременности в зависимости от срока разделяется на 2 варианта:
- Первичная (до 16 недель);
- Вторичная (2-3 триместр).
Гораздо хуже для ребенка первичный вариант, когда внутриутробные нарушения и страдание плода начинается с ранних сроков беременности. Большое прогностическое значение имеет разделение плацентарной недостаточности по быстроте развития патологии. Выделяют:
- острую ФПН (внезапное и выраженное нарушение кровотока);
- хронический процесс (постепенные и медленные изменения).
В первом случае для ребенка риск внутриутробной гибели значительно выше, во втором – есть время для включения приспособительных механизмов, обеспечивающих жизнедеятельность плода. Кроме этого, ФПН при беременности может быть:
- Компенсированная;
- Субкомпенсированная;
- Декомпенсированная.
В каждом конкретном случае надо выяснить причину патологического состояния, чтобы обеспечить нормальные условия для роста и развития малыша.
Причины ФПН при беременности
Факторов, влияющих на плодово-плацентарный кровоток, очень много. ФПН при беременности возникает на фоне следующих причин:
- Гестоз любой степени тяжести;
- Угроза преждевременного прекращения беременности;
- Предлежание плаценты;
- Внутриутробное инфицирование;
- Многоплодие;
- Заболевания матки (миома, эндометриоз);
- Пороки детородных органов;
- Тромбофилия;
- Наследственно обусловленные болезни;
- Эндокринные нарушения, имеющиеся до беременности;
- Общие заболевания, влияющие на работу печени, почек, сердца и сосудов;
- Вредные привычки беременной женщины (курение, употребление алкоголя);
- Тяжелый физический труд;
- Хронический и острый стресс у будущей мамы.
Если у беременной женщины в прошлом были случаи внутриутробной гибели плода или рождение маловесных гипотрофичных детей, то следует ожидать возникновение плацентарных проблем во время вынашивания плода.
Оценка состояния плода в каждом триместре необходима для выявления ФПН при беременности
Критерии постановки диагноза
Вовремя выявленная ФПН во время беременности поможет предотвратить печальный исход вынашивания. В 1 триместре важно обращать внимание на следующие прогностически неблагоприятные факторы:
- низкое прикрепление эмбриона (чем ближе к шейке матки, тем хуже);
- несоответствие размера плода сроку беременности;
- наличие УЗ признаков угрозы выкидыша;
- нечеткие контуры эмбриона при ультразвуковом сканировании.
Во второй половине беременности необходимо оценивать следующие факторы:
- количество околоплодных вод (маловодие, многоводие);
- отеки и повышение артериального давления (гестоз);
- нарушение двигательной активности плода;
- месторасположение плаценты (низкая плацентация, краевое или полное предлежание);
- толщина и степень зрелости плаценты;
- варикозная болезнь ног и малого таза;
- наличие нарушения кровотока при проведении допплерометрии;
- несовпадение УЗ и клинического срока беременности.
Все индивидуально – хроническая ФПН приводит к рождению здорового, но маловесного ребенка, а острая ситуация заставляет врача выполнить кесарево сечения для спасения жизни малыша.
Лечебная тактика
Выявив изменения в плаценте с помощью УЗИ, врач назначит лечение. При отсутствии риска для жизни ребенка, можно проводить длительные куры лекарственной терапии, регулярно выполняя допплерометрию и кардиотокографию (КТГ). Основная задача врача – довести срок вынашивания плода до 32 недель и более. При возникновении угрозы для жизни малыша надо в максимально короткие сроки сделать кесарево сечение, чтобы спасти жизнь новорожденного. Плацентарные нарушения при беременности – это реальный риск для здоровья и жизни внутриутробно развивающегося ребенка: при обнаружении серьезных проблем с плодово-плацентарным кровообращением и отсутствии эффекта от лечения, надо пытаться сохранить жизнь малыша вне зависимости от срока вынашивания.
Когда нужна госпитализация беременной
Бывают некоторые состояния и осложнения беременности, когда врач настаивает на госпитализации беременной в стационар. Что надо знать, если предстоит отправиться в роддом или больницу и в каких ситуациях это действительно необходимо?
Елена Трифонова
Врач акушер-гинеколог, канд. мед. наук, г. Москва
Госпитализация беременной может быть плановой и экстренной.
При плановой госпитализации беременной врач женской консультации выписывает направление в больницу или родильный дом. С этим направлением беременная женщина сама идет в приемное отделение стационара. Если семейные и другие обстоятельства не позволяют лечь беременной в больницу сразу, то несколько дней вполне можно подождать. Ведь в случае плановой госпитализации беременной непосредственной угрозы для жизни женщины и ребенка нет, а общее состояние обоих не вызывает опасений. Речь о плановой госпитализации беременной идет при неэффективности проводимого лечения, при обострении имеющихся хронических заболеваний и некоторых других болезнях, требующих постоянного наблюдения врачей.
Экстренная госпитализация беременной необходима при осложнениях, требующих срочного врачебного вмешательства. В этом случае отказ от немедленного обращения в стационар может угрожать течению беременности, а иногда и жизни будущей мамы и малыша. В последнем случае направления лечащего доктора, конечно, не требуется. Женщина госпитализируется экстренно бригадой «скорой помощи», которую она может вызвать сама или врач женской консультации, если на очередном плановом приеме он выявил отклонения, требующие срочного лечения. Также женщина может самостоятельно обратиться в приемный покой родильного дома или больницы для беременных.

Какие же осложнения требуют госпитализации беременной?
1. Ранний токсикоз
При раннем токсикозе, когда рвота повторяется более 10 раз в сутки, может возникнуть обезвоживание организма будущей мамы и нарушение обмена веществ. В таком случае требуется госпитализация беременной в больницу, в гинекологический стационар и проводится внутривенное вливание питательных растворов и жидкости.
2. Истмико-цервикальная недостаточность
Истмико-цервикальная недостаточность (ИЦН) – это несостоятельность перешейка и шейки матки. При этом состоянии она сглаживается и приоткрывается, что может привести к самопроизвольному выкидышу. В норме шейка матки выполняет роль мышечного кольца, которое удерживает плод и не дает ему раньше времени покинуть полость матки. По мере развития беременности плода растет и увеличивается количество околоплодных вод. Все это приводит к повышению внутриматочного давления. При ИЦН шейка матки не справляется с такой нагрузкой. Оболочки плодного пузыря начинают выпячиваться в канал шейки матки, инфицируются микробами, что может привести к их преждевременному разрыву. При таком развитии событий беременность прерывается раньше положенного срока. Чаще всего это происходит во втором триместре беременности (после 12 недель).
Специфических симптомов истмико-цервикальной недостаточности нет. Это объясняется тем, что раскрытие шейки, которое происходит при этом состоянии, для женщины безболезненно и кровотечения или каких-то необычных выделений при этом обычно не наблюдается. Беременная женщина может ощущать тяжесть внизу живота или в поясничной области. Однако чаще всего будущую маму ничего не беспокоит. В этих случаях беременной требуется госпитализация и хирургическое вмешательство, которое заключается в зашивании шейки матки. Наложение швов на шейку матки обычно проводится с 13 до 27 недели беременности. После наложения швов женщину несколько дней наблюдают в стационаре.

3. Преждевременный разрыв плодных оболочек
При нормальном течении родов разрыв плодного пузыря и излитие околоплодных вод должно происходить в первом периоде родовой деятельности при открытии шейки матки на 7 см. Если пузырь разорвался до начала регулярных схваток, это называется преждевременным излитием околоплодных вод.
Возможны два варианта разрыва плодного пузыря до родов. В первом случае плодные оболочки рвутся в нижней его части, и воды изливаются одномоментно в большом количестве.
Во втором случае разрыв пузыря происходит высоко, и воды отходят не массивно, а подтекают буквально по каплям. В таких ситуациях беременная женщина может и не заметить выделения амниотической жидкости.
В случаях подозрения на подтекание околоплодных вод проводится ряд тестов с целью выявления клеток амниотической жидкости во влагалищном содержимом. Если анализы подтверждают разрыв плодных оболочек, требуется срочная госпитализация в стационар для решения вопроса о дальнейшей тактике лечения. Несвоевременная госпитализация беременной может привести к инфицированию плода и его гибели.
4. Отслойка плаценты
Это отделение плаценты от стенки матки во время беременности. Если отслойка плаценты произошла на небольшом ее участке, то при своевременном лечении этот процесс можно приостановить и тогда состоянию малыша ничего угрожать не будет.
В случае, когда процесс отслойки продолжается, развивается острая плацентарная недостаточность, характеризующаяся стремительным ухудшением плацентарного кровотока. А это значит, что малышу будет не хватать кислорода и питательных веществ и его состояние может резко ухудшиться. Понятно, что это состояние требует экстренного вмешательства врачей.
В случае развития острой плацентарной недостаточности необходимо максимально быстро провести операцию кесарева сечения для сохранения жизни малыша и мамы.
5. Хроническая фетоплацентарная недостаточность

При данной патологии нарушается маточно-плацентарный и плодово-плацентарный кровотоки. Это приводит к тому, что к плоду поступает меньше кислорода и питательных веществ, что вызывает задержку его роста и развития. Специфических способов лечения фетоплацентарной недостаточности в настоящее время не существует, поскольку нет лекарственных препаратов, которые избирательно улучшают маточно-плацентарный кровоток. Если врач выявляет начальные нарушения поступления кислорода к малышу, беременной требуется госпитализация, чтобы в условиях стационара проводить лечение, направленное на увеличение притока крови и кислорода через плаценту. Поскольку состояние малыша может резко ухудшиться, то необходимо часто проверять, как он себя чувствует, проводя доплерометрию и кардиотокографию, а поэтому лучше, если будущая мама будет находиться в стационаре под наблюдением врачей.
6. Гестоз
Это грозное осложнение второй половины беременности, при котором нарушается работа жизненно важных органов. Проявляется оно отеками, появлением белка в моче и повышением артериального давления. Однако степень выраженности этих признаков может быть разной. Возможно сочетание двух симптомов из трех классических. Преэклампсия – критическое, но обратимое состояние, предшествующее самой тяжелой форме гестоза – эклампсии, когда происходит поражение головного мозга. Преэклампсия – очень опасное состояние повышенной судорожной готовности организма, когда любой раздражитель (громкий звук, яркий свет, боль, влагалищное исследование) могут спровоцировать судорожный припадок со всеми возможными неблагоприятными последствиями для мамы и плода. Единственным методом лечения тяжелых форм гестоза является родоразрешение и удаление плаценты. К нему прибегают в интересах сохранения здоровья будущей мамы и жизни плода. Способ родоразрешения зависит от жизнеспособности и зрелости плода, готовности организма беременной женщины к родам. При повышении артериального давления более 140/90 мм рт. ст. и появлении белка в моче необходима госпитализация беременной в стационар.
7. Гемолитическая болезнь плода при резус-конфликте
При несовместимости крови мамы и плода по резус-фактору (у мамы отрицательный показатель, а у ребенка положительный) и при переносе клеток крови плода через плаценту в материнский кровоток в период беременности может развиться гемолитическая болезнь ребенка. Проникшие в кровоток женщины клетки плода вызывают реакцию иммунной системы, а выработавшиеся антитела (белки) проникают снова в кровоток малыша, вызывая разрушение красных кровяных телец (эритроцитов). Госпитализация в данном случае обеспечивает динамическое наблюдение за плодом – врачи контролируют кровоток в сосудах его головного мозга. В тяжелых случаях проводят обменное переливание крови малышу внутриутробно.
8. Угрожающие преждевременные роды

Преждевременными считаются роды, произошедшие с 22 до 37 недель беременности. При появлении регулярных схваткообразных болей внизу живота или длительном болезненном напряжении матки беременной женщине стоит безотлагательно обратиться к врачу. Только во время осмотра доктор сможет выявить признаки угрозы преждевременных родов или их начала. В этих случаях госпитализация в стационар необходима. С помощью специальных лекарственных средств врачи могут остановить начавшиеся роды, ввести специальные препараты для ускорения созревания легких плода, тщательно контролируют состояние малыша.
Госпитализация беременной: необходимые вещи в стационар
Экстренная госпитализация беременной всегда предполагает минимум времени на сборы. Поэтому самым важным пунктом вашего списка является наличие документов, особенно когда непредвиденная ситуация, требующая срочной врачебной помощи, возникла вне дома. В связи с этим рекомендуется все необходимые бумаги хранить в одном месте и всегда иметь их при себе, выходя на улицу. Если такая ситуация возникла дома, то до приезда «скорой помощи» есть немного времени, чтобы положить в сумку зубную щетку, мыло, большое полотенце, сменную обувь, ночную сорочку и халат. Все остальное позже вам может привезти кто-то из родственников.
Если речь идет о плановой госпитализации беременной, то понятно, что вы сможете обдуманно собрать сумку со всем необходимым.
Вам понадобится удобная сменная одежда — халат или легкий спортивный комплект, 1–2 ночных сорочки или хлопковые футболки, нижнее белье, носки, тапочки, которые можно обработать, шлепанцы для душа.

Из предметов гигиены не забудьте зубную щетку и пасту, полотенце, рулон туалетной бумаги, бумажные или влажные салфетки, мыло, шампунь, мочалку, а также дезодорант и расческу. Лучше также взять свою чашку, ложку, тарелку, питьевую воду.
Как надолго придется беременной лечь в больницу?
Тут все зависит от конкретной ситуации, некоторые заболевания требуют длительного нахождения под постоянным наблюдением врачей. Естественно, при желании, а чаще при непонимании происходящего, можно отказаться от госпитализации. Но стоит понимать, что в этой ситуации всю ответственность за свое состояние и состояние своего будущего ребенка беременная женщина берет на себя и последствия этого могут быть весьма плачевными. Поэтому не нужно бояться пребывания в стационаре и, если врач настаивает на госпитализации, лучше прислушаться к рекомендациям специалиста и лечь в больницу. Ведь часто именно благодаря стационарному лечению удается нормализовать многие опасные состояния и благополучно выносить и родить здорового малыша.
Какие документы нужны для госпитализации беременной?
Собираясь на стационарное лечение, необходимо взять с собой документы:
- паспорт;
- медицинский полис;
- обменную карту;
- выписки и заключения предыдущих госпитализаций, если они были;
- результаты ультразвуковых исследований.
Под контролем
Показанием для госпитализации беременной женщины в стационар могут быть некоторые заболевания плода, например, болезни сердца – аритмия, брадикардия, тенденция к преждевременному закрытию овального окна сердца. В стационаре по назначению детского кардиолога проводят внутривенное введение необходимых лекарственных препаратов и осуществляют контроль за работой сердечка малыша.
Также врач может предложить будущей маме лечь в больницу, если у нее есть такие хронические заболевания, как сахарный диабет, гипертония, болезни сердца. Чаще всего госпитализация проводится при ухудшении течения хронического заболевания. Однако в ряде случаев может потребоваться планово лечь в больницу в определенные сроки беременности, чаще всего для коррекции проводимой терапии, например при сахарном диабете у будущей мамы.
Я больницы не боюсь!
Если вам предстоит госпитализация, очень важно правильно психологически настроиться на пребывание в стационаре. Конечно же, не стоит расстраиваться и переживать, а тем более плакать. Во-первых, это бессмысленно, а во-вторых, может усугубить возникшие нарушения в течении беременности. Стоит настроиться на позитивный лад. Находясь в больнице, можно отдохнуть и выспаться, прочитать много интересных книг, познакомиться с другими беременными женщинами, а возможно, даже найти подруг. И, конечно, важно помнить, что все это делается ради того, чтобы ваша беременность протекала благополучно и малыш родился крепким и здоровым.






