Оценка неврологического статуса в условиях скорой помощи
 По данным Национального НИИ общественного здоровья РАМН среди причин госпитализации взрослого населения по направлению скорой медицинской помощи на первом месте стоят болезни системы кровообращения, в структуре которых цереброваскулярные заболевания занимают второе место после ишемической болезни сердца.
По данным Национального НИИ общественного здоровья РАМН среди причин госпитализации взрослого населения по направлению скорой медицинской помощи на первом месте стоят болезни системы кровообращения, в структуре которых цереброваскулярные заболевания занимают второе место после ишемической болезни сердца.
Острые нарушения мозгового кровообращения (ОНМК) являются центральной проблемой современной неврологии. Те пациенты, которые при первых признаках инсульта обращаются за медицинской помощью на СМП, имеют реальный шанс получить современное лечение своевременно.
Это положение определяет первостепенную задачу бригады скорой медицинской помощи — правильная диагностика ОНМК на догоспитальном этапе.
Учитывая специфику работы выездных бригад (лимит времени, отсутствие дополнительных методов исследования) единственным доступным способом оценки состояния головного мозга является неврологический осмотр.
Цель неврологического обследования — получение ответа на единственный вопрос: есть ли поражение центральной нервной системы? Фундаментом для постановки правильного диагноза, кроме данных анамнеза, является последовательное изучение неврологического статуса, а единственным способом обосновать его — регистрация всей полученной информации в карте вызова СМП.
В авторитетном международном журнале Stroke предложен простой тест для догоспитальной экспресс диагностики инсульта — FAST. Это аббревиатура расшифровывается как Face-Arm-Speech-Time, или в переводе с английского «лицо — рука — речь — время» по названию оцениваемых критериев. По данным авторов этот тест способен выявить инсульт в 79–83% случаев.
Всё это диктует необходимость разработки и внедрения в повседневную практику работы СМП четкого алгоритма оценки и описания неврологического статуса у пациентов не только с острой цереброваскулярной патологией, но и с поражением ЦНС другой этиологии (черепно-мозговая травма, нейроинфекция, токсические поражения головного мозга).
Для экспресс-оценки неврологического статуса и уверенном суждении о наличии или отсутствии повреждения центральной нервной системы на ДГЭ необходимо и достаточно провести краткий неврологический осмотр по предложенному плану.
Алгоритм оценки неврологического статуса
ОНМК диагностируют при внезапном появлении очаговой, общемозговой и менингеальной неврологической симптоматики.
К общемозговой симптоматике относятся: нарушения сознания, головная боль, тошнота, рвота, головокружение, судороги.
Для количественной оценки сознания наиболее часто используется шкала ком Глазго. Для этого проводится балльная оценка по трем критериям (открывание глаз, спонтанная речь и движения), и по сумме баллов определяется уровень нарушения сознания (15 — ясное сознание, 13–14 — оглушение, 9–12 — сопор, 3–8 — кома).
Головная боль наиболее характерна для геморрагических форм инсульта, как правило, одновременно с ней возникают тошнота, рвота, светобоязнь, очаговая неврологическая симптоматика. Вслед за ней обычно возникают угнетение сознания, рвота, грубые неврологические нарушения.
При субарахноидальном кровоизлиянии головная боль очень интенсивная, необычная по своему характеру, возникает внезапно. Больные характеризуют ее как «ощущение сильного удара в голову» или «растекание горячей жидкости по голове». Через 3–12 часов после начала заболевания у большинства больных появляются менингеальные знаки.
Судороги (тонические, тонико-клонические, генерализованные или фокальные) иногда наблюдаются в начале инсульта (в первую очередь — геморрагического).
Тошнота и рвота относительно частый симптом поражения головного мозга. При любых заболеваниях тошнота и рвота появляются, как правило, не самостоятельно, а в сочетании с другими симптомами, что облегчает дифференциальную диагностику. Характерной особенностью «мозговой» рвоты является отсутствие связи с приемом пищи, рвота не приносит облегчения и может не сопровождаться тошнотой.
Головокружение может проявляться иллюзией движения собственного тела или предметов в пространстве (истинное, системное головокружение) или ощущением «дурноты», легкости в голове (несистемное головокружение).
Очаговые неврологические симптомы
Очаговые неврологические симптомы проявляются возникновением следующих нарушений: двигательных (парезы, параличи); речевых (афазия, дизартрия); чувствительных (гипестезия); координаторных (атаксия, абазия, астазия); зрительных (амавроз, гемианопсии, скотомы); высших психических функций и памяти (фиксационная или транзиторная глобальная амнезия, дезориентированность во времени).
Для выявления очаговой неврологической симптоматики на догоспитальном этапе необходимо, прежде всего, использовать алгоритм FAST-теста, а при невозможности его проведения или получении неубедительных результатов обязательно дополнять оценкой других составляющих неврологического статуса.
FAST-тест состоит из четырех элементов.
- Face (лицо) — просят пациента улыбнуться или показать зубы. При инсульте происходит заметная асимметрия лица — угол рта с одной стороны опущен.
- Arm (рука) — просят пациента поднять и удерживать обе руки на 90° в положении сидя и на 45° в положении лежа. При инсульте одна из рук опускается.
- Speech (речь) — просят пациента сказать простую фразу. При инсульте не получается четко выговорить слова, либо речь отсутствует.
- Time (время) — чем раньше будет оказана помощь, тем больше шансов на восстановление.
Фундаментом для постановки правильного диагноза ОНМК является последовательное изучение неврологического статуса.
Речевые нарушения: дизартрия — расстройство артикуляции, при котором пациент нечетко произносит слова. При этом у человека возникает ощущение, что у него как бы «каша во рту».
Афазия — нарушение, при котором утрачивается возможность пользоваться словами для общения с окружающими при сохраненной функции артикуляционного аппарата и слуха. Наиболее часто встречаются сенсорная (непонимание обращенной речи), моторная (невозможность говорить при сохраненном понимании обращенной речи) и сенсомоторная афазия (непонимание обращенной речи и невозможность говорить).
Из зрительных нарушений при инсульте возможно появление различных видов гемианопсии. Гемианопсия — это частичное выпадение одной половины поля зрения. Иногда (при поражении затылочной доли) гемианопсия может быть единственным симптомом ОНМК.
Ориентировочно гемианопсию можно подтвердить пробой с делением полотенца. Врач располагается напротив больного и горизонтально натягивает полотенце (бинт) длиной около 80 см двумя руками. Больной фиксирует свой взгляд в одной точке и показывает, где он видит середину полотенца. На стороне гемианопсии остается более длинный конец полотенца.
Зрачки: обращают внимание на ширину и симметричность зрачков, их реакцию на свет. Разная величина зрачков (анизокория) является грозным симптомом, возникающим, как правило, при поражении ствола головного мозга.
Глазодвигательные нарушения: оценивают положение глазных яблок и объем их движений. Просят больного следить глазами, не поворачивая голову, за движущимся в горизонтальной и вертикальной плоскости предметом.
При инсульте могут наблюдаться следующие глазодвигательные нарушения: парез взора — ограничение объема движения глазных яблок в горизонтальной или вертикальной плоскости; девиация глазных яблок — насильственный поворот глазных яблок в сторону; нистагм — непроизвольные ритмичные, колебательные движения глаз; диплопия — двоение видимых предметов.
Симметричность лица: обращают внимание на симметричность лобных складок, глазных щелей, носогубных складок, углов рта. Просят пациента наморщить лоб, нахмурить брови, зажмурить глаза, показать зубы (улыбнуться).
Возможны два варианта пареза мимических мышц — центральный и периферический. При ОНМК развивается центральный парез на стороне, противоположной очагу, при котором поражается только нижняя группа мышц. При этом наблюдается только сглаженность носогубной складки и опущение угла рта (у пациентов с нарушенным сознанием щека «парусит»).
 Парез мимических мышц: а — центральный, б — периферический
Парез мимических мышц: а — центральный, б — периферический
В случае периферического пареза поражаются верхняя и нижняя группы мышц. При этом кроме сглаженности носогубной складки и опущения угла рта наблюдаются сглаженность складок лба, неполное смыкание век (лагофтальм), глазное яблоко отходит кверху (феномен Белла), возможно слезотечение.
Если у пациента имеется периферический парез мимических мышц и отсутствует другая неврологическая симптоматика (гемипарез), то более вероятен диагноз нейропатия лицевого нерва, а не инсульт.
Девиация языка: просят пациента показать язык. Обращают внимание на отклонения его от средней линии (девиация языка). При инсультах может происходить отклонение языка в сторону противоположную очагу.
Глотание и фонация: при поражении ствола головного мозга может возникнуть так называемый бульбарный синдром, который включает в себя: расстройство глотания (дисфагия); утрату звучности голоса (афония); носовой оттенок голоса (назолалия); нарушение членораздельности произношения звуков (дизартрия).
Двигательные нарушения (парезы): пробы на скрытый парез проводятся при выключении контроля зрения. Верхняя проба Барре — просят больного вытянуть вперед руки ладонями вверх и с закрытыми глазами удерживать их 10 секунд. Конечность на стороне пареза опускается или сгибается в суставах, а кисть начинает поворачиваться ладонью вниз (переходит в положение пронации).
Нижняя проба Барре — пациента, лежащего на спине, просят поднять обе ноги на 30 градусов и удержать их в таком состоянии в течение 5 секунд. Нога на стороне пареза начнет опускаться. Необходимо отличать слабость одной ноги от общей слабости и неспособности удерживать ноги в принципе.
У пациентов с нарушенным сознанием парез можно выявить следующим образом: поднять руки над постелью и одновременно отпустить. Паретичная рука падает резче, чем здоровая.
Необходимо обратить внимание на форму бедер и положение стоп: на стороне пареза бедро кажется более распластанным, а стопа ротирована кнаружи больше, чем на здоровой стороне. Если поднять ноги за стопы, то паретичная нога прогибается в коленном суставе сильнее, чем здоровая.
Патологические рефлексы: для диагностики ОНМК на догоспитальном этапе достаточно проверить наиболее часто встречающийся рефлекс Бабинского. Он проявляется медленным разгибанием большого пальца стопы с веерообразным расхождением остальных пальцев, иногда со сгибанием ноги в голеностопном, коленном, тазобедренном суставах, в ответ на штриховое раздражение наружного края подошвы.
Нарушения чувствительности: на догоспитальном этапе достаточно оценить болевую чувствительность. Для этого наносят уколы на симметричные участки тела справа и слева, выясняя, одинаково или нет их ощущает пациент.
Уколы не должны быть слишком частыми и сильными, нужно стараться наносить их с одинаковой силой. При ОНМК чаще всего встречается гемигипестезия (снижение чувствительности в одной половине тела).
Нарушения координации: расстройство координации произвольных движений при сохраненной мышечной силе носит название атаксия.
Атаксию исследуют с помощью координационных проб (например, пальценосовой), при выполнении которых можно выявить мимопопадание и интенционный тремор (дрожание руки при приближении к цели). Также возможна походка на широком основании (широко расставив ноги), замедленная скандированная (разорванная на слоги) речь.
Менингеальный синдром
Менингеальный синдром — это симптомокомплекс, возникающий при раздражении мозговых оболочек. Он характеризуется интенсивной головной болью, нередко тошнотой, рвотой, общей гиперестезией, менингеальными знаками.
Менингеальные знаки могут появляться одновременно с общемозговой и очаговой неврологической симптоматикой, а при субарахноидальных кровоизлияниях могут выступать в качестве единственного клинического проявления болезни.
К ним относятся следующие симптомы.
Ригидность затылочных мышц. Попытка пассивно пригнуть голову к груди выявляет напряжение затылочных мышц и при этом оказывается невозможным приближение подбородка пациента к грудине.
Симптом Кернига — невозможность полностью разогнуть в коленном суставе ногу, предварительно согнутую под прямым углом в тазобедренном и коленном суставах.
Верхний симптом Брудзинского — при попытке согнуть голову лежащего на спине больного ноги его непроизвольно сгибаются в тазобедренных и коленных суставах, подтягиваясь к животу (проверяется одновременно с ригидностью затылочных мышц).
Нижний симптом Брудзинского — при пассивном сгибании одной ноги в тазобедренном суставе и разгибании её в коленном суставе происходит непроизвольное сгибание другой ноги.
Безусловно, данный алгоритм значительно упрощает истинную картину заболевания за счет потери ряда деталей, однако он практичен и может быть использован для применения бригадами СМП в повседневной практике, поскольку позволяет при экономном расходовании времени провести экспресс-оценку всех неврологических симптомов, появление которых возможно при ОНМК.
В зависимости от основных жалоб пациента наиболее важные данные о наличии или отсутствии тех или иных характерных симптомов должны быть внесены в карту вызова СМП.
Проведение экспресс-оценки неврологического статуса по предложенному алгоритму позволяет с высокой долей уверенности судить о наличии или отсутствии повреждения центральной нервной системы.

М. А. Милосердов, Д. С. Скоротецкий, Н. Н. Маслова
Неврологический статус — пример написания истории болезни по неврологии
 Неврологический статус – это один из методов мониторинга нервной системы, а его исследование, описание и оценка необходимы в медицине, и объясняется это требованием обследования головного мозга и ЦНС в неврологическом и реанимационном отделении с целью постановки диагноза и определения способа и действенности проводимого лечения.
Неврологический статус – это один из методов мониторинга нервной системы, а его исследование, описание и оценка необходимы в медицине, и объясняется это требованием обследования головного мозга и ЦНС в неврологическом и реанимационном отделении с целью постановки диагноза и определения способа и действенности проводимого лечения.
Еще одной причиной необходимости в оценке неврологического статуса является то, что конечной целью любых лечебных мероприятий является не достижение нормальных показателей ВЧД и ЦПД, концентрации кислорода и метаболитов, а повышение функциональных характеристик центральной нервной системы и сам итог заболевания.
Лишь показатель неврологического обследования способен быть достоверной информацией для перфузии (метод исследования прохождения крови в ткани мозга) и для оксигенации (выявление количественных и качественных характеристик кислорода в мозговой материи, требуется для больных, переживших кровоизлияние и др.).
Для конкретных больных оценка нейромониторинга требуется для определения таких показателей:
- критическое показание внутричерепного давления;
- показания к экстренному лечению гематомы, выявленной на томографии.
К основе правильного лечения больного лежит комплексное обследование, в том числе и выявление неврологического статуса, с последующей его оценкой.
Пример оформления истории болезни по неврологии
Как исследуется и оформляется неврологический статус — пример написания и оценки состояния больного.
Пункт первый — паспортные данные
Паспортные данные больного — Ф.И.О, возраст, сем. положение, образование, дата поступления в больницу.
Пункт второй — общая симптоматика и анамнез
- онемение правой кисти;
- движение лучезапястного сустава и всей кисти нарушено;
- чувствительность до 1/3 предплечья отсутствует;
- кисть «свинцовая», больному трудно ее поднимать.
Анамнез — больной уснул в состоянии алкогольного опьянения, после пробуждения обнаружил вышеуказанные признаки.
Пункт третий — общемозговые симптомы

- степень угнетения сознания — поверхностная;
- внимание потеряно, затруднена концентрация, но ориентация в пространстве сохранена;
- головные боли отсутствуют;
- тошноты и рвоты не наблюдалось;
- судорожных припадков не предвидится;
- менингеальных симптомов не наблюдается.

Пункт четвертый — очаговые симптомы
Черепномозговые нервы реагируют следующим образом.
I. n. olfactorius — обоняние сохранено, галлюцинаций нет. II. n. opticus — зрительные показания в норме.
III. n. oculomotorius, IV trochlearis, VI n. abduccens:
- произвольных движений глаз не наблюдается, размер зрачков соответствует освещению;
- птоз верхнего века, косоглазие, разная ширина зрачков отсутствуют;
- содружественные движения глаз без отклонений;
- синдрома Бернара—Горнера не наблюдается;
- синдрома Арджила-Робертсона (неподвижности зрачков) также нет.
- лицевая чувствительность в норме, триггерная область не воспалена, без боли;
- атрофии жевательных мышц не выявлено;
- роговичный рефлекс присутствует;
- рефлекс Бехтерева сохранен.
VII. n. facialis: Лицо пропорционально с двух сторон, нарушения вкусовых рецепторов не наблюдается, орбикулярные реакции сохранены.
VIII. n.vestibulocohlearis:
- слух снижен в правом ухе, часто возникает шум в том же ухе;
- головокружения не выявлено, патологического нистагма нет;
- поза Ромберга – больной сохраняет равновесие.
IX, X. n.glossopharingeus, n. vagus:
- глотание не нарушено, произношение нормальное;
- при звукообразовании мягкое небо сохраняет подвижность;
- рефлексов орального автоматизма и его разновидностей у больного не выявлено;
- псевдобульбарного синдрома – нет, сухость во рту – отсутствует.
XI. n. accessorius:
- трапецевидная и кивательная мышцы в норме;
- пожимание плечами не изменено, мышечная сила сохранена;
- атрофии нет, фибрилляции не наблюдается.
XII. n. hypoglossus:
- координация действия органов речи нарушена из-за отсутствия зубов (передних) на нижней челюсти, атрофии нет, фибрилляция отсутствует;
- движение языковой мышцы сохранено в нормальной амплитуде.

Пункт пятый — оценка функций двигательного аппарата
При внешнем обследовании атрофии не найдено. Фибрилляция не наблюдается.
Объем активных движений конечностей:
- проявляется парез правой кисти;
- снижение мышечной силы (невозможно разогнуть кисть или наоборот согнуть, мелкая моторика пальцев отсутствует, трудно противопоставить большой палец).
Объем пассивных движений:
- отмечается гипотония;
- гипотрофия мышц правой кисти (лучевого сгибателя запястья, короткого сгибателя большого пальца кисти, m opponens pollicis, длинной ладонной мышцы, m. extensor carpi radialis, мышц разгибания пальцев и mm. extensor pollicis), что говорит о повреждении нервов кисти, а именно в зоне концентрации n. radialis и n.medianus.
Остальные параметры двигательного активности:
- четкость движений: устойчивость и статичность сохранены;
- ходьба: наличие хромоты (правая нога), из-за старого повреждения;
- скрининговый тест (пальценосовой) пройден успешно, пяточноколенная проба также в норме;
- имманентная направленность сознания на предмет отсутствует;

- дисметрического нарушения нет;
- адиадохокинеза не наблюдается;
- асинергия Бабинского отсутствует;
- гиперкинезов не найдено;
- мимическая деятельность в нормальном состоянии.
Пункт шестой — оценка чувствительной сферы
- наблюдается нарушение тактильного чувствительного аппарата на внешней стороне запястья, тыльной части первой, второй зон, латеральных областей трех пальцев, ладонной области кисти;
- мышечно-суставная чувствительность (глубокая чувствительность) в пальцах кисти сохранена.
Исследование сложных форм рецепций:
- способность узнавания предметов на ощупь сохранилась;
- топестезия не потеряна;
- штриховое чувство сохранено;
- обследование болевых точек не обнаружило отклонений;
- симптом Ласега — отрицателен.
Пункт седьмой — рефлексы
- сухожильные бицепса плеча не изменены;
- сухожильные трицепса плечевого не повреждены;
- надкостницевой р. лучевой кости сохранен;
- пателлярный — не изменено;
- ахиллова сухожилия — жив;
- болевые поверхностные рефлексы, брюшные всех видов и подошвенные – сохранены;
- стопный разгибательный рефлекс не наблюдается;
- Оппенгейма тыльного сгибания — нет;
- кистевого сгибательного рефлекса не обнаружено;
- рефлекторные сгибания пальцев (Тремнера) отсутствуют.
Пункт восьмой — оценка других систем и органов
Оценка иных функций:
- тазовые органы подчинены высшей нервной деятельности;

- афазии нет, речевая деятельность нарушена, так как отсутствуют передние зубы;
- араксиса и гнозиса нет;
- аграфических расстройств не наблюдается;
- больной способен к счету;
- функции памяти не изменены;
- интеллектуальный уровень не изменен;
- критические замечания к своему положению переносит адекватно;
- эмоциональное состояние — нормальное.
Пункт девятый — топическая диагностика
 Топическая диагностика пишется без учета данных компьютерной томографии и МРТ.
Топическая диагностика пишется без учета данных компьютерной томографии и МРТ.
Клиническим обследованием выявлены симптомы, которые свидетельствуют о легком периферийном парезе лучевого и срединного нервов (правая кисть).
Он проявляется в расстройстве двигательного и чувствительного аппарата (невозможность согнуть/разогнуть кисть, слабые пальцы, «обезьянья лапа», сопоставление большого пальца руки невозможно; болевая, тактильная, температурная чувствительности на внешней области кисти, тыльной поверхности 1, 2, латеральных зон трех пальцев частично утеряны).
Исследование неврологического статуса:
Неврологический статус при болезни Паркинсона
Заболевание Паркинсона — хроническое заболевание всей нервной системы, особенно часто ему подвержены пожилые люди. Основные  нарушения связаны с опорно-двигательным аппаратом.
нарушения связаны с опорно-двигательным аппаратом.
Первые проявления касаются зрительной системы: мидриаз, птоз, отсутствие прямой реакции на свет – соответствуют острой инфекционной этиологии, зачастую ей сопутствует двоение, которое в фазах постэнцефалитического паркинсонизма также наблюдаются, но более разнообразно.
Также присутствуют такие симптомы
- расстройство взора вверх присутствует;
- рефлекс Бехтерева – обострен;
- осложнение надбровного рефлекса;
- тестирование на падение головы — положительно;
- маятниковое качение конечностей уменьшено.
Если данных симптомов нет, то можно исключить вариант болезни Паркинсона у больного. Еще одним симптомом является проявление асимметрии лицевых мышц, легкие нарушения двигательных функций языка, глотательных мышц, нарушения.
Оценка неврологического статуса при инсульте
При составлении неврологического статуса при инсульте учитывают такие симптомы:
- снижение чувствительности мышц конечностей (рук, ног, лица), часто лишь по одной стороне тела;
- затруднение восприятия предметов, речи;
- внезапное ухудшение зрительных функций;
- головные боли;
- потеря координации в движениях;
- высокое артериальное давление – сигнализирует о кровоизлиянии в мозг (необходимо точное показание диастолического давления);
- гиперкератоз ногтевого ложа.
История болезни и анамнез
Получение сведений о пережитых ранее болезнях поможет врачам найти причины приступа. При условии, что симптомы проявляются со  временем, постепенно, то может быть тромбоз, а в случае, если болезнь прогрессирует в течение суток, инсульт определяется, как транзиторная ишемическая атака.
временем, постепенно, то может быть тромбоз, а в случае, если болезнь прогрессирует в течение суток, инсульт определяется, как транзиторная ишемическая атака.
Увеличенный размер селезенки, также сигнализирует об опасности приступа инсульта. Алкоголизм и сопутствующая увеличенная форма печени — то же самое. После инсульта, в результате падения, у больного, в большинстве случаев, обнаруживают перелом(ы) конечности(ей).
Самым важным фактором является наличие или отсутствие возможной черепно-мозговой травмы.
Люмбальная пункция (поясничный прокол) обязательна при подозрении на субарахноидальное кровоизлияние, показана для дифференциальной диагностики характера инсульта, при отсутствии стволовых расстройств.
Неврологический статус больного
Неврологический статус считается методом мониторинга нервной системы. Благодаря его исследованию можно сделать обширное описание здоровья человека в медицине. За счет такого способа проверяется работа головного мозга и центральной нервной системы. Эти действия помогут поставить диагноз и определить методы лечения. Еще одна причина проведения неврологического статуса и его оценки – конечная цель любых медицинских мероприятий. Данный метод актуален, если заболевание в результате приводит к нарушению показателей давления, концентрации кислорода в организме, а также если нервная центральная система начинает усиливать работу своих функций. Если необходимо провести перфузию, то показатель неврологического обследования будет решающим. Он даст ответ на то, следует ли проводить данную процедуру. Такая же ситуация касается оксигенации.
Для того чтобы провести оценку мониторинга, необходимо узнать показания внутричерепного давления, а также исследовать больного на наличие гематом, которые легко выявляются на томографии. Чтобы вылечить пациента, необходимо использовать комплексное лечение, в том числе получить данные о неврологическом статусе больного и его оценке.
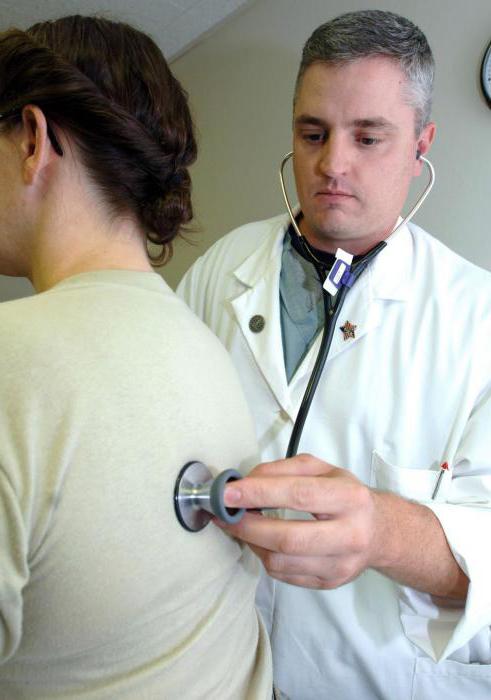
Для чего важно узнавать статус?
Многие задаются вопросом: “Для чего же необходимо определение статуса?”. Сначала врач при диагностике должен обратить внимание на поведение человека, его реакцию и в целом на состояние психики. Особенно если пациент имеет травмы или другие сложные заболевания. Также необходимо обязательно выяснить состояние работоспособности головного мозга. Именно от этого зависит дальнейшее лечение и проведение терапии. Только после того, как будет исследован неврологический статус человека, доктор может начинать терапию: назначать лекарства и так далее. Как правило, медикаменты необходимы для улучшения функциональности головного мозга, что позволяет быстро добиться положительного эффекта.
Нужно отметить: реакция зрачков на свет не всегда является показателем плохой работы мозга. На данный момент имеется особенная схема диагностики, которая позволяет быстро и без проблем оценить состояние главного органа. Статус можно узнать, обратившись в специальные медицинские центры. Далее рассмотрим, как он устанавливается и на какие моменты врач должен обращать внимание.

Первичный опрос
Как только пациент обращается к врачу, сразу же медик должен выяснить всю симптоматику и попытаться сопоставить ее с признаками неврологического статуса. Для начала доктор узнает данные пациента: имя, его фамилию, место работы. Далее выслушивает все жалобы. После этого врач выясняет, случались обмороки и имеет ли место эпилепсия.
Если же человек жалуется на головные боли, то врачу необходимо выяснить, какого они характера, как долго длятся, где локализуются. Для того чтобы понять причину такого симптома, придется провести максимально тщательное обследование. Если все-таки речь идет об описываемом статусе, то, как правило, врач выясняет локализацию болей и их причин, которые считаются стимуляторами.
Последним нюансом первичного осмотра является вопрос врача о том, состоял ли пациент на учете ранее, какими препаратами его лечили при различных заболеваниях и так далее. Полученное описание неврологического статуса также влияет на терапию при инфекционных болезнях, наследственных проблемах с нервной центральной системой.
Осмотр пациента
Для того чтобы правильно установить статус, врач должен не только узнать все симптомы пациента с его слов, но и дополнительно провести исследование. Для этого больного необходимо раздеть до нижнего белья. После врач должен оценить кожные покровы и их цветовой оттенок. Теперь нужно измерить температуру тела. Если есть рубцы или подобные образования, то следует отметить их наличие в карточке. Это позволит сделать правильную оценку неврологического статуса. Помимо этого рассматривая пациента, необходимо определить, к какому типу он относится: является астеником, гиперстеником или же нормостеником. Также имеет значение, какая у больного степень ожирения. Если он худощавый, то это тоже следует выделить.
Осталось провести лишь визуальный и пальпаторный осмотр головы. Врач должен отметить симметричность, форму черепа, а еще проверить на наличие ссадин. Также при проведении обследования головы доктору следует обратить внимание, имеются ли уплотнения или болезненные очаги. Височную артерию нужно обязательно прощупать дополнительно и оценить ее состояние. Далее осматриваются глазные яблоки, а также, какие имеются выделения из носа и ушей.

Осмотр шеи и позвоночника
Когда врач осматривает шею, то он обязательно должен обращать внимание на ее основное положение и то, насколько позвоночник подвижный. Сонная артерия, узлы и щитовидку исследуют при помощи пальпации. Для того чтобы осмотреть вены и сосуды, необходимо провести аускультацию. При этом проверяются затылочные мышцы на тонус, а также на наличие симптома Лермитта. Если все нормально, то продолжают осмотр дальше, пытаясь выяснить неврологический статус больного.
Врач переходит к исследованию грудной клетки и брюшной полости. Очень тщательно следует обследовать спинной хребет. Доктор должен дать оценку подвижности позвонков. Делается это благодаря совершению наклонов пациента в разные стороны. Еще это позволит определить, насколько напряжены мышцы спины и болезненно ли реагируют на движение. Точно так же проводится обследование и поясничных позвонков.
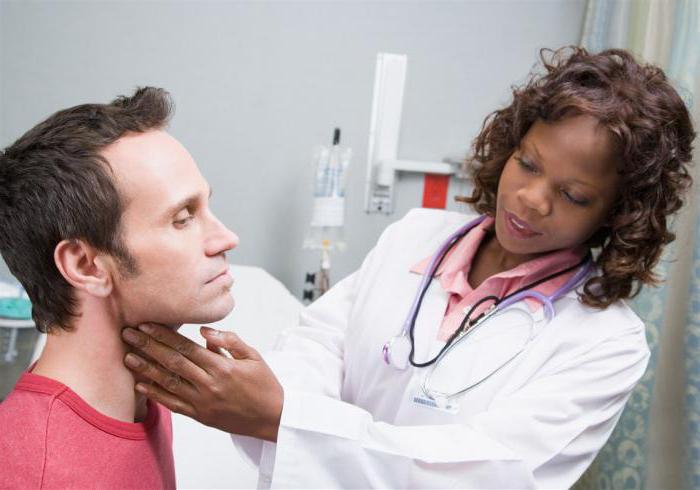
Мозговые функции и обследование работы черепных нервов
Далее речь пойдет об оценке мозговых функций. Для того чтобы осуществить написание неврологического статуса пациента, необходимо обязательно учитывать эти нюансы. Врач должен понимать, имеются ли патологии или же они отсутствуют. Для этого нужно дать оценку сознанию человека, его способности ориентироваться в местности. Проверяется то, насколько он внимателен и как у него развита память. Также выясняется способность больного идти на контакт, обращают внимание на состояние речи. Немаловажной является особенность вести и соблюдать последовательность. Также человек проверяется на наличие агнозии.
Конечно же, следует проанализировать функциональность черепных нервов. Всего их насчитывается 12 пар. Каждая из них выполняет свои функции. Например, чувствительные нервы отвечают за работу носоглотки, глаз, рта, кожи лица. Имеются и другие типы. Двигательные необходимы для функционирования глазных яблок, мышц лица, языка, гортани. Известна еще одна пара: смешанные нервы. Они отвечают за чувствительность и двигательные функции. Как правило, к таковым относят работу блуждающего, также языкоглоточного.
Сейчас разработаны особые тесты, которые позволяют быстро проверить, способны ли функционировать черепные нервы.

Оценка движения и рефлексов
Конечно же, доктору нужно обязательно оценить работу мышц. Он должен осмотреть голень, плечевой пояс, определить их тонус и процесс сокращения. Это даст понять, насколько развита мускулатура. Как правило, для подобных тестов разработаны специальные и особенные задачи. Они позволяют совершить исследование неврологического статуса по максимуму. Если необходимо проверить мышечную силу, то следует провести тест. Он заключается в способности человека пройтись на пятках или пальчиках по тонкой линии.
Обязательно нужно уделить время координации пациента. Чтобы определить этот показатель, а также узнать работоспособность моторной функции, необходимо обратить внимание на походку больного. Помимо этого используется также популярная диагностика: следует дотронуться пальцем до кончика носа с закрытыми глазами. Все действия делаются быстро. При этом, если наблюдается дрожание рук и начинается тремор или же пациент не попадает в цель, значит, фиксируется наличие каких-либо аномалий или отклонений. Врачу нужно выяснить причину.
Также должны быть оценены рефлексы. Они делятся на глубокие и регрессивные.

Оценка чувствительности
Еще одним важным восприятием считается сенсорное. Врач должен выяснить, имеются ли болевые ощущения, где они локализуются и насколько долго длятся. Следует узнать, какая симптоматика способствует появлению неприятных чувств, что позволит их ослабить, а также непосредственно устанавливаются причины возникновения всяческих ощущений. В этом может помочь история болезни. Неврологический статус вместе с ней будет выяснить намного проще. Также врач должен провести тест для понятия состояния чувствительности больного.
Рецепторы
Для того чтобы совершить тщательное обследование, необходимо понять работоспособность глубоких и поверхностных рецепторов. Помимо этого врач оценивает вегетативные функции, проводя опрос пациента. Он полностью основывается на его жалобах. Для того чтобы совершить глубокий анализ нервной системы, доктор делает особые исследования. Человек находится в положении сидя, и ему искусственно снижают артериальное давление. После этого необходимо проверить частоту сердечных сокращений, провести тесты с глубоким дыханием. Далее врач, как правило, берет пробу на реакцию и давление в глазном яблоке. Необходимо также прощупать кожу, определить состояние потливости. Нужно узнать, можно ли использовать йод при терапии. Если имеются проблемы с мочеиспусканием, то необходимо дополнительно исследовать живот. И если есть в этом нужда, то следует приступить к лечению болезни.
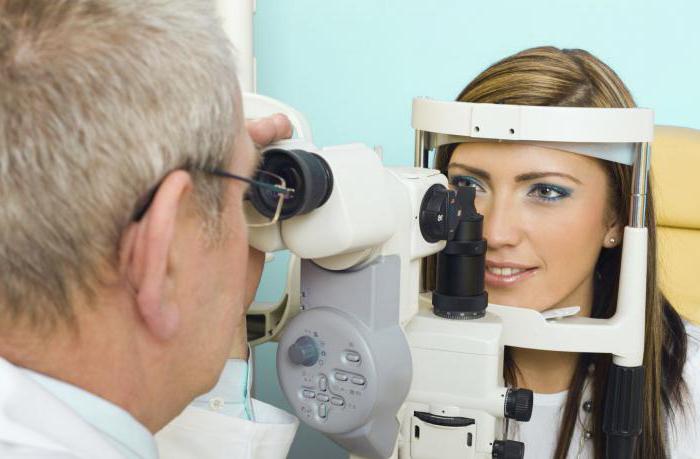
Неврологический статус при болезни Паркинсона
Речь идет о заболевании Паркинсона? Тогда необходимо обязательно узнать состояние неврологического статуса. Пример симптоматики указан ниже.
Что представляет собой данное заболевание? Оно считается хроническим и нарушает работу нервной системы. Чаще всего этой болезни подвержены пожилые люди. Нередко причиной данного недуга считаются проблемы с опорно-двигательным аппаратом.
Первые проявления или же симптоматика являются в целом обычными: речь идет о наличии птоза, мидриаза, отсутствии реакции на солнечные лучи или естественный яркий свет. Также в глазах может двоиться. Помимо этого, иногда присутствуют менее распространенные симптомы. Речь идет о расстройстве зрения, рефлексии Бехтерева, которой пациенты довольно сильно боятся. Можно заметить наличие движения конечностей по типу маятника. Оно имеет маленькую частоту. Еще дополнительная симптоматика заключается в асимметрии лицевых мышц, нарушении языковой функции и глотательных рефлексов.
Оценка статуса при инсульте
Если необходимо составить неврологический статус при инсульте, то нужно обязательно учитывать наличие подобных симптомов:
- Характерные головные боли.
- Ухудшение зрительных функций.
- Плохо выраженная координация.
- Наличие высокого артериального давления.
- Гиперкератоз ногтевого ложа.
- Снижение чувствительности конечностей, причем довольно часто это происходит лишь с одной частью тела.
- Человек может с трудом воспринимать окружающие его предметы и речь собеседника.
Оценка неврологического статуса
Неврологическое отделение для больных с нарушением мозгового кровообращения

Оценка неврологического статуса является ведущим средством нейромониторинга. Объясняется это двумя причинами. Первая – это то, что в большинстве реанимационных отделений динамический неврологический осмотр является единственным быстрым и доступным способом оценки состояния головного мозга и определения эффективности проводимой терапии. Вторая причина особого внимания к неврологическому осмотру заключается в том, что конечная цель любых лечебных мероприятий – не достижение тех или иных показателей внутричерепного давления и церебральное перфузионное давление, содержание кислорода и метаболитов, а улучшение функционального состояния головного мозга и исхода болезни.
Представлены основные симптомы и синдромы которые оценивает невролог при осмотре пациента.
Общемозговые симптомы
Норма: Сознание ясное – пациент контактен, полностью ориентирован в собственной личности, времени и месте, адекватен, выполняет все инструкции.
степень угнетения сознания (по классификации А. Н. Коновалова):
- оглушение (поверхностное, глубокое) – потеря внимания, затруднения концентрации, ответы на вопросы после их многократных повторений, быстрая истощаемость при беседе и др.
- сопор – открывание глаз при громком обращении или тормошении, болевой стимуляции; локализация источника тормошения (целенеправленная двигательная реакция) ;
- кома I – отсутствие открывания глаз в ответ на любые раздражители; нецеленаправленные двигательные реакции;
- кома II – отсутствие открывания глаз и двигательных реакций в ответ на любые раздражители;
- кома III – отсутствие открывания глаз и двигательных реакций в ответ на любые раздражители; атония мышц, арефлексия, отсутствие менингеального синдрома, нарушение функций дыхания и сердечно-сосудистой системы.
Ориентация в месте, времени, собственной личности. Доступность продуктивному речевому (вербальному) контакту.
Головная боль – локализация, характер, периодичность, сопутствующие симптомы, в какое время суток.
Несистемное головокружение – чувство проваливания, зыбкости, неустойчивости.
Системное головокружение – кажущиеся движения окружающих предметов или собственного тела.
Тошнота, рвота.
Менингеальные симптомы
Ригидность задних мышц шеи; симптом Кернига; симптом Брудзинского (верхний, средний, нижний).
Скуловой симптом Бехтерева; симптом Мондонези.
Фотофобия, фонофобия; головная боль; гиперестезия кожных покровов и слизистых.
Очаговые симптомы
Черепные нервы:
I пара (n. olfactorius). Обоняние не нарушено; гипосмия, аносмия (справа, слева) ; дизосмия, гиперосмия; обонятельные галлюцинации – есть, нет.
II пара (n. opticus). Острота зрения – не нарушена; амблиопия (снижение остроты зрения), амавроз (слепота) ; Поля зрения – не нарушены; скотома (выпадение участка поля зрения) ; гемианопсия: гомонимная (справа, слева), гетеронимная (битемпоральная, биназальная) ;
Зрительные галлюцинации – есть, нет.
III (n. oculomotorius) IV (n. trochlearis), VI (n. abducens). Произвольные движения глаз – в полном объеме, страбизм (косоглазие): сходящееся, расходящееся, по вертикали.
Зрачки OD > Развернуть описание
Исследование проводится в отделении:
Неврологическое отделение для больных с нарушением мозгового кровообращения
Неотложная помощь для пациентов с острым нарушением мозгового кровообращения (инсульт). Неотложное интенсивное лечение, постоянное наблюдение и тщательный уход.
неврологический статус
Первый МГМУ им. И.М. Сеченова
студент 4 курса 75группы
Д-потока лечебного факультета
Возраст: 77 года
Место жительства: Москва
Кем направлен больной: участковый терапевт
Диагноз при поступлении: ишемический инсульт ?
Клинический диагноз: постгерпетическая невропатия лицевого нерва
Жалобы при поступлении:
на головокружение, асимметрию лица, головную боль.
Из перенесенных заболеваний – детские инфекции, частые герпетические высыпания на лице при понижении иммунитета
Туберкулез, гепатит, венерические заболевания отрицает.
Инсультов, инфарктов, травм головы не было. В молодости были случаи кратковременной потери сознания.
Страдает артериальной гипертензией и ИБС в течение последних пяти лет. АД повышается до 170/110мм рт.ст. (на данный момент больная адаптирована к АД 140/80 мм рт.ст.). При повышении АД больная принимает капотен.
Аллергологический анамнез – жалуется на проявление аллергических реакций на УФ лучи,проявляющиеся рожистыми высыпаниями на лице.Был эпизод отёка Квинке,этиология неизвестна.
Условия труда: трудовую деятельность начала после окончания училища, работала продавцом.Профессиональные вредности: нет.
Образование: получила среднее образование
Мать: страдала гипертонической болезнью
Питание: регулярное, домашнее,
Принимает лекарственные препараты: принимает капотен,цитрамон
Вредные привычки: нет
Считает себя больной с 23 ноября 2012 года, когда вечером сильно заболела голова, особенно в околоушной области справа, больная долго не могла уснуть. Со слов больной накануне возникновения боли имели место герпетические высыпания на лице. Приняла анальгин, но-шпу, валокордин, но улучшения состояния не было. Утром следующего дня родственница больной отметила, что у больной было перекошено лицо, правый глаз не закрывался, угол рта справа был опущен. Правый глаз слезился. При приеме жидкости она выливалась из правого угла рта. . В поликлинике терапевт осмотрела больную,и нарядом СП больную госпитализировали в ГКБ 61 с подозрением на инсульт
Легко идёт на контакт
Ориентируется в окружающем пространстве и времени
Менингеальные симптомы -1) щечный симптом — при надавливании на щеку под скуловой дугой на той же стороне приподнимается надплечье, рука сгибается в локтевом суставе;2) верхний симптом — при попытке согнуть голову лежащего на спине больного, т.е. при попытке выявления ригидности затылочных мышц, ноги его непроизвольно сгибаются в тазобедренных и коленных суставах, подтягиваясь к животу; 3) средний, или лобковый, симптом — при давлении кулаком на лобок лежащего на спине больного ноги его сгибаются в тазобедренных и коленных суставах и подтягиваются к животу; 4) нижний симптом — попытка разогнуть в коленном суставе ногу больного, согнутую до этого в тазобедренном и коленном суставах, т.е. проверка симптома Кернига, сопровождается подтягиванием к животу и другой ноги . Отстустствуют.
— снижение зрения с обеих сторон; поля зрения D-80 S-80
, IV, VI — Ширина глазных щелей — справа меньше,чем слева
Птоз правого века.Левое в норме
Парез взора отсутствует
Движения глазных яблок в полном объеме S=D
Ширина зрачков одинакова с двух сторон
Зрачковые рефлексы — сохранены S=D
Синдром Горнера — нет
— а). Чувствительность по ветвям V нерва и по зонам Зельдера сохранена S=D
Болезненность точек выхода ветвей V черепномозгового нерва-глазная ветвь, ,верхнечелюстная ветвь, нижнечелюстная ветвь отсутствует S=D
б). Напряжение жевательной мускулатуры без отклонений, атрофия отсутствует.
в). Корнеальный рефлекс сохранен S=D
Нижнечелюстной рефлекс сохранен S=D
— мимические пробы — Нахмуривание бровей-справа не получается нахмерить бровь ;Подъём бровей-левая бровь неподвижна ; губы в трубочку сделать не может-справа не смыкается угол рта;подмигнуть правым глазом не может; надувание щек- правая щека значительно выпирает из за отсутсвия тонуса щёчной мышцы;оскаливание-справа угол рта неподвижен
Мимические пробы в правой части лица не выполняет
— а). Острота слуха — снижена с обеих сторон
Шум в ушах — отсутствует
б). Головокружение — отсутствует
В позе Ромберга устойчива
IX, X. — Глотание — отмечает кашлевые позывы при глотании
Фонация — в норме. При фонации мягкое небо подвижно.
Рефлекс глоточный физиологический P.: сокращение мышц глотки и гортани с возникновением рвоты или кашля при механическом раздражении слизистой оболочки задней стенки глотки нормальный
— Повороты головы — нормальные
Пожимание плечами — в норме S=D
Мышечная сила — без изменений S=D
— Артикуляция — в норме
Движения языка сохранены в полном объеме
Внешний осмотр: Атрофия — отсутствует
Активные движения: — Пассивные движения: — без изменений
Координация движений: Статика — сохранена
Походка: в норме,атаксии нет
Пальценосовая проба: сохранена
Пяточноколенная проба — сохранена
Проба на симметричность движений-Дизметрия- — отсутствует
Проба на Адиадохокинез — отсутствует
Симптом Бабинского- Асинергия — отсутствует
Рефлексы орального автоматизма:
хоботковый рефлекс положителен
назолабиальный и сосательный рефлексы отрицательны
Болевая и температурная чувствительность-без изменений
Глубокая чувствительность-без изменений
Мышечно-суставное чувство в пальцах кистей, стоп сохранено
Сложные виды чувствительности:
Стереогноз полностью сохранен S=D
Чувство локализации присутствует
Двумерно-пространственное чувство — сохранено S=D
Болевые точки без особенностей
Симптомы натяжения нервов и корешков — отрицательны
С сухожилий двуглавой мышцы — живые S=D
С сухожилий трехглавой мышцы — живые S=D
Периоста лучевой кости — живые S=D
Коленный — живые S=D
Ахиллов — живые S=D
верхний — живой S=D
средний — живой S=D
нижний — живой S=D
Подошвенный — живой S=D
Уровни замыкания рефлекторных дуг в спинном мозге
Сгибательно-локтевой М. biceps brachii N. musculocutaneus C5-C6
Разгибательно-локтевой М. triceps brachii N. radial is C7-C8
Mm. rectus abdominis, transversus abdominis, obliquus externus abdominis
Nn. intercostales T6 -T8
Брюшной средний T9-T10
Брюшной нижний T11 -T12
Кремастерный M. cremaster N. genitofemoral is L1-L2
Коленный M. quadriceps femoris N. femoral is L2-L4
Ахиллов M. triceps surae N. tibialis (ischiadicus) s1-s2
Подошвенный Mm. flexor digitorum longus et brevis, flexor hallucis longus \N. tibialis L5-S1
Анальный M. sphincter ani externus Nn. anococcygci S4-S5
ВЫСШАЯ НЕРВНАЯ ДЕЯТЕЛЬНОСТЬ
Афатических расстройств нет, Нет моторной и сенсорной афазии
Речь не изменена
Праксис, гнозис — не изменены.
Память — не изменена
Интеллект — в норме
Критика к своему состоянию — адекватна
Эмоциональная сфера — в норме
ФУНКЦИИ ТАЗОВЫХ ОРГАНОВ
При исследовании неврологического статуса у больной выявлен периферический парез лицевой мускулатуры справа. Уровень поражения – колено лицевого нерва в височной кости для которого характерны прозоплегия, лагофтальм, симптом Белла, слезотечение, нарушение мимических проб.
Постгерпетическая Невропатия лицевого нерва справа.
на основании жалоб больной при поступлении на асимметрию лица, головную боль
на основании анамнеза заболевания – отметила паралич мимической мускулатуры справа. До этого были высыпания герпеса на лице
на основании данных исследования неврологического статуса – выраженная асимметрия лица в покое. Правая половина лица неподвижна, складки лба и носогубная складка справа сглажены. Слезотечение из правого глаза. Правый глаз не закрывается (лагофтальм). Угол рта справа опущен. Симптом Белла положительный справа. Мимические пробы справа нарушены. Гиперакузии нет, вкусовая чувствительность не нарушена.
Диагностика инсульта

Саратовский государственный медицинский университет им. В.И. Разумовского (СГМУ, СМИ)
Уровень образования — Специалист
1990 – Рязанский медицинский институт имени академика И.П. Павлова
Своевременная диагностика острого нарушения мозгового кровообращения важна не только с медицинской точки зрения, но и с социальной. Сегодня статистика стойкой утраты трудоспособности в результате инсульта сместилась в сторону людей активного возраста от 35 до 65 лет.
Предотвратить и обезвредить
Инсульты часто имеют предвестники – симптомы, на которые человек не всегда обращает внимание. А ведь именно они должны стать поводом, чтобы регулярно проходить профилактические медицинские осмотры и обследования у невролога и кардиолога. К группе повышенного риска относятся диабетики, гипертоники и те, у кого отмечаются признаки атеросклероза и сердечной патологии.
Большая часть инсультов носит ишемический характер. Их патогенез напрямую связан с кардиальными проблемами, а именно с аритмиями. Геморрагический инсульт чаще бывает следствием артериальной гипертензии и патологических изменений стенок сосудов.
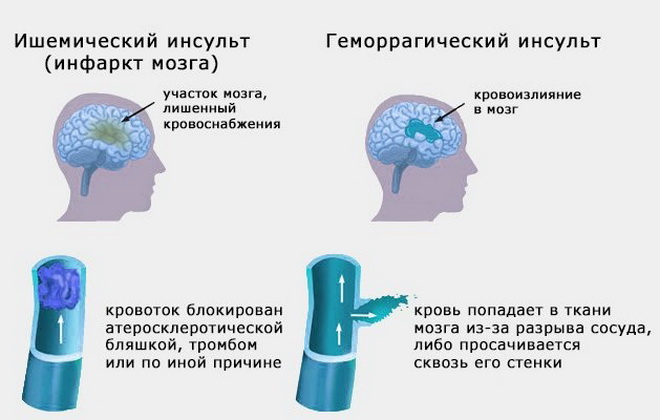
Чтобы предотвратить мозговую катастрофу врачу нужно видеть состояние пациента в динамике, поэтому так важно хотя бы раз в год делать обследования сосудов головного мозга и сердца:
- холтеровское мониторирование (суточная ЭКГ) у больных с мерцательной аритмией более информативно, чем обычная электрокардиограмма;
- ультразвуковая допплерография (УЗДГ) сосудов головного мозга позволит держать под контролем их состояние и своевременно принимать меры.
О том, где и как проверить сосуды головы подробно расскажет лечащий врач.
Ранняя диагностика
Своевременная диагностика инсульта имеет большое значение для минимизации его последствий. Важно чтобы сам больной и его близкие могли распознать первые признаки. На начальной стадии начинается сильная головная боль и головокружение, затем присоединяется тошнота и рвота. Далее они могут сопровождаться:
- онемением конечностей с одной стороны;
- покраснением кожи и склер;
- жаром и сильной потливостью;
- урежением пульса;
- нарушением движений, речи и чувствительности.
В этом случае необходима срочная помощь врача. Он ставит предварительный диагноз, проведя дополнительно тест на инсульт – FAST (лицо-рука-речь-время). Он просит пациента:
- Улыбнуться. Если у человека инсульт, улыбка получается кривая, так как нарушается двигательная активность лицевых мышц.
- Вытянуть перед собой руки. Признак инсульта – пораженная рука полностью не поднимается или начинает опускаться.
- Сказать что-нибудь. Во время инсульта у больной может терять способность разговаривать.
Показатель «время» означает, что чем раньше будет оказана помощь, тем меньше последствий повлечет за собой инсульт.
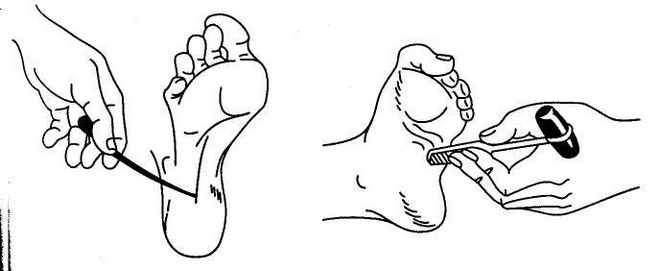
Для диагностики инсульта на догоспитальном этапе показательным также является симптом Бабинского. Рукояткой медицинского молоточка врач проводит по внешней стороне стопы пациента, плавно закругляя линию под пальцы. Нормальная реакция – это их рефлекторное сгибание. Если же во время теста большой палец выпрямляется, а остальные раздвигаются в сторону, значит, у больного поражена кора головного мозга. И причиной этого может быть инсульт.
Однако в дифференциальной диагностике инсульта тест на синдром Бабински не используется, так как он может с одинаковой достоверностью говорить о рассеянном склерозе, опухоли мозга и других серьезных патологиях центральной нервной системы.
Кроме того оцениваются:
- глазодвигательные и зрительные нарушения;
- положение языка (при инсульте он сдвинут в сторону);
- симметричность лицевых складок (лобных, носогубных и уголков рта).
- способность к глотанию и звучность голоса;
- двигательные нарушения (верхняя и нижняя проба Барре);
- чувствительность на разных сторонах тела.
Проводится простой тест на координацию – пациента просят указательным пальцем дотронуться до кончика носа. О нарушении координации также свидетельствует походка на широко расставленных ногах.
Дифференциальная диагностика инсультов
Дифференциальная диагностика двух видов инсульта чрезвычайно важна для назначения лечения. Они отличаются не только клиническими проявлениями. Разные данные показывают и инструментальные исследования. Для диагностики любого инсульта используют:
- компьютерную томографию, она необходима для определения типа инсульта и объема кровоизлияния;
- МРТ дает более точную картину, но из-за продолжительности процедуры ее используют реже;
- диффузно-взвешенную томографию, показывающую участок мозга с нарушенным кровообращением, диагностика занимает всего несколько минут;
- церебральную ангиографию — инвазивный способ, дающий полную картину состояния сосудов, наличие и локализацию тромбов и аневризм.
В дополнение обязательно проводят исследование сердца с целью выявления патологий, способствующих образованию эмболоопасных тромбов. Исследование включает:
- УЗИ сердца;
- суточный мониторинг ЭКГ;
- ЭКГ;
- ЭХО КГ.

Особенности клинических проявлений ишемического и геморрагического инсульта
Разница в симптоматике:
| Признаки | Ишемическая форма | Геморрагическая форма |
|---|---|---|
| Скорость развития болезни | Постепенное начало с утренним или ночным проявлением | Резкое начало в момент физической активности или психического напряжения |
| Внешний вид | Обычный | сильное покраснение лица; |
| непроизвольное подергивание век или их смыкание; | ||
| усиленное выделение пота | ||
| Головная боль, сопровождающаяся тошнотой и рвотой | Иногда | Часто, особенно при субарахноидальном кровоизлиянии (САК) |
| Поражение одной стороны тела, онемение, очаговое изменение мышечного тонуса | Явно выражены | Выражены при кровоизлиянии в мозг, отсутствуют при САК |
| Состояние сознания | Постепенное нарастание нарушения сознания | Может быстро наступить кома |
| Потеря сознания | Возможна кратковременная | Часто бывает продолжительной |
| Повышенное давление | Да | Иногда |
| Частичный паралич или ослабление мышц | Чаще всего с самого начала развития инсульта | Редко |
| Судороги и повышенная двигательная активность | Редко | Да |
| Проблемы с речью | Да | Иногда |
| Сетчатка глаза | Чистая | Наблюдается кровоизлияние |
Одним из видов оценки неврологического статуса пациента являются тест на менингеальный синдром. Для геморрагического инсульта (особенно САК) он иногда является единственными диагностирующими клиническим признаком:
- сильное напряжение затылочных мышц (пациент не может прижать подбородок к груди);
- в положении лежа больной не может разогнуть в колене ногу, согнутую в бедре под прямым углом;
- при попытке в положении лежа поднять голову у него непроизвольно сгибаются ноги в бедрах и коленях;
- пассивное сгибание одной ноги в бедренном суставе вызывает непроизвольное сгибание другой ноги.
Разница в анализах
Также для дифференциальной диагностики ишемического и геморрагического инсульта используется пункция спинномозговой жидкости (ликвора). При ишемии ликвор бесцветный, при кровоизлиянии в нем есть примесь крови.
Обязательно делается коагулограмма – анализ крови на свертываемость. При ишемическом инсульте в остром состоянии повышается способность крови к растворению тромбов. Во время геморрагического характерны следующие изменения:
- повышается свертываемость крови;
- повышается устойчивость к гепарину;
- усиливается образование фибриногена;
- повышается способность тромбоцитов к склеиванию и прикреплению к стенкам сосудов;
- мембраны эритроцитов теряют эластичность.

Таким способом организм отвечает на «несанкционированное» кровотечение. В общем анализе крови также наблюдаются изменения, позволяющие распознавать ишемический и геморрагический инсульт.
В первом случае изменения касаются лейкоцитарной формулы, повышен гемоглобин и количество эритроцитов. Во втором — лишь незначительный лейкоцитоз и снижение количества лимфоцитов.
Дифференциальная инструментальная диагностика
Диагностика инсульта с помощью инструментальных методов позволяет точно поставить диагноз – инсульт ишемический или геморрагический.
Способы исследования одинаковы, но фиксируют разные результаты:
| Метод исследования | Результаты при ишемическом инсульте | Результаты при геморрагическом инсульте |
|---|---|---|
| Электрокардиография | Ишемия миокарда, наличие аритмии | Увеличение отделов сердца |
| Осмотр глазного дна | Атеросклеротические изменения сосудов | Кровоизлияния |
| ЭХО-энцефалография | Срединное эхо без смещения | срединное эхо смещено в сторону здорового полушария; |
| признаки повышения внутричерепного давления и отека мозга | ||
| Компьютерная томография (в первые часы развития инсульта) | Эффективна примерно в 60% случаев | 100% диагностика |
| МРТ | дает изображение зоны некроза; | |
| позволяет установить нарушение ликвородинамики | ||
| дает картину места кровоизлияния и гематомы; | ||
| выявляет отек мозга; | ||
| показывает попадание крови в ликвор |
Для диагностики ишемического инсульта информативной также является УЗДГ сосудов головного мозга. Допплерография показывает наличие бляшек и гемодинамическую значимость сужения сосудов. Также можно определить скорость и направление кровотока.
В целом диагностировать инсульт любой формы помогает:
- электроэнцефалография;
- ангиография с контрастом под контролем рентгена (в основном проводится перед нейрохирургическим вмешательством).
Дифференциальная диагностика инсульта и других неврологических патологий
Симптоматика инсульта часто бывает схожей с другими заболеваниями. Как диагностировать инсульт с полной достоверностью? Ведь ошибка может стоить пациенту жизни.
Инфаркт миокарда
Его первые симптомы могут быть сходны с признаками инсульта, но при этом неврологический статус больного остается нормальным.
Черепно-мозговая травма
Она всегда подразумевает травматическое повреждение.
Эпилепсия
Начало инсульта может протекать с потерей сознания и приступом, похожим на эпилептический. В этом случае отслеживаются аналогичные эпизоды в анамнезе и проводится электроэнцефалограмма.
Токсические энцефалопатии
Они обычно сопровождают острые отравления (алкоголем, угарным газом). При внешнем сходстве состояния отсутствуют очаговые неврологические признаки или их проявление минимально.
Метаболические нарушения
Гипергликемия с признаками кетоацидоза или резкое падение сахара в крови (гипоглекимя) могут давать картину, схожую с ишемическим инсультом. Также аналогичные состояния возможны при тяжелой печеночной и почечной недостаточности, сопровождающейся уремией. Во всех случаях проявление очаговых поражений головного мозга минимальны. Достоверную картину дает развернутый биохимический анализ крови. Также могут быть явно выражены признаки полинейропатии. Обязательно делается анализ крови на сахар.
Менингит
Диагностировать инсульт позволяет анализ цереброспинальной жидкости. Кроме того, как любое инфекционное заболевание менингит сопровождается высокой температурой.
Рассеянный склероз
Гемипарезы, характерные для ишемического инсульта могут возникать при быстром течении рассеянного склероза. В пользу него говорит молодой возраст пациента, отсутствие гипертонии и аналогичные неврологические проявления в прошлом.
Мигрень
Сильные приступы мигрени зачастую сопровождаются тошнотой, рвотой, не говоря уже о страшной головной боли. Симптоматика схожа с субарахноидальным кровоизлиянием. Но от мигрени его отличает отсутствие ригидности мышц шеи и затылка.
Опухоли головного мозга
Разрастаясь, опухоль начинает сдавливать окружающие ткани, что приводит к окклюзии сосудов и повышению внутричерепного давления. Картина похожа на геморрагический инсульт. Однако при опухолевом процессе не происходит раздражение оболочек мозга, нет менингеальных симптомов.
Дифференциальная диагностика учитывает и тот факт, что подобные состояния при других заболевания наступают без предвестников, характерных для инсульта.






