I50 Сердечная недостаточность
| Фарм. группы | Действующее вещество | Торговые названия |
| Аденозинергические средства | Аминофиллин* | Аминофиллин |
| Альфа-адреноблокаторы | Празозин* | Празозин |
| Ангиопротекторы и корректоры микроциркуляции | Дипиридамол* | Парседил |
| Антагонисты рецепторов ангиотензина II (AT1-подтип) | Лозартан* | Брозаар ® |
| Веро-Лозартан | ||
| Козаар ® | ||
| Антиагреганты в комбинациях | Ацетилсалициловая кислота + Магния гидроксид | ТромбоМаг ® |
| Антиаритмические средства в комбинациях | Калия и магния аспарагинат | Паматон |
| Антигипоксанты и антиоксиданты в комбинациях | Глицин + Глутаминовая кислота + Цистин | Элтацин ® |
| Антикоагулянты | Эноксапарин натрия* | Клексан ® |
| Эниксум ® | ||
| БАДы естественные метаболиты | Неовитэль — биоактивный комплекс с боярышником | |
| Блокаторы кальциевых каналов | Нифедипин* | Адалат ® СЛ |
| Нифегексал | ||
| Вазодилататоры | Гидралазин* | Апрессина таблетки, покрытые оболочкой |
| Витамины и витаминоподобные средства | Кокарбоксилаза* | Кокарбоксилаза |
| Витамины и витаминоподобные средства в комбинациях | Поливитамины | Рикавит |
| Поливитамины + Прочие препараты | Квадевит ® | |
| Гомеопатические средства | Пумпан ® | |
| Диуретики | Альдактон-сальтуцин | |
| Буметанид* | Буфенокса ® раствор для инъекций 0,025% | |
| Буфенокс ® | ||
| Спиронолактон* | Альдактон | |
| Спирикс ® | ||
| Спиронаксан | ||
| Спиронол ® | ||
| Урактон | ||
| Фуросемид* | Фуросемид | |
| Фуросемид Ланнахер | ||
| Фуросемид-Виал | ||
| Фурсемид | ||
| Диуретики в комбинациях | Гидрохлоротиазид + Триамтерен | Диазид |
| Другие гиполипидемические средства | Тиоктовая кислота | Липамида таблетки, покрытые оболочкой, 0,025 г |
| Ингибиторы АПФ | Каптоприл* | Алкадил |
| Каптоприл-Акри ® | ||
| Катопил | ||
| Эпситрон | ||
| Лизиноприл* | Синоприл | |
| Цилазаприл* | Инхибейс ® | |
| Эналаприл* | Берлиприл ® 10 | |
| Берлиприл ® 20 | ||
| Берлиприл ® 5 | ||
| Вазолаприл | ||
| Инворил ® | ||
| Корандил | ||
| Рениприл ® | ||
| Энвас | ||
| Нитраты и нитратоподобные средства | Изосорбида динитрат* | Аэросонит |
| Изо Мак ретард | ||
| Кардикс ® | ||
| Нитросорбид | ||
| Изосорбида мононитрат* | Кардикс ® Моно | |
| Моно Мак Депо | ||
| Мононит | ||
| Эфокс ® лонг | ||
| Молсидомин* | Корватон | |
| Нитроглицерин | Нит-рет | |
| Нитрадиск | ||
| Нитро Мак ретард | ||
| Нитро-дур | ||
| Нитроджект | ||
| Перлинганит ® | ||
| Опиоидные наркотические анальгетики | Морфин | Морфин |
| Психостимуляторы | Кофеин | Кофеина-бензоата натрия раствор для инъекций |
| Сердечные гликозиды и негликозидные кардиотонические средства | Аурокард ® | |
| Дигоксин* | Дигоксин | |
| Новодигал ™ | ||
| Добутамин* | Добутамин ГЕКСАЛ | |
| Допамин* | Допамина гидрохлорид | |
| Допмин | ||
| Уабаин | Строфантин-Г | |
| Строфантин-Г 0,250 мг Йенафарм | ||
| Стимуляторы дыхания в комбинациях | Прокаин + Сульфокамфорная кислота | Сульфокамфокаин для инъекций 10% |
| Сульфокамфокаин ® |
Официальный сайт компании РЛС ® . Главная энциклопедия лекарств и товаров аптечного ассортимента российского интернета. Справочник лекарственных препаратов Rlsnet.ru предоставляет пользователям доступ к инструкциям, ценам и описаниям лекарственных средств, БАДов, медицинских изделий, медицинских приборов и других товаров. Фармакологический справочник включает информацию о составе и форме выпуска, фармакологическом действии, показаниях к применению, противопоказаниях, побочных действиях, взаимодействии лекарств, способе применения лекарственных препаратов, фармацевтических компаниях. Лекарственный справочник содержит цены на лекарства и товары фармацевтического рынка в Москве и других городах России.
Запрещена передача, копирование, распространение информации без разрешения ООО «РЛС-Патент».
При цитировании информационных материалов, опубликованных на страницах сайта www.rlsnet.ru, ссылка на источник информации обязательна.
Еще много интересного
© РЕГИСТР ЛЕКАРСТВЕННЫХ СРЕДСТВ РОССИИ ® РЛС ® , 2000-2020.
Все права защищены.
Не разрешается коммерческое использование материалов.
Информация предназначена для медицинских специалистов.
ХСН (Хроническая сердечная недостаточность) МКБ-10
 Хроническая сердечная недостаточность – это патологическое состояние, при котором возникают проблемы с питанием сердца, обусловленные его недостаточным кровоснабжением.
Хроническая сердечная недостаточность – это патологическое состояние, при котором возникают проблемы с питанием сердца, обусловленные его недостаточным кровоснабжением.
Синдром ХСН по МКБ-10 (международная классификация болезней) – это патология, возникающая только на фоне других серьезных заболеваний.
Ей присущи много типичных клинических признаков, по которым можно заподозрить болезнь, даже не будучи медиком.
Суть патологии, механизм ее развития
Хроническая сердечная недостаточность может развиваться в течение месяцев.Этот процесс разделяют на несколько основных этапов:
- Из-за сердечных заболеваний или перегрузки органа нарушается целостность миокарда.
- Левый желудочек сокращается неправильно, то есть слабо, из-за чего в сердечные сосуды поступает недостаточно крови.
- Механизм компенсации. Он запускается в случае необходимости нормального функционирования сердечной мышцы в тяжелых условиях. Прослойка с левой стороны органа утолщается и гипертрофируется, а организм выбрасывает больше адреналина. Сердце начинает сокращаться чаще и сильнее, а гипофиз вырабатывает гормон, из-за которого количество воды в крови значительно повышается.
- Когда сердце уже не способно снабжать органы и ткани кислородом, резервы организма исчерпываются. Наступает кислородное голодание клеток.
- Из-за серьезного нарушения кровообращения, развивается декомпенсация. Сердце сокращается медленно и слабо.
- Возникает сердечная недостаточность – неспособность органа снабжать организм кислородом и питательными веществами.
Классификация
По МКБ-10 ХСН разделяют на три стадии в зависимости от течения болезни:
- Первая. Клинические проявления возникают у человека только после физических нагрузок, а в кровообращении нет признаков застоя.
- Вторая. В одном или двух кругах кровотока есть признаки застоя.
- Третья. Наблюдаются стойкие нарушения и необратимые процессы в организме.
В зависимости от состояния левого желудочка выделяют два варианты ХСН:
- систолическая функция левой нижней камеры сердца сохранена,
- наблюдается дисфункция левого желудочка.
 Хроническую сердечную недостаточность также разделяют на функциональные классы:
Хроническую сердечную недостаточность также разделяют на функциональные классы:
- I – обычная физическая нагрузка не провоцирует никаких клинических признаков.
- II – при физической активности проявляются симптомы сердечной недостаточности, поэтому человек вынужден ограничивать себя в труде.
- III – клиника ярко выражена даже при незначительных нагрузках.
- IV – жалобы возникают у больного в состоянии покоя.
Причины
Код ХСН по МКБ — I50. Этот синдром, по сути, является неблагоприятным исходом большинства сердечных болезней, а в особенности ИБС и гипертонии (до 85% случаев). Четверть случаев заболеваемости ХСН могут быть вызваны такими причинами:
- миокардит,
- кардиомиопатия,
- эндокардит,
- пороки сердечной мышцы.
 Очень редко к хронической сердечной недостаточности приводят такие факторы, как:
Очень редко к хронической сердечной недостаточности приводят такие факторы, как:
- аритмия,
- перикардит,
- ревматизм,
- сахарный диабет,
- лишний вес,
- нарушение обмена веществ,
- анемия,
- опухоли сердца,
- химиотерапия,
- беременность.
В любом случае, если человек страдает каким-то из вышеупомянутых нарушений, его сердце постепенно становится слабее и его насосная функция ухудшается.
Клиническая картина
 Признаки хронической сердечной недостаточности зависят от тяжести протекания болезни и сопутствующих нарушений в организме. Типичными жалобами пациентов с ХСН являются:
Признаки хронической сердечной недостаточности зависят от тяжести протекания болезни и сопутствующих нарушений в организме. Типичными жалобами пациентов с ХСН являются:
- развитие одышки. Сначала учащенное дыхание появляется вследствие физической активности, позже – даже в состоянии покоя;
- ночное удушье – явление, когда больной просыпается от того, что не может дышать и чувствует необходимость подняться с кровати;
- одышка в вертикальном положении (бывает, что пациенту трудно дышать в положении стоя или сидя, но когда он ложится на спину частота дыхания нормализуется);
- общая слабость и быстрая утомляемость;
- сухой кашель, возникающий от застоя крови в легких;
- ночной диурез преобладает над дневным (частые мочеиспускания ночью);
- отеки ног (сначала симметрично отекают стопы и голени, затем бедра);
- развитие асцита (скопление жидкости в животе).
Еще одним ярко выраженным признаком хронической сердечной недостаточности является ортопноэ – вынужденное положение пациента, при котором он лежит с приподнятой головой, иначе у него появляется одышка и сухой кашель.
Диагностические меры
При диагностике пациента не обойтись без визуально осмотра, при котором врач четко увидит типичные симптомы ХСН – отеки, пульсацию и разбухание вен, увеличение живота. При пальпации обнаруживаются «шумы плеска», которые подтверждают наличие свободной жидкости в брюшине.
 С помощью аускультации можно выявить скопление жидкости в легких (влажные хрипы). Сердце и печень больного увеличенные в размерах.
С помощью аускультации можно выявить скопление жидкости в легких (влажные хрипы). Сердце и печень больного увеличенные в размерах.
Для уточнения диагноза врач назначается ряд аппаратных исследований:
- электрокардиограмма – выявляет изменения, присущие заболеваниям, которые и привели к хронической сердечной недостаточности;
- УЗИ сердца – позволяет обнаружить расширения полостей органа, признаки регургитации (заброса крови с желудочков обратно в предсердия), а также изучить сократительную способность желудочков;
- рентген грудной клетки – помогает установить размеры сердца, а также обнаружить застой в легких.
Лечение
Основным принципом лечения хронической сердечной недостаточности является замедление прогрессирования болезни, а также облегчение симптомов. Консервативная терапия предусматривает пожизненный прием сердечных препаратов и других лекарств, которые улучшают качество жизни больного.
К препаратам, которые назначает врач при ХСН, относят:
- ингибиторы АПФ, понижающие уровень давления внутри сосудов;
- бета-блокаторы, которые снижают частоту пульса и общее сопротивление сосудов, в результате чего кровь может свободно двигаться по артериям;
- сердечные гликозиды, повышающие сократимость сердечной мышцы при снижении частоты сокращений;
- антикоагулянты, препятствующие тромбообразованию;
- антагонисты кальциевых каналов, которые расслабляют сосуды и способствуют снижению артериального давления;
- нитраты, которые уменьшают приток крови к сердечной мышце;
- мочегонные средства – назначаются, чтобы разгрузить органы с застойными явлениями и уменьшить отеки.

Профилактика
Первичная профилактика позволяет предупредить развитие болезней, прямым следствием которых является ХСН.
Если же такое заболевание уже имеет место и вылечить полностью его нельзя, больным показана вторичная профилактика. Она предотвращает прогрессирование ХСН.
 Пациентам с хронической сердечной недостаточностью следует отказываться от вредных привычек, приема кофеиносодержащих продуктов, уменьшить в рационе количество соли.
Пациентам с хронической сердечной недостаточностью следует отказываться от вредных привычек, приема кофеиносодержащих продуктов, уменьшить в рационе количество соли.
Питание должно быть дробным и сбалансированным. Употреблять нужно калорийные, но легко усваиваемые продукты. Следует ограничить физические нагрузки и строго соблюдать все предписания врача.

Недостаточность функции суставов код по мкб 10
Что такое ХСН?

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Синдром снижения насосной функции сердца называют сердечной недостаточностью (СН). Возникает не самостоятельно, а как осложнение другого заболевания, обычно сердечного. Острая и хроническая – 2 формы этой болезни. Хроническая сердечная недостаточность встречается значительно чаще: у большинства больных это заболевание развивается годами.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Код по МКБ 10
I50 — такой код присвоен ХСН по классификации МКБ10. Этот классификатор выделяет для застойной, левожелудочковой и неуточнённой сердечной недостаточности отдельные подкоды.
Левожелудочковая СН выделена в отдельный подкод в силу наибольшей значимости и распространённости отклонений в работе левого желудочка для формирования недостаточности сердца.
Классификация по стадиям
Отечественная классификация Стражеско-Василенко, предложенная в 1934 году, по сей день широко распространена в России.
Таблица 1. Классификация Стражеско-Василенко по стадиям
| Стадия | Название | Характеристика |
|---|---|---|
| 1 | Начальная | Нарушения кровообращения отсутствуют. При значительном физическом напряжении появляются одышка и учащённое сердцебиение |
| 2 | Клинически проявленная | 2А. Умеренные гемодинамические нарушения в одном из кругов кровообращения. Признаки СН при незначительной нагрузке. 2Б. Гемодинамика нарушается в обоих кругах кровообращения. Признаки СН появляются в покое. |
| 3 | Конечная (терминальная) | Необратимые изменения жизненно важных органов |
Функциональные классы
Международные кардиологические сообщества в основном используют классификацию, предложенную ассоциацией кардиологов Нью-Йорка и появившуюся через 30 лет после классификации Стражеско-Василенко. В ней степени тяжести заболевания определяются функциональным классом. Классификация допускает переход заболевания из класса в класс в обоих направлениях.
Классификация разделяет заболевание на 4 функциональных класса (ФК).
- при 1 ФК только повышенная нагрузка провоцирует типичные для СН признаки;
- при 2 ФК некоторые симптомы появляются и при обычной нагрузке, в покое отсутствуют;
- 3 ФК требует значительного ограничения нагрузки, в покое симптомов нет;
- 4 ФК — непереносимость любой нагрузки и симптомы в покое.
Постановке диагноза ХСН, уточнению её стадии и функционального класса предшествует исследование ряда показателей.
Таблица 2. Методы диагностики ХСН
| Вид диагностики | Методы |
|---|---|
| Лабораторные анализы | 1. Общий и биохимический анализ крови 2. Анализ на гормоны |
| Инструментальные исследования | 1. ЭКГ и ЭхоКГ 2. Коронарная ангиография 3. Магнитно-резонансная томография 4. Рентгенография грудной клетки 5. Трансторакальная эхокардиография |
| Другие тесты | 1. Кардиопульмональное нагрузочное тестирование 2. Стресс-ЭхоКГ 3. 6-минутный тест ходьбы |
В диагнозе российского пациента функциональный класс сердечной недостаточности указывается вместе с указанием стадии заболевания.
Причины возникновения
Специалисты выделяют основные причины появления вертебробазилярного синдрома:
- Шейный остеохондроз (дегенеративные изменения позвонков), который негативно влияет на проходимость сосудов головного мозга и приводит к спазмам и нарушению кровотока в главных артериях. По статистике каждый третий пациент с остеохондрозом подвергается риску появлению вертебробазилярного синдрома.
- Синдром может быть врожденным – патологии при беременности и родах (травмы, преждевременные роды, любое нарушение целостности сосудов мозга младенца), врожденные аномалии (дисплазия, врожденное нарушение кровообращения – гипоплазия, болезнь Киммерли – врожденный порок в области соединения позвонков и черепа).
- Приобретенные травмы шейных позвонков (аварии, дорожно-транспортные и спортивные травмы).
- Болезни сосудов, воспалительные процессы стенок сосудов (аутоиммунное воспаление ветвей аорты, артерииты).
- Атеросклероз (хроническая закупорка сосудов, отложение холестериновых бляшек), дефекты средней оболочки сосудов (аневризмы) и другие нарушения проходимости сосудов (стеноз сонной артерии и пр.).
- Сахарный диабет 2 типа (поражение мелких сосудов головного мозга).
- Гипертония, при которой стойко «держится» повышенное артериальное давление, в результате чего нарушается структура и основные функции артерий и сердца.
- Фосфолипидный синдром, провоцирующий образование тромбов в венах и артериях, и др. аутоиммунные патологии (красная волчанка, синдром Ашерсона и пр.).
- Повреждение (расслоение) артерий – диссекция сонных и позвоночных артерий.
- Тромбоз сосудов и вен (патология, вследствие которой появляется кровяной сгусток внутри вены или артерии, тромб блокирует и нарушает нормальный кровоток).
- Позвоночные грыжи, спондилез и другие патологические изменения межпозвоночных дисков сдавливают базилярную или позвоночные артерии, при этом нарушается кровообращение.
Клиническая картина и симптомы
«Мозговая» симптоматика вертебро-базилярной недостаточности связана с кровоснабжением головного мозга, с нарушением функции вертебральной позвоночной артерии:
- первым и главным симптомом при вертебробазилярном синдроме является головокружение (внезапное и кратковременное);
- возможны обмороки от частых головокружений;
- неустойчивость при ходьбе (неожиданно человек покачнулся) – симптом, уточняющий заболевание; это состояние, когда человеку приходится концентрировать внимание, удерживать себя на ногах;
- тошнота;
- частые головные боли (давящие, пульсирующие или тупые);
- ухудшение слуха и появление шума в ушах, причем шум может быть разного тембра, в запущенных случаях шум в ушах не прекращается;
- наблюдается некоторое ослабление памяти, внимание становится рассеянным, не концентрированным;
- разбитость, слабость, снижение работоспособности, быстрая утомляемость;
- раздражительность, беспричинная смена настроения, плач и истерики без причины (чаще у детей);
- усиленное сердцебиение (тахикардия), больного бросает в жар, повышается потливость;
- появления неприятных ощущений в горле (першение, «ком в горле»), голос становится осиплым;
- неясность зрения – основополагающий симптом.
Важно: происходит не снижение остроты зрения, а возникающая трудность в фокусировке зрения, ощущение размытости окружающего мира.
Диагностика
Поставить точный диагноз вертебробазилярного синдрома в результате одного осмотра сложно, поскольку проявления (симптомы) у каждого пациента проявляются индивидуально, диагностируемые признаки нередко являются причинами других болезней.
Чтобы дифференцировать симптомы, исключить другие патологии и выставить точный диагноз пациенту назначаются дополнительные исследования:
- допплеровские исследования (УЗИ сосудов), при котором изучается скорость движения кровотока по артериям, проверяется наличие окклюзий;
- проводится ангиография сосудов с целью оценить их состояние (патологическое сужение или расширение сосудов), для этого в сосудистое русло вводится специальное вещество и в этот момент делаются снимки, что позволяет исследовать диаметр стенок в артериях;также назначается рентген позвоночника (изучение общего состояния, клинических изменений в строении);
- КТ и МРТ назначаются с целью выявления межпозвоночной грыжи;
МРТ головного мозга изучает состояние сосудов, структуру, делаются срезы проблемных зон, рассматривается специфика движения крови;
пробы с гипервентиляцией изучают нарушения всей сердечнососудистой системы; - инфракрасная термография изучает состояние необходимой части тела, оценивается общее состояние позвоночника (по тепловым полям);
РЭГ сосудов головного мозга изучает путь крови (кровоснабжение мозга), наличие закупорки и повреждений сосудов; - биохимический анализ крови.
Далее рассмотрим подробнее вертебро-базилярную недостаточность на фоне шейного остеохондроза.
Классификация по МКБ-10
- По международной классификации болезней заболевание называется синдромом вертебро-базилярной артериальной системы.
- Код по МКБ–10 — G45.0
- Вертебробазилярный синдром – дефицит снабжения головного мозга (ствола, мозжечка, затылочных долей) кровью, когда нарушается кровоток в позвоночных и базилярной артериях и клетки мозга не получают питания.
- Любое неправильное положение позвонков, любое костное разрастание в суставах позвоночника, в том числе деформация позвоночных дисков (шейный остеохондроз) может раздражать позвоночную артерию, на что артерия реагирует спазмом.
- Как следствие, происходит нарушение кровотока в вертебро-базилярном бассейне, где располагаются мозжечок, продолговатый мозг и определенные структуры затылочных долей головного мозга (зоны зрения).
Формы заболевания (острая и хроническая)
Как известно, все симптомы болезни могут быть постоянными и временными.
При острой форме вертебро-базилярной недостаточности возникают временные симптомы при транзиторных ишемических атаках (острое нарушение кровообращения мозга).
Продолжительность ишемических атак от 2 – 3 часов до 2 -3 суток. Больной испытывает при этом давящую боль в затылке, головокружение, дискомфорт в области шейных позвонков.
Важно: длительные атаки вызывают инсульт.
В более благоприятных случаях ишемическая атака длится недолго, сопровождается микроповреждениями нервной ткани.
Справка! Причиной транзиторной ишемии как раз может стать шейный остеохондроз с компрессией (спазмом и сжатием), и как следствие, развивающимся вертебробазилярным синдромом.
При хронической форме болезни, кроме того, что присутствуют постоянные симптомы, наблюдается возрастание обострений (частые и длительные ишемические атаки).
Важно: отсутствие врачебной помощи и самолечение приводит к развитию хронической вертебро-базилярной недостаточности.
Последствия
На начальных этапах болезнь не проявляет себя остро, при наличии симптомов, лечение проводится амбулаторно, под регулярным наблюдением врача.
Внимание! Наличие острых симптомов предполагает немедленную госпитализацию в неврологическое отделение для диагностики и назначения лечения.
Последствия могут быть необратимыми:
- дроп-атаки;
- нарушение речи и глотания;
- микроинсульт;
- инсульт;
- энцефалопатия;
- неврологический дефицит.
Чем грозит ШОХ нашему организму смотрите тут.
Особенности у детей и подростков
Вертебробазилярный синдром в последнее время значительно помолодел из-за врожденных аномалий, травм при родах (встречается у детей 3 – 5 лет), малоподвижного образа жизни, травм и пр. (у детей 7 – 14 лет).
Справка. Болезнь в детском возрасте легко поддается лечению. Только в тяжелых клинических случаях проводится медикаментозное лечение и хирургические операции.
Как распознать признаки вертебро-базилярной недостаточности у детей?
- нарушается осанка;
- ребенок быстро утомляется, сонлив, работоспособность резко падает;
- появляется раздражительность, плач без причины;
- появляются головокружения, тошнота, возможны частые обмороки;
- резко реагирует на духоту и спертый воздух;
- ребенок выбирает неправильную позу при сидении (сидит скособочившись).
Важно! При появлении признаков или после недавно перенесенной травмы позвоночника и шеи следует немедленно обратиться к неврологу для первоначального осмотра. Чем раньше будет выявлена причина и поставлен диагноз, тем эффективнее будет лечение.
Лечение
Внимание! Только врач после установления диагноза назначает комплексное лечение в зависимости от тяжести и протекания болезни.
Для лечения вертебробазилярного синдрома на фоне шейного остеохондроза специалист назначает комбинированную терапию (лекарства и специальные процедуры) строго индивидуально.
Медикаментозное
Болезнь предполагает проблемные сосуды, для профилактики осложнений (инсультов) назначаются антиагреганты – вещества, которые предотвращают на циркулярном уровне образование микротромбов. Это, в основном, аспирин в малых дозах.
При повышенном давлении прописываются специальные лекарства – регуляторы давления.
Для снятия боли и спазмов применяются различные спазмолитики (тантал, кеторол и пр.).
В обязательном порядке для снятия постоянных симптомов назначаются противорвотные лекарства, снотворное или антидепрессанты.
Хирургические методы
Современная медицина владеет интерактивными технологиями в проведении хирургических операций:
Ангиопластика – восстановление пластичности сосудов. В суженный сосуд вводится специальный катетер и устанавливается распорка — стент, который раскрывает сосуд.
При атеросклерозе применяют эндартерэктомию (удаление холестериновой бляшки из самой артерии), благодаря которой восстанавливается кровоток в сосудах.
В некоторых случаях пациенту назначается микродискектомия (коррекция дисков позвоночника нейрохирургом).
Народными средствами
Внимание! Все народные средства – дополнение к общему лечению, а не панацея от болезни!
- лимоны, киви, смородина и др. фрукты содержат витамин С, который разжижает кровь и улучшает кровообращение;
- вытяжка чеснока с лимоном и медом (в равных пропорциях) улучшает кровоток;
- конский каштан снижает свертываемость крови;
- для снижения давления рекомендуются отвары сбора трав: кукурузные рыльца, рута, мята и валериана (в равных пропорциях); принимается по 100 г перед едой в течение месяца;
- для расширения сосудов пьют настойку боярышника или отвар ромашки, зверобоя, бессмертника и березовых почек (травы в равной пропорции).
Дополнительные методы
Важно: прежде чем назначается мануальная терапия, массаж и др. дополнительные методы пациент обязательно проходит обследование, которое исключает все противопоказания к таким процедурам.
- точечный массаж мышц шеи, позвоночника, основания черепа улучшает кровоток, особенно помогает на раннем развитии болезни;
- лечебная гимнастика убирает спазмы мышц, укрепляет позвоночник;
- мануальная терапия отлично справляется с ВБН на фоне шейного остеохондроза, стабилизирует работу суставов, тканей и позвонков;
- помогает при лечении сосудов гирудотерапия (пиявки);
- рефлексотерапия (иглоукалывание, акупунктура) эффективно снимет спазмы в мышцах шеи;
- использование шейных воротников для опоры головы дает возможность «разгрузить» шею.
Профилактика
Гимнастика
Рекомендованы легкие, под силу даже не спортивным и тучным пациентам упражнения без резких движений.
Важно: действенность гимнастики – в ее регулярности.
Лучше заниматься утром. Затем обязателен контрастный душ и легкий массаж. При выполнении упражнений необходимо правильно дышать – через нос, дыхание ровное.
Упражнения выполняются медленно и плавно, это могут быть наклоны головы вправо-влево, вращения головой, потягивания, поднимания рук и ног, повороты туловища, прыжки. Эффективным считается умение стоять поочередно на одной ноге с закрытыми глазами.
Для профилактики хорошо посещать бассейн, летом на море заниматься плаванием – это отлично укрепляет позвоночник и улучшает кровоток.
Правильный образ жизни
- жирной пищи;
- алкоголя;
- курения;
- солений и копченостей;
- «вредной» еды — чипсы, сухарики, фастфуд и пр.
Более полную информацию по правильному питанию можете получить здесь.
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Обязательными действиями считаются:
- любые движения – ходьба, фитнес, зарядка и пр.;
- прогулки на свежем воздухе;
- контроль артериального давления (особенно после 40 лет);
- стабилизация веса (ожирение – огромный фактор риска);
- ежегодное общее обследование (медосмотр), наблюдение у врача (при даже незначительных симптомах).
Что представляет собой ПТФС?
Посттромбофлебический синдром, что это такое, какие причины его вызывают? ПТФС является заболеванием, при котором происходит окклюзия (перекрытие просвета) вены тромбом. Этиологической причиной этой болезни считается употребление недостаточного количества жидкости, повышенная свертывающая способность крови.
При повышенной вязкости и увеличенной свертываемости крови происходит склеивание эритроцитов, что способствует тромбообразованию.
Тромб закрепляется на стенке сосуда, начинает расти, за счет прикрепления новых эритроцитов.
В результате просвет сосуда полностью закрывается.
Тромб может рассосаться или остаться в неизменном виде, что приводит к нарушению трофики тканей.
Как классифицируют
Разновидностей классификаций венозной недостаточности несколько: по В. С. Савельеву, по Л. И. Клионеру, В. И. Русину, М.И.Кузину. Наиболее удобную классификацию постромбофлебического синдрома предложил профессор М.И.Кузин.
Он разделяет ПТФС на 4 формы:
- отечно-болевую;
- варикозную;
- язвенную;
- смешанную форму.
Любое заболевание имеет код по международной классификации болезней. По МКБ 10 посттромбофлебический синдром имеет свой специальный код.
Код ПТФС по МКБ 10 необходим для того, чтобы врачи всех стран могли четко понимать друг друга и поставить точный диагноз. Это особенно важно, если пациент переводится на лечение из России в другую страну или наоборот.
Что представляет собой хроническая сердечная недостаточность по МКБ 10?
Если у пациента развивается ХСН, МКБ-10 имеет специальные коды для этого заболевания. Под сердечной недостаточностью понимают состояние, когда сердце и кровеносная система не могу обеспечивать нормальный кровоток. Подобные патологии появляются из-за того, что сердце сокращается не так сильно, как это требуется. Из-за этого в артерии попадает меньший объем крови, чем необходимо, чтобы обеспечивать работу всего организма.
Сердечную недостаточность называют одной из наиболее распространенных патологий. Причем в рейтинге болезней она занимает одно место с самыми частыми инфекционными. Среди всего населения планеты страдает от этого недуга примерно 3% людей, причем у пациентов, возраст которых старше 65 лет, этот показатель возрастает до 10%. Кстати, если сравнивать по затратам, то на лечение хронической сердечной недостаточности отводится в 2 раза больше сумма, чем на различные формы рака.

Международная классификация болезней, известная как МКБ-10, разрабатывалась Всемирной организацией здравоохранения. Она пересматривается каждые 10 лет, так что вносились дополнения и изменения в уже наработанную базу.
Код по МКБ-10 для сердечной недостаточности – это I50.
Причем из этой группы исключается состояние, которое имеет такое осложнение, как аборт, молярная или внематочная беременность. Еще исключаются хирургические вмешательства и процедуры по акушерству. Еще не входит сюда состояние, которое связано с гипертензией или почечными патологиями. Если недостаточность функционирования сердечной мышцы обнаружена у новорожденного, то международной организацией присваивается код Р29.0. Когда такая патология вызвана у человека любого возраста операциями на сердце или ношением протеза, то устанавливается код I97.1.

Классификация предполагает более подробное деление. Под номером I50.0 значится недостаточность функционирования сердца с застойным характером. Если у пациента левожелудочковая форма такой патологии, то используется код I50.1. Если форму болезни так и не удалось уточнить, тогда пишется номер I50.9.

Хроническая форма сердечной недостаточности развивается достаточно медленно – понадобится несколько недель и даже месяцев. В этом процессе выделяют несколько основных фаз:
- 1. Нарушение целостности миокарда. Это происходит из-за различных сердечных болезней или перегрузки органа.
- 2. Нарушается сократительная функция левого желудочка. Эта часть органа сокращается слабо, так что в артерии направляется небольшой объем крови.
- 3. Компенсация. Этот механизм запускается организмом, когда требуется обеспечить нормальное функционирование сердца в тяжелых условиях. Мышечная прослойка с левой стороны становится намного толще, так как она начинает разрастаться и гипертрофироваться. Организм вырабатывает больше адреналина, что заставляет сердце чаще и сильнее делать сокращения. Кроме того гипофиз вырабатывает специальный дизурический гормон, который повышает количество воды в крови.
- 4. Резервы исчерпываются. Сердце уже не может снабжать клетки кислородом и полезными веществами. Из-за этого чувствуется нехватка энергии и кислорода.
- 5. Декомпенсация. Кровоток нарушается, но компенсировать его уже организм не способен. Мышечная ткань сердца уже не может полноценно работать. Движения органа становятся медленными и слабыми.
- 6. Развитие недостаточности сердца. Сердце движется слабо, из-за чего все клетки организма недополучают необходимые питательные вещества и кислород.

Причины развития сердечной недостаточности заключаются в следующем:
- 1. Заболевания клапанов сердца. Из-за этого кровь приливает в большом количестве к желудочкам, что приводит к перегрузке.
- 2. Кровеносная гипертензия. При такой патологии нарушается отток крови из области сердца, при этом увеличивается объем крови в органе. Сердцу приходится работать намного интенсивнее, что вызывает переутомление. Кроме того повышается риск растяжения клапанов.
- 3. Сужение устья аорты. Диаметр просвета сужается, что приводит к накапливанию крови в области левого желудочка. Возрастает давление в этой зоне, так что эта часть органа растягивается. Эта сосудистая проблема приводит к тому, что миокард становится слабее.
- 4. Кардиомиопатия дилатационного типа. Эта сердечная патология характеризуется растяжением стенки органа, при этом утолщение не происходит. Объем крови при забросе из сердца в артерию уменьшается в 2 раза.
- 5. Миокардит. Заболевание, характеризующееся воспалительными процессами на тканях миокарда. Развивается под действием различных причин. Приводит к проблемам с сократимостью и проводимостью сердечной мышцы. Стенки постепенно растягиваются.
- 6. Ишемия, инфаркт миокарда. Это приводят к проблемам в снабжении сердечной мышцы кровью.
- 7. Тахиаритмия. При диастоле нарушается наполнение сердца кровью.
- 8. Кардиомиопатия гипертрофического типа. При таком недуге стенки утолщаются, а объем желудочков уменьшается.
- 9. Базедово заболевание. При такой патологии в организме человека содержится большое количество гормональных веществ, которые синтезирует щитовидная железа. Это оказывает токсичное воздействие на ткани сердца.
- 10. Перикардиты. Это воспалительные процессы на перикарде. Обычно создают механические препятствия к наполнению кровью желудочков и предсердий.
Сердечная недостаточность в хронической форме различается по видам. По фазе сокращения выделяют такие нарушения:
- 1. Диастолическая. Под диастолой понимают фазу, когда сердце расслабляется, но при патологии мышцы теряет свою эластичность, так что она не может растягиваться и расслабляться.
- 2. Систолическая. При систоле сердце сокращается, но при патологии сердечная камера делает это слабо.
Болезнь в зависимости от причины бывает следующих видов:
- 1. Перегрузочная. Сердечная мышцы ослаблена из-за значительных перегрузок. К примеру, вязкость крови повысилась, развивается гипертензия либо имеются механические препятствия на пути оттока крови из сердца.
- 2. Миокардиальная. Предполагается, что мышечная прослойка органа значительно ослаблена. Сюда входит миокардит, ишемия, пороки.
Что касается острой формы заболевания, то выделяют левожелудочковый и правожелудочковый тип. В первом случае нарушается циркуляция крови в сосудах коронарного типа в левом желудочке. При втором типе у пациента имеются повреждения правого желудочка, так как закупориваются ветви в конце легочной артерии. Другими словами, это называется тромбоэмболией легочной артерии. Также такое происходит при инфаркте с правой стороны сердца. Течение острой формы недуга бывает следующим:
- кардиогенный шок;
- отечность легких;
- криз гипертонического характера;
- высокий сердечный выброс на фоне сердечной недостаточности;
- острая форма декомпенсации.
ХСН проявляется в виде следующих симптомов у пациента. Появляется одышка как результат кислородного голодания головного мозга. Сначала появляется только при интенсивных физических нагрузках, но потом и в состоянии покоя. Дальше организм человека уже не сможет переносить физические нагрузки. Это приводит к ощущению слабости, боли в области грудины, одышке. Потом будут заметны все симптомы цианоза: бледность и синева кожных покровов на носе, пальцах, мочках ушей. Часто проявляется отечность нижних конечностей. Еще один характерных признак хронической сердечной недостаточности – это застой крови в сосудах внутренних органов, что вызывает проблемы с центральной нервной системой, почками, печенью и органами желудочно-кишечного тракта.
Недостаточность функционирования сердечной мышцы, как острая, так и хроническая, является довольно распространенной патологией. Согласно МКБ-10, установлен код I.50 для такого заболевания, но выделяют различные его разновидности, так что всегда нужно сверятся с этим нормативным документом.
Сердечная недостаточность
150.0 Застойная сердечная недостаточность
150.1 Левожелудочковая недостаточность
150.9 Сердечная недостаточность неуточненная.
Сердечную недостаточность разделяют на острую и хроническую, право- и левожелудочковую.
В настоящее время термин «сердечная недостаточность» обычно подразумевает хроническую сердечную недостаточность, чаще — левожелудочковую (табл. 32).
Эта классификация объединяет принятую отечественную клиническую классификацию недостаточности кровообращения по стадиям заболевания Н.Д. Стражеско и В.Х. Василенко и классификацию хронической сердечной недостаточности по функциональным классам, принятую в 1964 г. Нью-Йоркской кардиологической ассоциацией (NYHA), устанавливающую тяжесть клинических симптомов. Приводим эти классификации.
Классификация хронической сердечной недостаточности
(редакция Ю.Н. Беленкова, В.Ю. Мареева, Ф.Т. Агеева, принята Российским Обществом специалистов по сердечной недостаточности в 2002 г.)

Классификация недостаточности кровообращения Н.Д. Стражеско и В.Х. Василенко (1935)
Стадия I. Начальная скрытая недостаточность кровообращения, проявляющаяся только при физической нагрузке, в покое эти явления исчезают, гемодинамика не нарушена.
Стадия II. Выраженная длительная недостаточность кровообращения, нарушения гемодинамики в малом и большом кругах кровообращения выражены в покое.
Период А. Признаки недостаточности кровообращения выражены в покое умеренно, нарушения гемодинамики лишь в одном из отделов сердечно-сосудистой системы (в большом или малом круге кровообращения).
Период Б. Окончание длительной стадии, выраженные гемодинамические нарушения, в которые вовлечена вся сердечно-сосудистая система (и большой, и малый круги кровообращения).
Стадия III. Конечная дистрофическая с тяжелыми нарушениями гемодинамики, стойкими изменениями обмена веществ и необратимыми изменениями в структуре органов и тканей.
Классификация сердечной недостаточности Нью-Йоркской кардиологической ассоциации (1964 г.)
Функциональный класс I — отсутствие ограничений физической активности, обычная физическая нагрузка не вызывает симптомы сердечной недостаточности.
Функциональный класс II — легкое ограничение физической активности, в покое самочувствие пациентов нормальное, однако обычная физическая нагрузка вызывает симптомы сердечной недостаточности .
Функциональный класс III — заметное ограничение физической активности, в покое самочувствие пациентов нормальное, однако физическая нагрузка меньше, чем обычная, вызывает симптомы сердечной недостаточности.
Функциональный класс IV — неспособность переносить физическую нагрузку без симптомов сердечной недостаточности, симптомы присутствуют в покое и усиливаются при любой физической нагрузке.
Для количественной оценки толерантности больного к физической нагрузке используют пробу с 6-минутной ходьбой (так называемая Канадская классификация).
Легкой сердечной недостаточности соответствует способность больного за 6 мин пройти расстояние от 426 до 550 м, средней — от 150 до 425 м, тяжелой — до 150 м.
Обратим внимание: в современном диагнозе используют термин «сердечная недостаточность», а не «недостаточность кровообращения». Кроме того, недопустимо указание одновременно двух стадий сердечной недостаточности (как, например, в формулировке «ПБ—III стадии»).
Фрамингемские критерии сердечной недостаточности
Приступы ночной одышки Набухание шейных вен Влажные хрипы в легких
Кардиомегалия, определяемая при рентгенологическом исследовании
ритм галопа (III тон на верхушке сердца)
Увеличение центрального венозного давления >16 см водного столба
Время циркуляции крови >=25 с Положительный гепатоюгулярный рефлекс
Отек легких, застойное полнокровие органов или кардиомегалия по данным аутопсии
Снижение массы тела ?4,5 кг за 5 дней в ответ на лечение сердечной недостаточности
Двухсторонние отеки голеней
Одышка при обычной нагрузке Увеличение печени Плевральный выпот
Снижение жизненной способности на одну треть от максимального объема
Тахикардия (>= 120 ударов в минуту).
Диагноз устанавливают при наличии двух больших или одного большого и двух малых критериев одновременно. Малые критерии могут быть учтены, если они не являются проявлением другого не сердечно-сосудистого заболевания.
По характеру нарушения функции левого желудочка выделяется:
• систолическая сердечная недостаточность
• диастолическая сердечная недостаточность (табл. 33-34)
• комбинированная систолическая и диастолическая недостаточность.
Критерием систолической недостаточности является снижение фракции выброса и сердечного выброса левого желудочка. При систолической сердечной недостаточности определяется тип:
• с низким сердечным выбросом (при большинстве заболева ний сердца, таких как пороки сердца, гипертоническая болезнь, ишемические болезни сердца, кардиомиопатии и т.д.)
• с высоким сердечным выбросом (при анемиях, приобретенных и врожденных артериовенозных фистулах, тиреотоксикозе, болезни Педжета, бери-бери, множественной миеломе, эритремии, карциноидном синдроме, акромегалии, фиброзной дисплазии).
Диагностические критерии диастолической сердечной недостаточности

Примечание: СН — сердечная недостаточность, * — рентгенография грудной клетки, уровень В-натрийуретического пептида, ** — определяется при катетеризации сердца или допплер-эхокардиографии.
При наличии диастолической недостаточности при допплерэхокардиографии определяют ее тип: нарушение релаксации, псевдонормальный, рестриктивный.
Характеристика типов диастолической дисфункции левого желудочка

Примечания: * — оценку проводят по данным исследования кровотока при допплерографии трансмитрального диастолического и легочного венозного кровотока; Уе/Уа — отношение максимальных скоростей потока через митральный клапан, DТ — время замедления потока раннего наполнения, IVRT — время изоволюметрического расслабления левого желудочка. Уs/Уd — отношения максимальных скоростей систолической волны S и антеградной ранней диастолической волны D, Д t РVаг — продолжительность волны реверсивной Уаг легочного венозного потока, Д t МУа — продолжительность предсердной волны Уа трансмитрального потока.
Сердечная недостаточность всегда является осложнением того или иного заболевания сердца. Код 150 вносят в рубрику «осложнения» статистической карты выбывшего из стационара, если сердечную недостаточность считают причиной госпитализации пациента и, соответственно, большая доля затрат на предоставляемые медицинские услуги приходится на это состояние. В случае, когда в диагнозе указана гипертоническая болезнь с застойной сердечной недостаточностью, используют код 111.0.
Примеры формулировок диагноза при некоторых нарушениях ритма приведены в предыдущих разделах.
Симптомы и лечение хронической сердечной недостаточности
 |
Кардиолог: “Чтобы сердце не остановилось из-за скачка давления, утром. “ |
 |
Мясников: Проблемы с сердцем? Вам может помочь только это. |
Интересно! Во всем мире на лечение сердечной недостаточности выделяются огромные денежные средства, например в США затраты составляют 40 миллиардов долларов ежегодно. Процент заболеваемости постоянно возрастает, чаще госпитализируются люди после 65 лет.
Хроническую недостаточность можно охарактеризоватьследующим образом – это несостоятельность сердечно-сосудистой системы. Она выражается в невозможности обеспечения необходимым объемом крови внутренних органов и мышечных тканей, нуждающихся в этом. Хроническая форма развивается в условиях нарушения сердечных функций, точнее сказать миокарда. Даже при повышенном давлении он не может вытолкнуть всю кровь из полости сердца.

Причины патологического процесса и как он происходит
Главной причиной является поражение среднего слоя сердечной мышцы, аорты, следующей прямо от нее или клапанов. Это может произойти при наличии ишемии, воспалительных процессов в мышце сердца, кардиомиопатии, а также системных нарушений соединительной ткани организма. Поражения могут иметь токсический характер. Это происходит при отравлении токсическими веществами, ядами, медицинскими препаратами.
Кровеносные сосуды, крупная непарная артерия могут быть поражены при таких заболеваниях:
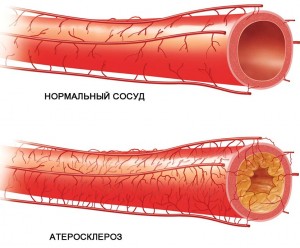
- атеросклероз;
- стойкое повышение давления;
- когда уровень сахара в крови повышается и отмечается дефицит гормона инсулина.
Хроническая сердечная недостаточность провоцируется и пороками сердца врожденного или приобретенного происхождения.
Когда циркуляция крови замедляется, начинается кислородное голодание всех внутренностей организма. Их поочередность зависит от количества потребляемых веществ и крови. Одним из характерных проявлений данного состояния является одышка при нагрузках и в состоянии покоя. Больной может жаловаться на не крепкий сон, тахикардию и излишнюю утомляемость.
Симптомы, которые свойственны данному состоянию, определяются тем, функционирование какого участка сердца затруднено. Иногда наблюдается цианоз, т.е. приобретение кожными покровами на пальцах и губах серо-синеватого оттенка. Это свидетельствует о дефиците кислорода в удаленных частях тела. Отеки ног и других частей тела вызываются тем, что в венозном русле застаивается кровь. Если же происходит переполнение вен печени, то отмечаются болевые ощущения в области правого подреберья.
По мере развития патологического процесса, вышеперечисленные симптомы усугубляются.
Классифицирование заболевания

Согласно коду по МКБ 10, хроническая недостаточность может быть в таких формах:
- обычная сердечная недостаточность (150);
- застойная (150.0);
- лево желудочковая (150.1);
- неуточненная (150.9).
Затяжная форма болезненного состояния характеризуется тем, что патология формируется постепенно. Ее развитие может достигать несколько недель, месяцев, лет.
По классификациям хроническая сердечная недостаточность делится на IV функциональных класса:
- нагрузка не сопровождается особой утомляемостью, стенокардией. Ощутимые сердцебиения, одышка и ограничения активности не отмечаются;
- находясь в покое, больной, чувствует себя хорошо, но при нагрузках ощущается дискомфорт (усталость, затрудненное дыхание, боль в груди);
- появляются существенные ограничения физической активности;
- человек не способен осуществить элементарное действие без неприятных ощущений. Все симптомы могут возникать даже в состоянии покоя, а при нагрузке они усиливаются.
Зачастую, когда присутствует хроническая сердечная недостаточность 1 степени, больной может не догадываться, что с ним происходит. Поэтому визит к врачу затягивается, что может негативно сказаться на здоровье.
Обследование
Хроническая сердечная недостаточность симптомы и лечение тесно связаны между собой, но прежде чем перейти к терапии нужно правильно поставить диагноз. В процессе учитываются клинические проявления, история болезни. Не обойтись и без дополнительных исследований, они бывают инструментальные и лабораторные. В первом случае это электрокардиограмма, а во втором – общий анализ крови, биохимический, а также определение уровня содержания гормонов, выделяемых щитовидной железой в кровь.
Что в силах врача?
После того как врач поставил диагноз на основании результатов исследований, данных осмотра и диалога с пациентом, он приступает к разработке терапии. На первом месте стоит условие, которое нужно соблюсти для успешного лечения. Имеется в виду правильное определение основного недуга, приведшего к недостаточности.
Лечение недостаточности заключается в том, что больной должен получать комплекс определенных препаратов. Для этого используются:
- мочегонные средства;
- ингибиторы ангиотензинпревращающего фермента;
- антогонисты альдостерона;
- гликозиды сердечные;
- β-адреноблокаторы и блокаторы кальциевых каналов;
- периферические вазодилататоры.
Эффективность вышеуказанных лекарств была неоднократно доказана.

Лечение хронической сердечной недостаточности
Наблюдая за лечением больного, врач ориентируется на такие критерии качества, как уменьшение выраженности или полное устранение симптомов, увеличение фракции кровяного выброса левого желудочка, исключение признаков задержки жидкости. Показателем эффективности терапии является увеличение срока между госпитализациями, улучшение качества жизни в целом. Медикаментозная терапия строится на двух принципах. Это значит, что осуществляется инотропная стимуляция сердца и разгрузка сердечной деятельности.
Немаловажное значение имеет диета. При ХСН она обязательно должна быть калорийной, содержать минимальное количество соли, хорошо усваиваться. Хроническая сердечная недостаточность это не приговор. Главное вовремя начать ее лечение, следовать рекомендациям врача, организовать правильный рацион и вести здоровый образ жизни.