Портальная гипертензия: симптомы и лечение
Вы узнаете, что это такое портальная гипертензия, какие у нее симптомы, клинические рекомендации к лечению и как лечат состояние с помощью медикаментов и хирургических вмешательств.

Что это
Портальная гипертензия (синдром портальной/воротной гипертензии) – патологическое состояние, при котором наблюдается стойкое повышения давления в системе портальной (воротной) вены, спровоцированное нарушением тока крови в воротных сосудов, венах печени и системе нижней полой вены. Состояние приводит к развитию ряда сопутствующих патологий (асцит, расширение пищеводных вен, увеличение селезенки и др.)
Симптомы
Симптомы портальной гипертензии делятся на ранние и поздние. К ранним относятся:
Поносы или запоры;
Ощущение переполнения желудка и верхних отделов кишечника;
Внезапное появление тошноты, которая становится постоянной;
Появление и нарастание болей в подложечной области (эпигастрии), боли становятся постоянными;
Возникновение болевого синдрома в области правого подреберья, одноименном боку, внизу живота справа;
Появление и постоянство общей слабости;
Снижение веса, вплоть до истощения;
Появление желтухи (кожа, слизистые оболочки, склеры желтеют);
Изменение цвета кала (становится бесцветным или серым);
Редко изначально увеличивается селезенка (развивается спленомегалия);
Развитие анемии (снижение содержания красных кровяных телец), снижение количества тромбоцитов и лейкоцитов (белых кровяных телец) – синдром гиперспленизма – повышенной функции селезенки.
Появление асцита – патологического скопления жидкости в брюшной полости;
Увеличение размеров живота;
Появление отеков нижних конечностей;
Видимое расширение вен передней брюшной стенки (симптом «головы медузы»);
Расширение венозной сети пищевода, желудка, прямой кишки;
Внезапные, склонные к повторам, кровотечения (вплоть до не останавливаемых медикаментозно) из расширенных вен желудочно-кишечного тракта;
Развитие постгеморрагической (после кровотечений) анемии;
Появление кровавой рвоты, кровавого стула при кровотечениях из органов пищеварительной системы;
Развитие печеночной энцефалопатии – интоксикация мозга продуктами распада не выделяемых из организма компонентов желчи;
Нарушения сердечного и дыхательного ритма;
Появление и нарастание одышки, удушья;
Нарушение усвоения пищи (быстро появляющаяся рвота, поносы);
Нарушения координации движений;
Выраженная слабость (вплоть до потери сознания при малейших физических нагрузках).
Клинические рекомендации
Клинические рекомендации при лечении пациентов с портальной гипертензией зависят от первопричины развития патологии, выраженности симптомов, тяжести общего состояния больного. Выделяют такие:
Лечение больных с кровотечением из варикозно расширенных вен верхних отделов пищеварительного тракта;
Терапия пациентов с асцитом;
Помощь страдающим от гепаторенального (печеночно-почечного) синдрома.
Кровотечение
Терапия кровотечения (в т. ч. при внепеченочной гипертензии):
Срочная госпитализация в хирургический стационар;
Скорейшая ликвидация дефицита объема циркулирующей крови с внутривенным применением катетера и введением больших доз специальных препаратов;
Использование свежезамороженной плазмы, взвеси или массы тромбоцитов, если нарушена свертываемость крови;
Профилактика повторного кровотечения.
Асцит
Лечение зависит от степени тяжести асцита (1-3). При 1-й степени специализированное лечение не проводится. Асцит 2 степени лечится с помощью бессолевой диеты и калийсберегающими мочегонными средствами (диуретиками) в малых дозах с последующим плавным их увеличением. Успешное лечение – при котором происходит снижение веса больного более 2 кг/нед. При неэффективности терапии назначают мощные канальцевые диуретики (Фуросемид и аналоги) в небольших дозах, понедельно увеличивают их. При чрезмерной концентрации калия в организме применяют максимальные дозировки. Наибольшая потеря веса у больных без признаков отечности за 24 ч не должна превышать 0,5 кг, с ними – не более 1 кг.
Применение диуретиков сопровождается регулярным мониторированием состояния пациента, с контролем степени сознания, водно-электролитного баланса в сыворотке крови. При падении уровня натрия менее 120 ммоль/л (миллимоль/л), прогрессировании почечной недостаточности, усилении энцефалопатии, необходимо срочно прекращать введение мочегонных средств. Если уровень калия в сыворотке снижается ниже 3 ммоль/л прекращают введение Фуросемида, а если концентрация ионов превысит 6 ммоль/л – отменяют калийсберегающие диуретики (Спиронолактон , Верошпирон и др.).
У больных с 3 степенью асцита необходимо проводить лапароцентез (прокалывание брюшной стенки для удаления жидкости из живота) и назначать альбумины (группа белков) в дозе 8 г на 1 л удаленной жидкости. Если удалено более 5 л жидкости, рекомендовано назначать только Альбумин, но не растворы, замещающие плазму (Реополиглюкин, Декстарн и т.д.). После чего назначают диуретики в высоких дозах + бессолевую диету. Радикальным методом лечения пациентов с печеночной гипертензией и тяжелым асцитом является пересадка печени. До трансплантации проводят медикаментозную терапию, лапароцентез в комбинации с внутривенным введением Альбумина 1 раз/14-21 день.
Гепаторенальный синдром
Терапия проводится параллельно с лечением печеночной недостаточности. Оптимальное лечение – пересадка печени. Из медикаментов применяют вазоконстрикторы (препараты, суживающие просвет сосудов) или агонисты (стимуляторы) альфа-адренорецепторов и Альбумин. Лекарства используют до нормализации содержания креатинина (токсический продукт азотистого обмена). Вазоконстрикторы показаны из-за компенсаторного расширения внутриорганных артерий. Сочетанное применение вазоконстрикторов и Альбумина улучшает работу почек, приводит к снижению уровня креатинина, препятствует повторному развитию гепаторенального синдрома.
Альбумин применяют с 1-го дня в минимальной терапевтической дозе, затем постепенно увеличивают концентрацию. Вазопрессоры вводят с перерывом 4-6 ч. Заменить вазопрессоры можно агонистами альфа-адренорецепторов в комбинации с Альбумином и аналогами специфических гормонов и их ингибиторами (вещества, угнетающие функцию) их антагонистов. Терапия проводится в течение 7-14 дней, до снижения концентрации креатинина в сыворотке крови ниже 1,2 мг/дл (миллиграм/децилитр). В профилактических целях прибегают к внутривенному введению Альбумина.
Лечение
Медикаментозное лечение портальной гипертензии направлено на устранение симптомов патологии, нормализацию общего состояния больного, замедление течения основного заболевания, поддержку функции печени и защиту ее клеток от повреждения и некроза (отмирания). Показано проведение мероприятий, препятствующих замещению нормальной ткани на патологическую соединительную (предотвращение фиброза).
Лечение кровотечений
Применяют препараты из 2 лекарственных групп – венозных дилататоров (расширяющие вены) и вазоконстрикторов. Из вазодилататоров назначают Нитроглицерин (1% -1,0 мл), Нитропруссид натрия или же Нинипрусс, Перлинганит ( соотв. 1 амп. Нинипрусса или Перлинганита) в 400 мл раствора Рингера или 0,9% растворе Натрия хлорида (физ. раствор). Препараты вводят внутривенно в капельнице со скоростью 10-12 кап./1 мин. Средства рекомендовано использовать совместно с Вазопрессином (специфический гормон) при стабильном состоянии сердечно-сосудистой системы – систолическое давление свыше 100 мм рт. ст. и после нормализации объема циркулирующей жидкости в организме.
Из вазоконстрикторов рекомендовано использование Соматостатина (Стиламина, Сандостатина, Октреотида), т. к. он вызывает избирательное сужение внутриорганных сосудов, подавляет активность естественных сосудистых дилататоров и выделение в желудке соляной кислоты (усиливает повреждение сосудов). Октреотид показано вводить в дозировке 50-100 мкг болюсно, затем переходить на длительное внутривенное введение по 30-50 мкг/ч. на протяжении 6-7 дней. Препараты позволяют снизить давление и остановить кровотечение в течение 1-1,5 ч.
Тактика ведения пациентов с синдромом портальной гипертензии на фоне цирроза печени (по материалам консенсуса Baveno VI , 2015 г.)
В статье представлены наиболее важные заключения рабочего совещания Baveno VI по использованию инвазивных и неинвазивных методов диагностики и наблюдения пациентов с портальной гипертензией, профилактике декомпенсации, помощи при кровотечении, профилактик
The article highlights the most important conclusions of the working meeting of Baveno VI on use of invasive and non-invasive diagnostic methods and observation of patients with portal hypertension, prevention of decompensation, help in bleeding, prevention of complications.
Портальная гипертензия (ПГ) — гемодинамическое нарушение, связанное с наиболее тяжелыми осложнениями цирроза печени, включающими асцит, печеночную энцефалопатию и кровотечения из варикозно расширенных вен пищевода/желудка. Оценка диагностических подходов, дизайн и проведение надлежащих клинических исследований в лечении ПГ всегда были трудной задачей. Понимание этих трудностей обусловило проведение ряда встреч по консенсусу. Первая из них была организована A. Burroughs в городе Гронинген в 1986 г. [1]. За этой встречей последовал ряд других: в 1990 г. в городе Бавено (Италия) (Baveno I) [2], в 1995 году вновь в Бавено (Baveno II) [3, 4], в 1992 г. в Милане (Италия) [5], в 1996 г. в Рестоне (США) [6], в 2000 г. в Стрезе (Италия) (Baveno III) [7, 8], в 2005 г. в Бавено (Италия) (Baveno IV) [9, 10], в 2007 г. в Атланте [11], в 2010 г. в Стрезе (Италия) (Baveno V) [12, 13]. Цель встреч — анализ доказательств по течению синдрома портальной гипертензии и разработка рекомендации по ведению данной категории пациентов. Оценка уровня доказательств и рекомендации ранжированы согласно Оксфордской системе [14].
Скрининг на наличие портальной гипертензии
- Внедрение в практику эластографии дает возможность раннего обнаружения пациентов с хроническим заболеванием печени, имеющих риск развития клинически выраженной портальной гипертензии (1b; A).
- Для таких больных предложен термин «хроническое выраженное компенсированное заболевание печени» (ХВКЗП). Этот термин лучше отражает то обстоятельство, что спектр выраженных фиброзно-цирротических изменений у асимптоматических больных представляет собой континуум и различить эти два состояния, опираясь лишь на клинические признаки, часто бывает невозможно (5; D).
- В настоящее время оба термина: «хроническое выраженное компенсированное заболевание печени» и «компенсированный цирроз печени» приемлемы (5; D).
- Больные с подозрением на ХВКЗП должны быть направлены к гепатологу для подтверждения этого диагноза, наблюдения и лечения (5; D).
Критерии, позволяющие врачу заподозрить ХВКЗП
- Обнаружение при эластографии повышения плотности печени достаточно, чтобы заподозрить ХВКЗП у лиц без симптомов, но при наличии известных факторов хронического поражения печени; эластография часто дает ложноположительные результаты, поэтому ее рекомендуется выполнять дважды в разные дни в состоянии натощак (5; D).
- Значение эластографии менее 10 kPa при отсутствии других клинических признаков исключает наличие ХВКЗП, значения от 10 до 15 kPa позволяют заподозрить наличие ХВКЗП, однако требуют дальнейших обследований; значения более 15 kPa с большой степенью вероятности указывают на наличие ХВКЗП.
Критерии, позволяющие подтвердить ХВКЗП
- Биопсия печени с обнаружением выраженного фиброза или сформировавшегося цирроза (1b; A); определение относительной площади, занимаемой коллагеном, в печеночном биоптате позволяет количественно оценить выраженность фиброза и имеет прогностическое значение (2b; B).
- Эндоскопия верхних отделов желудочно-кишечного тракта: обнаружение варикозно расширенных вен (1b; A).
- Измерение печеночного венозного градиента давления (Hepatic venous pressure gradient — HVPG). Величина его более 5 мм рт. ст. указывает на синусоидальную портальную гипертензию (1b; A).
Диагностика клинически выраженной портальной гипертензии (КВПГ)
- У пациентов без признаков клинически выраженной портальной гипертензии нет варикозно расширенных вен пищевода/желудка (ВРВПЖ) и риск их развития в течение 5 лет низок (1b; A); измерение HVPG является золотым стандартом диагностики, при повышении этого показателя ≥ 10 мм рт. ст. (1b; A) ставят диагноз клинически выраженной портальной гипертензии.
- У больных с ХВКЗП вирусной этиологии достаточно использовать неинвазивные методики для определения группы риска по наличию КВПГ (пациентов, у кого высока вероятность обнаружения эндоскопических признаков портальной гипертензии). Для этой цели может быть использовано: определение плотности печени по данным эластографии, с подсчетом числа тромбоцитов и определением размеров селезенки. (Риск КВПГ высок при эластографии ≥ 20–25 кРа при как минимум двух определениях в разные дни в состоянии натощак. Следует быть внимательным при резких повышениях уровня АЛТ. Необходимо обратиться к рекомендациям Европейской ассоциации по изучению печени (European Association for the Study of the Liver, EASL) для правильной интерпретации критериев.)
- При заболевании печени другой этиологии значение величины эластографии для диагностики КВПГ подлежит уточнению (5; D).
- Методы визуализации, указывающие на наличие коллатерального кровотока, являются достаточными для подтверждения наличия КВПГ у больных ХВКЗП любой этиологии (2b; B).
Выявление пациентов с ХВКЗП, у которых можно избежать необходимости проведения эндоскопии с целью скрининга
- У больных с показателем эластографии менее 20 кРа и числом тромбоцитов более 150 000 риск наличия варикозных вен, требующих лечения, очень низок, и у таких пациентов можно избежать проведения эндоскопии (1b; A). Таких пациентов можно наблюдать, определяя им показатель эластографии и уровень тромбоцитов крови ежегодно (5; D).
- При увеличении плотности печени или снижении числа тромбоцитов пациентам необходимо проведение эзофагогастродуоденоскопии (ЭГДС) с целью скрининга (5; D).
Динамическое наблюдение пациентов с варикозным расширением вен пищевода/желудка
- У компенсированных больных при отсутствии признаков ВРВПЖ при скрининг-эндоскопии и с продолжающимся повреждением печени (прием алкоголя, отсутствие устойчивого вирусологического ответа при гепатите С) необходимо проведение ЭГДС с целью динамического наблюдения 1 раз в 2 года (5; D).
- У компенсированных больных с небольшим расширением вен и продолжающимся повреждением печени (прием алкоголя, отсутствие устойчивого вирусологического ответа при гепатите С) необходимо проведение ЭГДС с целью динамического наблюдения 1 раз в год (5; D).
- У компенсированных больных при отсутствии признаков ВРВПЖ при скрининг-эндоскопии, у которых этиологический фактор был удален (наличие устойчивого вирусологического ответа при гепатите С, длительная абстиненция у алкоголиков) и у которых нет ко-факторов (например, ожирения), ЭГДС с целью динамического наблюдения необходимо проводить 1 раз в 3 года (5; D).
- У компенсированных больных с небольшим расширением вен, у которых этиологический фактор был удален (достигнут устойчивый вирусологический ответ при гепатите С, длительная абстиненция у алкоголиков) и у кого нет ко-факторов (например, ожирения) необходимо проведение ЭГДС с целью динамического наблюдения 1 раз в 2 года (5; D).
Из-за разного прогноза пациенты с компенсированным циррозом должны быть разделены на тех, у кого есть признаки КВПГ, и тех, у кого их нет (1b; A). Цель лечения в первой подгруппе — профилактика развития КВПГ, а во второй — профилактика декомпенсации.
Профилактика развития КВПГ
- Изменение HVPG является приемлемым суррогатным маркером клинического исхода у больных с нехолестатическим циррозом (2b; B), значимым считается изменение HVPG на 10% и более (1b; A); этиотропное лечение может привести к уменьшению портальной гипертензии и предотвратить развитие осложнений у больных с сформировавшимся циррозом (1b; A); ожирение ухудшает естественное течение компенсированного цирроза любой этиологии (1b; A); алкогольная абстиненция должна поощряться у всех больных циррозом вне зависимости от его этиологии (2b; B); применение статинов является перспективным и должно быть изучено в клинических исследованиях III фазы (1b; A).
Профилактика декомпенсации
- Воздействие на этиологический фактор при хроническом заболевании печени может привести к улучшению структуры и функции печени, что в свою очередь снизит величину HVPG (1b; A).
- Сопутствующие заболевания (ожирение, диабет, рак, остеопороз, легочные, почечные и сердечно-сосудистые заболевания) часто встречаются у больных компенсированным циррозом печени; некоторые из них могут внести свой вклад в развитие декомпенсации, другие являются следствием болезни печени (2b; B).
- Недостаточность питания и дефицит мышечной массы оказывают влияние на выживаемость больных циррозом (1b; A).
- Пациенты с небольшим варикозным расширением вен с красными рубчиками или с классом С по Child Pugh имеют повышенный риск развития кровотечения (1b; A) и должны получать неселективные бета-блокаторы (НСББ) (5; D).
- Пациенты с небольшим варикозным расширением вен без признаков повышенного риска кровотечений могут получать лечение НСББ с целью профилактики кровотечений (1b; A).
- Рекомендуется применение НСББ или эндоскопическое лигирование сосудов с целью профилактики первого кровотечения из варикозных вен среднего и большого размера (1b; A).
- Выбор терапии должен быть основан на локальных возможностях, наличии опыта, предпочтениях и особенностях пациента, наличии противопоказаний и возможности нежелательных явлений (5; D).
- Традиционные НСББ (пропранолол, надолол) (1а; A) и карведилол (1b; A) являются надежными средствами первой линии.
- Карведилол более эффективен, чем традиционные НСББ, в снижении HVPG (1а; A), однако прямых сравнительных исследований этого препарата с НСББ не проводилось.
- Решение о применении бета-блокаторов должно быть основано на показаниях, независимо от того, есть ли возможность измерения HVPG или нет (1b; A).
- Снижение HVPG по меньшей мере на 10% от исходного или до .
- De Franchis R., editor. Portal Hypertension VI. Proceedings of the VIth Baveno international consensus workshop. New York, USA: Springer, in press.
- Moore K., Wong F., Gines P., Bernardi M., Ochs A., Salerno F. et al. The management of ascites in cirrhosis: report on the consensus conference of the International Ascites Club // Hepatology. 2003; 38: 258–266.
- Angeli P., Wong F., Ginés P., Bernardi M., Boyer T. D., Gerbes A. et al. Diagnosis and management of acute kidney injury in patients with cirrhosis: revised consensus recommendations of the International Club of Ascites // J Hepatol. 2015; 62: 968–974.
- Национальные клинические рекомендации «Трансплантация печени». 2013. 42 с.
Е. А. Лялюкова, доктор медицинских наук, профессор
ФГБОУ ВО ОмГМУ МЗ РФ, Омск
Портальная гипертензия
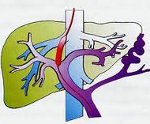
Портальная гипертензия – синдром, развивающийся вследствие нарушения кровотока и повышения кровяного давления в бассейне воротной вены. Портальная гипертензия характеризуется явлениями диспепсии, варикозным расширением вен пищевода и желудка, спленомегалией, асцитом, желудочно-кишечными кровотечениями. В диагностике портальной гипертензии ведущее место занимают рентгеновские методы (рентгенография пищевода и желудка, кавография, портография, мезентерикография, спленопортография, целиакография), чрескожная спленоманометрия, ЭГДС, УЗИ и др. Радикальное лечение портальной гипертензии – оперативное (наложение портокавального анастомоза, селективного спленоренального анастомоза, мезентерико-кавального анастомоза).
МКБ-10



Общие сведения
Под портальной гипертензией (портальной гипертонией) понимается патологический симптомокомплекс, обусловленный повышением гидростатического давления в русле воротной вены и связанный с нарушением венозного кровотока различной этиологии и локализации (на уровне капилляров или крупных вен портального бассейна, печеночных вен, нижней полой вены). Портальная гипертензия может осложнять течение многих заболеваний в гастроэнтерологии, сосудистой хирургии, кардиологии, гематологии.
Причины
Этиологические факторы, приводящие к развитию портальной гипертензии, многообразны. Ведущей причиной выступает массивное повреждение печеночной паренхимы вследствие заболеваний печени:
Определенную роль играет токсическое поражение печени при отравлениях гепатотропными ядами (лекарствами, грибами и др.). К развитию портальной гипертензии может приводить заболевания сосудистого генеза:
- тромбоз, врожденная атрезия, опухолевое сдавление или стеноз портальной вены
- тромбоз печеночных вен при синдроме Бадда-Киари
- повышение давления в правых отделах сердца при рестриктивной кардиомиопатии, констриктивном перикардите.
В некоторых случаях развитие портальной гипертензии может быть связано с критическими состояниями при операциях, травмах, обширных ожогах, ДВС-синдроме, сепсисе. Непосредственными разрешающими факторами, дающими толчок к развитию клинической картины портальной гипертензии, нередко выступают инфекции, желудочно-кишечные кровотечения, массивная терапия транквилизаторами, диуретиками, злоупотребление алкоголем, избыток животных белков в пище, операции.

Патогенез
Основными патогенетическими механизмами портальной гипертензии выступают наличие препятствия для оттока портальной крови, увеличение объема портального кровотока, повышенное сопротивление ветвей воротной и печеночных вен, отток портальной крови через систему коллатералей (потртокавальных анастомозов) в центральные вены.
В клиническом течении портальной гипертензии может быть выделено 4 стадии:
- начальная (функциональная)
- умеренная (компенсированная) – умеренная спленомегалия, незначительное расширение вен пищевода, асцит отсутствует
- выраженная (декомпенсированная) – выраженные геморрагический, отечно-асцитический синдромы, спленомегалия
- портальная гипертензия, осложненная кровотечением из варикозно-расширенных вен пищевода, желудка, прямой кишки, спонтанным перитонитом, печеночной недостаточностью.
Классификация
В зависимости от распространенности зоны повышенного кровяного давления в портальном русле различают тотальную (охватывающую всю сосудистую сеть портальной системы) и сегментарную портальную гипертензию (ограниченную с нарушением кровотока по селезеночной вене с сохранением нормального кровотока и давления в воротной и брыжеечных венах).
По локализации венозного блока выделяют предпеченочную, внутрипеченочную, постпеченочную и смешанную портальную гипертензию. Различные формы портальной гипертензии имеют свои причины возникновения.
- Развитие предпеченочной портальной гипертензии (3-4 %) связано с нарушением кровотока в портальной и селезеночных венах вследствие их тромбоза, стеноза, сдавления и т. д.
- В структуре внутрипеченочной портальной гипертензии (85-90 %) различают пресинусоидальный, синусоидальный и постсинусоидальный блок. В первом случае препятствие на пути внутрипеченочного кровотока возникает перед капиллярами-синусоидами (встречается при саркоидозе, шистосомозе, альвеококкозе, циррозе, поликистозе, опухолях, узелковой трансформации печени); во втором – в самих печеночных синусоидах (причины – опухоли, гепатиты, цирроз печени); в третьем – за пределами печеночных синусоидов (развивается при алкогольной болезни печени, фиброзе, циррозе, веноокклюзионной болезни печени).
- Постпеченочная портальная гипертензия (10-12%) бывает обусловлена синдромом Бадда-Киари, констриктивным перикардитом, тромбозом и сдавлением нижней полой вены и др. причинами. При смешанной форме портальной гипертензии имеет место нарушение кровотока, как во внепеченочных венах, так и в самой печени, например, при циррозе печени и тромбозе воротной вены.

Симптомы портальной гипертензии
Наиболее ранними клиническими проявлениями портальной гипертензии служат диспепсические симптомы: метеоризм, неустойчивый стул, чувство переполнения желудка, тошнота, ухудшение аппетита, боли в эпигастрии, правом подреберье, подвздошных областях. Отмечается появление слабости и быстрой утомляемости, похудание, развитие желтухи.
Иногда первым признаком портальной гипертензии становится спленомегалия, выраженность которой зависит от уровня обструкции и величины давления в портальной системе. При этом размеры селезенки становятся меньше после желудочно-кишечных кровотечений и снижения давления в бассейне портальной вены. Спленомегалия может сочетаться с гиперспленизмом – синдромом, характеризующимся анемией, тромбоцитопенией, лейкопенией и развивающимся в результате повышенного разрушения и частичного депонирования в селезенке форменных элементов крови.
Асцит при портальной гипертензии отличается упорным течением и резистентностью к проводимой терапии. При этом отмечается увеличение объемов живота, отеки лодыжек, при осмотре живота видна сеть расширенных вен передней брюшной стенке в виде «головы медузы».
Осложнения
Характерными и опасными проявлениями портальной гипертензии являются кровотечения из варикозно измененных вен пищевода, желудка, прямой кишки. Желудочно-кишечные кровотечения развиваются внезапно, имеют обильный характер, склонны к рецидивам, быстро приводят к развитию постгеморрагической анемии. При кровотечении из пищевода и желудка появляется кровавая рвота, мелена; при геморроидальном кровотечении – выделение алой крови из прямой кишки. Кровотечения при портальной гипертензии могут провоцироваться ранениями слизистой, увеличением внутрибрюшного давления, снижением свертываемости крови и т. д.
Диагностика
Выявить портальную гипертензию позволяет тщательное изучение анамнеза и клинической картины, а также проведение совокупности инструментальных исследований. При осмотре больного обращают внимание на наличие признаков коллатерального кровообращения: расширения вен брюшной стенки, наличия извитых сосудов около пупка, асцита, геморроя, околопупочной грыжи и др.
- Лабораторный комплекс. Объем лабораторной диагностики при портальной гипертензии включает исследование клинического анализа крови и мочи, коагулограммы, биохимических показателей, АТ к вирусам гепатита, сывороточных иммуноглобулинов (IgA , IgM , IgG).
- Рентгенография. В комплексе рентгеновской диагностики используется кавография, портография, ангиография мезентериальных сосудов, спленопортография, целиакография. Данные исследования позволяют выявить уровень блокировки портального кровотока, оценить возможности наложения сосудистых анастомозов. Состояние печеночного кровотока может быть оценено в ходе статической сцинтиграфии печени.
- Сонография. УЗИ брюшной полости необходимо для выявления спленомегалии, гепатомегалии, асцита. С помощью допплерометрии сосудов печени производится оценка размеров воротной, селезеночной и верхней брыжеечной вен, расширение которых позволяет судить о наличии портальной гипертензии.
- Функциональные исследования. С целью регистрации давления в портальной системе прибегают к проведению чрескожной спленоманометрии. При портальной гипертензии давление в селезеночной вене может достигать 500 мм вод. ст., тогда как в норме оно составляет не более 120 мм вод. ст.
Обследование пациентов с портальной гипертензией предусматривает обязательное проведение эзофагоскопии, ФГДС, ректороманоскопии, позволяющих обнаружить варикозное расширение вен ЖКТ. Иногда вместо эндоскопии проводится рентгенография пищевода и желудка. К биопсии печени и диагностической лапароскопии прибегают в случае необходимости получения морфологических результатов, подтверждающих заболевание, приведшее к портальной гипертензии.

Лечение портальной гипертензии
Терапевтические методы лечения портальной гипертензии могут быть применимы только на стадии функциональных изменений внутрипеченочной гемодинамики. В терапии портальной гипертензии используется:
- Фармакотерапия: нитраты (нитроглицерин, изосорбид), β-адреноблокаторы (атенолол, пропранолол), ингибиторы АПФ (эналаприл, фозиноприл), гликозаминогликаны (сулодексид) и др.
- Эндоскопические манипуляции. При остро развившихся кровотечениях из варикозно-расширенных вен пищевода или желудка прибегают к их эндоскопическому лигированию или склерозированию. При неэффективности консервативных вмешательств показано прошивание варикозно-измененных вен через слизистую оболочку.
- Оперативное лечение. Основными показаниями к хирургическому лечению портальной гипертензии служат желудочно-кишечные кровотечения, асцит, гиперспленизм. Операция заключается в наложении сосудистого портокавального анастомоза, позволяющего создать обходное соустье между воротной веной или ее притоками (верхней брыжеечной, селезеночной венами) и нижней полой веной или почечной веной. В зависимости от формы портальной гипертензии могут быть выполнены операции прямого портокавального шунтирования, мезентерикокавального шунтирования, селективного спленоренального шунтирования, трансъюгулярного внутрипечёночного портосистемного шунтирования, редукции селезеночного артериального кровотока, спленэктомия.
- Паллиативные вмешательства. Паллиативными мерами при декомпенсированной или осложненной портальной гипертензии, могут являться дренирование брюшной полости, лапароцентез.
Прогноз
Прогноз при портальной гипертензии, обусловлен характером и течением основного заболевания. При внутрипеченочной форме портальной гипертензии исход, в большинстве случаев, неблагоприятный: гибель пациентов наступает от массивного желудочно-кишечного кровотечения и печеночной недостаточности. Внепеченочная портальная гипертензия имеет более доброкачественное течение. Наложение сосудистых портокавальных анастомозов может продлить жизнь иногда на 10—15 лет.
Портальная гипертензия клинические рекомендации
Вы узнаете, что это такое портальная гипертензия, какие у нее симптомы, клинические рекомендации к лечению и как лечат состояние с помощью медикаментов и хирургических вмешательств.

Что это
Портальная гипертензия (синдром портальной/воротной гипертензии) – патологическое состояние, при котором наблюдается стойкое повышения давления в системе портальной (воротной) вены, спровоцированное нарушением тока крови в воротных сосудов, венах печени и системе нижней полой вены. Состояние приводит к развитию ряда сопутствующих патологий (асцит, расширение пищеводных вен, увеличение селезенки и др.)
Симптомы
Симптомы портальной гипертензии делятся на ранние и поздние. К ранним относятся:
Поносы или запоры;
Ощущение переполнения желудка и верхних отделов кишечника;
Внезапное появление тошноты, которая становится постоянной;
Появление и нарастание болей в подложечной области (эпигастрии), боли становятся постоянными;
Возникновение болевого синдрома в области правого подреберья, одноименном боку, внизу живота справа;
Появление и постоянство общей слабости;
Снижение веса, вплоть до истощения;
Появление желтухи (кожа, слизистые оболочки, склеры желтеют);
Изменение цвета кала (становится бесцветным или серым);
Редко изначально увеличивается селезенка (развивается спленомегалия);
Развитие анемии (снижение содержания красных кровяных телец), снижение количества тромбоцитов и лейкоцитов (белых кровяных телец) – синдром гиперспленизма – повышенной функции селезенки.
Появление асцита – патологического скопления жидкости в брюшной полости;
Увеличение размеров живота;
Появление отеков нижних конечностей;
Видимое расширение вен передней брюшной стенки (симптом «головы медузы»);
Расширение венозной сети пищевода, желудка, прямой кишки;
Внезапные, склонные к повторам, кровотечения (вплоть до не останавливаемых медикаментозно) из расширенных вен желудочно-кишечного тракта;
Развитие постгеморрагической (после кровотечений) анемии;
Появление кровавой рвоты, кровавого стула при кровотечениях из органов пищеварительной системы;
Развитие печеночной энцефалопатии – интоксикация мозга продуктами распада не выделяемых из организма компонентов желчи;
Нарушения сердечного и дыхательного ритма;
Появление и нарастание одышки, удушья;
Нарушение усвоения пищи (быстро появляющаяся рвота, поносы);
Нарушения координации движений;
Выраженная слабость (вплоть до потери сознания при малейших физических нагрузках).
Клинические рекомендации
Скачайте PDF с клиническими рекомендациями: Лекарственная терапия портальной гипертензии и ее осложнений.pdf
Клинические рекомендации при лечении пациентов с портальной гипертензией зависят от первопричины развития патологии, выраженности симптомов, тяжести общего состояния больного. Выделяют такие:
Лечение больных с кровотечением из варикозно расширенных вен верхних отделов пищеварительного тракта;
Терапия пациентов с асцитом;
Помощь страдающим от гепаторенального (печеночно-почечного) синдрома.
Кровотечение
Терапия кровотечения (в т. ч. при внепеченочной гипертензии):
Срочная госпитализация в хирургический стационар;
Скорейшая ликвидация дефицита объема циркулирующей крови с внутривенным применением катетера и введением больших доз специальных препаратов;
Использование свежезамороженной плазмы, взвеси или массы тромбоцитов, если нарушена свертываемость крови;
Профилактика повторного кровотечения.
Асцит
Лечение зависит от степени тяжести асцита (1-3). При 1-й степени специализированное лечение не проводится. Асцит 2 степени лечится с помощью бессолевой диеты и калийсберегающими мочегонными средствами (диуретиками) в малых дозах с последующим плавным их увеличением. Успешное лечение – при котором происходит снижение веса больного более 2 кг/нед. При неэффективности терапии назначают мощные канальцевые диуретики (Фуросемид и аналоги) в небольших дозах, понедельно увеличивают их. При чрезмерной концентрации калия в организме применяют максимальные дозировки. Наибольшая потеря веса у больных без признаков отечности за 24 ч не должна превышать 0,5 кг, с ними – не более 1 кг.
Применение диуретиков сопровождается регулярным мониторированием состояния пациента, с контролем степени сознания, водно-электролитного баланса в сыворотке крови. При падении уровня натрия менее 120 ммоль/л (миллимоль/л), прогрессировании почечной недостаточности, усилении энцефалопатии, необходимо срочно прекращать введение мочегонных средств. Если уровень калия в сыворотке снижается ниже 3 ммоль/л прекращают введение Фуросемида, а если концентрация ионов превысит 6 ммоль/л – отменяют калийсберегающие диуретики (Спиронолактон , Верошпирон и др.).
У больных с 3 степенью асцита необходимо проводить лапароцентез (прокалывание брюшной стенки для удаления жидкости из живота) и назначать альбумины (группа белков) в дозе 8 г на 1 л удаленной жидкости. Если удалено более 5 л жидкости, рекомендовано назначать только Альбумин, но не растворы, замещающие плазму (Реополиглюкин, Декстарн и т.д.). После чего назначают диуретики в высоких дозах + бессолевую диету. Радикальным методом лечения пациентов с печеночной гипертензией и тяжелым асцитом является пересадка печени. До трансплантации проводят медикаментозную терапию, лапароцентез в комбинации с внутривенным введением Альбумина 1 раз/14-21 день.
Гепаторенальный синдром
Терапия проводится параллельно с лечением печеночной недостаточности. Оптимальное лечение – пересадка печени. Из медикаментов применяют вазоконстрикторы (препараты, суживающие просвет сосудов) или агонисты (стимуляторы) альфа-адренорецепторов и Альбумин. Лекарства используют до нормализации содержания креатинина (токсический продукт азотистого обмена). Вазоконстрикторы показаны из-за компенсаторного расширения внутриорганных артерий. Сочетанное применение вазоконстрикторов и Альбумина улучшает работу почек, приводит к снижению уровня креатинина, препятствует повторному развитию гепаторенального синдрома.
Альбумин применяют с 1-го дня в минимальной терапевтической дозе, затем постепенно увеличивают концентрацию. Вазопрессоры вводят с перерывом 4-6 ч. Заменить вазопрессоры можно агонистами альфа-адренорецепторов в комбинации с Альбумином и аналогами специфических гормонов и их ингибиторами (вещества, угнетающие функцию) их антагонистов. Терапия проводится в течение 7-14 дней, до снижения концентрации креатинина в сыворотке крови ниже 1,2 мг/дл (миллиграм/децилитр). В профилактических целях прибегают к внутривенному введению Альбумина.
Лечение
Медикаментозное лечение портальной гипертензии направлено на устранение симптомов патологии, нормализацию общего состояния больного, замедление течения основного заболевания, поддержку функции печени и защиту ее клеток от повреждения и некроза (отмирания). Показано проведение мероприятий, препятствующих замещению нормальной ткани на патологическую соединительную (предотвращение фиброза).
Лечение кровотечений
Применяют препараты из 2 лекарственных групп – венозных дилататоров (расширяющие вены) и вазоконстрикторов. Из вазодилататоров назначают Нитроглицерин (1% -1,0 мл), Нитропруссид натрия или же Нинипрусс, Перлинганит ( соотв. 1 амп. Нинипрусса или Перлинганита) в 400 мл раствора Рингера или 0,9% растворе Натрия хлорида (физ. раствор). Препараты вводят внутривенно в капельнице со скоростью 10-12 кап./1 мин. Средства рекомендовано использовать совместно с Вазопрессином (специфический гормон) при стабильном состоянии сердечно-сосудистой системы – систолическое давление свыше 100 мм рт. ст. и после нормализации объема циркулирующей жидкости в организме.
Из вазоконстрикторов рекомендовано использование Соматостатина (Стиламина, Сандостатина, Октреотида), т. к. он вызывает избирательное сужение внутриорганных сосудов, подавляет активность естественных сосудистых дилататоров и выделение в желудке соляной кислоты (усиливает повреждение сосудов). Октреотид показано вводить в дозировке 50-100 мкг болюсно, затем переходить на длительное внутривенное введение по 30-50 мкг/ч. на протяжении 6-7 дней. Препараты позволяют снизить давление и остановить кровотечение в течение 1-1,5 ч.





