Портальная гипертензия
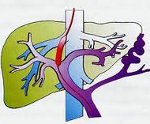
Портальная гипертензия – синдром, развивающийся вследствие нарушения кровотока и повышения кровяного давления в бассейне воротной вены. Портальная гипертензия характеризуется явлениями диспепсии, варикозным расширением вен пищевода и желудка, спленомегалией, асцитом, желудочно-кишечными кровотечениями. В диагностике портальной гипертензии ведущее место занимают рентгеновские методы (рентгенография пищевода и желудка, кавография, портография, мезентерикография, спленопортография, целиакография), чрескожная спленоманометрия, ЭГДС, УЗИ и др. Радикальное лечение портальной гипертензии – оперативное (наложение портокавального анастомоза, селективного спленоренального анастомоза, мезентерико-кавального анастомоза).
МКБ-10



Общие сведения
Под портальной гипертензией (портальной гипертонией) понимается патологический симптомокомплекс, обусловленный повышением гидростатического давления в русле воротной вены и связанный с нарушением венозного кровотока различной этиологии и локализации (на уровне капилляров или крупных вен портального бассейна, печеночных вен, нижней полой вены). Портальная гипертензия может осложнять течение многих заболеваний в гастроэнтерологии, сосудистой хирургии, кардиологии, гематологии.
Причины
Этиологические факторы, приводящие к развитию портальной гипертензии, многообразны. Ведущей причиной выступает массивное повреждение печеночной паренхимы вследствие заболеваний печени:
Определенную роль играет токсическое поражение печени при отравлениях гепатотропными ядами (лекарствами, грибами и др.). К развитию портальной гипертензии может приводить заболевания сосудистого генеза:
- тромбоз, врожденная атрезия, опухолевое сдавление или стеноз портальной вены
- тромбоз печеночных вен при синдроме Бадда-Киари
- повышение давления в правых отделах сердца при рестриктивной кардиомиопатии, констриктивном перикардите.
В некоторых случаях развитие портальной гипертензии может быть связано с критическими состояниями при операциях, травмах, обширных ожогах, ДВС-синдроме, сепсисе. Непосредственными разрешающими факторами, дающими толчок к развитию клинической картины портальной гипертензии, нередко выступают инфекции, желудочно-кишечные кровотечения, массивная терапия транквилизаторами, диуретиками, злоупотребление алкоголем, избыток животных белков в пище, операции.

Патогенез
Основными патогенетическими механизмами портальной гипертензии выступают наличие препятствия для оттока портальной крови, увеличение объема портального кровотока, повышенное сопротивление ветвей воротной и печеночных вен, отток портальной крови через систему коллатералей (потртокавальных анастомозов) в центральные вены.
В клиническом течении портальной гипертензии может быть выделено 4 стадии:
- начальная (функциональная)
- умеренная (компенсированная) – умеренная спленомегалия, незначительное расширение вен пищевода, асцит отсутствует
- выраженная (декомпенсированная) – выраженные геморрагический, отечно-асцитический синдромы, спленомегалия
- портальная гипертензия, осложненная кровотечением из варикозно-расширенных вен пищевода, желудка, прямой кишки, спонтанным перитонитом, печеночной недостаточностью.
Классификация
В зависимости от распространенности зоны повышенного кровяного давления в портальном русле различают тотальную (охватывающую всю сосудистую сеть портальной системы) и сегментарную портальную гипертензию (ограниченную с нарушением кровотока по селезеночной вене с сохранением нормального кровотока и давления в воротной и брыжеечных венах).
По локализации венозного блока выделяют предпеченочную, внутрипеченочную, постпеченочную и смешанную портальную гипертензию. Различные формы портальной гипертензии имеют свои причины возникновения.
- Развитие предпеченочной портальной гипертензии (3-4 %) связано с нарушением кровотока в портальной и селезеночных венах вследствие их тромбоза, стеноза, сдавления и т. д.
- В структуре внутрипеченочной портальной гипертензии (85-90 %) различают пресинусоидальный, синусоидальный и постсинусоидальный блок. В первом случае препятствие на пути внутрипеченочного кровотока возникает перед капиллярами-синусоидами (встречается при саркоидозе, шистосомозе, альвеококкозе, циррозе, поликистозе, опухолях, узелковой трансформации печени); во втором – в самих печеночных синусоидах (причины – опухоли, гепатиты, цирроз печени); в третьем – за пределами печеночных синусоидов (развивается при алкогольной болезни печени, фиброзе, циррозе, веноокклюзионной болезни печени).
- Постпеченочная портальная гипертензия (10-12%) бывает обусловлена синдромом Бадда-Киари, констриктивным перикардитом, тромбозом и сдавлением нижней полой вены и др. причинами. При смешанной форме портальной гипертензии имеет место нарушение кровотока, как во внепеченочных венах, так и в самой печени, например, при циррозе печени и тромбозе воротной вены.

Симптомы портальной гипертензии
Наиболее ранними клиническими проявлениями портальной гипертензии служат диспепсические симптомы: метеоризм, неустойчивый стул, чувство переполнения желудка, тошнота, ухудшение аппетита, боли в эпигастрии, правом подреберье, подвздошных областях. Отмечается появление слабости и быстрой утомляемости, похудание, развитие желтухи.
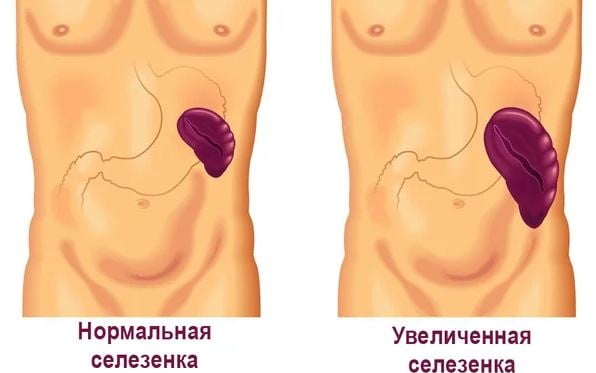
Иногда первым признаком портальной гипертензии становится спленомегалия, выраженность которой зависит от уровня обструкции и величины давления в портальной системе. При этом размеры селезенки становятся меньше после желудочно-кишечных кровотечений и снижения давления в бассейне портальной вены. Спленомегалия может сочетаться с гиперспленизмом – синдромом, характеризующимся анемией, тромбоцитопенией, лейкопенией и развивающимся в результате повышенного разрушения и частичного депонирования в селезенке форменных элементов крови.
Асцит при портальной гипертензии отличается упорным течением и резистентностью к проводимой терапии. При этом отмечается увеличение объемов живота, отеки лодыжек, при осмотре живота видна сеть расширенных вен передней брюшной стенке в виде «головы медузы».
Осложнения
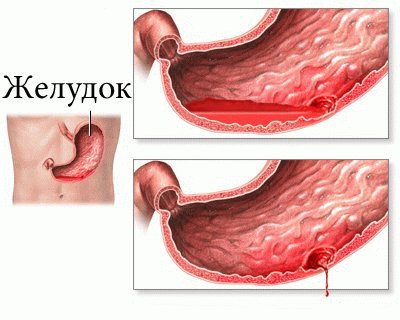
Характерными и опасными проявлениями портальной гипертензии являются кровотечения из варикозно измененных вен пищевода, желудка, прямой кишки. Желудочно-кишечные кровотечения развиваются внезапно, имеют обильный характер, склонны к рецидивам, быстро приводят к развитию постгеморрагической анемии. При кровотечении из пищевода и желудка появляется кровавая рвота, мелена; при геморроидальном кровотечении – выделение алой крови из прямой кишки. Кровотечения при портальной гипертензии могут провоцироваться ранениями слизистой, увеличением внутрибрюшного давления, снижением свертываемости крови и т. д.
Диагностика
Выявить портальную гипертензию позволяет тщательное изучение анамнеза и клинической картины, а также проведение совокупности инструментальных исследований. При осмотре больного обращают внимание на наличие признаков коллатерального кровообращения: расширения вен брюшной стенки, наличия извитых сосудов около пупка, асцита, геморроя, околопупочной грыжи и др.
- Лабораторный комплекс. Объем лабораторной диагностики при портальной гипертензии включает исследование клинического анализа крови и мочи, коагулограммы, биохимических показателей, АТ к вирусам гепатита, сывороточных иммуноглобулинов (IgA , IgM , IgG).
- Рентгенография. В комплексе рентгеновской диагностики используется кавография, портография, ангиография мезентериальных сосудов, спленопортография, целиакография. Данные исследования позволяют выявить уровень блокировки портального кровотока, оценить возможности наложения сосудистых анастомозов. Состояние печеночного кровотока может быть оценено в ходе статической сцинтиграфии печени.
- Сонография. УЗИ брюшной полости необходимо для выявления спленомегалии, гепатомегалии, асцита. С помощью допплерометрии сосудов печени производится оценка размеров воротной, селезеночной и верхней брыжеечной вен, расширение которых позволяет судить о наличии портальной гипертензии.
- Функциональные исследования. С целью регистрации давления в портальной системе прибегают к проведению чрескожной спленоманометрии. При портальной гипертензии давление в селезеночной вене может достигать 500 мм вод. ст., тогда как в норме оно составляет не более 120 мм вод. ст.
Обследование пациентов с портальной гипертензией предусматривает обязательное проведение эзофагоскопии, ФГДС, ректороманоскопии, позволяющих обнаружить варикозное расширение вен ЖКТ. Иногда вместо эндоскопии проводится рентгенография пищевода и желудка. К биопсии печени и диагностической лапароскопии прибегают в случае необходимости получения морфологических результатов, подтверждающих заболевание, приведшее к портальной гипертензии.

Лечение портальной гипертензии
Терапевтические методы лечения портальной гипертензии могут быть применимы только на стадии функциональных изменений внутрипеченочной гемодинамики. В терапии портальной гипертензии используется:
- Фармакотерапия: нитраты (нитроглицерин, изосорбид), β-адреноблокаторы (атенолол, пропранолол), ингибиторы АПФ (эналаприл, фозиноприл), гликозаминогликаны (сулодексид) и др.
- Эндоскопические манипуляции. При остро развившихся кровотечениях из варикозно-расширенных вен пищевода или желудка прибегают к их эндоскопическому лигированию или склерозированию. При неэффективности консервативных вмешательств показано прошивание варикозно-измененных вен через слизистую оболочку.
- Оперативное лечение. Основными показаниями к хирургическому лечению портальной гипертензии служат желудочно-кишечные кровотечения, асцит, гиперспленизм. Операция заключается в наложении сосудистого портокавального анастомоза, позволяющего создать обходное соустье между воротной веной или ее притоками (верхней брыжеечной, селезеночной венами) и нижней полой веной или почечной веной. В зависимости от формы портальной гипертензии могут быть выполнены операции прямого портокавального шунтирования, мезентерикокавального шунтирования, селективного спленоренального шунтирования, трансъюгулярного внутрипечёночного портосистемного шунтирования, редукции селезеночного артериального кровотока, спленэктомия.
- Паллиативные вмешательства. Паллиативными мерами при декомпенсированной или осложненной портальной гипертензии, могут являться дренирование брюшной полости, лапароцентез.
Прогноз
Прогноз при портальной гипертензии, обусловлен характером и течением основного заболевания. При внутрипеченочной форме портальной гипертензии исход, в большинстве случаев, неблагоприятный: гибель пациентов наступает от массивного желудочно-кишечного кровотечения и печеночной недостаточности. Внепеченочная портальная гипертензия имеет более доброкачественное течение. Наложение сосудистых портокавальных анастомозов может продлить жизнь иногда на 10—15 лет.
Лечим синдром портальной гипертензии

Сегодня все чаще люди сталкиваются не только непосредственно с разнообразными заболеваниями, которые ухудшают качество жизни. Если не заниматься личным здоровьем, то недуги рано или поздно приобретут хронические формы, на основании которых появятся серьезные осложнения и дополнительные заболеваниями. Одним из таких неприятных последствий является синдром портальной гипертензии, который возникает из-за различных проблем в организме.
Статьи по теме:
- синдром Бадди-Киари;
- сердечная недостаточность;
- венозная фистула;
- большой кровоток в системе портальных вен;
- увеличение кровотока в селезенке.
- портальная гипертензия при циррозе печени;
- заболевание Кароли;
- узловое развитие вен;
- острый алкогольный гепатит;
- раковое заболевание печени;
- шистосомоз;
- заболевание Гоше;
- реакция на ядовитые вещества;
- саркоидоз;
- печеночный поликистоз;
- альвеококкоз.
- цирроз печени;
- гепатит;
- начальный цирроз билиарный;
- цирроз печени, который сопровождается венозным тромбозом.
- тромбоз внутрибрюшных вен;
- патологическое изменение портальной вены;
- осложнения кровотока из-за раковых заболеваний;
- заболевания крови и увеличении селезенки.
- ощущение тяжести с правой стороны в области подреберья;
- вздутие живота;
- болевые ощущения в животе, тошнота;
- общее состояние усталости и недомогания.
- болевые ощущения в животе и в правом подреберье;
- сильный метеоризм в брюшной полости;
- нарушение нормальной работы кишечного тракта;
- увеличивается в размерах селезенка и печень.
- в брюшной полости наблюдается варикозное расширение вен.
- общий анализ крови. Позволит определить уровень гемоглобина, железа и эритроцитов;
- обследование крови биохимическим путем. Даст возможность выявить вирусные антитела и обнаружить различные ферменты;
- рентгеновское обследование пищевода с использованием бария. Обследование позволит обнаружить изменения контуров вен и внутренних органов;
- гастродуоденоскопия. Это процедура, которая проводится с помощью специального гибкого устройства – гастроскоп вводят через пищевод в желудок. Осмотр позволит определить внутреннее состояние вен и наличие в них закупорок;
- ректороманоскопия. Это визуальный осмотр прямой кишки, позволяющий увидеть геморроидальные узлы;
- УЗИ. Позволяет определить видимые изменения печени, оценить размеры вен и установить наличие тромбов;
- венография. Это процедура, в ходе которой в сосуды вводят контрастное вещество и делают несколько рентгеновских снимков. В ходе обследования обнаруживаются изменения в артериях и венах, а также наличие тромбов.
- гипофизарные гормоны – снижают печеночный кровоток и нормализуют в них давление;
- нитраты – расширяют вены, которые уносят кровь от печени;
- бета-адреноблокаторы – лекарства снижают силу сердцебиения, что уменьшает поток крови;
- сомастонин – снижает ПГ за счет уменьшения артериол брюшной полости;
- мочегонные лекарственные препараты – выводят излишнюю жидкость из организма;
- лактулоза – выводит из кишечного тракта вредные вещества, которые вырабатывает печень;
- антибактериальные препараты – освобождают организм от вредных микроорганизмов.
- портосистемное шунтирование;
- спленоренальное шунтирование;
- деваскуляризация верхнего отдела желудка и нижней части пищевода;
- пересадка печени.
- анемия;
- кровотечения, которые образовались из-за тромбов;
- частые инфекционные заболевания;
- кровотечения в брюшной полости;
- энцефалопатия печеночная;
- общая слабость и недомогание;
- кома;
- образование грыж;
- аспирация бронхиальная;
- нарушается работа почек;
- воспаление внутренних брюшных органов;
- легочно-печеночный синдром.
- раз в год (при необходимости – раз в полгода) проводить ФГДС. Благодаря процедуре можно оценивать состояние внутрибрюшных органов и при незначительных изменениях начать действовать;
- регулярный прием назначенных препаратов.
- камни в желчном пузыре;
- первичный и вторичный билиарный цирроз;
- внутри- и внепеченочный холестаз;
- опухоль холедока или печеночного желчного протока;
- злокачественное образование на головке поджелудочной железы;
- перевязка желчных протоков или их повреждение во время операции;
- отравление гепатотропными ядами, в том числе медицинскими препаратами, грибами и т.д.
- стеноз и тромбоз воротниковой вены;
- врожденная атрезия (заращивание отверстий);
- сдавливание сосуда опухолевыми новообразованиями;
- синдром Бадда-Киари, при котором происходит тромбоз печеночных вен;
- повышенное давление в правых отделах сердца;
- воспаление околосердечной сумки (перикардит);
- рестриктивная кардиомиопатия, при которой ограничено наполнение желудочков кровью из-за нарушений в работе миокарда.
- операция;
- инфекционные заболевания;
- лечение транквилизаторами или диуретиками;
- кровотечения в ЖКТ;
- переизбыток животных белков в рационе.
- тотальная — поражается вся сеть сосудов портальной системы;
- сегментарная — кровоток нарушается в селезеночной вене, патология не распространяется на брыжеечную и воротниковую вену.
- Внутрипеченочная — самая распространенная (до 90% случаев). Кровоток блокируется:
- внутри печеночных синусоидов — при гепатите, циррозе и опухолях;
- перед капиллярами-синусоидами — при опухолях и поликистозе, циррозе, узелковом фиброзе, саркоидозе, шистосомозе;
- за пределами печеночных синусоидов — при фиброзе, циррозе, алкоголизме, обструкции синусоидов.
- Предпеченочная (менее 4%) — кровоток нарушается в портальной и селезеночной венах из-за сдавливания этих сосудов, а также их стеноза и тромбоза.
- Постпеченочная (до 12%) — связана с тромбозом, передавливанием нижней полой вены, перикардитом и синдромом Бадда-Киари.
- Смешанная — кровоток нарушается внутри и вне печеночных вен при тромбозе портальной вены и циррозе печеночной железы.
- нарушение оттока портальной крови;
- большой объем кровотока;
- усиленное сопротивление ветвей сосудов;
- отток крови через коллатерали (обходные ветви) внутри центральных сосудов.
- начальная — пациент жалуется на метеоризм и ощущение тяжести в правом подреберье;
- компенсированная — характерны умеренное увеличение селезенки в размерах, расширение вен пищевода, не сопровождающееся скоплением жидкости в брюшине;
- выраженная — сопровождается значительным увеличением селезенки, геморрагическим синдромом (повышенной кровоточивостью кожи и слизистых), асцитом;
- осложненная — может возникать варикоз вен прямой кишки, пищевода, желудка, который сопровождается внутренними кровотечениями, печеночной недостаточностью, асцитом и перитонитом.
- сетка извивающихся сосудов у пупка;
- расширенные вены на передней брюшной стенке;
- асцит;
- наличие грыж у пупка;
- геморрой.
- общий и биохимический анализ крови;
- коагулограмма;
- концентрация иммуноглобулинов ( IgA, IgG, IgM);
- на вирусные гепатиты.
- портография — исследование системы воротниковой вены с введением контраста;
- кавография — то же самое для полой вены;
- спленопортография — рентген портальной и селезеночной вен с контрастом;
- целиакография — рентген артерий селезенки и печени с контрастом;
- ангиография мезентериальных сосудов — рентген сосудов брюшной полости с введением контрастного вещества;
- статическая сцинтиграфия — лучевая диагностика печеночного кровотока.
- ФГДС (иногда заменяют на рентген желудка и пищевода);
- Эндоскопическое исследование пищевода;
- Ректоманоскопию (для осмотра слизистой прямой кишки);
- Редко — лапараскопическую биопсию печени.
- Ограничить употребление соли в рационе, чтобы жидкость в организме не задерживалась (суточная норма — не более 3 гр).
- Ограничить прием белковой пищи, чтобы не допустить печеночную энцефалопатию (суточная норма — до 30 гр белка, распределенного на все приемы пищи).
- мочегонные средства, которые не позволяют жидкости задерживаться в организме;
- гормоны гипофиза, которые влияют на размер артериол брюшной полости, сокращают печеночный кровоток, снижают давление в воротниковой вене.
- бета-адреноблокаторы, которые снижают силу и частоту сердечных сокращений, тем самым уменьшая приток крови к печени;
- ингибиторы АПФ для снижения артериального давления;
- нитраты, в частности, соли азотной кислоты, которые расширяют сосуды, не позволяют крови скапливаться в них и уменьшают печеночный кровоток;
- препараты лактулозы (аналоги молочного сахара), которые очищают кишечник от токсинов из-за нарушения печеночной функции;
- синтетические соматостатины (гормоны поджелудочной железы и головного мозга), которые блокируют выработку ряда гормонов и ферментов и, тем самым, сужают артериолы брюшной полости.
- увеличение селезенки, которое сопровождается активным разрушением кровяных тел в органе;
- асцит;
- варикоз сосудов пищевода и желудка.
- Спленоренальное шунтирование. Что это такое? Хирург создает дополнительные пути для кровотока в обход печени: из селезенки внутрь почечной вены.
- Портосистемное шунтирование. Также создается дополнительное русло для кровотока из воротниковой вены в нижнюю полую вену, минуя печень.
- Трансплантация печени. Проводится, если невозможно восстановить функционирование органа. Часто в качестве донора выступает близкий родственник.
- Деваскуляция нижнего отдела пищевода и верхнего — у желудка. Отдельные сосуды перевязываются, чтобы избежать внутреннего кровотечения. Иногда операцию совмещают с удалением селезенки.
- предпеченочная или подпеченочная;
- внутрипеченочная;
- внепеченочная форма портальной гипертензии;
- смешанная.
- Патологические процессы, происходящие в печени и сопровождающиеся нарушением в паренхиме: гепатиты различных групп с осложнениями, опухолевидные образования в печени (злокачественные или доброкачественные), паразитарные поражения органа.
- Протекание болезней с внутренним и внешним печеночным холестазом. К данной группе относятся цирроз печени, опухолевидные образования, злокачественные или доброкачественные образования поджелудочной железы (преимущественно ее головки), а также травмы желчных протоков, вызванные оперативным вмешательством (спайки, перевязки).
- Патофизиологические токсические поражения печени. Отравления ядами, химическими испарениями, медицинскими препаратами, а также ядовитыми грибами.
- Болезни сердечной мышцы и сосудов, серьезные травмирующие повреждения, обширные ожоги.
- Послеоперационные осложнения, гнойные инфекции, сепсис.
- кровотечения при портальной гипертензии, происходящие в пищеводе;
- инфекционные заболевания;
- интенсивная диуретическая терапия;
- регулярное употребление спиртных напитков;
- хирургические вмешательства впоследствии спровоцировавшие осложнения;
- преобладание в рационе питания преимущественно животных белков.
- Предпеченочные факторы. Тромбоз воротной вены или ее сдавливание, пилефлебит портального характера, аневризмы артерий печени или селезенки. Последний случай встречается у порядка 4% пациентов из всех заболевших гипертензией воротной вены.
- Внутрипеченочная пресинусоидальная гипертензия является последствием цирроза, узелковых образований в печени, поликистоза, саркоидоза, а также шистосамоза.
- Внутрипеченочная синусоидальная гипертензия нередко возникает на фоне гепатитов различных групп, а также злокачественных или доброкачественных образований.
- Постсинусоидальная гипертензия возникает на фоне злоупотребления алкогольными напитками, наличия свищей или фистул, при пилефлебите, а также веноокклюзионных заболеваниях печени.
- Постпеченочная ПГ вызвана синдромом типа Бадда-Киари или конструктивного перикардита. Диагностируется у порядка 12% пациентов с ПГ.
- У больных значительно увеличивается селезенка в размере.
- Кровь плохо свертывается, что особо опасно при регулярных кровотечениях.
- Расширяются варикозные вены в области желудка и прямой кишки.
- Последствием частых кровотечений, выступает анемия.
- В животе начинает скапливаться жидкость, от этого он значительно увеличивается в размерах.
- Доклиническая стадия, больной ощущается определенный дискомфорт, справа под ребрами, опускается живот.
- Выраженными признаками выступают: сильные резкие или колющие боли в области под правыми ребрами справа и вверху живота, нарушается пищеварительный процесс, селезенка и печень значительно увеличиваются в размере, возникает сдавливающий перикардит.
- Симптоматика становится явной, но при этом у пациента отсутствуют кровотечения.
- Последней стадией являются кровотечения, возникают серьезные осложнения.
- Увеличение вен в области желудка и пищевода могут спровоцировать потерю крови, которая крайне опасна для жизни человека и нередко она заканчивается летальным исходом.
- Кровотечения нередко возникают между нижней полой веной и веной, расположенной около пупка.
- Кровотечения возникают между нижней полой веной и частью прямой кишки (нижней третью). В данном случае это обусловлено наличием геморроя у пациента.
- Кровотечения не редкость при спленомегалии. Застой крови приводит к увеличению ее количества в селезенке (спленомегалия). У здорового человека селезенка содержит в себе 50 мл крови, а при данной патологии ее может быть в десятки раз больше.
- В полости живота начинает скапливаться жидкость. Чаще всего наблюдается при печеночной форме протекания заболевания и сопровождается снижением альбумина (сбой в белковом обмене).
- Рентгенография пищеварительного тракта и кардиального отделения желудочка. Исследование в 18% случаях помогает с точностью поставить диагноз.
- Общий и клинический анализ крови. Исследования необходимы для определения уровня тромбоцитов в крови, так как при ПГ показатели будут снижаться.
- Коагулограмма. Исследование показывает уровень свертываемости крови у пациента.
- Биохимия крови. Изменения будут указывать на первоочередную причину, которая вызвала ПГ.
- Маркеры. Специфический анализ на определение различных групп гепатитов, воспалительных процессов, происходящих в печени, а также вирусов, которые могли спровоцировать заболевание.
- Фиброэзофагогастродуоденоскопия. Данное исследование направлено на изучение верхних слоев пищевода, двенадцатиперстной кишки, а также желудка. Проводится посредством эндоскопа (гибкого портативного оптического устройства).
- Ультразвуковое исследование. Признаки портальной гипертензии можно увидеть на УЗИ, так как изменяется структура и размеры сосудов.
- МРТ или КТ (компьютерная томография). Это одни из самых современных методов исследования, проводятся они не во всех клиниках, но с их помощью можно получить точную картину повреждений, происходящих в организме человека.
- Пункция печени. Проводится только тогда, когда у врача возникают подозрения на наличие злокачественной опухоли.
- Лапароскопия. Метод заключается в обследовании органов брюшной полости. В брюшную полость, вводятся оптические приборы, с их помощью изучается структура и соотношение органов. Исследование проводится крайне редко, в особо тяжелых случаях.
- Пропранолол 20-180 дважды в сутки в сопровождении перевязывания варикозных сосудов.
- При кровотечениях назначаются: терлипрессин 1 мг внутривенно, 1 мг каждые 4 часа в течение суток.
- «Золотым стандартом» при лечении ПГ является эндоскопическая склеротерапия. Проводится тампонада и вводится соматостатин. Это один из самых эффективных методов.
- Тампонада пищевода с использованием зонда Сенгстейкена-Блэйкмора. Зонд вводится в полость желудка, после чего в него напускается воздух, тем самым прижимает вены желудка к его стенкам. Баллон содержится в полости не более 24 часов.
- Эндоскопическая перевязка варикозного расширения изнутри специальными эластичными кольцами. Также один из самых эффективных методов лечения портальной гипертензии, но не во всех случаях возможен, в особенности при стремительной потере крови. Перевязка впоследствии предотвращает рецидивы с кровотечениями.
- Хирургические операции при портальной гипертензии. Предупреждает повторные кровотечения.
- Пациентам с циррозом печени и регулярным кровотечением показана госпитальная хирургия и трансплантация органа. При этом пациентам делается переливание крови. Данный метод лечения применяется за границей в Израиле и Германии.
- инфекционную — вследствие поражения печени различными патогенными микробами или вирусами;
- токсическую — от воздействия химических или фармакологических препаратов и алкоголя;
- органическую — при сдавливании сосудов опухолями или разросшейся соединительной тканью.
- к повышению давления внутри сдавленных сосудов и капилляров;
- понижению резистентности и увеличению проницаемости их стенок;
- выдавливанию части кровяной плазмы вовне — в брюшную полость;
- сокращению объёма питательных веществ, поступающих из кишечника в другие ткани и органы;
- патологическому перерождению тканей и органов;
- падению общего иммунитета;
- ослабленности организма и склонности его к развитию сопутствующих заболеваний;
- полному истощению и (в запущенных случаях) к смерти.
- в снижении аппетита (непереваренная пища задерживается в кишечнике, отторгает новые порции продуктов);
- тошноте, рвоте, урчании внутри живота (по той же причине),
- нарастающем увеличении размеров живота (итог проникновения кровяной плазмы в брюшную полость).
- желудка в кардиальном отделе и пищевода;
- прямой кишки (в зоне сфинктера);
- пупка (лучеобразная, синеватая «голова медузы»);
- селезёнки (спленомегалия).
- в брюшной полости (изолированный асцит);
- в плевральной полости (цирротический гидроторакс).
- Предпеченочной гипертензией — возникающей при стенозе портальной вены в любом месте до вхождения её в печень.
- Внутрипеченочной гипертензией — образующейся при сужении расширенных полостных капилляров (синусов) внутри органа, выполняющих барьерную функцию.
- пресинусоидальную;
- синусоидальную;
- постсинусоидальную.
- Постпеченочной гипертензией — являющейся следствием замедления кровотока от печени до нижней полой вены и даже стеноза в самой этой вене.
- Смешанной гипертензией — объединяющей патанатомические и клинические признаки трёх предыдущих видов.
- тромбозе портальной или селезеночной вен;
- врожденном отсутствии или сужении просвета воротной вены;
- сдавливании v. portae соседними опухолями;
- гиперфункции селезёнки, выбрасывающей в кровяное русло излишнее количество крови;
- аномальном сращивании стенок портальной вены и печёночной артерии и образовании в них отверстия, через которое в вену нагнетается артериальная кровь.
- цирроз печени — замещающий функционально пригодные клетки на соединительную ткань, которая пережимает кровоток;
- врождённый фиброз печени (то же самое следствие);
- первичный билиарный цирроз — разрушающий протоки, транспортирующие желчь;
- туберкулёз — расплавляющий кровеносную сеть внутри печени;
- шистосоматоз — тампонирующий просветы сосудов тропическими червями-паразитами;
- поликистозная болезнь — образующая полости внутри печени;
- метастазы злокачественных опухолей;
- острый гепатит алкогольной природы;
- веноокклюзионную болезнь;
- идиопатическую ПГ — приводящую к фиброзу печеночной ткани вследствие микробных или вирусных инфекций.
- гипофункции правого желудочка, приводящей к сердечной недостаточности;
- констриктивного перикардита;
- синдрома Бадда-Киари;
- проникновения артериальной крови в венозную сеть из-за сращивания стенок печёночной артерии и портальной вены;
- усиления кровотока по портальной и селезёночной венам.
- Биохимический анализ крови
- Фиброэзофагогастродуоденоскопия
- Спиральная компьютерная томография
- Вазопрессин и терлипрессин. Они снижают кровоток в варикозно расширенных венах и давление в v. portae.
- Нитраты. Расширяют предпеченочную сосудистую сеть. В результате в ней накапливается кровь и снижается давление в v. portae.
- Бета-адреноблокаторы. Снижают физиологическую активность сердечных мышц. В результате уменьшается давление в большом и малом круге кровообращения и в печени — в частности.
- Диуретики. Основное их назначение — удалить из тканей излишнюю жидкость, что особенно актуально при асците.
- Аналоги соматостатина. Эти препараты снижают артериальный кровоток в брюшной полости, уменьшая давление в портальной системе и в варикозно расширенных венах.
- варикозное расширение вен начальных отделов пищеварительного тракта, особенно пищевода и желудка, способное привести к кровотечениям;
- увеличение размеров селезёнки, отягощенное гиперспленизмом (чрезмерным разрушением тромбоцитов), препятствующим нормальной свертываемости крови;
- асцит в выраженной внешне стадии.
- Шунтирование (обходное кровоснабжение, минующее варикозные, суженные или вовсе непроходимые участки) воротной вены, вен печени, печеночной и нижней полой вен, селезеночной вены.
- Деваскуляризация (отсекающее стягивание кетгутом) истонченных сосудов венозного и артериального кровотока, способных прорваться и вызвать кровотечения в пищеводе и желудке.
- Спленэктомия — полное удаление селезёнки.
- Трансплантация печени.
- Март 2020 (4192)
Что это такоеПортальная гипертензия мкб 10 (ПГ) – это увеличение давления в воротной вене. Проблема возникает, так как в кровеносной системе затрудняется свободное передвижение кровотока. Эта вена кровоснабжает внутрибрюшные органы, селезенку, поджелудочную железу и желчный пузырь. ПГ возникает вследствие нарушения подачи крови к печени. Нормальным давлением в воротной вене считается 7 мм рт. ст. Если эта норма увеличивается до показателей 12–20 мм рт. ст., то в венах образовывается застой, который приводит к закупориванию венозных сосудов и их расширению. Венозные стенки очень тонкие, так как не имеют мышечной ткани. При таком давлении они легко растягиваются и со временем просто разрываются. Если у человека диагностировали цирроз печени, то в 90% случаев варикозное расширение возникает в пищеварительном тракте. В запущенных случаях это приводит к серьезным осложнениям в виде внутрибрюшного кровотечения, которое в 50% случаев заканчивается летальным исходом.
Классификация и признакиВ ходе многих исследований и тщательного изучения заболевания, специалисты выделили несколько видов недуга. Формы портальной гипертензии различают по препятствию кровотока к органам брюшной полости. ПодпеченочнаяПодпеченочная портальная гипертензия появляется из-за того, что нарушается качественный отток крови на уровне печеночных вен. Неправильная работа кровотока может возникнуть по многим причинам. Среди наиболее распространенных отмечают:
ВнутрипеченочнаяВнутрипеченочная гипертензия возникает из-за препятствий нормального кровотока портальной вены внутри печени. Появление данного недуга обусловлено практически всеми острыми и хроническими заболеваниями печени. Специалисты выделяют много проблем, среди которых отмечают наиболее распространенные:
СмешаннаяСмешанная ПГ совмещает несколько недугов одновременно. Специалисты выделяют такие причины развития недуга:
ВнепеченочнаяВнепеченочная портальная гипертензия возникает из-за возникших тромбов на пути кровотока к печени. Причин данного заболевания достаточно много, среди них выделяют: Установить точный патогенез может только доктор. Для этого он тщательно осмотрит пациента и назначит специальные анализы. На основании полученных данных врач сможет сделать заключение и назначить необходимую схему лечения. Важно! Из-за причин появления недуга синдром портальной гипертензии у детей наблюдается реже, чем у взрослых. Клинические стадии и симптоматические проявления заболеванияВ ходе обследований доктор устанавливает стадию ПГ, так как от этого будет зависеть дальнейшее лечение. Специалисты выделяют несколько стадий, которые отличаются по уровню состояния пациента, а также симптомам заболевания. 1 стадия – это начальное состояние больного, которое можно определить даже без специальных дополнительных анализов. У пациента наблюдаются такие изменения в самочувствии:
2 стадия – это средняя степень заболевания, протекающая достаточно умеренно. Для ее определения необходимо сдавать дополнительные анализы, на основании которых будет назначаться комплексная терапия. На этом этапе пациент чувствует такие симптомы: 3 стадия – это выраженная ПГ. На данном этапе пациент ощущает все признаки заболевания 1 и 2 стадии, в брюшной полости начинает скапливаться жидкость, однако внутреннее кровотечение отсутствует; 4 стадия – это самое тяжелое состояние пациента. На этом этапе в брюшной полости накопилась жидкость, которую практически невозможно удалить. Из-за закупоренных вен в брюшной области часто появляются кровотечения, которые могут привести к летальному исходу. Важно! Необходимо следить за личным здоровьем и при малейших изменениях обращаться к доктору, так как от этого зависит жизнь человека. Своевременное лечение позволит избежать развития заболевания и улучшить здоровье пациента.
ДиагностикаПациенты с подозрение на ПГ должны пройти ряд обследований у разных докторов, сдать специальные анализы и провести аппаратные исследования. Всем больным важно посетить гастроэнтеролога и гепатолога, а в случае необходимости и онколога. Пациенту назначают много анализов, чтобы установить точный диагноз, который позволит выбрать правильную схему лечения. Больному рекомендуется пройти такие обследования:
Все эти обследования делаются в стационаре под тщательным наблюдением специалистов. Лечение патологииВ основу терапии портальной гипертензии ложится лечение заболеваний, которые привели к ней. Терапия проводится в стационаре под наблюдением врачей. Специалисты смогут своевременно отреагировать на любые изменения в организме и назначить правильное лечение. При данном заболевании рекомендуется несложная диета. Она подразумевает снижение употребления соли до 3 г в сутки, что не позволит жидкости оставаться в организме. Необходимо также снизить количество белка до 30 г в сутки. Установленную дозу нужно равномерно распределить на все приемы пищи. Такие диетические меры позволят снизить риск печеночной энцефалопатии. Диету обязательно дополняет медикаментозное лечение, которое проводится стационарно, а затем и амбулаторно. Пациентам назначают такие препараты:
В более запущенных случаях пациенту назначают оперативное вмешательство. Операция проводится, если у больного диагностировали варикозное расширение вен в желудке или пищеводе, спленомегалию либо обнаружили жидкость в брюшной полости. Хирургическое вмешательство проводится несколькими способами, среди распространенных отмечают: Прогноз портальной гипертензии полностью зависит от существующего кровотечения и вообще его наличия. Также он основывается на тяжести заболевания, установленных причин и степени недуга. Возможные осложненияСвоевременное обращение к специалистам и диагностирование заболевания позволит избежать тяжелых осложнений, которые трудноизлечимы. Среди основных из них стоит отметить:
Если не заниматься лечением ПГ, то оно приводит к серьезным осложнениям, которые могут спровоцировать летальный исход. Профилактические мерыИзначально лучше предупредить заболевание, чем потом его лечить, поэтому рекомендуется оставить вредные привычки и научиться вести здоровый образ жизни. Если все же недуг поразил человека, то важно прислушиваться к специалистам и своевременно принимать специальные препараты и проводить обследования. При запущенных состояниях ПГ важно не допустить внутрибрюшного кровотечения, а для этого необходимо придерживаться несложных правил:
Каждому человеку важно не игнорировать личное здоровье – своевременное обращение к специалистам может спасти жизнь. Портальная гипертензия: причины повышения давления в портальной вене
Является осложнением цирроза, при котором происходит массивное изменение паренхимы — образование фиброзных узлов. Аномальная структура железы приводит к появлению локальных препятствий в портальном сосуде, вызывая повышение кровяного давления. В данной стать содержится подробная информация о причинах, симптомах и лечении портальной гепертензии. Причины заболеванияСиндром портальной гипертензии связан с аномальным изменением структуры печени, которое вызвано следующими болезнями:
Развитие портальной гипертензии могут спровоцировать сопутствующие патологии: Толчком к развитию заболевания могут стать такие факторы, как:
КлассификацияВ зависимости от масштабов зоны высокого давления выделяют 2 форм гипертензии: В зависимости от локализации пораженных сосудов существует 4 формы заболевания: В качестве механизмов развития патологии врачи рассматривают следующие факторы:
Стадии заболеванияПортальная гипертензия развивается постепенно и имеет 4 стадии: Признаки портальной гипертензииПервые симптомы заболевания связаны с диспептическими расстройствами: тошнотой, вздутием живота, метеоризмом, срывами стула, потерей аппетита, ощущением переполненности желудка и болезненностью в эпигастральной области. На патологическое состояние может указывать спленомегалия — увеличение селезенки в размерах. Степень изменений зависит от показателей давления в воротниковой зоне и уровня обструкции. Когда давление в сосуде падает, орган становится меньше. Однако это может указывать и на открывшееся внутреннее кровотечение.
Иногда увеличение селезенки сопровождается изменениями в составе крови из-за быстрого разрушения ее элементов внутри органа: возникает анемия, падает уровень тромбоцитов и лейкоцитов. При повышенном давлении в сосудах может скапливаться жидкость в брюшной полости. При этом болезнь плохо поддается лечению. Асцит можно распознать по увеличению живота, отечности лодыжек, расширению брюшных вен, рисунок которых становится отчетливо виден на передней брюшной стенке (напоминает голову медузы). Наиболее опасным симптомом считается внутреннее кровотечение желудка, пищевода и прямой кишки. Кровотечения желудочно-кишечного тракта начинаются быстро, возникает большая потеря крови, анемия постгеморрагической формы. Если это происходит в желудке или пищеводе, появляется рвота с кровью, а испражнения приобретают черный окрас и неприятный запах. При геморроидальном кровотечении из прямой кишки выделяется ярко-алая кровь.
Диагностика болезниПортальная гипертензия устанавливается при изучении анамнеза, клинических признаков, осмотра и лабораторных исследований. При визуальном осмотре врач должен обратить внимание на признаки коллатерального кровообращения, когда нарушение оттока крови в одном сосуде приводит к его распределению по другим кровеносным путям. У пациента могут наблюдаться: Для установки диагноза назначаются лабораторные анализы: При необходимости больного направляют на рентген с использованием следующих методик:
Также можно распознать болезнь по признакам на УЗИ, совмещенном с допплером. Прежде всего исследование поможет установить увеличение печени и селезенки относительно размеров в норме, наличие свободой жидкости в брюшной полости. С помощью допплерометрии оцениваются кровоток и размеры селезеночной, брыжеечной и воротниковой вен, а также внутрипеченочных сосудов, расширение которых указывает на развитие портальной гипертензии.
Для измерения давления внутри селезеночной вены проводится спленоманометрия через прокол кожи. В норме показатели не превышают 120 мм в.ст., а при портальной гипертензии доходят до 500 мм и выше. Для установления болезни, которая провоцирует рост давления в сосудах, врачи также проводят:
Лечение портальной гипертензииЛечение начинают с устранения болезней, которые привели к нарушению кровотока. При инфекционных патологиях проводят противовирусную и антибактериальную терапию. Если болезнь связана с алкогольным поражением печени, назначают лечение от зависимости и полностью исключают спиртные напитки. Также важно соблюдать диету: Лечение воротниковой гипертензии проводится в стационаре с использованием консервативных и хирургических методов. Консервативная терапия включает:
Показаниями для проведения операции при портальной гипертензии являются: Чтобы избавиться от заболевания, прибегают к следующим хирургическим методам: Прогноз заболеванияИсход болезни определяется наличием и интенсивностью кровотечений, а также степенью нарушений в работе печени. У внутрипеченочной формы прогноз неблагоприятный: из-за обильных и рецидивирующих кровотечений в желудочно-кишечном тракте или печеночной недостаточности пациенты погибают. Печеночная форма излечима путем наложения анастомозов — дополнительных ветвей для соединения сосудов. Внепеченочная портальная гипертензия у взрослых
Под термином «портальная гипертензия» (ПГ) подразумевается повышение давления в воротной вене (ВВ) из-за обструкции кровотока на любом ее участке. По данным Ш. Шерлок, Дж. Дули (1999), портальная гипертензия делится на 2 группы: 1) пресинусоидальную (внепеченочная или внутрипеченочная); 2) печеночную (внутрипеченочная и постсинусоидальная). В основе такого деления лежат патологические процессы, не приводящие к печеночной недостаточности при пресинусоидальной ПГ и приводящие к печеночной недостаточности при печеночной ПГ [10]. В отечественной литературе (М.Д. Пациора, 1974), исходя из градиента между давлением заклинивания печёночных вен и портальным венозным давлением, принято различать 4) смешанную ПГ [2,11]. Причиной подпеченочной ПГ могут служить гнойно-воспалительные заболевания брюшной полости (8 %) (омфалит после катетеризации пупочной вены у детей, острый аппендицит, перитонит, пилефлебит, сепсис); травмы, миелопролиферативные заболевания, забрюшинный фиброз, болезнь Ходжкина, опухоли забрюшинного пространства (17 %); ятрогенные повреждения, в том числе абдоминальные операции, трансплантация поджелудочной железы (8–23 %); артериовенозные фистулы селезенки (1 %), аневризма селезеночной артерии, врожденные аномалии развития, прием пероральных контрацептивов [8, 9, 10, 11]. Гемодинамические нарушения по левостороннему типу развиваются примерно в 5–7 % случаев внепеченочной ПГ. Изолированная обструкция селезёночной вены (СВ) вызывает левостороннюю портальную гипертензию. Особенно большое значение имеют заболевания поджелудочной железы: панкреатиты (39–65 %), хронические панкреатиты в сочетании с псевдокистами поджелудочной железы (14–33 %), доброкачественные и злокачественные опухоли (4–35 %) [9]. Надпеченочная ПГ обусловлена нарушением оттока крови от печени по печеночным венам вследствие их сужения или непроходимости (синдромом Бадда‒Киари). Синдром может развиться у пациентов с системной красной волчанкой, идиопатическим гранулематозным васкулитом, пароксизмальной ночной гемоглобинурией, при недостаточночности естественных антикоагулянтов, болезни Бехчета, при приеме пероральных контрацептивов, беременности, травме, злокачественных опухолях почки, надпочечника, инвазивном росте опухоли печени, при лейомиосаркоме печеночных вен, при метастазах рака яичка в правое предсердие, при метастазировании опухоли Вильмса, у больных с соединительнотканными мембранами в просвете нижней полой вены [1]. Смешанный тип ПГ обусловлен сочетанием нескольких факторов, определяющих блок воротной вены. Так, при циррозе печени, гепатоцеллюлярной карциноме возможен тромбоз воротной вены [6,11], узловая трансформация печени может вызвать синдром Бадда‒Киари, причем функция гепатоцитов при данном редком заболевании не страдает [10], врожденная патология (гипоплазия печеночных вен) может сочетаться с тромбозом воротной вены или циррозом печени. Появление синдрома ПГ имеет чрезвычайно важное значение в течение заболевания. Являясь приспособительным явлением в начале заболевания, ПГ с прогрессированием процесса приобретает роль ведущего патогенетического клинического фактора. Основные проявления внепеченочной ПГ – это массивные пищеводно-желудочные кровотечения, спленомегалия с явлениями гиперспленизма, повышение объема крови в органах, склонность больных к эрозивно-язвенным поражениям верхних отделов желудочно-кишечного тракта [3, 7]. Самым грозным проявлением является кровотечение из варикозно-расширенных вен пищевода и желудка [5]. Целью нашего исследования является определение оптимальной схемы обследования больных с внепеченочной портальной гипертензией путем применения современных методик для выбора хирургического пособия конкретно в каждом случае заболевания. Материалы и методы исследования Из 341 больного, пролеченного в хирургической клинике ГБОУ ВПО РостГМУ Минздрава РФ с 1997 года по настоящее время, внепеченочная (подпеченочная) портальная гипертензия развилась у 42 (12,3 %) больных, внутрипеченочная возникла у 297 (87,1 %) и у 2 (0,6 %) пациентов носила смешанный тип (внутрипеченочный и надпеченочный). Из 42 пациентов с внепеченочной (подпеченочной) ПГ у 9 на фоне хронических заболеваний поджелудочной железы (панкреатит, постпанкреонекротические кисты), сформировалась «левосторонняя» портальная гипертензия (обструкция селезеночной вены), проявившаяся кровотечением из варикозно-расширенных вен пищевода и выраженной спленомегалией. У одного пациента причиной ПГ стал фиброз клетчатки забрюшинного пространства, в шести случаях развился тромбоз воротной вены, посттромбофлебитическая трансформация воротной вены была выявлена во время обследования у 21 пациента, у 2-х из них сочеталась с аневризмой селезеночной артерии. Врожденные аномалии развития воротной вены были выявлены у 5 больных. Всем пациентам проводилось комплексное обследование, включающее в себя общеклинические, лабораторные и инструментальные методы исследования. Из инструментальных методов исследования всем пациентам для осмотра пищевода, желудка и 12-перстной кишки, установки источника кровотечения и проведения дифференциальной диагностики кровотечения выполняли фиброгастродуоденоскопию (ФГДС) на аппарате «Olympus» (Япония), в последние годы эзофаговидеогастроскопию (ЭВГДС) при помощи видеокомплекса «Olympus Exera II». Для определения проходимости воротной и селезеночной вены всем пациентам с внепеченочной ПГ выполнялось ультразвуковое исследование органов брюшной полости (печени, селезенки и поджелудочной железы, желчного пузыря) и сосудов портальной системы с определением качественных и количественных параметров кровотока на эхосканерах : Acuson Aspen (Simens) и Logic P6 PRO (GE) в В-режиме, режимах цветовой (ЦДК) и импульсноволновой (PW) эхографии по методу В.В. Митькова (2002) с использованием мультичастотных секторных датчиков 2,5–5 МГц. Также выполнялась селективная ангиография селезеночной артерии (СА) для определения её патологии и при необходимости селективной эмболизации. Для определения проходимости, типа ветвления, особенностей внутрипеченочного расположения ВВ проводили непрямую портографию (мезентерикопортографию) на ангиографическом комплексе с С-дугой Siemens Arcadis Avantic (Германия). В последние годы в комплекс исследования больных вошла мультиспиральная компьютерная томография (МСКТ) на аппарате «Brilliance CT 64 Slice» («Phillips Medical Systems», Нидерланды) с обязательным болюсным контрастированием. Постпроцессионную обработку результатов выполняли на рабочей станции «Extended Brilliance Workspace», входящей в комплект томографа. Пациентам на 64-срезовом томографе оценивали размеры, патологические изменения печени, селезенки, поджелудочной железы, воротной и селезеночной вены, естественных анастомозов. Для визуализации и оценки естественных шунтов и сосудов портальной системы использовали MIP-реконструкцию (проекция максимальной интенсивности) и SSD (изображение оттененных поверхностей). Результаты исследования и их обсуждение Все пациенты с внепеченочной (подпеченочной) ПГ обратились за помощью в хирургическую клинику РостГМУ в связи с первым проявлением заболевания (эпизодом кровотечения из варикозно-расширенных вен пищевода и желудка). Из особенностей анамнеза отмечаем, что ни у одного из больных не было выявлено маркеров вирусных гепатитов В или С. Злоупотребляли алкоголем 7 пациентов с хроническими заболеваниями поджелудочной железы из 9. Особенности клинических проявлений приведены в табл. 1. Особенности клинических проявлений внепеченочной портальной гипертензии Частота встречаемости симптомов Варикозное расширение вен пищевода и желудка Лечение портальной гипертензии у взрослых и детейСиндром портальной гипертензии называется совокупность характерных симптоматических проявлений, обусловленных повышением гидростатического давления в воротной вене. Портальная гипертензия характеризуется нарушением кровотока в различных местах локализации. Кровоток нарушается в крупных портальных венах или венах печени. Этиология портальной гипертензии (ПГ)Многие нарушения патологического характера, которые происходят в организме каждого человека, проявляются в результате повышения давления в воротной вене. Международным кодом портальной гипертензии по МКБ является I10. Виды портальной гипертензии: Подпеченочная ПГ диагностируется и развивается при аномальном строении воротной вены или в результате образования в ее полости тромбов. Врожденные аномалии могут быть выражены значительным сокращением вены на одном или всем (тотальном) участке. Наличие тромбов и как следствие закупорка сосудов, возникает в результате различных процессов септического характера, возникающих в организме (нагноение, сепсис), а также в ходе сдавливания кистозными образованиями.
Внутрипеченочная портальная гипертензия чаще всего начинает прогрессировать в результате поражения циррозом печени, при этом в органе наблюдаются структурные изменения. Иногда при постановке диагноза причиной выступают очаги склерозирования в оболочках тканей и гепатоцитах (клетках печени). Данная форма является самой распространенной из всех вышеперечисленных, из 10 заболевших у порядка 8 человек диагностируется внутрипеченочная гипертензия. Надпеченочная портальная гипертензия характеризуется сбоем в оттоке крови в печени. Причиной этому служит нарушение кровотока – эндофлебит, он может быть переменным или полным. Внепеченочная портальная гипертензия порто-системного характера у взрослых вызывает синдром Бадда Киари. Помимо этого, причиной надпочечной гипертензии бывает аномальное строение нижней полой вены, кистозные образования или перикардит сдавливающего характера.
Причины синдрома портальной гипертензииК основным предпосылкам патогенеза портальной гипертензии относятся: Помимо основных причин, которые могут спровоцировать ПГ, существует также ряд факторов, играющих немаловажную роль и негативно сказывающихся на заболеваниях воротной вены. Основными факторами выступают:
Симптоматика и развитие проблемыПервоначальные признаки портальной гипертензии тесно связаны с причиной, повлекшей за собой патологические изменения. С прогрессированием заболевания начинают проявляться сопутствующие симптоматические проявления: Специалисты выделяют следующие стадии портальной гипертензии: Портальная гипертензия у детей характеризуется предпеченочной формой механизма развития заболевания. При своевременном обращении за консультацией к лечащему врачу, форма заболевания проходит лояльно и редко, когда заканчивается серьезными осложнениями. Портальная гипертензия в печени проявляется в симптоматике характерной циррозу. Симптом портальной гипертензии проявляется как желтушность кожных покровов и слизистых оболочек. Изначально желтизна заметна исключительно на внутренней стороне кистей, а также под языком. Надпеченочная форма проявляется резко, у пациента возникают сильные и острые боли в правом подреберье и верхней части живота. Печень начинает стремительно увеличиваться, повышается температура тела, начинает прогрессировать асцит. При несвоевременном обращении к врачу, нередко такие случаи заканчиваются смертью, и протокол лечения в данном случае не играет особой роли, так как происходит это в результате стремительной потери крови. Причины кровотеченийПри закупорке сосудов скорость течения крови уменьшается, а давление нарастает и в некоторых случаях доходит отметки до 230 – 600 мм вод. ст. Увеличение давления в венах при циррозах связано с формированием блоков и наличием портокавальных путей в венах. Основные причины кровотечений: Осложнения портальной гипертензииОдними из самых распространенных осложнений, требующие незамедлительного хирургического вмешательства выступают кровотечения из вен, расположенных в пищеводе, отек мозга, а также асциты и гиперспленизм. Главной причиной варикозного расширения вен выступают регулярные скачки давления, показатели которого могут достигать 300 мм водного столба. Вторичной причиной варикозного расширения является образование анастомозов вен в пищеводе или вен в желудке. Когда вены в пищеводе не анастомозируют с желудочными венами, то повышенное давление в полной мере не отражается на их общем состоянии. В результате этого возникшее расширение не оказывает такого влияния на вены, как их связь между собой.
Кровотечения сопровождаются кислотными изменениями желудочного сока, который оказывает негативное влияние на пищеварительную систему и слизистые оболочки. Помимо этого, у большинства пациентов с ПГ нарушается свертываемость крови, что очень опасно при кровотечениях, даже незначительного характера. Диагностические мероприятияПри первых же характерных симптомах, свидетельствующих о наличии портальной гипертензии следует незамедлительно обратиться за консультацией в медучреждение. Лечением портальной гипертензии и диагностированием заболевания занимаются такие специалисты, как: После первичного приема, устного опроса (касаемо привычного образа повседневной жизни) и составления истории болезни, для диагностирования заболевания, пациенту назначаются дополнительные исследования.
Диагностика портальной гипертензии:
Многие из вышеперечисленных исследований являются обязательными, а некоторые из них исключительно вспомогательными. Портальная гипертензия у детейУ детей чаще встречается исключительно внепеченочная портальная гипертензия и происходит это в результате аномального строения вены. Основной причиной синдрома портальной гипертензии у детей в раннем возрасте может стать тромбофлебит вены в области пупка, это последствие неправильного развития в начальном неонатальном периоде. Последствием этого нередко становится тромбоз. Портальная гипертензия начинает прогрессировать в результате многих патологических процессов, которые могут быть врожденными или приобретенными в печени. К данной группе заболеваний относят гепатит, может быть вирусным или фетальным, холангиопатия, а также различные степени повреждения желчегонных протоков. Диагностировать гипертензию у ребенка довольно просто. Селезенка начинает увеличиваться, при этом она остается неподвижна, но не болезненна. При прогрессировании портальной гипертензии происходит варикозное расширение вен пищевода и сосудов, которое впоследствии ведет к геморрагиям. Декомпенсированная стадия ПГ диагностируется крайне редко и только у подростков. Потеря крови возникает редко. ЛечениеВ качестве лечения, особо важно первоначально установить основную причину, которая и повлекла за собой такие патологические проявления. Лечение портальной гипертензии заключается в следующем: Все о портальной гипертензии: виды, причины, симптомы, диагностика и лечение
Причиной гипертензии становятся различные механические препятствия в кровотоке на подпечёночном, печёночном или надпечёночном уровнях. Возможны и сочетанные варианты. Природа препятствий в кровеносной сети имеет следующую этиологию: Синдром портальной гипертензии — это комплекс устойчивых симптомов, возникающих вследствие существования какого-либо из вышеобозначенных деструктивных процессов. Каждый из них в конечном итоге приводит: Симптомы болезни
Это наглядно демонстрирует схема циркуляции венозной крови из пищеварительного тракта в портальную вену — печень — печёночную вену — нижнюю полую вену — правое предсердие и далее в лёгкие и левый отдел сердца. Чем ближе расположено по отношению к кишечнику препятствие для тока крови, тем ярче диспепсическая симптоматика. Клиника портальной гипертензии выражается: К симптомам портальной гипертензии, связанным с повышением давления в системе v. portae, относятся варикозные расширения вен в области:
К ним же примыкают эрозии и язвы на всём протяжении желудочно-кишечного тракта: Симптомы синдрома портальной гипертензии свидетельствуют о существовании излишней жидкости: Виды заболеванияКлассификация при портальной гипертензии базируется на локализации препятствия в венозном кровотоке. Таким образом, на отрезке от кишечника к правому отделу сердца портальная гипертензия может быть: По месту стеноза синдром портальной гипертензии подразделяется в свою очередь на следующие формы: Причины возникновения патологииПодпеченочная портальная гипертензия возникает при: Внутрипеченочная ПГ имеет инфекционное или токсикологическое происхождение: Надпеченочная портальная гипертензия может возникать из-за тромбоза или стеноза нижней полой вены, а также: ДиагностикаПо жалобам пациента выясняется, когда стали появляться такие симптомы, как потеря аппетита, тошнота, тяжесть в животе, боли. Как давно увеличились живот, селезёнка, печень; обнаружились признаки крови в стуле и рвотных массах. С чем связывал и связывает все это происходящее в настоящее время больной. Врачу важно выяснить наличие наследственной предрасположенности к болезни, сопутствующих хронических патологий,опухолей, вредных привычек (главным образом, алкогольных), контактов с токсичными материалами. Делается акцент на цвет кожи и роговиц (определяется степень желтушности), следы варикоза на поверхности живота (в зоне пупка — особенно: при выраженной ПГ там обнаруживается так называемая «голова медузы»). Оцениваются уровень болезненности в области печени и селезёнки, степень увеличения этих органов. Уточняется уплотненность различных частей пораженных органов и их анатомические границы.
Все эти факторы чаще всего свидетельствуют о пониженной выработке коагулянтов в ослабленной печени, снижении свертываемости крови (ведущей к частым венозным кровотечениям), отрицательном сдвиге ферментативно-белкового и минерального баланса в кровяной плазме, уменьшающего барьерный потенциал печеночной ткани. Причина отклонения от нормы связана чаще всего не с самим заболеванием, а с другими болезнями, которые его породили. Здесь важны суточные показатели, особенно, при наличии у больного асцита: объем мочи и снижение концентрации белков. Анализ даёт возможность оценить уровень работоспособности выводящей системы: почек и мочеточников. Инструментальная диагностикаВизуальное обследование с помощью эндоскопа стенок верхней половины желудочно-кишечного тракта, а именно пищевода, всех отделов желудка, двенадцатиперстной кишки. Ультразвуковое исследование печени, селезенки, брюшной полости, плевральной полости, основных вен, влияющих на печеночный кровоток (воротной, печеночной, нижней полой). Цель исследования — определение конфигурации увеличенных селезёнки и печени, их структуры, объёма излишней жидкости в брюшной полости и межплевральном пространстве лёгких, сужений в венах и мест их локализации. В центре внимания — прямой и реверсный (отражённый от сужений в портальной и печеночной вене) кровоток. Выявляются места стенозирования сосудов, направления отраженного кровотока, коллатерали, позволяющие обойти сужение, сравнительный объем крови, проходящей через сосуд в норме, при стенозе, по коллатералям. Проводится послойная рентгеновская съёмка печени, селезёнки, воротной, печеночной и нижней полой вен. Неоценимая помощь для хирургии. Оператор получает точную информацию о локализации патологического источника, что позволяет ему лучше сориентироваться в методах предстоящего хирургического вмешательства. Сочетание рентгеновского излучения и контрастных веществ, введенных в сосуды парентерально, позволяет проследить все изменения в кровотоке по венам печени, селезенки, а также нижней полой вене. Наглядными становятся все патологические отклонения. С помощью ультразвука обнаруживается экссудат в перикарде (область сердца), межплевральном пространстве, структурные изменения в сердце, которые могут стать причиной надпеченочной ПГ. Избыточный объем жидкости может быть одной из причин возникновения ПГ. Метод позволяет через кожу определить величину давления в пораженной селезенке. Задачи исследования аналогичны с предыдущей методикой. Только давление определяется в воротной вене. Увеличение физиологического показателя до 10-12 мм ртутного столба свидетельствует о ПГ. Изъятие из печени клеточного материала позволяет изучить патанатомию клеток печени, все изменения в их структуре, соотношение нормальных клеток и соединительной ткани. Сочетание всех данных уточняет диагноз и стадию патологии. Метод, альтернативный пункции печени. Та же информация собирается более щадящим образом: посредством ультразвукового сканирования органа эластографом. Визуальный осмотр внутренних органов с помощью миниатюрной видеокамеры, введенной в прокол брюшной стенки. В хирургии это дает возможность не только оценить общую патанатомическую картину болезни, но и разработать план предстоящей операции. Радиоизотопное исследование. В кровь вводится индифферентный изотоп (например, йода). Через сутки с помощью радиографа выясняется уровень накопления изотопа в печени и селезенке. В нормальном физиологическом состоянии он нулевой. Превышение показателя свидетельствует о наличии патологии. К дополнительным диагностическим мерам, призванным выяснить причину заболевания, можно отнести тесты на шистозоматоз (наличие в кале плоских шистоматозных червей), туберкулёз (реакция Манту), энцефалопатию (выявление в мозге веществ, в норме нейтрализуемых печенью, склоняет к мысли о недееспособности органа). ЛечениеВ медицинской практике используется два метода борьбы с ПГ: консервативный и хирургический. Консервативное лечение портальной гипертензии предполагает, прежде всего, устранение причин болезни и максимальное нивелирование её разрушительных последствий. ДиетотерапияУменьшение в пищевом рационе до минимума поваренной соли и белковых продуктов. Последнее особенно важно. Поврежденная печень не обеспечивает полного распада токсинов, образующихся при белковом обмене. Это увеличивает риск возникновения энцефалопатии. Медикаментозное лечениеЗдесь дают определенный терапевтический эффект: Хирургические методы борьбы с болезньюГлавными показаниями для оперативного вмешательства являются следующие осложнения портальной гипертензии: Основными методами хирургии в данных случаях являются: Трансплантация самый радикальный и эффективный метод лечения ПГ. Он возможен только при наличии донора, полностью отвечающего иммунным запросам реципиента. Такие органы встречаются в основном лишь у близких родственников. ПрогнозВ данном случае мы имеем дело со сложным, постоянно прогрессирующим заболеванием. Эффективность его лечения во многом зависит от стадии болезни. На доклинической стадии, на первом этапе развития патологии, прогноз, как правило, благоприятен. При должном, систематическом лечении болезнь удаётся остановить. В последующем, на компенсированной и декомпенсированной стадиях, клиника складывается не в пользу больного. Совсем устранить её последствия уже не удастся ни терапевтическими, ни хирургическими методами. Максимум, что можно ожидать в данном случае — это продление жизни на 5-10 лет. Осложненная стадия, по сути, является приговором. Постоянно нарастающий асцит и накопление жидкости в плевральной полости, кровотечения из варикозно расширенных вен пищевода резко снижают возможности пациента на выздоровление. Даже при интенсивном лечении год-два жизни — это оптимальный результат. |











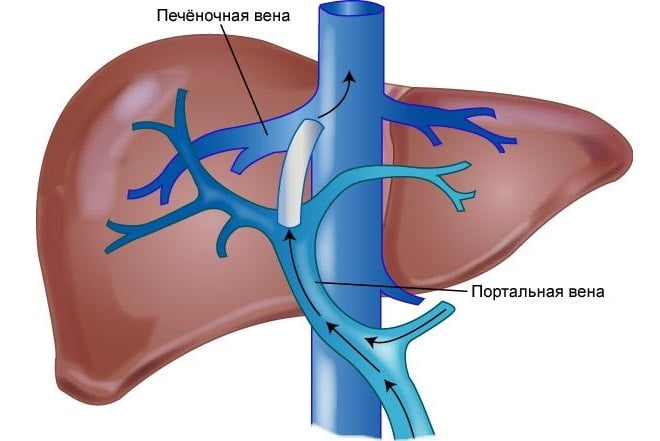





 Портальная гипертензия (ПГ) является осложнением обширного цирроза печени, заключающееся в чрезмерном увеличении давления в воротной вене (v. portae).
Портальная гипертензия (ПГ) является осложнением обширного цирроза печени, заключающееся в чрезмерном увеличении давления в воротной вене (v. portae). Первые признаки портальной гипертензии проявляются в расстройствах системы пищеварения. Она первая принимает удар от прогрессирующего сужения портального кровотока.
Первые признаки портальной гипертензии проявляются в расстройствах системы пищеварения. Она первая принимает удар от прогрессирующего сужения портального кровотока. Определяются коагулограмма (работоспособность систем свертывания и разжижения крови), уровень тромбоцитов в плазме (клеток, ответственных за коагуляцию крови при мелких повреждениях сосудов), концентрация ферментов, белков, электролитов (при патологии печени она изменяется), маркеры, указывающие (или отрицающие) вирусную этиологию заболевания.
Определяются коагулограмма (работоспособность систем свертывания и разжижения крови), уровень тромбоцитов в плазме (клеток, ответственных за коагуляцию крови при мелких повреждениях сосудов), концентрация ферментов, белков, электролитов (при патологии печени она изменяется), маркеры, указывающие (или отрицающие) вирусную этиологию заболевания.




