Портальная гипертензия
Рубрика МКБ-10: K76.6
Содержание
Определение и общие сведения [ править ]
Портальная гипертензия (ПГ) – патологическое состояние, при котором происходит повышение давления в системе воротной вены свыше 200 мм вод.ст., обусловленное существованием препятствия для нормального кровотока. При этом имеется градиент между венозным притоком к печени и оттоком из неё. Основная причина портальной гипертензии – цирроз печени.
Портальная гипертензия в 80% случаев связана с циррозом печени и в 20% – с заболеваниями, приводящими к внепечёночной её форме. По данным ВОЗ, частота цирроза печени в популяции составляет от 1 до 11%, средний возраст больных – 46 лет. Вирусная этиология цирроза распознаётся у 60% больных, алкогольная – у 40%. Летальность, обусловленная циррозом печени, занимает 8-е место в мире. Пищеводно-желудочное кровотечение – причина смерти 51% больных. В последние годы стал очевидным факт увеличения количества пациентов с ПГ, в первую очередь за счёт увеличения доли вирусных гепатитов. Наблюдается рост количества больных внепечёночной ПГ за счёт увеличения количества хронических миелопролиферативных заболеваний крови и тромбофилий.
Уровень препятствия кровотоку:
• внутрипечёночная ПГ (обусловленная заболеваниями печени);
• предпечёночная ПГ (блокада воротной вены и её притоков):
– вторичная (тотальная или сегментарная);
– болезнь Бадда-Киари (облитерирующий эндофлебит печёночных вен);
– синдром Бадда-Киари (тромбоз НПВ (Нижняя полая вена) с облитерацией печёночных вен);
• смешанная ПГ (цирроз печени в сочетании с тромбозом воротной вены).
Этиология и патогенез [ править ]
• Врождённая ПГ (первичная, связанная с аномалиями развития сосудов):
– атрезия или гипоплазия, кавернозная дисплазия воротной вены;
– мембранозное заращение отдела нижней полой вены.
• Приобретённая ПГ (вторичная):
– хронические заболевания печени;
– хронические миелопролиферативные заболевания;
– окклюзия печёночных вен;
– сдавление проксимального отдела нижней полой вены;
– артериовенозные свищи (селезёночных или брыжеечных сосудов).
Уровень повышения давления:
• I степень – до 400 мм вод.ст.;
• II степень – 400-600 мм вод.ст.;
• III степень – свыше 600 мм вод.ст.
Размер варикозных вен:
• 1-я степень – до 3 мм;
• 2-я степень – 3-5 мм;
• 3-я степень – свыше 5 мм.
Основные черты патологии
Внутрипечёночный блок воротного кровотока наиболее часто (более чем в 90% наблюдений) развивается вследствие цирроза печени. Из других довольно редких причин отмечают паразитарные заболевания печени, злокачественные опухоли, врождённый фиброз печени.
В патогенезе портальной гипертензии при циррозе печени большое значение имеет развитие узловой регенерации, нарушающей дренажную функцию ветвей печёночных вен, что способствует развитию постсинусоидальной блокады портального кровотока. В результате замещения паренхимы печени соединительной тканью происходит редукция внутрипечёночных разветвлений воротной вены. За счёт повышения давления в портальной системе начинают функционировать естественные портокавальные анастомозы.
Внепечёночный (предпечёночный) блок развивается в результате порока развития или тромбоза воротной вены (вследствие пупочного сепсиса). Данная патология обозначается как «первичная внепечёночная гипертензия». В этом случае повышенное венозное давление регистрируют во всей портальной системе, т. е. речь идет о тотальной первичной внепечёночной гипертензии. При этом основным клинически значимым путём оттока крови из портальной системы являются вены желудка и пищевода, которые подвергаются варикозной трансформации.
Вторичная внепечёночная гипертензия является следствием ряда заболеваний, при которых сосуды портальной системы вовлекаются в окклюзионный процесс при прогрессировании основной болезни. Тромбоз воротной вены и её притоков является не причиной, а следствием затруднения тока крови по ним. В первую очередь к ним относятся хронические миелопролиферативные заболевания, тромбофилии, а также различные заболевания ПЖ (поджелудочной железы) – (опухоли, кисты, хронический панкреатит).
При изолированном тромбозе или окклюзии только селезёночной вены выделяют «сегментарную внепечёночную гипертензию», которая, как правило, возникает вторично в результате воспалительных заболеваний поджелудочной железы. При таком виде гипертензии отток крови из селезёнки осуществляется только через субмукозные и субсерозные вены фундального отдела желудка по направлению к левой желудочной вене (порто-портальные анастомозы). При этом никогда не происходит варикозной трансформации вен пищевода.
Надпечёночный блок портального кровотока относят к наиболее редким формам портальной гипертензии. Под болезнью Бадда-Киари подразумевают симптомокомплекс, возникающий при нарушении оттока крови по печёночным венам, вследствие их первичного изолированного поражения. Наиболее частой причиной признаётся облитерирующий эндофлебит печёночных вен. Наличие первичного патологического процесса в нижней полой вене с последующим развитием стеноза печёночных вен трактуют как синдром Бадда-Киари.
Смешанная форма портальной гипертензии обычно развивается при сочетании цирроза печени с тромбозом воротной вены, при этом тромбоз и уменьшение притока портальной крови к печени усугубляют течение основного заболевания и способствуют развитию печёночной недостаточности.
Клинические проявления [ править ]
При портальной гипертензии выделяют четыре основные группы портокавальных анастомозов:
• анастомозы между левой ветвью воротной вены и передней брюшной стенкой ;
• анастомозы между прямокишечным венозным сплетением и нижней полой веной ;
Для клиницистов наиболее важным представляется существование гастроэзофагеального коллекторного пути. По этому пути происходит отток крови из пищевода в непарную, полунепарную, а затем в верхнюю полую вену через коммуникантные сосуды. Постоянная внутрисосудистая гипертензия, наличие рыхлого подслизистого слоя, который окружает вены пищевода и желудка, а также повышение давления в системе непарной вены за счёт избыточного притока крови из портальной системы обусловливают эктазию вен пищевода и желудка с последующей их варикозной трансформацией, причём изменения наступают как в стенках вен (васкулопатия), так и в прилегающей слизистой оболочке (эрозии).
В развитии спленомегалии при портальной гипертензии основная роль принадлежит гемодинамическому фактору – увеличению объёмного кровотока по селезёночной артерии и затруднению оттока по селезёночной вене. Нередко спленомегалию сопровождает цитопенический синдром: тромбоцитопения, лейкопения, анемия. Этот феномен носит название «гиперспленизм». В его патогенезе первостепенное значение придают повышенному депонированию и разрушению клеток крови увеличенной селезёнкой, а также тормозящему влиянию селезёнки на костный мозг. Развитие в селезёнке процессов фиброза и склероза сопровождается увеличением сопротивления притоку артериальной крови, что, как правило, ведёт к расширению, а нередко и к аневризмам селезёночной артерии.
Помимо варикозно расширенных вен, спленомегалии и гиперспленизма в клинической картине ПГ встречаются асцит, геморрой, caput medusae. Симптом «головы медузы» развивается при вовлечении в коллатеральный кровоток вен передней брюшной стенки. В происхождении асцита участвуют несколько факторов – блок оттока крови от печени, гипоальбуминемия, гиперальдостеронизм, электролитные нарушения. Усиленное функционирование лимфатической системы приводит к недостаточности лимфообращения и также к образованию асцита. Варикозная трансформация геморроидальных вен – следствие образования портокавальных анастомозов с участием верхней, средней и нижней геморроидальных вен.
Предрасполагающими факторами возникновения кровотечения из расширенных вен служат высокое давление в портальной системе, варикозная венозная трансформация, истончение стенки вен, трофические изменения слизистой оболочки, покрывающей вариксы, дилатация и гипокинезия пищевода. В 60% наблюдений источник кровотечения локализуется в области кардиального жома или в нижней трети пищевода. В 30% случаев – в кардиальном и субкардиальном отделе желудка. В 5% – в области дна желудка и в 5% – в средней трети пищевода.
При внутрипечёночной портальной гипертензии симптоматика в значительной степени зависит от стадии цирроза печени, который служит основной причиной, вызывающей повышение портального давления. Гепатомегалия чаще развивается при алкогольном и билиарном циррозе, уменьшение размеров печени у большинства больных является следствием перенесённого вирусного гепатита.
Асцит, как правило, развивается на поздних стадиях развития болезни и является признаком декомпенсации патологического процесса в печени. Течение этого синдрома может осложняться развитием асцит-перитонита.
Кровотечения из варикозных вен желудка и пищевода у больных циррозом бывают обильными, сопровождаются рвотой алой кровью, меленой и, как правило, приводят к значительному ухудшению функции печени – нарастают желтуха, асцит, появляется и прогрессирует гепатопортальная энцефалопатия. Она проявляется нарастающей сонливостью, дезориентацией пациента во времени и месте пребывания. При дальнейшем прогрессировании энцефалопатии развивается печёночная кома.
Портальная гипертензия: Диагностика [ править ]
Основным методом диагностики портальной гипертензии является ЭГДС (эзофагогастродуоденоскопия). Во время исследования выявляют наличие варикозных расширенных вен в пищеводе и желудке, а также оценивают степень их расширения и состояние слизистой оболочки над вариксами
Эндосонография позволяет определить наличие варикозных вен в пищеводе и желудке, степень их расширения, а также оценить толщину стенки вариксов, что важно для прогнозирования эпизода кровотечения. Кроме того, метод позволяет уточнить размеры параэзофагеальных вен и выявить наличие перфорантов.
Рентгенологическое исследование пищевода с бариевой взвесью в настоящее время применяется редко. Однако у ряда больных при наличии противопоказаний к ЭГДС возможна диагностика варикозных вен пищевода этим методом.
УЗИ помимо определения размеров печени и селезёнки позволяет изучить структуру этих органов, выявить регенераты и неоднородность паренхимы печени, характерные для цирроза печени; оценить размеры, проходимость сосудов портальной системы, а также провести допплерографию воротной, печёночных и нижней полой вен.
В некоторых наблюдениях необходимо выполнение ангиографических исследований. Чрескожную чреспечночную портографию и спленопортографию выполняют путём пункции печени или селезёнки и непосредственного контрастирования сосудов. Выполнение прямой мезентерикопортографии возможно лишь во время оперативного вмешательства после выделения брыжеечной вены. Исследования выполняют для оценки венозной ангиоархитектоники и выявления сосудов, пригодных для наложения портокавальных шунтов. Получить изображение сосудов портального бассейна можно при возвратной целиакографии и мезентерикографии. Во время венозной фазы контрастирования получают изображение сосудов системы воротной вены.
У пациентов с надпечёночной формой портальной гипертензии для диагностики преимущество отдают кавографии. Исследование позволяет уточнить характер окклюзии НПВ и уровень поражения. В ряде случаев возможно одновременное выполнение дилатации и стентирования НПВ.
Малоинвазивным и перспективным в плане оценки венозной ангиоархитектоники портального бассейна является метод МСКТ (мультиспиральная компьютерная томография) с внутривенным болюсным контрастным усилением и последующей 3D-реконструкцией сосудов, что позволяет прогнозировать возможность наложения портокавального шунта.
Дифференциальный диагноз [ править ]
Портальная гипертензия: Лечение [ править ]
Первой и главной ступенью этого алгоритма служит объективная оценка степени компенсации заболевания, в зависимости от чего принимают решение о необходимости и объёме предоперационной подготовки, при проведении которой возможен переход в вышестоящий функциональный класс. Далее производится повторная оценка функционального класса больных и выбор соответствующего способа лечения.
Снижение портального давления достигают медикаментозной терапией и хирургической коррекцией – наложением аортокавальных шунтов. Для медикаментозной терапии ПГ применяют 2 группы препаратов – вазоконстрикторы, вызывающие уменьшение перфузии чревной области и снижение притока крови в портальный бассейн, и вазодилататоры, приводящие к увеличению ёмкости венозного русла и снижению портального давления. При кровотечениях из варикозных вен после стабилизации центральной гемодинамики применяют нитроглицерин, нитропруссид натрия, вазопрессин и соматостатин. Неселективные β-адреноблокаторы назначают в плановой ситуации для профилактики рецидивов пищеводно-желудочного кровотечения.
В настоящее время спектр возможных хирургических вмешательств при портальной гипертензии варьирует в зависимости от конкретной клинической ситуации в широких пределах – от ТП, различных видов портокавального шунтирования и прямых вмешательств на варикозных венах пищевода и желудка до мини-инвазивных методов лечения. Последние представлены трансъюгулярным интрагепатическим портосистемным шунтом (TIPS), склеротерапией и эндоскопическим лигированием варикозных вен, а также рентгенэндоваскулярной эмболизацией вен желудка и редукцией артериального селезёночного кровотока.
На современном этапе все операции, направленные на профилактику и лечение кровотечений из варикозных вен пищевода и желудка, а также лечение других осложнений портальной гипертензии можно разделить на 3 большие группы:
I. Радикальные (влияющие на основную причину заболевания и ПГ):
• ортотопическая ТП при внутрипечёночной форме ПГ;
• портокавальное шунтирование при первичной внепечёночной ПГ;
• спленэктомия при сегментарной внепечёночной ПГ.
II. Условно-радикальные (устраняющие влияние ПГ):
• портокавальное шунтирование у больных циррозом печени;
• портокавальное шунтирование при вторичной внепечёночной ПГ;
• TIPS при циррозе печени.
III. Паллиативные (влияющие на состояние варикозных вен или асцита):
• операции азигопортального разобщения;
• мини-инвазивные вмешательства (рентгенэндоваскулярные, эндоскопические).
Продолжительность жизни больных циррозом печени – меньше 8,6 года. Синдром ПГ – неблагоприятный прогностический фактор, при котором средняя продолжительность жизни сокращается до 18 мес. Перспективы улучшения результатов лечения больных с ПГ связаны в первую очередь с развитием трансплантационных технологий.
Профилактика [ править ]
Прочее [ править ]
Синонимы: гиперспленизм, идиопатическая застойная спленомегалия, идиопатическая портальная гипертензия, синдром Банти
Определение и общие сведения
Болезнь Банти характеризуется спленомегалией и гипертензией в венах печени и селезенки.
Заболевание затрагивает мужчин и женщин в равной степени, оно относительно распространено в некоторых частях Индии и Японии, но в западных странах наблюдается редко.
Этиология и патогенез
Болезнь Банти может возникать из-за целого ряда различных факторов, вызывающих обструкцию вен печени и селезенки, среди них врожденные аномалии вен, тромбы или цирроз. Кроме того, случаи заболевания имели место у пациентов, принимающих долгосрочно азатиоприн, особенно после трансплантации почки. Возможно повышенный уровень мышьяка в питьевой воде иакже может способствовать возникновению патологии.
На ранних стадиях симптомы болезни Банти включают в себя слабость, утомляемость, анемию и спленомегалию. По мере прогрессирования заболевания анемия становится более тяжелой. Анемия может усугубляться кровотечением из вен пищевода, который может проявляться рвотой и стулом с кровью. В конечном счете, в некоторых случаях сама печень увеличивается и развивается цирроз. Тем не менее, спленомегалия является основным симптомом заболевания.
Симптомы могут также включать в себя асцит, лейкопения и/или тромбоцитопению и / или эпизоды кровотечения из желудочно-кишечного тракта.
Диагноз болезни Банти подтверждается венографией и МРТ селезенки и магнитно-резонансная томография (МРТ).
Элиманация провоцирующего фактора, если таковой был идентифицирован (мышьяк или азатиоприн).
Основной клинической проблемой является кровотечение из варикозных вен пищевода или желудка. Активное кровотечение можно купировать вазоконстрикторами и другими методами, применяемыми в лечении портальной гипертензии. Этамолин – орфанный препарат для лечения кровотечений из варикозных вен пищевода.
Источники (ссылки) [ править ]
Абдоминальная хирургия [Электронный ресурс] : Национальное руководство: краткое издание / под ред. И.И. Затевахина, А.И. Кириенко, В.А. Кубышкина – М. : ГЭОТАР-Медиа, 2016. – http://www.rosmedlib.ru/book/ISBN9785970436301.html
Waqar SN, Jindani S, Baig NS, et al. Banti’s syndrome: case report and review of the literature. J Pak Med Assoc. 2004;54:99-101.
Pickhardt PJ, Balfe DM. Portal vein calcification and associated biliary stricture in idiopathic portal hypertension (Banti’s syndrome). Abdom Imaging. 1998;23:180-82.
Портальная гипертензия
 Портальная гипертензия – это нарушение нормального тока крови в портальных сосудах, печеночной и нижней полой вене, которое приводит к повышенному гидростатическому давлению в воротной вене. Это заболевание встречается как у взрослых, так и у детей, и возникает чаще всего из-за цирроза печени. Оно может сопровождаться варикозным расширением вен желудка и пищевода, спленомегалией, асцитом, нарушениями свертываемости крови в сторону гипокоагуляции и другими симптомами и синдромами.
Портальная гипертензия – это нарушение нормального тока крови в портальных сосудах, печеночной и нижней полой вене, которое приводит к повышенному гидростатическому давлению в воротной вене. Это заболевание встречается как у взрослых, так и у детей, и возникает чаще всего из-за цирроза печени. Оно может сопровождаться варикозным расширением вен желудка и пищевода, спленомегалией, асцитом, нарушениями свертываемости крови в сторону гипокоагуляции и другими симптомами и синдромами.
Желудочно-кишечные кровотечения и печеночная кома – наиболее опасные осложнения портальной гипертензии печени.
Этиология портальной гипертензии
Синдром портальной гипертензии – это не самостоятельное заболевание, а клинические проявления различных патологий, в соответствии с характером которых различают допеченочный, внутрипеченочный и постпеченочный типы портальной гипертензии.
К предпеченочной форме относятся:
- Врожденная аномалия развития воротной вены;
- Заращение просвета всей вены или ее отдельного участка;
- Давление на вены опухолевидным или воспалительным инфильтратом и кистами;
- Механические повреждения воротной вены;
- Операции на печени.
Причинами внутренней портальной гипертензии печени могут быть практически все существующие острые и хронические заболевания, затрагивающие этот орган:
- Первичный билиарный цирроз;
- Склеротическое рубцевание печеночной ткани;
- Ревматоидный артрит;
- Острый алкогольный гепатит;
- Синдром Фелти;
- Врожденный фиброз печени;
- Болезнь Уилсона;
- Болезнь Кароли;
- Болезнь Гоше;
- Альвеококкоз;
- Гемохроматоз;
- Шистосомоз;
- Саркоидоз;
- Поликистоз печени;
- Опухоли;
- Миелопролиферативные заболевания;
- Интоксикация витамином A;
- Прием лекарственных препаратов;
- Интоксикация винилхлоридом, мышьяком, медью.
Портальная гипертензия постпеченочного типа обусловлена блокированием крови в венах печени по следующим причинам:
- Болезнь Киари – полная или частичная непроходимость вен;
- Тромбоз нижней полой вены – опухоли и кисты;
- Нарушения сердечной деятельности – недостаточность трикуспидального клапана, констриктивный перикардит.
Симптомы портальной гипертензии
Симптомы портальной гипертензии связаны с первичным заболеванием, послужившим причиной высокого давления в системе воротной вены.
Предпеченочная форма чаще возникает в детстве и в целом имеет благоприятный прогноз. Чаще всего она сопровождается кровотечениями из пищеводных вен, спленомегалией, гиперспленизмом, тромбозом воротной вены. У некоторых пациентов воротная вена замещается сетью мелких расширенных вен.
Для внутрипеченочного типа портальной гипертензии характерны признаки цирроза. Течение заболевания зависит от того, к какому виду относится цирроз (атрофический, постнекротический, билиарный или пигментный), а также от степени компенсации дисфункций печени и активности патологического процесса. У больных возникают геморрагические осложнения, спленомегалия, расширение вен передней брюшной стенки, асцит. Расширенные вены подвержены разрывам, ведущим к кровотечению. При этом возникает рвота кровью без болевых ощущений в эпигастрии. Если кровь затекает в желудок, то рвота имеет цвет кофейной гущи. Быстро развивается постгеморрагическая анемия. Первое кровотечение из вен пищевода в 30% случаев оканчивается летальным исходом. При запущенном циррозе поражение паренхимы печени вызывает асцит и болезнь Госпела. В этих случаях как консервативное, так и оперативное лечение портальной гипертензии может не увенчаться успехом.
Постпеченочная форма синдрома в острой стадии сопровождается сильной болью в правом подреберье и эпигастральной области. Быстро нарастает гипертермия, гепатомегалия и асцит. Смерть наступает в результате печено-почечной недостаточности и профузных кровотечений из пищеводных вен. В хронической стадии заболевания гепатомегалия и спленомегалия развиваются постепенно. На передней брюшной стенке появляется коллатеральная венозная сеть. Наблюдается истощение и гипоальбуминемия (нарушения белкового обмена).
Диагностика и лечение портальной гипертензии
Диагностика синдрома портальной гипертензии осуществляется гепатологом, гастроэнтерологом или онкологом при помощи ультразвукового исследования брюшной полости. Оно показывает увеличение селезенки и печени, а также выявляет скопление жидкости и изменение диаметра воротной и селезеночной вены.
При подозрениях на портальную гипертензию необходимо проведение фиброгастродуоденоскопии (ФГДС) для оценки состояния вен пищевода и обнаружения желудочно-кишечного кровотечения. Варикозное расширение вен желудочно-кишечного тракта устанавливают с помощью контрастной рентгенографии. Кроме указанных исследований проводится общий анализ мочи и биохимический анализ крови.
 Лечение портальной гипертензии может быть консервативным или хирургическим. Оно направлено, прежде всего, на устранение первоначального заболевания и предотвращение кровотечения в желудочно-кишечном тракте.
Лечение портальной гипертензии может быть консервативным или хирургическим. Оно направлено, прежде всего, на устранение первоначального заболевания и предотвращение кровотечения в желудочно-кишечном тракте.
Некоторые врачи используют нитраты и бета-блокаторы, но чаще всего прибегают к операциям, особенно при асците, выраженной печеночной недостаточности и стремительном расширении желудочных вен. Хирургическое вмешательство состоит в создании новых путей для оттока крови и в отведении жидкости из брюшной полости. При этом важно регулировать скорость процесса, поскольку при интенсивной дегидратации может развиться печеночная кома. В ряде случаев необходима пересадка печени.
Портальная гипертензия не излечивается полностью. Любые методы дают лишь временный эффект, и болезнь в большинстве случаев возвращается. Но без лечения срок жизни больных резко сокращается и составляет в среднем 1,5 года. Поэтому чрезвычайно важна правильная терапия заболеваний печени и своевременная диагностика портальной гипертензии.
Портальная гипертензия: причины повышения давления в портальной вене
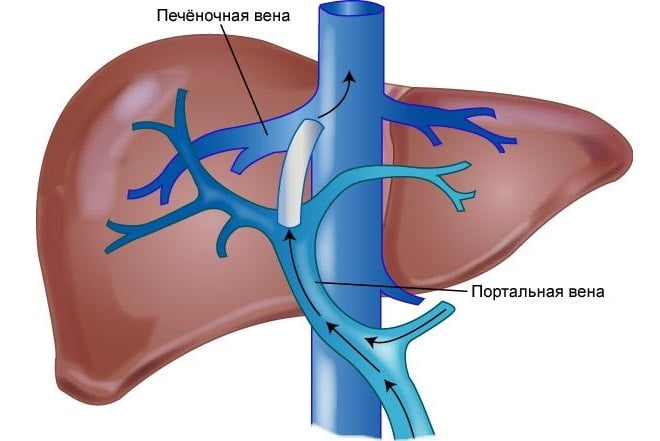
Является осложнением цирроза, при котором происходит массивное изменение паренхимы — образование фиброзных узлов. Аномальная структура железы приводит к появлению локальных препятствий в портальном сосуде, вызывая повышение кровяного давления.
В данной стать содержится подробная информация о причинах, симптомах и лечении портальной гепертензии.
Причины заболевания
Синдром портальной гипертензии связан с аномальным изменением структуры печени, которое вызвано следующими болезнями:
- камни в желчном пузыре;
- первичный и вторичный билиарный цирроз;
- внутри- и внепеченочный холестаз;
- опухоль холедока или печеночного желчного протока;
- злокачественное образование на головке поджелудочной железы;
- перевязка желчных протоков или их повреждение во время операции;
- отравление гепатотропными ядами, в том числе медицинскими препаратами, грибами и т.д.
Развитие портальной гипертензии могут спровоцировать сопутствующие патологии:
- стеноз и тромбоз воротниковой вены;
- врожденная атрезия (заращивание отверстий);
- сдавливание сосуда опухолевыми новообразованиями;
- синдром Бадда-Киари, при котором происходит тромбоз печеночных вен;
- повышенное давление в правых отделах сердца;
- воспаление околосердечной сумки (перикардит);
- рестриктивная кардиомиопатия, при которой ограничено наполнение желудочков кровью из-за нарушений в работе миокарда.
Толчком к развитию заболевания могут стать такие факторы, как:
- операция;
- инфекционные заболевания;
- лечение транквилизаторами или диуретиками;
- кровотечения в ЖКТ;
- переизбыток животных белков в рационе.
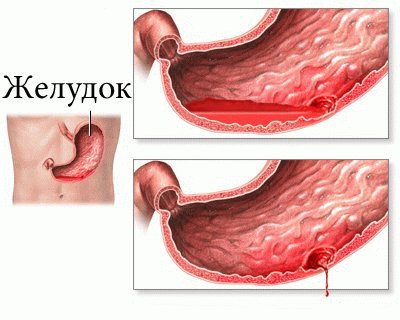
Классификация
В зависимости от масштабов зоны высокого давления выделяют 2 форм гипертензии:
- тотальная — поражается вся сеть сосудов портальной системы;
- сегментарная — кровоток нарушается в селезеночной вене, патология не распространяется на брыжеечную и воротниковую вену.
В зависимости от локализации пораженных сосудов существует 4 формы заболевания:
- Внутрипеченочная — самая распространенная (до 90% случаев). Кровоток блокируется:
- внутри печеночных синусоидов — при гепатите, циррозе и опухолях;
- перед капиллярами-синусоидами — при опухолях и поликистозе, циррозе, узелковом фиброзе, саркоидозе, шистосомозе;
- за пределами печеночных синусоидов — при фиброзе, циррозе, алкоголизме, обструкции синусоидов.
- Предпеченочная (менее 4%) — кровоток нарушается в портальной и селезеночной венах из-за сдавливания этих сосудов, а также их стеноза и тромбоза.
- Постпеченочная (до 12%) — связана с тромбозом, передавливанием нижней полой вены, перикардитом и синдромом Бадда-Киари.
- Смешанная — кровоток нарушается внутри и вне печеночных вен при тромбозе портальной вены и циррозе печеночной железы.
В качестве механизмов развития патологии врачи рассматривают следующие факторы:
- нарушение оттока портальной крови;
- большой объем кровотока;
- усиленное сопротивление ветвей сосудов;
- отток крови через коллатерали (обходные ветви) внутри центральных сосудов.
Стадии заболевания
Портальная гипертензия развивается постепенно и имеет 4 стадии:
- начальная — пациент жалуется на метеоризм и ощущение тяжести в правом подреберье;
- компенсированная — характерны умеренное увеличение селезенки в размерах, расширение вен пищевода, не сопровождающееся скоплением жидкости в брюшине;
- выраженная — сопровождается значительным увеличением селезенки, геморрагическим синдромом (повышенной кровоточивостью кожи и слизистых), асцитом;
- осложненная — может возникать варикоз вен прямой кишки, пищевода, желудка, который сопровождается внутренними кровотечениями, печеночной недостаточностью, асцитом и перитонитом.
Признаки портальной гипертензии
Первые симптомы заболевания связаны с диспептическими расстройствами: тошнотой, вздутием живота, метеоризмом, срывами стула, потерей аппетита, ощущением переполненности желудка и болезненностью в эпигастральной области.
На патологическое состояние может указывать спленомегалия — увеличение селезенки в размерах. Степень изменений зависит от показателей давления в воротниковой зоне и уровня обструкции. Когда давление в сосуде падает, орган становится меньше. Однако это может указывать и на открывшееся внутреннее кровотечение.
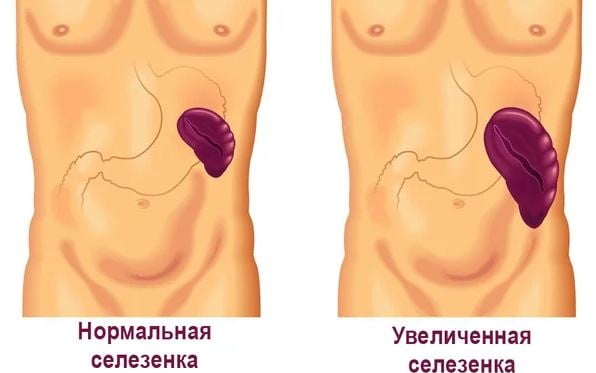
Иногда увеличение селезенки сопровождается изменениями в составе крови из-за быстрого разрушения ее элементов внутри органа: возникает анемия, падает уровень тромбоцитов и лейкоцитов.
При повышенном давлении в сосудах может скапливаться жидкость в брюшной полости. При этом болезнь плохо поддается лечению. Асцит можно распознать по увеличению живота, отечности лодыжек, расширению брюшных вен, рисунок которых становится отчетливо виден на передней брюшной стенке (напоминает голову медузы).
Наиболее опасным симптомом считается внутреннее кровотечение желудка, пищевода и прямой кишки.
Кровотечения желудочно-кишечного тракта начинаются быстро, возникает большая потеря крови, анемия постгеморрагической формы. Если это происходит в желудке или пищеводе, появляется рвота с кровью, а испражнения приобретают черный окрас и неприятный запах. При геморроидальном кровотечении из прямой кишки выделяется ярко-алая кровь.
Диагностика болезни
Портальная гипертензия устанавливается при изучении анамнеза, клинических признаков, осмотра и лабораторных исследований. При визуальном осмотре врач должен обратить внимание на признаки коллатерального кровообращения, когда нарушение оттока крови в одном сосуде приводит к его распределению по другим кровеносным путям. У пациента могут наблюдаться:
- сетка извивающихся сосудов у пупка;
- расширенные вены на передней брюшной стенке;
- асцит;
- наличие грыж у пупка;
- геморрой.
Для установки диагноза назначаются лабораторные анализы:
- общий и биохимический анализ крови;
- коагулограмма;
- концентрация иммуноглобулинов ( IgA, IgG, IgM);
- на вирусные гепатиты.
При необходимости больного направляют на рентген с использованием следующих методик:
- портография — исследование системы воротниковой вены с введением контраста;
- кавография — то же самое для полой вены;
- спленопортография — рентген портальной и селезеночной вен с контрастом;
- целиакография — рентген артерий селезенки и печени с контрастом;
- ангиография мезентериальных сосудов — рентген сосудов брюшной полости с введением контрастного вещества;
- статическая сцинтиграфия — лучевая диагностика печеночного кровотока.
Также можно распознать болезнь по признакам на УЗИ, совмещенном с допплером.
Прежде всего исследование поможет установить увеличение печени и селезенки относительно размеров в норме, наличие свободой жидкости в брюшной полости. С помощью допплерометрии оцениваются кровоток и размеры селезеночной, брыжеечной и воротниковой вен, а также внутрипеченочных сосудов, расширение которых указывает на развитие портальной гипертензии.
Альтернативой УЗИ является МРТ, которое позволяет уточнить результаты ультразвукового обследования и получить четкую картинку органов.
Для измерения давления внутри селезеночной вены проводится спленоманометрия через прокол кожи. В норме показатели не превышают 120 мм в.ст., а при портальной гипертензии доходят до 500 мм и выше.
Для установления болезни, которая провоцирует рост давления в сосудах, врачи также проводят:
- ФГДС (иногда заменяют на рентген желудка и пищевода);
- Эндоскопическое исследование пищевода;
- Ректоманоскопию (для осмотра слизистой прямой кишки);
- Редко — лапараскопическую биопсию печени.

Лечение портальной гипертензии
Лечение начинают с устранения болезней, которые привели к нарушению кровотока. При инфекционных патологиях проводят противовирусную и антибактериальную терапию. Если болезнь связана с алкогольным поражением печени, назначают лечение от зависимости и полностью исключают спиртные напитки.
Также важно соблюдать диету:
- Ограничить употребление соли в рационе, чтобы жидкость в организме не задерживалась (суточная норма — не более 3 гр).
- Ограничить прием белковой пищи, чтобы не допустить печеночную энцефалопатию (суточная норма — до 30 гр белка, распределенного на все приемы пищи).
Лечение воротниковой гипертензии проводится в стационаре с использованием консервативных и хирургических методов.
Консервативная терапия включает:
- мочегонные средства, которые не позволяют жидкости задерживаться в организме;
- гормоны гипофиза, которые влияют на размер артериол брюшной полости, сокращают печеночный кровоток, снижают давление в воротниковой вене.
- бета-адреноблокаторы, которые снижают силу и частоту сердечных сокращений, тем самым уменьшая приток крови к печени;
- ингибиторы АПФ для снижения артериального давления;
- нитраты, в частности, соли азотной кислоты, которые расширяют сосуды, не позволяют крови скапливаться в них и уменьшают печеночный кровоток;
- препараты лактулозы (аналоги молочного сахара), которые очищают кишечник от токсинов из-за нарушения печеночной функции;
- синтетические соматостатины (гормоны поджелудочной железы и головного мозга), которые блокируют выработку ряда гормонов и ферментов и, тем самым, сужают артериолы брюшной полости.

Показаниями для проведения операции при портальной гипертензии являются:
- увеличение селезенки, которое сопровождается активным разрушением кровяных тел в органе;
- асцит;
- варикоз сосудов пищевода и желудка.
Чтобы избавиться от заболевания, прибегают к следующим хирургическим методам:
- Спленоренальное шунтирование. Что это такое? Хирург создает дополнительные пути для кровотока в обход печени: из селезенки внутрь почечной вены.
- Портосистемное шунтирование. Также создается дополнительное русло для кровотока из воротниковой вены в нижнюю полую вену, минуя печень.
- Трансплантация печени. Проводится, если невозможно восстановить функционирование органа. Часто в качестве донора выступает близкий родственник.
- Деваскуляция нижнего отдела пищевода и верхнего — у желудка. Отдельные сосуды перевязываются, чтобы избежать внутреннего кровотечения. Иногда операцию совмещают с удалением селезенки.
Прогноз заболевания
Исход болезни определяется наличием и интенсивностью кровотечений, а также степенью нарушений в работе печени.
У внутрипеченочной формы прогноз неблагоприятный: из-за обильных и рецидивирующих кровотечений в желудочно-кишечном тракте или печеночной недостаточности пациенты погибают. Печеночная форма излечима путем наложения анастомозов — дополнительных ветвей для соединения сосудов.
Портальная гипертензия
Портальная гипертензия – синдром, развивающийся вследствие нарушения кровотока и повышения кровяного давления в бассейне воротной вены. Портальная гипертензия характеризуется явлениями диспепсии, варикозным расширением вен пищевода и желудка, спленомегалией, асцитом, желудочно-кишечными кровотечениями. В диагностике портальной гипертензии ведущее место занимают рентгеновские методы (рентгенография пищевода и желудка, кавография, портография, мезентерикография, спленопортография, целиакография), чрескожная спленоманометрия, ЭГДС, УЗИ и др. Радикальное лечение портальной гипертензии – оперативное (наложение портокавального анастомоза, селективного спленоренального анастомоза, мезентерико-кавального анастомоза).
МКБ-10



Общие сведения
Под портальной гипертензией (портальной гипертонией) понимается патологический симптомокомплекс, обусловленный повышением гидростатического давления в русле воротной вены и связанный с нарушением венозного кровотока различной этиологии и локализации (на уровне капилляров или крупных вен портального бассейна, печеночных вен, нижней полой вены). Портальная гипертензия может осложнять течение многих заболеваний в гастроэнтерологии, сосудистой хирургии, кардиологии, гематологии.
Причины
Этиологические факторы, приводящие к развитию портальной гипертензии, многообразны. Ведущей причиной выступает массивное повреждение печеночной паренхимы вследствие заболеваний печени:
Определенную роль играет токсическое поражение печени при отравлениях гепатотропными ядами (лекарствами, грибами и др.). К развитию портальной гипертензии может приводить заболевания сосудистого генеза:
- тромбоз, врожденная атрезия, опухолевое сдавление или стеноз портальной вены
- тромбоз печеночных вен при синдроме Бадда-Киари
- повышение давления в правых отделах сердца при рестриктивной кардиомиопатии, констриктивном перикардите.
В некоторых случаях развитие портальной гипертензии может быть связано с критическими состояниями при операциях, травмах, обширных ожогах, ДВС-синдроме, сепсисе. Непосредственными разрешающими факторами, дающими толчок к развитию клинической картины портальной гипертензии, нередко выступают инфекции, желудочно-кишечные кровотечения, массивная терапия транквилизаторами, диуретиками, злоупотребление алкоголем, избыток животных белков в пище, операции.

Патогенез
Основными патогенетическими механизмами портальной гипертензии выступают наличие препятствия для оттока портальной крови, увеличение объема портального кровотока, повышенное сопротивление ветвей воротной и печеночных вен, отток портальной крови через систему коллатералей (потртокавальных анастомозов) в центральные вены.
В клиническом течении портальной гипертензии может быть выделено 4 стадии:
- начальная (функциональная)
- умеренная (компенсированная) – умеренная спленомегалия, незначительное расширение вен пищевода, асцит отсутствует
- выраженная (декомпенсированная) – выраженные геморрагический, отечно-асцитический синдромы, спленомегалия
- портальная гипертензия, осложненная кровотечением из варикозно-расширенных вен пищевода, желудка, прямой кишки, спонтанным перитонитом, печеночной недостаточностью.
Классификация
В зависимости от распространенности зоны повышенного кровяного давления в портальном русле различают тотальную (охватывающую всю сосудистую сеть портальной системы) и сегментарную портальную гипертензию (ограниченную с нарушением кровотока по селезеночной вене с сохранением нормального кровотока и давления в воротной и брыжеечных венах).
По локализации венозного блока выделяют предпеченочную, внутрипеченочную, постпеченочную и смешанную портальную гипертензию. Различные формы портальной гипертензии имеют свои причины возникновения.
- Развитие предпеченочной портальной гипертензии (3-4 %) связано с нарушением кровотока в портальной и селезеночных венах вследствие их тромбоза, стеноза, сдавления и т. д.
- В структуре внутрипеченочной портальной гипертензии (85-90 %) различают пресинусоидальный, синусоидальный и постсинусоидальный блок. В первом случае препятствие на пути внутрипеченочного кровотока возникает перед капиллярами-синусоидами (встречается при саркоидозе, шистосомозе, альвеококкозе, циррозе, поликистозе, опухолях, узелковой трансформации печени); во втором – в самих печеночных синусоидах (причины – опухоли, гепатиты, цирроз печени); в третьем – за пределами печеночных синусоидов (развивается при алкогольной болезни печени, фиброзе, циррозе, веноокклюзионной болезни печени).
- Постпеченочная портальная гипертензия (10-12%) бывает обусловлена синдромом Бадда-Киари, констриктивным перикардитом, тромбозом и сдавлением нижней полой вены и др. причинами. При смешанной форме портальной гипертензии имеет место нарушение кровотока, как во внепеченочных венах, так и в самой печени, например, при циррозе печени и тромбозе воротной вены.

Симптомы портальной гипертензии
Наиболее ранними клиническими проявлениями портальной гипертензии служат диспепсические симптомы: метеоризм, неустойчивый стул, чувство переполнения желудка, тошнота, ухудшение аппетита, боли в эпигастрии, правом подреберье, подвздошных областях. Отмечается появление слабости и быстрой утомляемости, похудание, развитие желтухи.
Иногда первым признаком портальной гипертензии становится спленомегалия, выраженность которой зависит от уровня обструкции и величины давления в портальной системе. При этом размеры селезенки становятся меньше после желудочно-кишечных кровотечений и снижения давления в бассейне портальной вены. Спленомегалия может сочетаться с гиперспленизмом – синдромом, характеризующимся анемией, тромбоцитопенией, лейкопенией и развивающимся в результате повышенного разрушения и частичного депонирования в селезенке форменных элементов крови.
Асцит при портальной гипертензии отличается упорным течением и резистентностью к проводимой терапии. При этом отмечается увеличение объемов живота, отеки лодыжек, при осмотре живота видна сеть расширенных вен передней брюшной стенке в виде «головы медузы».
Осложнения
Характерными и опасными проявлениями портальной гипертензии являются кровотечения из варикозно измененных вен пищевода, желудка, прямой кишки. Желудочно-кишечные кровотечения развиваются внезапно, имеют обильный характер, склонны к рецидивам, быстро приводят к развитию постгеморрагической анемии. При кровотечении из пищевода и желудка появляется кровавая рвота, мелена; при геморроидальном кровотечении – выделение алой крови из прямой кишки. Кровотечения при портальной гипертензии могут провоцироваться ранениями слизистой, увеличением внутрибрюшного давления, снижением свертываемости крови и т. д.
Диагностика
Выявить портальную гипертензию позволяет тщательное изучение анамнеза и клинической картины, а также проведение совокупности инструментальных исследований. При осмотре больного обращают внимание на наличие признаков коллатерального кровообращения: расширения вен брюшной стенки, наличия извитых сосудов около пупка, асцита, геморроя, околопупочной грыжи и др.
- Лабораторный комплекс. Объем лабораторной диагностики при портальной гипертензии включает исследование клинического анализа крови и мочи, коагулограммы, биохимических показателей, АТ к вирусам гепатита, сывороточных иммуноглобулинов (IgA , IgM , IgG).
- Рентгенография. В комплексе рентгеновской диагностики используется кавография, портография, ангиография мезентериальных сосудов, спленопортография, целиакография. Данные исследования позволяют выявить уровень блокировки портального кровотока, оценить возможности наложения сосудистых анастомозов. Состояние печеночного кровотока может быть оценено в ходе статической сцинтиграфии печени.
- Сонография. УЗИ брюшной полости необходимо для выявления спленомегалии, гепатомегалии, асцита. С помощью допплерометрии сосудов печени производится оценка размеров воротной, селезеночной и верхней брыжеечной вен, расширение которых позволяет судить о наличии портальной гипертензии.
- Функциональные исследования. С целью регистрации давления в портальной системе прибегают к проведению чрескожной спленоманометрии. При портальной гипертензии давление в селезеночной вене может достигать 500 мм вод. ст., тогда как в норме оно составляет не более 120 мм вод. ст.
Обследование пациентов с портальной гипертензией предусматривает обязательное проведение эзофагоскопии, ФГДС, ректороманоскопии, позволяющих обнаружить варикозное расширение вен ЖКТ. Иногда вместо эндоскопии проводится рентгенография пищевода и желудка. К биопсии печени и диагностической лапароскопии прибегают в случае необходимости получения морфологических результатов, подтверждающих заболевание, приведшее к портальной гипертензии.

Лечение портальной гипертензии
Терапевтические методы лечения портальной гипертензии могут быть применимы только на стадии функциональных изменений внутрипеченочной гемодинамики. В терапии портальной гипертензии используется:
- Фармакотерапия: нитраты (нитроглицерин, изосорбид), β-адреноблокаторы (атенолол, пропранолол), ингибиторы АПФ (эналаприл, фозиноприл), гликозаминогликаны (сулодексид) и др.
- Эндоскопические манипуляции. При остро развившихся кровотечениях из варикозно-расширенных вен пищевода или желудка прибегают к их эндоскопическому лигированию или склерозированию. При неэффективности консервативных вмешательств показано прошивание варикозно-измененных вен через слизистую оболочку.
- Оперативное лечение. Основными показаниями к хирургическому лечению портальной гипертензии служат желудочно-кишечные кровотечения, асцит, гиперспленизм. Операция заключается в наложении сосудистого портокавального анастомоза, позволяющего создать обходное соустье между воротной веной или ее притоками (верхней брыжеечной, селезеночной венами) и нижней полой веной или почечной веной. В зависимости от формы портальной гипертензии могут быть выполнены операции прямого портокавального шунтирования, мезентерикокавального шунтирования, селективного спленоренального шунтирования, трансъюгулярного внутрипечёночного портосистемного шунтирования, редукции селезеночного артериального кровотока, спленэктомия.
- Паллиативные вмешательства. Паллиативными мерами при декомпенсированной или осложненной портальной гипертензии, могут являться дренирование брюшной полости, лапароцентез.
Прогноз
Прогноз при портальной гипертензии, обусловлен характером и течением основного заболевания. При внутрипеченочной форме портальной гипертензии исход, в большинстве случаев, неблагоприятный: гибель пациентов наступает от массивного желудочно-кишечного кровотечения и печеночной недостаточности. Внепеченочная портальная гипертензия имеет более доброкачественное течение. Наложение сосудистых портокавальных анастомозов может продлить жизнь иногда на 10—15 лет.
Лечим синдром портальной гипертензии

Сегодня все чаще люди сталкиваются не только непосредственно с разнообразными заболеваниями, которые ухудшают качество жизни. Если не заниматься личным здоровьем, то недуги рано или поздно приобретут хронические формы, на основании которых появятся серьезные осложнения и дополнительные заболеваниями. Одним из таких неприятных последствий является синдром портальной гипертензии, который возникает из-за различных проблем в организме.
Статьи по теме:
- синдром Бадди-Киари;
- сердечная недостаточность;
- венозная фистула;
- большой кровоток в системе портальных вен;
- увеличение кровотока в селезенке.
- портальная гипертензия при циррозе печени;
- заболевание Кароли;
- узловое развитие вен;
- острый алкогольный гепатит;
- раковое заболевание печени;
- шистосомоз;
- заболевание Гоше;
- реакция на ядовитые вещества;
- саркоидоз;
- печеночный поликистоз;
- альвеококкоз.
- цирроз печени;
- гепатит;
- начальный цирроз билиарный;
- цирроз печени, который сопровождается венозным тромбозом.
- тромбоз внутрибрюшных вен;
- патологическое изменение портальной вены;
- осложнения кровотока из-за раковых заболеваний;
- заболевания крови и увеличении селезенки.
- ощущение тяжести с правой стороны в области подреберья;
- вздутие живота;
- болевые ощущения в животе, тошнота;
- общее состояние усталости и недомогания.
- болевые ощущения в животе и в правом подреберье;
- сильный метеоризм в брюшной полости;
- нарушение нормальной работы кишечного тракта;
- увеличивается в размерах селезенка и печень.
- в брюшной полости наблюдается варикозное расширение вен.
- общий анализ крови. Позволит определить уровень гемоглобина, железа и эритроцитов;
- обследование крови биохимическим путем. Даст возможность выявить вирусные антитела и обнаружить различные ферменты;
- рентгеновское обследование пищевода с использованием бария. Обследование позволит обнаружить изменения контуров вен и внутренних органов;
- гастродуоденоскопия. Это процедура, которая проводится с помощью специального гибкого устройства – гастроскоп вводят через пищевод в желудок. Осмотр позволит определить внутреннее состояние вен и наличие в них закупорок;
- ректороманоскопия. Это визуальный осмотр прямой кишки, позволяющий увидеть геморроидальные узлы;
- УЗИ. Позволяет определить видимые изменения печени, оценить размеры вен и установить наличие тромбов;
- венография. Это процедура, в ходе которой в сосуды вводят контрастное вещество и делают несколько рентгеновских снимков. В ходе обследования обнаруживаются изменения в артериях и венах, а также наличие тромбов.
- гипофизарные гормоны – снижают печеночный кровоток и нормализуют в них давление;
- нитраты – расширяют вены, которые уносят кровь от печени;
- бета-адреноблокаторы – лекарства снижают силу сердцебиения, что уменьшает поток крови;
- сомастонин – снижает ПГ за счет уменьшения артериол брюшной полости;
- мочегонные лекарственные препараты – выводят излишнюю жидкость из организма;
- лактулоза – выводит из кишечного тракта вредные вещества, которые вырабатывает печень;
- антибактериальные препараты – освобождают организм от вредных микроорганизмов.
- портосистемное шунтирование;
- спленоренальное шунтирование;
- деваскуляризация верхнего отдела желудка и нижней части пищевода;
- пересадка печени.
- анемия;
- кровотечения, которые образовались из-за тромбов;
- частые инфекционные заболевания;
- кровотечения в брюшной полости;
- энцефалопатия печеночная;
- общая слабость и недомогание;
- кома;
- образование грыж;
- аспирация бронхиальная;
- нарушается работа почек;
- воспаление внутренних брюшных органов;
- легочно-печеночный синдром.
- раз в год (при необходимости – раз в полгода) проводить ФГДС. Благодаря процедуре можно оценивать состояние внутрибрюшных органов и при незначительных изменениях начать действовать;
- регулярный прием назначенных препаратов.
- тромбоз портальной вены;
- закупорка селезеночной вены;
- обструкция нижней полой вены;
- стеноз вышеуказанных сосудов или сдавление их извне опухолью.
- абсцесса;
- паразитарных патологий (эхинококкоз);
- гематом и других образований;
- заболеваний крови, которые вызывают избыточное ее сгущение;
- дегидратации организма и заболеваний, которые с ней связаны;
- врожденные аномалии сосудов печени (проявления гипертензии зависят от выраженности порока).
- патологическое расширение пищеводных и желудочных вен, нередко задействованы и вены прямокишечного сплетения (компенсация повышенного давления – кровь сбрасывается по сосудам системы анастомозов);
- увеличение печени, которое сопровождается нарушением функций и тяжестью в правом боку, особенно при физической нагрузке;
- спленомегалия и гиперспленизм;
- асцит (накопление жидкости в брюшной полости, которой в норме быть не должно);
- печеночная недостаточность с ее характерными проявлениями.
- изменение цвета кожных покровов и слизистых, желтуха;
- снижение тургора кожи;
- снижение массы тела, но при этом – увеличение живота;
- расширение подкожных вен на животе из-за перераспределения крови («голова медузы»);
- печеночные знаки: сосудистые звездочки на теле, красные ладони, малиновый «лаковый» язык;
- симптомы общей интоксикации организма (слабость, головные боли);
- диспепсические нарушения (боль и тяжесть в животе, тошнота, иногда рвота);
- асцит, увеличенная печень.
- Расширение сосудов, изменение их хода. Признаком ПГ является увеличение диаметра воротной вены более 13 мм, но этот показатель варьирует. Учитывать нужно также тот факт, что при увеличении коллатерального кровообращения и расширения этих сосудов диаметр воротной вены может находиться в пределах нормы.
- Регистрируется снижение скорости кровотока в воротной вене.
- Признаки коллатерального кровотока – можно увидеть на поздних стадиях болезни. В некоторых случаях у больных возобновляется кровоток по пупочной вене, которая пролегает в круглой связке печени.
- Асцит (на экране визуализируется жидкость в брюшной полости, которой в норме быть не должно).
- Увеличение размеров печени и селезенки.
- Для снижения венозного давления применяют бета-адреноблокаторы. К средствам этой группы относятся пропранолол, бисопролол, обзидан. Дозировка препарата для лечения подбирается индивидуально, при этом обязательно обращают внимание на исходный уровень артериального давления и частоту пульса. Нитраты (например, нитроглицерин или нитропруссид) также назначаются больным: эти средства способны уменьшить давление в воротной вене на одну треть от исходного.
- Остановка уже начавшегося кровотечения из расширенных вен. Для этого чаще всего используются пищеводные зонды – они просты в применении и эффективны (остановка кровотечения с их помощью наблюдается в 75% случаев). Наибольшую популярность получил зонд Блекмора. Если эффект от постановки зонда слабо выражен или вовсе отсутствует, то предполагается кровотечение из вен желудка.
- Действие на звено гемостаза. Для остановки кровотечения назначают гемостатические средства: аминокапроновую кислоту, викасол, этамзилат натрия. По возможности вводят плазму, тромбоцитарную массу, идентичную по группе крови и резус-фактору.
- Терапия, направленная на устранение язвенного процесса. Назначаются H2-блокаторы рецепторов гистамина, блокаторы протонной помпы.
- Если у больного произошло кровотечение из расширенных вен и имеется анемия, то показано введение одногруппной эритроцитарной массы донора. Положительно в этом случае сказывается на организме кислородотерапия.
- Мероприятия по предупреждению развития печеночной недостаточности. Внутривенно капельно вводится физиологический раствор, глюкоза, гепатопротекторы, при необходимости могут назначаться антибактериальные препараты.
- Устранение водно-электролитных нарушений. Достигается путем введения солевых растворов, при этом обязательно нужно ориентироваться на показатели биохимического анализа крови.
- Создание новых коллатералей, по которым кровь будет оттекать от воротной вены (таким образом производится декомпрессия портальной системы). Некоторые из операций, которые применяются при портальной гипертензии и могут решить проблему: это оментопариетопексия и создание сосудистого портокавального соединения.
- Устранение кровотечения и профилактика его в дальнейшем: применяется склеротерапия интра- и перивазальным способом;
- Трансплантация печени.
- недостаточность функции почек с постепенным развитием уремии;
- генерализованные инфекции (сепсис);
- гепаторенальный синдром;
- иногда у пациента выявляется бронхиальная аспирация.
- Март 2020 (4192)
Что это такоеПортальная гипертензия мкб 10 (ПГ) – это увеличение давления в воротной вене. Проблема возникает, так как в кровеносной системе затрудняется свободное передвижение кровотока. Эта вена кровоснабжает внутрибрюшные органы, селезенку, поджелудочную железу и желчный пузырь. ПГ возникает вследствие нарушения подачи крови к печени. Нормальным давлением в воротной вене считается 7 мм рт. ст. Если эта норма увеличивается до показателей 12–20 мм рт. ст., то в венах образовывается застой, который приводит к закупориванию венозных сосудов и их расширению. Венозные стенки очень тонкие, так как не имеют мышечной ткани. При таком давлении они легко растягиваются и со временем просто разрываются. Если у человека диагностировали цирроз печени, то в 90% случаев варикозное расширение возникает в пищеварительном тракте. В запущенных случаях это приводит к серьезным осложнениям в виде внутрибрюшного кровотечения, которое в 50% случаев заканчивается летальным исходом.
Классификация и признакиВ ходе многих исследований и тщательного изучения заболевания, специалисты выделили несколько видов недуга. Формы портальной гипертензии различают по препятствию кровотока к органам брюшной полости. ПодпеченочнаяПодпеченочная портальная гипертензия появляется из-за того, что нарушается качественный отток крови на уровне печеночных вен. Неправильная работа кровотока может возникнуть по многим причинам. Среди наиболее распространенных отмечают:
ВнутрипеченочнаяВнутрипеченочная гипертензия возникает из-за препятствий нормального кровотока портальной вены внутри печени. Появление данного недуга обусловлено практически всеми острыми и хроническими заболеваниями печени. Специалисты выделяют много проблем, среди которых отмечают наиболее распространенные:
СмешаннаяСмешанная ПГ совмещает несколько недугов одновременно. Специалисты выделяют такие причины развития недуга:
ВнепеченочнаяВнепеченочная портальная гипертензия возникает из-за возникших тромбов на пути кровотока к печени. Причин данного заболевания достаточно много, среди них выделяют: Установить точный патогенез может только доктор. Для этого он тщательно осмотрит пациента и назначит специальные анализы. На основании полученных данных врач сможет сделать заключение и назначить необходимую схему лечения. Важно! Из-за причин появления недуга синдром портальной гипертензии у детей наблюдается реже, чем у взрослых. Клинические стадии и симптоматические проявления заболеванияВ ходе обследований доктор устанавливает стадию ПГ, так как от этого будет зависеть дальнейшее лечение. Специалисты выделяют несколько стадий, которые отличаются по уровню состояния пациента, а также симптомам заболевания. 1 стадия – это начальное состояние больного, которое можно определить даже без специальных дополнительных анализов. У пациента наблюдаются такие изменения в самочувствии:
2 стадия – это средняя степень заболевания, протекающая достаточно умеренно. Для ее определения необходимо сдавать дополнительные анализы, на основании которых будет назначаться комплексная терапия. На этом этапе пациент чувствует такие симптомы: 3 стадия – это выраженная ПГ. На данном этапе пациент ощущает все признаки заболевания 1 и 2 стадии, в брюшной полости начинает скапливаться жидкость, однако внутреннее кровотечение отсутствует; 4 стадия – это самое тяжелое состояние пациента. На этом этапе в брюшной полости накопилась жидкость, которую практически невозможно удалить. Из-за закупоренных вен в брюшной области часто появляются кровотечения, которые могут привести к летальному исходу. Важно! Необходимо следить за личным здоровьем и при малейших изменениях обращаться к доктору, так как от этого зависит жизнь человека. Своевременное лечение позволит избежать развития заболевания и улучшить здоровье пациента.
ДиагностикаПациенты с подозрение на ПГ должны пройти ряд обследований у разных докторов, сдать специальные анализы и провести аппаратные исследования. Всем больным важно посетить гастроэнтеролога и гепатолога, а в случае необходимости и онколога. Пациенту назначают много анализов, чтобы установить точный диагноз, который позволит выбрать правильную схему лечения. Больному рекомендуется пройти такие обследования:
Все эти обследования делаются в стационаре под тщательным наблюдением специалистов. Лечение патологииВ основу терапии портальной гипертензии ложится лечение заболеваний, которые привели к ней. Терапия проводится в стационаре под наблюдением врачей. Специалисты смогут своевременно отреагировать на любые изменения в организме и назначить правильное лечение. При данном заболевании рекомендуется несложная диета. Она подразумевает снижение употребления соли до 3 г в сутки, что не позволит жидкости оставаться в организме. Необходимо также снизить количество белка до 30 г в сутки. Установленную дозу нужно равномерно распределить на все приемы пищи. Такие диетические меры позволят снизить риск печеночной энцефалопатии. Диету обязательно дополняет медикаментозное лечение, которое проводится стационарно, а затем и амбулаторно. Пациентам назначают такие препараты:
В более запущенных случаях пациенту назначают оперативное вмешательство. Операция проводится, если у больного диагностировали варикозное расширение вен в желудке или пищеводе, спленомегалию либо обнаружили жидкость в брюшной полости. Хирургическое вмешательство проводится несколькими способами, среди распространенных отмечают: Прогноз портальной гипертензии полностью зависит от существующего кровотечения и вообще его наличия. Также он основывается на тяжести заболевания, установленных причин и степени недуга. Возможные осложненияСвоевременное обращение к специалистам и диагностирование заболевания позволит избежать тяжелых осложнений, которые трудноизлечимы. Среди основных из них стоит отметить:
Если не заниматься лечением ПГ, то оно приводит к серьезным осложнениям, которые могут спровоцировать летальный исход. Профилактические мерыИзначально лучше предупредить заболевание, чем потом его лечить, поэтому рекомендуется оставить вредные привычки и научиться вести здоровый образ жизни. Если все же недуг поразил человека, то важно прислушиваться к специалистам и своевременно принимать специальные препараты и проводить обследования. При запущенных состояниях ПГ важно не допустить внутрибрюшного кровотечения, а для этого необходимо придерживаться несложных правил:
Каждому человеку важно не игнорировать личное здоровье – своевременное обращение к специалистам может спасти жизнь. Что такое портальная гипертензия, в чем опасность синдрома и каковы принципы его лечения?
Зачастую этот синдром обнаруживается на поздних стадиях, когда уже возникли осложнения и требуется радикальное вмешательство. Поэтому нужно знать о том, что это такое – портальная гипертензия, как она проявляется и каковы методы ее ликвидации. Что это такое?Портальная гипертензия – синдром, который возникает из-за нарушения тока крови в системе воротной вены при уже имеющейся патологии в организме. Определенное заболевание приводит к компенсаторному повышению давления в портальной системе выше физиологических цифр (более 200 мм.вод.ст.), увеличению селезенки, патологическому расширению пищеводных, желудочных и геморроидальных вен, по которым осуществляется отток крови. Классификация синдромаУ портальной гипертензии есть классификация, которая основана на локализации причины нарушения оттока крови из воротной вены.
Внепеченочная (пред- и постпеченочная)Этот термин означает, что причина портальной гипертензии не связана с патологиями печени (как первичным процессом). Предпеченочная форма связана преимущественно с нарушением оттока крови по сосудам, причиной которого может стать: Развитие постпеченочной портальной гипертензии обусловлено несколькими причинами. Чаще всего ею служит констриктивный (слипчивый) перикардит. Также повышение давления может вызвать любое состояние, сопровождающееся нарушением венозного оттока из нижней полой вены. ВнутрипеченочнаяТакую форму портальной гипертензии чаще всего сопровождает цирроз печени, в меньшей степени – гепатиты, абсцессы или гематомы. Внутрипеченочная портальная гипертензия связана с затруднением тока крови в самой печени, а не за ее пределами, и возникает вследствие: Цирроз печени как основная причина болезни
Код по МКБ 10МКБ 10 является единой классификацией болезней для всего мира: это позволяет врачам из разных стран понимать друг друга. Под кодом К76 указаны «Другие болезни печени», которые не значатся в иных рубриках классификации патологий этого органа. Портальная гипертензия по МКБ 10 имеет код K76.6. ПризнакиСимптомы портальной гипертензии могут отличаться: на проявления синдрома влияет уровень нарушения кровотока, основное заболевание и его возможные осложнения. Главными характеристиками синдрома портальной гипертензии, которые присутствуют при каждой форме, являются: Внутрипеченочная ПГ (портальная гипертензия) вызвана различными заболеваниями печени. При расспросе и осмотре у таких больных можно выявить цирроз печени, паразитарные инвазии, злокачественные новообразования и другие печеночные патологии. К проявлениям первичного заболевания присоединяются симптомы поражения печени и ее недостаточности: Подпеченочная форма развивается чаще у молодых людей. Для такой портальной гипертензии характерно отсутствие признаков поражения печени. Развитие подпеченочной формы объясняется тем, что печень не вовлечена в патологический процесс: это происходит только при запущенной портальной гипертензии. При осмотре больного печень не увеличена, визуально и при пальпации врач может обнаружить асцит и спленомегалию. Тяжесть симптомов нарастает медленно, возникает анемия из-за повторных кровотечений из расширенных вен.
Смешанная форма сочетает в себе признаки вышеперечисленных и встречается редко. Например, когда цирроз печени осложняется тромбозом воротной вены. Клинические признаки разнообразны: у пациентов выявляют симптомы недостаточности клеток печени, гепатоспленомегалию, повторные желудочно-кишечные кровотечения. Все эти состояния могут нести прямую угрозу для жизни больного человека. Как выглядит на УЗИ?Имеет большое значение для выявления портальной гипертензии и ее причин метод УЗИ. Процедура экономичная и безопасна для пациента. На УЗИ можно обнаружить следующие признаки патологии со стороны воротной вены: Метод очень ценен для диагностики злокачественных новообразований. При необходимости выполняется биопсия органа: это необходимо для установления природы патологического процесса и разработки дальнейшей тактики ведения больного.
Гастропатия как один из симптомов заболеванияГастропатия – еще один признак патологии со стороны портальной вены. Выявить заболевание желудка можно при эндоскопическом обследовании. При осмотре желудка с помощью прибора – эндоскопа наблюдаются изменения на внутренней оболочке, которые возникают из-за патологического давления в портальной системе вне зависимости от причины его появления. При эндоскопическом исследовании можно увидеть характерный рисунок в виде мозаики, в подслизистом слое иногда тоже обнаруживаются кровоизлияния. Кровотечения при гастропатии у пациентов, страдающих гипертензией, являются вторыми по частоте после пищеводных вен. Не всегда это кровотечение бывает распознано: оно может протекать в острой форме с яркой клинической симптоматикой, но нередко единственным признаком его является хроническая железодефицитная анемия. Клинические рекомендации по лечениюПортальную гипертензию и ее осложнения лечат в соответствии с клиническими рекомендациями. ПрепаратыЛекарственные средства применяют для устранения повышенного давления, а также для купирования осложнений, возникших из-за портальной гипертензии. Консервативное лечение показано всем больным на протяжении нескольких суток. Если значимого улучшения состояния не наблюдается, то показано оперативное вмешательство. ОперацииДля устранения портальной гипертензии и ее осложнений используется несколько видов хирургического лечения:
При склеротерапии в патологически расширенную стенку сосуда вводится особое вещество – склерозант, которое закупоривает просвет. Кровоток в этом сосуде прекращается, поэтому риск повторного кровотечения в данном месте практически сводится к нулю. При интравазальном способе склерозирующее вещество вводится непосредственно в просвет сосуда, а при перивазальном методе склерозант оказывается в подслизистом слое, который располагается вокруг сосуда. Конечный результат достигается за счет возникновения отека этого слоя, после чего наступает фиброз сосудистой стенки. Рецидивы после такого метода лечения возникают нередко, другие сосуды начинают кровоточить в половине случаев. Это обусловлено тем, что в ходе операции не устраняется причина развития портальной гипертензии, купируется лишь ее проявление. Применение склеротерапии предпочтительно у лиц, имеющих тяжелые сопутствующие патологии дыхательной и сердечно-сосудистой систем. Склеротерапия выполняется больным старше 60 лет, у которых риск оперативного лечения и осложнений после него крайне высок, а консервативная терапия не дает нужного эффекта. У склеротерапии имеются противопоказания. Нельзя проводить склеротерапию лицам с тяжелыми нарушениями гемостаза, а также при печеночной коме. Другим методом предупреждения повторного кровотечения является эмболизация сосудов. Технология примерно та же: в сосуд вводится эмболизирующий материал (в качестве него может использоваться этиловый спирт, гемостатическая губка). Рецидивы наблюдаются практически у половины пациентов. При наличии необходимого инструментария и квалификации врача проводится лигирование варикозно расширенных вен. Трансплантация печени – серьезное и радикальное оперативное лечение. Оно показано только в тяжелых случаях, когда заболевание не поддается консервативной терапии и имеются выраженные нарушения функций органа с формированием печеночной недостаточности. После проведенной операции пациент пожизненно принимает препараты для предупреждения реакции отторжения трансплантата. ДиетаПитание при ПГ также имеет значение, оптимальный стол для больного подбирается в соответствии с основным заболеванием. Диета при портальной гипертензии позволит не ухудшить состояние больного. Обязательно ограничивается употребление жидкости и натрия, который удерживает влагу в организме. Причины и особенности течения синдрома у детей
Дети наиболее подвержены возникновению кровотечения из пищеводных и желудочных вен, что обусловлено особенностями строения стенки сосуда, поэтому им показано раннее хирургическое вмешательство для предупреждения таких осложнений. У детей клиника портальной гипертензии может быть смазана: они жалуются на боль в животе, чувство тяжести, наблюдается снижение аппетита и слабость. Первые признаки болезни часто отмечают родители. Это все вызывает трудности в диагностике заболевания, поэтому при осмотре детей с такими неспецифическими симптомами нужно обязательно выяснять факторы риска развития портальной гипертензии. ОсложненияПортальная гипертензия неумолимо прогрессирует и тянет за собой различные осложнения. Наиболее характерным осложнением для данного синдрома является кровотечение из расширенных сосудов. Кровотечения из пищеводных, желудочных и прямокишечных вен – пожалуй, наиболее частое осложнение, с которым сталкиваются пациенты и врачи. Оно возникает у трети больных с портальной гипертензией, а выраженность проявлений этого состояния может быть различной – от отсутствия жалоб до тяжелого состояния. У большинства больных, которые перенести такое кровотечение в прошлом, в течение года после него возникает рецидив на фоне отсутствия терапии. В более редких случаях развиваются и другие осложнения: ЗаключениеПортальная гипертензия – это синдром, нередко приводящий к летальному исходу. Характеризуется тяжестью состояния больного и высокой частотой возникновения осложнений в виде кровотечений из пораженных сосудов. Выбор лечения (консервативная терапия или же оперативное устранение причины недуга) осуществляется на основе тяжести течения патологии и других сопутствующих факторов. Важно то, что внепеченочные формы этого синдрома можно успешно лечить: правильно подобранная терапия поможет значительно снизить риск развития осложнений и улучшить качество жизни больных. При внутрипеченочной форме портальной гипертензии прогноз неблагоприятен. |











 Диагностика и терапия портальной гипертензии являются одной из сложных и актуальных проблем в медицине.
Диагностика и терапия портальной гипертензии являются одной из сложных и актуальных проблем в медицине.
 Цирроз печеночных клеток чаще всего приводит к внутрипеченочной портальной гипертензией. Клетки перестают выполнять свои функции в полном объеме, постепенно наблюдается изменение кровотока печени с повышением давления в сосудах.
Цирроз печеночных клеток чаще всего приводит к внутрипеченочной портальной гипертензией. Клетки перестают выполнять свои функции в полном объеме, постепенно наблюдается изменение кровотока печени с повышением давления в сосудах. Тяжело протекает предпеченочная форма портальной гипертензии. Наиболее частые симптомы – это похудение, тяжесть и боль в правом подреберье, необъяснимая слабость, увеличение размеров живота, отеки. Патологический процесс склонен к быстрому прогрессированию с плохим ответом на медикаментозную терапию. Нередки осложнения в виде желудочных и пищеводных кровотечений.
Тяжело протекает предпеченочная форма портальной гипертензии. Наиболее частые симптомы – это похудение, тяжесть и боль в правом подреберье, необъяснимая слабость, увеличение размеров живота, отеки. Патологический процесс склонен к быстрому прогрессированию с плохим ответом на медикаментозную терапию. Нередки осложнения в виде желудочных и пищеводных кровотечений.

 Портальная гипертензия чаще всего выявляется у детей до 7 лет (в 65% случаев). Вероятнее всего, это обусловлено врожденными аномалиями строения сосуда.
Портальная гипертензия чаще всего выявляется у детей до 7 лет (в 65% случаев). Вероятнее всего, это обусловлено врожденными аномалиями строения сосуда.



