Где бывают аневризмы? Характеристика растяжения стенок почечной, печеночной артерии, мозговых и других сосудов
Ограниченное расширение сосуда, вызванное растяжением или расширением его стенки, называется аневризмой. Аневризмы составляют до 30-42% всей сосудистой патологии и встречаются в любом возрасте у представителей обоих полов.
Локальное расширение увеличивает диаметр сосуда более чем в 2 раза и развивается в период от нескольких часов до нескольких недель. Тяжесть течения заболевания прямо пропорциональна калибру сосуда – милиарные аневризмы могут быть не выявлены в течение многих лет, в то время как поражение аорты в 80% случаев имеет яркую клинику.
Где бывают аневризмы?
Поскольку расширение развивается под действием неблагоприятных факторов на сосудистую стенку, аневризмы могут быть выявлены в сосуде любого типа, любой локализации и любого размера. В силу того, что клинические проявления часто имеют только аневризмы крупных артерий, характерна следующая заболеваемость:
- Аневризмы артериального русла – до 80%;
- Венозного русла – менее 5 %;
- Смешанные (артериовенозные) – 12-15%.
По частоте встречаемости аневризмы самой крупной артерии тела (аорты) занимают от 55 до 60%. Чем сильнее давление и скорость кровотока в артерии, тем чаще в ней развиваются аневризмы:
- В сосудах головного мозга – до 32.4%;
- В магистральных артериях таза – до 12%;
- В почечных артериях – до 5 %.
Характеристика в зависимости от локализации
Аорта
Частота аневризм аорты — 55–60%. Код по МКБ-10 — I67.1.
| Клинические особенности | Причины | Лечение |
| Расширение проявляет себя беспрерывной пульсацией в такт сердцебиению. Ниже места аневризмы нарушено кровообращение, что проявляется хромотой, снижением количества мочи, похолоданием и посинением кожи. | Атеросклеротическая бляшка, сифилис, коарктация аорты, врожденные дефекты и травмы аорты | Хирургическое в 100%. Аневризма иссекается, стенка аорты ушивается. |
Сосуды головного мозга
Частота — 32,4%. Код по МКБ-10 — I71.0–I71.9.
| Клинические особенности | Причины | Лечение |
| Быстро развивается неврологический дефицит и кислородная недостаточность той зоны мозга, которая кровоснабжается пораженным сосудом. Характерны головные боли, обмороки, речевые, слуховые и зрительные нарушения. | Атеросклероз, аномалии сосудов мозга, патологические сообщения в системе Вилизиева круга, извитость артерий, поражения эндотелия, травмы. | Выключение патологического расширения из кровотока — клипирование (наложение клипсы), перевязка. |
Возможные осложнения: субарахноидальное, внутримозговое кровоизлияние, геморрагический инсульт. Состояние угрожает жизни и требует неотложного проведения МРТ головного мозга и реанимационных мероприятий.
Периферические артерии верхних конечностей
| Клинические особенности | Причины | Лечение | Риски | |
| Аневризма подключичной артерии. Частота — 1,2–2,4%. Код по МКБ-10 — I72.1. | Проявляются пульсирующим выбуханием в подмышечной ямке. Верхняя конечность бледная и холодная на ощупь по сравнению со здоровой. Болевой синдром. | Атеросклероз, травмы, огнестрельные ранения, опухоли подмышечной области. | Хирургическое удаление выпячивания. Клипирование и перевязка проводятся редко. | Кровотечение. В редких случаях — мутиляция конечности (отсыхание). |
| Аневризма лучевой артерии. Частота — 0,4%. Код по МКБ-10 — I72.1. | Быстро появляется пульсирующее выпячивание, кожа над которым напряжена, синюшная. Характерны гематомы, боли при выполнении движений. | Оскольчатые и огнестрельные раны, переломы лучевой кости. | Хирургическое удаление расширенного участка и клипирование стенки сосуда. | Гематомы, боли в мышцах предплечья, синдром Рейно, снижение чувствительности. |
| Локтевые артерии. Частота — 0,1–0,2%. Код по МКБ-10 — I72.1. | Клинические проявления такие же, как при поражении лучевых артерий. | Ранения предплечья, переломы локтевой кости. | Удаление расширенного участка, клипирование. Лечение часто не требуется. | Неврит локтевого нерва, потеря чувствительности на внутренней половине предплечья, гематомы. |
Периферические артерии брюшной и тазовой полостей
| Клинические особенности | Причины | Лечение | Риски | |
| Подвздошные артерии. Частота — 10-12%. Код по МКБ-10 — I72.3. | Симптомы аневризмы подвздошной артерии: дисфункция тазовых органов, нарушения мочеиспускания, дефекации и половой функции. Также наблюдается побледнение кожи ног на пораженной стороне. Хромота, интенсивная боль. Пульсирующее выбухание определяется в области таза и передается на переднюю брюшную стенку. | Атеросклероз, сифилис, переломы таза и позвоночника, ранения, иные травмы, аномалии подвздошной артерии. | Неотложное хирургическое удаление расширенного участка. Перевязка подвздошной артерии не проводится. | Сухая гангрена конечности, потеря чувствительности на пораженной стороне, кровотечение с летальным исходом. |
| Почечные артерии. Частота — 5%. Код по МКБ-10 — I72.2. | Симптомы аневризмы почечной артерии: односторонние боли в поясничном отделе спины, пульсирующее выбухание в пояснице, колики в почках. | Атеросклероз, врожденная извитость, эндартериит, травмы позвоночника. | Неотложное хирургическое удаление выпячивания или клипирование. | Инфаркт почки, кровотечение в забрюшинное пространство. |
| Печеночные артерии. Частота — 1,2%. Код по МКБ-10 — I72.8. | Симптомы аневризмы печеночной артерии: боль в правом подреберье и правой половине спины, имитирующая холецистит. Яркая пульсация в области поражения. Клинические проявления могут отсутствовать. | Атеросклероз, врожденная извитость эндотелия. | Хирургическое удаление или клипирование. При небольших размерах возможно динамическое наблюдение. | Инфаркт печеночного сегмента, желтуха, кровотечение в брюшную полость. |
Периферические сосуды нижних конечностей
| Клинические особенности | Причины | Лечение | Риски | |
| Бедренная артерия. Частота — 5-6,1%. Код по МКБ-10 — I72.4. | Перемежающая хромота, чувство инородного тела, пульсирующее выбухание на задней или внутренней поверхности бедра, выраженный болевой синдром во время ходьбы и физической нагрузки, усиливающийся ночью. | Атеросклероз, аномалии ствола и ветвей бедренной артерии, переломы бедренной кости, огнестрельные и оскольчатые ранения. | Хирургическое удаление расширенного участка, клипирование стенки сосуда. Перевязка не проводится. | Массивное кровотечение с летальным исходом, гематомы, мутиляция нижней конечности, потеря всех видов чувствительности, хромота. |
| Подколенная артерия. Частота — до 2,3%. Код по МКБ-10 — I72.4. | Яркая беспрерывная пульсация в подколенной ямке, совпадающая с сердечными сокращениями, похолодание кожи ниже места поражения, хромота, ночные боли, боли при физической нагрузке и беге. | Атеросклероз, травмы коленного сустава с последующей тромбоэмболией, переломы нижней конечности, жировая эмболия. | Выполняется удаление патологического выпячивания, выключение его из системного кровотока посредством клипирования. Перевязка не проводится. | Потеря нервной чувствительности, хромота, сухая гангрена, мутиляция (отсыхание) голени. Кровотечение. Мутиляции развиваются редко. |
| Большеберцовая и малоберцовая артерии. Частота — менее 1%. Код по МКБ-10 — I72.4. | Первым и единственным проявлением часто бывает кровотечение с образованием гематомы. Кожа над гематомой синюшная, теплая, напряженная. | Травмы и переломы, жировая эмболия и тромбоэмболия, облитерирующий эндартериит, атеросклероз (редко). | В большинстве случаев ограничиваются динамическим наблюдением. При больших размерах проводится клипирование. | Осложнения развиваются редко в виде кровотечения и образования гематом, локальной потери чувствительности. |
Все подробности об аневризме сосудов нижних конечностей вы найдете в этой статье.
Другие сосуды
| Клинические особенности | Причины | Лечение | Риски | |
| Позвоночные артерии. Частота — 1,2-3%. Код по МКБ-10 — I72.6. | Симптомы аневризмы позвоночной артерии: вертебральный синдром, боли при наклонах и поворотах головы, кратковременная потеря зрения или слуха, головокружения, головные боли, чувство «прострела» в области шеи. | Атеросклероз, травмы шеи и шейного отдела позвоночника, аномалии позвоночных артерий способствуют развитию аневризмы. | Неотложное оперативное удаление выпячивания с клипированием стенки сосуда. Позвоночные артерии не подвергают перевязке. | Ишемический инсульт, кровотечение, снижение зрения и слуха на любой стороне. |
| Аневризма коронарных артерий. Частота — 2,3-5%. Код по МКБ-10 — I25.4. | Характерны боли по типу стенокардии и кардиалгии, возникающие во время и после физической нагрузки, ухудшение состояния ночью, после еды или стресса, обмороки. | Атеросклероз, сифилис, аортоартериит Такаясу | Неотложное хирургическое вмешательство — удаление расширения с клипированием. Операция требует максимально бережного сохранения здоровых участков артерий. | Высокий риск развития стенокардии и инфаркта миокарда (при поражении левой венечной ветви — крупноочагового, правой — мелкоочагового). Внезапная сердечная смерть. |
| Сонные артерии. Частота — 4,6%. Код по МКБ-10 — I72.0. | Головокружения, головные боли, потеря сознания | Атеросклероз, травмы шеи и головы, неспецифический аортоартериит | Неотложное хирургическое иссечение пораженного участка с клипированием | Ишемический инсульт, кровотечение. |
При длительном течении аневризмы вызывают нарушение кровотока всего сосудистого бассейна пораженной области. Наиболее опасны артериальные аневризмы, приводящие к кислородной недостаточности тканей и другим опасным осложнениям. При выявлении характерного признака заболевания — пульсирующего выбухания — следует обратиться за помощью к сосудистому хирургу.
Ложная аневризма подключичной артерии
Государственное бюджетное учреждение Департамент здравоохранения г. Москвы
Мы в соц. сетях: 


Аневризма подключичной артерии (ограниченное расширение ее стенки) может иметь различную форму и возникать по целому ряду причин. Различные заболевания, такие как атеросклероз, васкулит и др., нарушающие строение стенки артерии и приводящие к замене эластичных и мышечных волокон на соединительнотканные — снижают сопротивляемость этого участка артерии давлению крови, в результате чего происходит его выпячивание.

Аневризма подключичной артерии часто развивается вследствие травм (переломы, ранения). В данном случае ограниченное скопление крови в тканях вследствие кровотечения и наличие сообщения с поврежденной артерией, после осумковывания гематомы (отграничении ее соединительнотканной капсулой) может привести к развитию ложной аневризмы, которая имеет тенденцию к быстрому росту.
Основные жалобы при аневризме подключичной артерии возникают тогда, когда она достигает больших размеров и сдавливает окружающие ткани, что может привести к болям, нарушениям кровообращения и иннервации в руке.
Основным осложнением является разрыв аневризмы и артериальное кровотечение, которое нередко заканчивается летально. Также нарушение тока крови в полости аневризматического мешка может привести к развитию тромбов, что может вызвать окклюзию артерии и ишемические расстройства в верхней конечности (снижается пульсация артерии, возникает отек руки, кожа бледная с синюшным оттенком).
Кроме того, аневризма подключичной артерии часто является источником эмболов, приводящих к развитию острой артериальной недостаточности. Острое нарушение кровообращения в верхней конечности вызывает резкую боль, затем возникает потеря чувствительности, ограничение движений (вплоть до развития пареза), отек и изменение окраски кожных покровов (бледность, мраморность кожи и др.). Исходом может быть развитие гангрены конечности.
Диагностика аневризмы подключичной артерии включает ультразвуковое исследование с дуплексным сканированием, КТ, ангиографию.
Лечение оперативное, в последнее время все большее распространение получают малотравматичные методы эндоваскулярной хирургии.
Лечение данного заболевания производят:
Батрашов В.А., Мирземагомедов Г.А., Юдаев С.С., Сергеев О.Г.
Subclavian artery prosthetic replacement with additional cervical rib resection in the thoracic outlet syndrome
Batrashov V.A., Mirzemagomedov G.A., Yudaev S.S., Sergeev O.G.
Синдром выхода из грудной клетки включает в себя комплекс состояний и симптомов, возникающих в результате сдавления сосудисто-нервного пучка в области верхней грудной апертуры. Выделяют три формы данного синдрома в зависимости от того, какой компонент сосудисто-нервного пучка вовлечен в патологический процесс: нейрогенный, венозный или артериальный. Первые научные труды, посвященные изучению синдрома выхода из грудной клетки, появились более 250 лет назад. Еще в 1740 году немецкий анатом Hunauld впервые описал случай наличия патологического шейного ребра и его симптомы. Сам термин «синдром грудного выхода» впервые ввел R.Peet в 1956 году.
Компрессия подключичной артерии является самой редкой формой синдрома выхода из грудной клетки, но при этом одновременно и основным показанием к хирургическому лечению. Данная патология в основном выявляется у лиц трудоспособного возраста, в большинстве исследований средний возраст 37 лет, с одинаковой пропорцией мужчин и женщин. Появление артериальной симптоматики обычно является следствием прогрессирующего течения, характеризующегося наличием 3 факторов: внешнее сдавление артерии, постстенотическая дилятация и аневризматическая дегенерация артерии, вторичные тромбоэмболии. Основными причинами развития компрессии подключичной артерии являются различные аномалии костной системы (табл. 1).
Аномалии первого ребра
Расширенный поперечный отросток С 7
Таблица 1. Основные причины развития компрессии подключичной артерии.
К повреждению подключичной артерии обычно приводят короткие и широкие по строению шейные ребра, это отличает их от длинных и тонких шейных ребер, сдавливающих преимущественно плечевое сплетение. Шейное ребро смещает подключичную артерию кпереди, где она сдавливается между первым ребром и передней лестничной мышцей. Это сдавление приходится на третий сегмент подключичной артерии и может привести к локальному повреждению интимы, либо к развитию постстенотической дилятации. При хронической компрессии артерии, локальные повреждения интимы приводят к эмболии и тромбозу, а постстенотическая дилятация прогрессирует с развитием аневризматических изменений.
В отличие от нейрогенного СГВ, консервативное лечение артериального СГВ не эффективно. Оперативное лечение показано всем пациентам с симптомами ишемии верхней конечности, а так же асимптомным пациентам, при выявлении у них аневризматических изменений, либо повреждения интимы подключичной артерии.
Пациентка В., 41 год, поступила в отделение сосудистой хирургии НМХЦ им. Н.И. Пирогова с жалобами на онемение, быструю утомляемость левой верхней конечности. Данные жалобы беспокоят около 3-х лет. Обследована: лабораторные анализы без особенностей.
УЗДС: В дистальном отделе левой подключичной артерии определяется локальное расширение 2,42х1,56 см, протяженностью до 2,56 см. В просвете неоднородные гиперэхогенные массы с распространением в проксимальные и дистальные отделы. Кровоток в ней не определяется.
Рентгенография шейного отдела позвоночника: Остеохондроз I-IIст. на уровне С 2-7 , спондилез С 5-7 . Ункоартроз С 5-7 . Ретролистез С 5 . Добавочное шейное ребро С 7 слева (рис. 1).

Рис. 1. Рентгенография шейного отдела позвоночника: добавочное шейное ребро С 7 слева.
Ангиография дуги аорты и ее ветвей: окклюзия подключичной артерии сразу за щитошейным стволом; постокклюзионные отделы контрастируются через коллатерали; нельзя исключить прилежание добавочного ребра к окклюзированному сегменту артерии (рис. 2).

Рис. 2. Ангиография дуги аорты и ее ветвей: окклюзия левой подключичной артерии.
На основании результатов исследований поставлен диагноз : Добавочное шейное ребро слева. Синдром аппертуры (выхода) грудной клетки. Экстравазальная компрессия левой подключичной артерии. Тромбоз левой подключичной артерии.
Выявлены показания к хирургическому лечению: окклюзия левой подключичной артерии, наличие добавочного шейного ребра.
Операция – протезирование левой подключичной артерии, резекция головки добавочного шейного ребра.
В условиях эндотрахеального наркоза выполнен разрез кожи длиной 8 см вдоль верхнего края ключицы, отступя от него на 1 см. Рассечена платизма, пересечена и перевязана наружная яремная вена. Пересечена ключичная порция грудино-ключичнососцевидной мышцы, а затем передняя лестничная мышца. Мобилизована подключичная артерия. Последняя тромбирована во II сегменте. Подключичная и позвоночная артерии функционируют. Выделена подключичная артерии в дистальном и проксимальном сегментах, а так же добавочное шейное ребро. Последнее отодвигает и сдавливает подключичную артерию кзади. Подключичная артерия до перехода в подмышечную артерию аневризматически расширена диаметром 1,3 см (диаметр подключичной артерии 7 мм). Резецирована головка добавочного шейного ребра слева. Произведено протезирование подключичной артерии армированным сосудистым протезом фирмы «Gore-tex» диаметром 6 мм путём создания анастомоза «конец в конец». Пуск кровотока, восстановлен магистральный кровоток по подключичной артерии. Послойное ушивание раны левой надключичной области (рис. 3)



Рис. 3 Выделена аневризма подключичной артерии (А), в просвете которой тромботические массы, полностью окклюзирующие просвет (Б). Выполнено протезирование подключичной артерии армированным протезом (В).
Послеоперационный период протекал без осложнений, жалоб пациентка не предъявляла. Была выписана в удовлетворительном состоянии на 7-е сутки.
Таким образом, представленный случай демонстрирует пример артериальной формы синдрома грудного выхода, развившийся в результате сдавления подключичной артерии добавочным шейным ребром, и осложнившийся её тромбозом. Комплексная инструментальная диагностика (рентгенография, дуплексное сканирование, ангиография) даёт полную картину патоморфологических изменений и позволяет планировать лечение. Учитывая анатомические особенности заболевания и хорошие результаты данного и других наблюдений, хирургическая тактика должна быть активной.
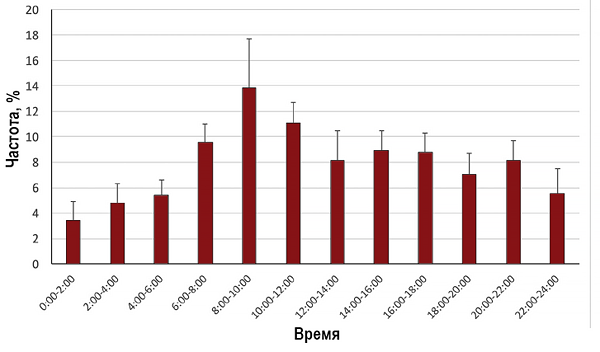
- Псевдоаневризма встречается почти в 9% случаев после пункции бедренной артерии.
- Повреждение артерии при диагностической или терапевтической катетеризации
- Периваскулярная гематома, сообщающаяся с артерией посредством ножки
- Наиболее часто ложные аневризмы встречаются при недостаточной компрессии области пункции после извлечения катетера, в особенности на фоне атеросклеротического поражения артерий
- Наиболее часто в клинической практике встречаются ложные аневризмы после пункции общей бедренной артерии.
- Цветовое ультразвуковое допплеровское сканирование.
- Гипоэхогенное объемное образование с признаками систолической пульсации •
- Может идентифицироваться тромботическое гало.
- В проекции соединяющей ножки определяется осцилляция систолического и диастолического потоковых сигналов.
Типичные симптомы псевдоаневризмы:
- Локальная боль
- Пульсирующее объемное образование.
- Компрессия или введение тромбина под контролем УЗИ
- При инфицировании области пункции, а также при быстром увеличении размеров ложной аневризмы показано хирургическое вмешательство.
- Введение тромбина характеризуется большей эффективностью (до 100%). чем компрессия области пункции.
- Локализация
- Размеры
- Характер кровотока.
— Наличие признаков кровотока в двух просветах, как правило, с различными скоростями и направлениями
— Высокая систолическая и диастолическая скорость кровотока в проекции канала фистулы характеризуется феноменом искажения УЗ-сигнала
— Пульсирующий характер артериального кровотока с увеличением скорости кровотока и признаками турбулентности в венах, по которым осуществляется отток крови

Псевдоаневризма. Цветовое допплеровское сканирование. Центральное расположение дефекта в общей бедренной артерии (а). Ложная аневризма полностью тромбирована после чрескожного введения тромбина (b).
К осложнениям компрессии зоны пункции относятся артериальный и/или венозный тромбоз и (в редких случаях) разрыв.
Звоните нам по телефону 7 (812) 241-10-64 с 7:00 до 00:00 или оставьте заявку на сайте в любое удобное время
Окклюзия подключичной артерии: Окклюзия подключичной артерии
Окклюзия подключичной артерии – нарушение проходимости подключичной артерии, приводящее к ишемии верхних конечностей и головного мозга. Окклюзия подключичной артерии клинически проявляется мышечной слабостью и болью в руке при физической нагрузке, головокружением, нарушениями речи, зрения и глотания. Окклюзия подключичной артерии диагностируется посредством УЗДГ сосудов, реовазографии, термографии верхних конечностей, артериографии. При окклюзии подключичной артерии может выполняться тромбэндартерэктомия, сонно-подключичное шунтирование, имплантация подключичной артерии в сонную, ангиопластика или стентирование.
- Причины окклюзии подключичной артерии
- Симптомы окклюзии подключичной артерии
- Диагностика окклюзии подключичной артерии
- Лечение и прогноз окклюзии подключичной артерии
- Цены на лечение
Общие сведения
Окклюзия подключичной артерии — полное закрытие просвета подключичной артерии, сопровождающееся недостаточностью кровоснабжения головного мозга и верхних конечностей. В сосудистой хирургии и кардиологии чаще встречаются стенозы и окклюзии сонных артерий (54-57%). Окклюзия первого сегмента подключичной артерии, по данным разных авторов, обнаруживается в 3-20% наблюдений; при этом в 17% случаев имеются сопутствующие поражения позвоночной артерии и/или второго сегмента подключичной артерии. Двусторонняя окклюзия подключичной артерии встречается в 2% наблюдений; второй и третий сегменты подключичной артерии поражаются значительно реже и не имеют самостоятельного значения в патогенезе сосудисто-мозговой ишемии. Окклюзия левой подключичной артерии возникает в 3 раза чаще, чем правой.
Подключичная артерия – парная ветвь дуги аорты, состоящая из правой и левой подключичных артерий, кровоснабжающих верхние конечности и шею. Правая подключичная артерия берет начало от плечеголовного ствола, левая непосредственно отходит от дуги аорты. Топографически в подключичной артерии различают 3 сегмента. От первого сегмента отходят позвоночная артерия (кровоснабжает спинной мозг, мышцы и твердую мозговую оболочку затылочных долей головного мозга), внутренняя грудная артерия (обеспечивает кровоснабжение перикарда, главных бронхов, трахеи, диафрагмы, грудины, переднего и верхнего средостения, грудных мышц, прямой мышцы живота) и щитошейный ствол (кровоснабжает отделы щитовидной железы, пищевода, глотки и гортани, мышцы лопатки и шеи).
Единственная ветвь второго сегмента подключичной артерии (реберно-шейный ствол) питает кровью мышцы шеи, шейный и начало грудного отдела позвоночника. Ветвь третьего сегмента (поперечная артерия шеи), главным образом, кровоснабжает мышцы спины.
Причины окклюзии подключичной артерии
Основными причинами, вызывающими окклюзию подключичной артерии, являются облитерирующий атеросклероз, облитерирующий эндартериит, болезнь Такаясу (неспецифический аортоартериит), постэмболические и посттравматические облитерации.
Атеросклероз является наиболее распространенной причиной окклюзирующих поражений аорты и ее ветвей. При этом в интиме артерий формируются выступающие в просвет сосуда атеросклеротические бляшки. В результате последующего склероза и кальциноза сосудистой стенки в области пораженного участка постепенно прогрессируют деформация и стеноз просвета сосуда, которые определяют ишемическую стадию атеросклероза. В некоторых случаях атеросклеротическое поражение может осложниться тромбозом, ведущим к острой ишемии и некрозу кровоснабжаемого органа (тромбо-некротическая стадия атеросклероза). Дополнительными факторами риска атеросклероза служат курение, артериальная гипертензия, гиперхолестеринемия, сахарный диабет, сердечно-сосудистые заболевания.
Облитерирующий эндартериит, как причина окклюзии подключичной артерии, характеризуется воспалительным изменением стенок артерий, выраженными гиперпластическими процессами, приводящими к тромбозу и облитерации сосудов.
Болезнь Такаясу, названная по имени японского врача-офтальмолога, впервые ее описавшего, может протекать с поражением ветвей дуги аорты, развитием аневризм аорты, коарктационным синдромом, аортальной недостаточностью, вазоренальной гипертензией, абдоминальной ишемией, поражением легочной артерии, общевоспалительной реакцией. Неспецифический аортоартериит наиболее часто приводит к окклюзии дистальных (второго-третьего) сегментов подключичных артерий.
Развитию окклюзии подключичной артерии могут способствовать экстравазальные компрессионные факторы: рубцы и опухоли средостения, искривление шейно-грудного отдела позвоночника, шейный остеохондроз, травмы шеи, перелом ключицы и I ребра с образованием избыточной костной мозоли, травмы грудной клетки. В ряде случаев окклюзия подключичной артерии является следствием врожденных аномалий дуги аорты и ее ветвей.
В патогенезе расстройств, возникающих при окклюзии подключичной артерии, основная роль принадлежит ишемии тканей, кровоснабжаемых пораженной ветвью. Так, при окклюзии проксимального отрезка подключичной артерии в ее дистальный сегмент и верхнюю конечность кровь поступает через позвоночную артерию, что приводит к обеднению кровоснабжения мозга. Данный феномен, особенно проявляющийся при физической нагрузке, носит название стил-синдрома или «синдрома подключичного обкрадывания».
Быстрое развитие окклюзии подключичной артерии, связанное с присоединившимся тромбозом, приводит к ишемии головного мозга — острому ишемическому инсульту.
Симптомы окклюзии подключичной артерии
Окклюзия первого сегмента подключичной артерии проявляется одним из характерных синдромов или их сочетанием: вертебро-базилярной недостаточностью, ишемией верхней конечности, дистальной дигитальной эмболией или синдромом коронарно-маммарно-подключичного обкрадывания.
Вертебробазилярная недостаточность при окклюзии подключичной артерии развивается приблизительно в 66% случаев. Клиника вертебробазилярной недостаточности характеризуется головокружением, головными болями, кохлеовестибулярным синдромом (тугоухостью и вестибулярной атаксией), зрительными нарушениями вследствие ишемической нейропатии зрительного нерва.
Ишемия верхней конечности при окклюзии подключичной артерии отмечается примерно у 55% пациентов. В течении ишемии выделяют 4 стадии:
- I – стадия полной компенсации. Сопровождается повышенной чувствительностью к холоду, зябкостью, чувством онемения, парестезиями, вазомоторными реакциями.
- II – стадия частичной компенсации. Недостаточность кровообращения развивается на фоне функциональной нагрузки на верхние конечности. Характеризуется преходящими симптомами ишемии — слабостью, болью, онемением, похолоданием в пальцах, кисти, мышцах предплечья. Возможно возникновение преходящих признаков вертебробазилярной недостаточности.
- III – стадия декомпенсации. Недостаточность кровообращения верхних конечностей возникает в состоянии покоя. Протекает с постоянным онемением и похолоданием рук, мышечной гипотрофией, снижением мышечной силы, невозможностью выполнения пальцами рук тонких движений.
- IV – стадия развития язвенно-некротических изменений верхних конечностей. Появляется синюшность, отечность фаланг, трещины, трофические язвы, некрозы и гангрена пальцев рук.
Ишемия III и IV стадии при окклюзии подключичной артерии обнаруживается редко (6-8% случаев), что связано с хорошим развитием коллатерального кровообращения верхней конечности.
Дистальная дигитальная эмболия при окклюзии подключичной артерии атеросклеротического генеза встречается не более чем в 3-5% случаев. При этом возникает ишемия пальцев рук, сопровождающаяся сильными болями, побледнением, похолоданием и нарушением чувствительности пальцев, изредка – гангреной.
У больных, ранее перенесших маммарокоронарное шунтирование, в 0,5% случаев может развиться синдром коронарно-маммарного-подключичного обкрадывания. В этом случае гемодинамически значимый стеноз или окклюзия первого сегмента подключичной артерии может усугубить ишемию сердечной мышцы и вызвать инфаркт миокарда.
Диагностика окклюзии подключичной артерии
Окклюзию подключичной артерии удается заподозрить уже в ходе физикального обследования. При разнице АД на верхних конечностях >20 мм рт. ст. следует думать о критическом стенозе, а >40 мм рт. ст. – об окклюзии подключичной артерии. Пульсация лучевой артерии на пораженной стороне ослаблена или отсутствует. При окклюзии подключичной артерии у 60% пациентов в надключичной области выслушивается систолический шум.
УЗДГ или дуплексное сканирование сосудов верхней конечности способствует выявлению окклюзию подключичной артерии в 95% случаев. Критериями окклюзии первого сегмента подключичной артерии являются синдром позвоночно-подключичного обкрадывания, наличие коллатерального кровотока в дистальном отделе подключичной артерии, наличие ретроградного кровотока по позвоночной артерии, положительный тест реактивной гиперемии.
Периферическая артериография позволяет окончательно определиться с диагнозом окклюзии подключичной артерии и тактикой лечения. С помощью рентгеноконтрастной ангиографии выявляется уровень окклюзии подключичной артерии, ретроградный кровоток по позвоночным артериям, протяженность облитерации, наличие постстенотических аневризм и т. д.
Методами дополнительной диагностики окклюзии подключичной артерии и ее причин могут служить реовазография, термография, сфигмография, МРА сосудов верхних конечностей, периферическая КТ-артериография, МСКТ-ангиография артерий верхних конечностей, рентгенография позвоночника в шейном отделе, рентгенография ребер.
Лечение и прогноз окклюзии подключичной артерии
Окклюзия подключичной артерии, сопровождающаяся синдромом подключично-позвоночного обкрадывания, симптомами вертебробазилярной недостаточности, ишемии верхней конечности, является показанием к ангиохирургическому вмешательству.
Реконструктивные вмешательства при окклюзии подключичной артерии делятся на:
- пластические (эндартерэктомия, резекция с протезированием, имплантация подключичной артерии в общую сонную);
- шунтирующие (аорто-подключичное шунтирование, сонно-подключичное шунтирование, сонно-подкрыльцовое шунтирование, перекрестное подключично-подключичное шунтирование);
- эндоваскулярные (дилатация и стентирование подключичной артерии, лазерная или ультразвуковая реканализация подключичной артерии).
Ввиду высокой чувствительности головного мозга к ишемии и сложности анатомии шеи, при оперативном лечении окклюзии подключичной артерии возможны специфические осложнения – интраоперационный или послеоперационный инсульт; повреждение периферических нервов с развитием синдрома Горнера, плексита, пареза купола диафрагмы, дисфагии; отека мозга, пневмоторакса, лимфореи, кровотечения.
Прогноз окклюзии подключичной артерии зависит от характера и протяженности поражения сосуда, а также своевременности оперативного вмешательства. Ранняя операция и хорошее состояние стенки сосуда является залогом восстановления кровотока в конечности и вертебробазилярном бассейне в 96% случаев.
Окклюзия подключичной артерии : причины заболевания, основные симптомы, лечение и профилактика

Патологическое состояние, обусловленное нарушением проходимости подключичной артерии, что приводит к ишемическому поражению верхних конечностей и головного мозга.
Причины
Чаще всего окклюзия подключичной артерии возникает на фоне облитерирующего атеросклероза, облитерирующего эндартериита, болезни Такаясу, постэмболической и посттравматической облитерации.
Атеросклероз– наиболее распространенная причина окклюзирующего поражения аорты и ее ветвей. При этой патологии в интиме артерий образуются выступающие в просвет сосуда атеросклеротические бляшки. На фоне последующего склероза и кальциноза сосудистой стенки в области пораженной области сосуда постепенно развивается деформация и стеноз его просвета. Выраженность процессов определяет ишемическую стадию атеросклероза. Иногда атеросклеротическое поражение может осложниться развитием тромбозов, которые сопровождаются возникновением острой ишемии и некроза органа, который они кровоснабжают. Дополнительными триггерами развития атеросклероза являются курение, артериальная гипертензия, гиперхолестеринемия, сахарный диабет, сердечно-сосудистые заболевания.
Облитерирующий эндартериит сопровождается развитием окклюзии подключичной артерии, что характеризуется воспалительным изменением стенок артерий, выраженными гиперпластическими процессами, приводящими к тромбозу и облитерации сосудов.
Болезнь Такаясу, была впервые описаны японским врачом-офтальмологом Такаясу. Заболевание может протекать с поражением ветвей дуги аорты, развитием аневризмы аорты, коарктационным синдромом, аортальной недостаточностью, вазоренальной гипертензией, абдоминальной ишемией, поражением легочной артерии, общевоспалительной реакцией. Данная патология чаще всего сопровождается окклюзией дистальных сегментов подключичных артерий.
Окклюзии подключичной артерии могут вызывать экстравазальные компрессионные факторы, такие как рубцы и опухоли средостения, искривление шейно-грудного отдела позвоночника, шейный остеохондроз, травмы шеи, перелом ключицы и I ребра с формированием избыточной костной мозоли, травматических повреждений грудной клетки. В ряде случаев окклюзия подключичной артерии возникает на фоне врожденных аномалий дуги аорты и ее ветвей.
Этиология расстройств, которые возникают при окклюзии подключичной артерии, развивается на фоне ишемии тканей, которые кровоснабжаются пораженной ветвью сосуда.
В результате окклюзии проксимального отрезка подключичной артерии в ее дистальный сегмент и верхнюю конечность кровь поступает через позвоночную артерию, что сопровождается ухудшением кровоснабжения мозга. Такие нарушения становятся особенно выражены при физических нагрузках и носят название стил-синдрома или синдрома подключичного обкрадывания.
Прогрессирующее течение окклюзии подключичной артерии, обусловлено присоединением тромбоза, что приводит к развитию острого ишемического инсульта.
Симптомы
Окклюзия первого сегмента подключичной артерии характеризуется развитием вертебро-базилярной недостаточности, ишемии верхней конечности, дистальной дигитальной эмболии или синдрома коронарно-маммарно-подключичного обкрадывания.
При вертебробазилярной недостаточности, обусловленной окклюзией подключичной артерии у больных отмечается развитие головокружений, головных болей, кохлеовестибулярного синдрома и нарушения зрения.
Ишемия верхней конечности при окклюзии подключичной артерии выявляется примерно у 55% пациентов. Заболевание обусловлено повышением чувствительности к холоду, появлением парестезий и онемения в конечности. На более поздних стадиях больные отмечают появление похолодания пальцев рук, мышечной гипотрофии, снижения мышечной силы, отечности фаланг, трещин, трофических язв, некроза и гангрены пальцев рук.
Диагностика
Предположить у больного наличие окклюзии подключичной артерии можно даже во время физикального обследования, на наличие патологии указывает ослабление пульсации лучевой артерии на пораженной стороне. Для подтверждения диагноза больному может потребоваться дуплексное сканирование сосудов верхней конечности, проведение периферической артериографии, реовазографии, термографии, сфигмографии, магниторезонансной или компьютерной томографии.
Лечение
Окклюзия подключичной артерии, это серьезная сосудистая патология, которая сопровождается развитием синдрома подключично-позвоночного обкрадывания, симптомами вертебробазилярной недостаточности и ишемии верхней конечности, что является показанием к ангиохирургическому вмешательству.
Профилактика
Профилактика окклюзии подключичной артерии основана на своевременном лечении заболеваний, которые могут его вызвать, а также отказе от курения.
ПОДКЛЮЧИЧНАЯ АРТЕРИЯ
ПОДКЛЮЧИЧНАЯ АРТЕРИЯ [arteria subclavia (PNA, JNA, BNA)] — крупный сосуд, снабжающий кровью затылочные доли полушарий большого мозга, продолговатый мозг, мозжечок, шейную часть позвоночника и спинного мозга, глубокие мышцы шеи, частично органы шеи, плечевой пояс и верхнюю конечность.
Содержание
Анатомия

Обе П. а. начинаются в верхнем средостении: правая П. а. — от плечеголовного ствола (truncus brachiocephalicus), а левая — непосредственно от дуги аорты; поэтому она длиннее правой и внутригрудная часть ее лежит позади левой плечеголовной вены (рис. 1). П. а. проходят кверху и латерально, образуя слегка выпуклую дугу, к-рая огибает купол плевры и верхушку легкого. Достигнув I ребра, П. а. проникает в межлестничный промежуток (spatium interscalenum), образуемый смежными краями передней и средней лестничных мышц. В межлестничном промежутке артерия лежит на I ребре. Обогнув при выходе из межлестничного промежутка I ребро, П. а. проходит под ключицу и вступает в подмышечную ямку (см.), где переходит в подмышечную артерию (a. axillaris).
Для ориентировки в локализации повреждений П. а. и выбора рационального оперативного доступа к ней рекомендуется условное разделение П. а. на три отдела: 1) внутригрудной — от начала сосуда до внутреннего края передней лестничной мышцы, 2) межлестничный — от внутреннего до наружного края передней лестничной мышцы, 3) ключичный — от наружного края передней лестничной мышцы до наружного края I ребра. Стволы П. а. отличаются постоянством положения. Практическое значение имеют варианты изменчивости положения П. а., связанные с наличием добавочного шейного ребра.
Стволы П. а. во втором и третьем отделах имеют симметричное расположение и проецируются с обеих сторон на середину ключицы. Бифуркация плечеголовного ствола обычно проецируется в области верхнего края правого грудиноключичного сустава.
По данным В. В. Кованова и Т. И. Аникиной (1974), угол отхождения левой П. а. в 90% случаев не превышает 90°, а правой в 88% равен 30—60°. Отмечено, что диаметр правой П. а. больше левой — в 72% случаев он составляет 10—12 мм, тогда как левой в 62% — 7—9 мм.

В первом отделе справа к передней стенке П. а. прилежит правый венозный угол, нередко интимно спаянный фасцией с П. а.; здесь артерию пересекают блуждающий и диафрагмальный нервы, проходящие впереди нее. Сзади в этой области лежит возвратный гортанный нерв, а медиально — берет начало общая сонная артерия (см.).Такая син-топия сосудов и нервов в этой зоне создает значительные трудности при операциях на П. а. Слева впереди П. а. располагаются левая плечеголовная вена и грудной проток (см.). Нервы слева не перекрещивают П. а., а проходят параллельно. В первом отделе от П. а. отходят следующие ветви (рис. 2): позвоночная артерия (a. vertebralis), внутренняя грудная (a. thoracica int.) и щитошейный ствол (truncus thyreocervicalis). Позвоночная артерия отходит от П. а. непосредственно у места выхода ее из грудной полости и направляется кверху, располагаясь позади общей сонной артерии, вдоль длинной мышцы шеи (m. longus colli), где вступает в поперечное отверстие VI шейного позвонка. Внутренняя грудная артерия (a. thoracica int.) начинается от нижней поверхности П. а. на уровне отхождения позвоночной артерии. Направляясь вниз, внутренняя грудная артерия проходит позади подключичной вены, вступает в грудную полость и, будучи покрытой поперечной мышцей груди (m. transversus thoracis) и пристеночным листком плевры, спускается параллельно краю грудины по задней поверхности хрящей I — VII ребер. Щитошейный ствол отходит от передневерхней поверхности П. а. перед вступлением ее в межлестничный промежуток; он имеет длину 1,5 см и сразу же делится на следующие ветви: нижнюю щитовидную артерию (a. thyreoidea inf.); восходящую шейную артерию (a. cervicalis ascendens); поверхностную ветвь (г. superficialis) или поверхностную шейную артерию (a. cervicalis superficialis); надлопаточную артерию (a. suprascapularis), проходящую по передней поверхности передней лестничной мышцы.
Во втором отделе от П. а., от ее задней поверхности, отходит только одна ветвь — реберно-шейный ствол (truncus costocervicalis), который начинается в межлестничном промежутке П. а. и вскоре делится на две ветви: глубокую шейную артерию (a. cervicalis profunda) и наивысшую меж-реберную артерию (a. intercostalis suprema).
В третьем отделе от П. а. после выхода ее из межлестничного промежутка также отходит только одна ветвь — поперечная артерия шеи (a. transversa colli), к-рая делится на две ветви: восходящую и нисходящую.
Методы исследования
Методы исследования при различных поражениях П. а. такие же, как и других кровеносных сосудов (см. Кровеносные сосуды, методы исследования). Широко используются клин, методы — определение степени ишемических нарушений на верхней конечности (изменение окраски и венозного рисунка кожи, трофические расстройства и др.), а также пальпация и аускультация области поражения сосуда (отсутствие пульса на периферических сосудах, появление систолического или непрерывного шума и др.). Оценка функц, состояния коллатерального кровообращения при повреждениях П. а. проводится на основании проб Генле, Короткова и др. (см. Коллатерали сосудистые). Инструментальные исследования (термоплетизмо-, осцилло-, реовазография, флоуметрия, ультразвуковая допплеграфия и др.) дают возможность объективно изучать гемодинамику в бассейне П. а. Контрастные рентгенол, методы позволяют обнаружить характер патол, изменений сосуда (частичную или полную окклюзию, нарушение целости, характер аневризмы, размер аневризматического мешка, пути притока и оттока крови в нем и др.), а также объективно изучить имеющиеся пути коллатерального кровообращения. Реже применяется радиоизотопная ангиография (см.).
Патология

Пороки развития. Наряду с ангиодисплазиями, свойственными всем кровеносным сосудам (см. Кровеносные сосуды, пороки развития), значительную роль в нарушении кровоснабжения П. а. играют различные аномалии. Так, некоторые аномалии отхождения П. а. вызывают сдавление пищевода, к-рое обнаруживается рентгенологически в виде треугольного дефекта наполнения его (рис. 3). Клинически это проявляется постоянным затруднением прохождения пищи по пищеводу. Изредка встречается патол, извитость правой П. а., сопровождающаяся ишемическими расстройствами на верхней конечности (ослабление пульса на лучевой артерии, снижение чувствительности, периодические боли в мышцах руки, особенно при физической нагрузке). Такая же симптоматика наблюдается при наличии добавочных, или так наз. шейных, ребер, при синдромах большой и малой грудных мышц, сопровождающихся сдавлением просвета П. а. Лечение, как правило, оперативное. Прогноз благоприятный.
Повреждения П. а. являются самым частым видом ее патологии. Чрезвычайно редко при сдавлении грудной клетки наблюдается отрыв П. а. от аорты (обычно в сочетании с повреждением позвоночника, главного бронха, легкого и др.). Полный перерыв подключичных сосудов, плечевого сплетения возникает при отрыве всей верхней конечности вместе с лопаткой. Такая травма, наблюдающаяся при: попадании руки во вращающееся устройство, обычно приводит к развитию шока (см.); из-за падения АДГ закрытия просвета концов артерии: и вены размозженными краями их стенки сильного кровотечения может не наблюдаться.
Ранения П. а. в Великую Отечественную войну 1941 — 1945 гг. составили 1,8% от общего числа повреждений магистральных артерий, причем в 30,3% случаев наблюдалась и одновременная травма нервов. По Б. В. Петровскому, при ранениях П. а. повреждения легких и плевры отмечались в 77% случаев. Более Vg ранений П. а. сочетались с огнестрельными переломами костей — ключицы, ребер, плечевой кости, лопатки и др. Ок. 75% повреждений подключичных сосудов приходилось на ранения только артерии, одновременное ранение подключичной артерии и вены составляло ок. 25%; наружное кровотечение при ранении только П. а. наблюдалось в 41,7% случаев, при сочетанном ранении артерии и вены в 25,8%. Возникающее внутреннее кровотечение (в плевральную полость) заканчивалось, как правило, летальным исходом. Повреждения различных отделов П. а. имеют некоторые особенности. Так, ранения в первом отделе П. а., чаще совместно с веной, являются наиболее опасными для жизни. При повреждениях левой П. а. иногда возникает также травма и грудного протока (см.); повреждения во втором отделе чаще., чем поражения в других отделах, сопровождаются травмой плечевого сплетения (см.). Пульсирующая гематома (см.) после ранений П. а. развивалась в 17,5% случаев.
В мирное время, по статистике специализированных клиник ВМА, ранения П. а. составляют 4% среди травм всех артерий, в 50% случаев они сочетаются с повреждением плечевого сплетения. Многообразие сочетанных повреждений П. а. и других анатомических образований обусловливает следующие особенности их клин, проявлений. 1. Угрожающее массивное первичное кровотечение (см.), особенно при ранениях сосуда в первом отделе. 2. Частые аррозивные кровотечения, причиной к-рых является нагноение раневого канала, повреждение стенок сосуда осколками снарядов, отломками костей, остеомиелит, при пульсирующих гематомах П. а. могут привести к быстрой гибели пострадавшего. 3. Постоянная возможность разрыва артериального аневризматического мешка, требующая тщательного наблюдения за всеми изменениями его величины (внезапность увеличения мешка — достоверный и объективный признак разрыва) и гемодинамики. 4. Сформировавшаяся аневризма П. а. проявляется классическими признаками (см. Аневризма): появление систолического (при артериальной) или непрерывного систолодиастолического (при артериовенозной) шума, исчезающего при сдавлении проксимального конца; изменение пульса на лучевой артерии; появление при артериовенозной аневризме расширенного венозного рисунка на руке, надплечье, грудной стенке, в т. ч. и в подключичной области (см.); прогрессирующее нарастание вегетативных расстройств (нарушение потоотделения, трофики кожи, ногтей, роста волос и др.), особенно при наличии парезов, параличей и других явлений повреждения плечевого сплетения (см.). При артериовенозной аневризме возникшее из-за постоянного сброса артериальной крови в венозное русло патол, кровообращение обусловливает повышенную нагрузку на миокард с развитием сердечной декомпенсации. Ю. Ю. Джанелидзе было установлено, что в патогенезе и динамике развития ее имеет значение так наз. фистулезный круг, т. е. расстояние между аневризматическим мешком и полостями сердца; чем он короче (особенно при локализации аневризмы на П. а., сонных артериях), тем быстрее возникает сердечная декомпенсация.
При всех видах повреждения П. а., если не наблюдается самостоятельной остановки кровотечения или самоизлечения аневризмы, показано оперативное вмешательство.


Заболевания. Воспалительный процесс П. а.— артериит (см.), аортоартериит — клинически проявляется окклюзионным синдромом (см. Облитерирующие поражения сосудов конечностей), возникает в результате гл. обр. атеросклероза. Возможно диффузное поражение сосуда, но наиболее частый вариант— окклюзия первого отдела П. а. При этом развиваются признаки ишемии руки, а при окклюзии и позвоночной артерии — симптомы недостаточности кровоснабжения головного мозга: головная боль, головокружение, пошатывание, нистагм (см.) и др. При контрастном рентгенол. исследовании выявляется отсутствие контрастного вещества в просвете сосуда, обрыв тени его на уровне устья или резко выраженный стеноз с дистально расположенным постстенотическим расширением (рис. 4). Так наз. синдром лестничной мышцы является следствием рубцово-воспалительных процессов в клетчатке межлестничного промежутка шеи. Он приводит к окклюзии П. а. во втором отделе с типичной клин, картиной ишемии руки (см. Лестничной мышцы синдром). Сравнительно редко встречаются склеротические и микотические (инф. природы или эмболические) аневризмы П. а. В отличие от обычных атеросклеротических окклюзий, при к-рых морфол, изменения происходят в основном во внутренней оболочке сосуда, при склеротических аневризмах разрушается эластический каркас стенки артерии, что способствует ее мешковидному расширению (рис. 5).
Микотические аневризмы П. а. чаще возникают при различных заболеваниях сердца (ревматизм, эндокардит и др.), локализуются в периферических отделах сосуда. Их аневризматический мешок заполнен тромботической массой, из к-рой можно высеять ту же микрофлору, что и из полостей сердца.
Острые тромбоэмболии П. а. обычно сопутствуют стенозу митрального клапана, осложненному тромбозом левого предсердия, атеросклерозу, синдрому лестничной мышцы. Они начинаются внезапно и характеризуются бурным развитием ишемии руки: похолодание и мраморная
бледность кожи руки, боль в мышцах, невозможность активных движений, исчезновение пульса на плечевой и лучевой артериях (см. Тромбоэмболия).
Лечение заболеваний П. а. консервативное (см. Облитерирующие поражения сосудов конечностей, лечение) и оперативное.
Операции
Показаниями к операции являются кровотечение, разрыв пульсирующей гематомы или аневризматического мешка, стеноз или окклюзия П. а. с прогрессирующими ишемическими и неврологическими нарушениями руки, а при поражениях позвоночной артерии — мозговые нарушения (см. Головной мозг, операции). Как правило, одновременно производят различные операции на нервах плечевого сплетения и его стволах — невролиз (см.), восстановительные операции, в первую очередь нервный шов (см.).
Противопоказанием могут быть воспалительные процессы на коже в области операционного поля (см.).
Обезболивание: обычно один из видов ингаляционного наркоза (см.), Нейролептаналгезия (см.), при этом по показаниям на отдельных этапах вмешательства применяется управляемая гипотензия (см. Гипотония искусственная); реже используется местная анестезия (см. Анестезия местная).

Описано более 20 оперативных доступов к П. а. Наиболее распространены классический разрез, разрезы по Лексеру, Рейху, Добровольской, Петровскому, Ахутину, Джанелидзе и др. (рис. 6). С середины 70-х гг. для доступа к первому отделу П. а. стали широко использовать торакотомию (см.) в сочетании со стернотомией (см. Медиастинотомия), для доступа ко второму отделу — над- и подключичные разрезы (обычно ключица не пересекается).
При проведении операции на П. а. весьма важны следующие методы. Лигатура артерии используется для остановки кровотечения (см. Перевязка кровеносных сосудов).

Сосудистый шов (см.) на П. а. применяется при всех реконструктивных операциях, в т. ч. для соединения различных протезов, трансплантатов, а также при ее повреждении или патол, извитости (рис. 7).
Наиболее простой способ — боковой сосудистый шов редко возможен. Сосудистый шов подключичной артерии и вены, интерфасцикулярный шов плечевого сплетения и его стволов, накладываемый с помощью микрохирургической техники (см. Микрохирургия), позволяет в ряде случаев добиться приживления руки при ее отрыве.
Подключично-каротидное шунтирование, т. е. вшивание дистального конца первого отдела П. а. в бок общей сонной артерии,— сравнительно новая операция, разработанная в 70-х гг. Она применяется при тупой травме с отрывом П. а. у ее устья или ограниченных атеросклеротических окклюзиях в этом же отделе.

Интимотромбэктомия, или тромбэндартериэктомия (см. Атеросклероз, хирургическое лечение окклюзионных поражений), — сравнительно редкая, но относительно простая операция. После продольной артериотомии удаляются атеросклеротическая бляшка и тромботические массы вместе с участком внутренней оболочки, а дефект стенки сосуда закрывается с помощью заплаты из полимерных материалов (см.) или аутовены (рис. 8). Иногда при этом удается удалить бляшки из склерозированной позвоночной артерии и восстановить ее проходимость.
Резекция аневризматического мешка — наиболее радикальная операция при травматических аневризмах. Проходимость артерии при ней восстанавливается с помощью сосудистого шва или различных способов пластики сосуда. При невозможности удалить мешок могут быть использованы различные варианты — внутримешковое ушивание дефекта сосуда и впадающих в мешок коллатералей по Матасу (см. Аневризма), обходное шунтирование (см. Шунтирование кровеносных сосудов) и др.
В середине 70-х гг. при ограниченных стенозах атеросклеротического происхождения стали применять дилатацию П. а. специальными катетерами (см. Рентгеноэндоваскулярная хирургия). Исходы операций на П. а. зависят не только от вмешательства на сосуде, но не в меньшей степени от характера операции на плечевом сплетении и его стволах.
Библиография: Вишневский А. А. и Галанкин Н. К. Врожденные пороки сердца и крупных сосудов, М., 1962; Вишневский А. А., Краковский Н. И. и 3олоторевский В. Я. Облитерирующие заболевания артерий конечностей, М., 1972; Князев М. Д., Мирза-Авакян Л. Г. и Белорусов О. С. Острые тромбозы и эмболии магистральных артерий конечностей, Ереван, 1978; Кованов В. В. и АникинаТ. И. Хирургическая анатомия артерий человека, М., 1974, библиогр.; Лыткин М. И. и Коломиец В. П. Острая травма магистральных кровеносных сосудов, Л., 1973; Многотомное руководство по хирургии, под ред. Б. В. Петровского, т. 10, с. 416, М., 1964; Опыт советской медицины в Великой Отечественной войне 1941—4945 гг., т. 19, М., 1955; Островерхов Г. Е., Лубоцкий Д. Н. и Бомаш Ю. М. Оперативная хирургия и топографическая анатомия, с. 158, 375, М., 1972; Петровский Б. В. Хирургическое лечение ранений сосудов, М., 1949; Петровский Б. В. и Милонов О. Б. Хирургия аневризм периферических сосудов, М., 1970; Покровский А. В. Клиническая ангиология, М., 1979; Руководство по ангиографии, под ред. PI. X. Рабкина, М., 1977; Савельев В. С. и др. Ангиографичеекая диагностика заболеваний аорты и ее ветвей, М., 1975; Синельников Р. Д. Атлас анатомии человека, т. 2, с. 286, 302, М., 1979; Экстренная хирургия сердца и сосудов, под ред. М. Е. Де Бэки и Б. В. Петровского, М., 1980; Hardy J. D. Surgery of the aorta and its branches, Philadelphia, 1960; R i с h N. М. a. Spencer F. С. Vascular trauma, Philadelphia, 1978; The surgical management of vascular diseases, ed. by H. Haimo-vici, Philadelphia, 1970.
Г. E. Островерхов (ан.), M А. Корендяеев (хир.).
Аневризма подключичной артерии
Бокерия Л.А., Алекян Б.Г., Никитина Т.Г., Пирцхалашвили З.К.,
Макаренко В.Н., Петросян К.В., Вишнякова М.В., Шумилина М.В.,
Ваничкин А.В., Базарсадаева Т.С.
НЦ ССХ им. А.Н. Бакулева РАМН, Москва
Аневризма позвоночной артерии является редкой патологией, которая требует точной и своевременной диагностики с целью определения оптимальной тактики хирургического лечения. Хирургическое клипирование является сложной операцией, а в некоторых случаях невозможной ввиду плохой визуализации истинного перешейка аневризмы (1,10). В последние годы возросла роль эндоваскулярной хирургии в лечении спинальных аневризм (2,3,4). Использование металлических стентов и спиралей в ряде случаев стали альтернативой хирургическому лечению аневризмы позвоночной артерии (5,6,8,9,11,12). Результаты эндоваскулярной хирургии во многом зависят от размеров перешейки аневризмы. Так, по данным ряда авторов (7), при размерах перешейка аневризмы до 4 мм полной ангиографической окклюзии удается достичь в 85% случаев, а при аневризмах с широкой перешейкой полная окклюзия достигается менее чем в 15% случаев. Так, Higashida и соав. (13) сообщили об успешном использовании Palmatz-Shats стента и платиновых спиралей при остром разрыве веретенообразной аневризмы базилярной артерии. Lanzino и соав. (14) сообщили о 8 случаях использования стентов и спиралей при лечении аневризм позвоночной артерии. Технический успех операций составил 90%. В нашей статье мы сообщаем об успешном закрытии гигантской аневризмы правой позвоночной артерии устройством «Amplatzer duct occluder».
Представляем клиническое наблюдение — пациентка С., 34 лет, поступила на обследование и лечение в НЦ ССХ им. А.Н. Бакулева 03.12.2003 г.
Жалобы при поступлении: на объемное образование на передней поверхности шеи справа; боли в шейном отделе позвоночника с ограничением подвижности; отек, резкое ограничение объема движений в суставах правой верхней конечности и онемение правой руки; нарушение походки, отек голеней; чувство неудовлетворенности вдохом; затруднение при глотании твердой пищи; головокружение, эпизоды потери сознания без связи с физической нагрузкой. Работает почтальоном в сельской местности. Работа связана с большими физическими нагрузками на плечевой пояс.
Анамнез заболевания: считает себя больной с апреля 2003г., когда появились боли в шейном отделе позвоночника и отечность правой верхней конечности. В июле 2003г. отметила появление объемного образования на передней поверхности шеи справа. С августа 2003г. резкое ухудшение состояния: увеличение образования на шее, резкое ограничение объема движений в правой верхней конечности и отек, появление слабости в нижних конечностях, нарушение походки.
Госпитализирована в больницу по месту жительства с подозрением на опухоль щитовидной железы. При диагностической пункции получена кровь. Пациентка направлена в НЦ ССХ им. А.Н. Бакулева для дальнейшего обследования и лечения.
Объективный статус при поступлении: Рост пациента 160 см, вес-53 кг. Состояние больной тяжелое. Множественные фиброматозные образования на теле. Шея увеличена в объеме преимущественно справа. Над образованием выслушивается систолический шум. Объем движений в шейном отделе позвоночника резко ограничен. Правая верхняя конечность отечна, резкое ограничение подвижности в суставах и онемение. Нарушение походки.
АД пр. в/к-90/60 мм рт.ст., АД лев.в/к- 120/80 мм рт.ст., ЧСС- 75 ударов в минуту., ритм правильный. Ослабление пульсации на правой лучевой артерии.
Консультация невролога: ограничение движений в правой руке до 3 Б., отечность правой половины шеи, руки. Сухожильные и периостальные рефлексы снижены, D=S. В ногах объем движений полный. Мышечная сила снижена до 4 б. Коленные и подошвенные рефлексы резко оживлены, расширены. Подошвенные рефлексы справа отсутствуют, слева — симптом Бабинского. Снижение чувствительности на правой руке и левой ноге. Тазовые функции контролирует.
Проведено обследование: Рентгенография органов грудной клетки: в верхнем средостении над дугой аорты определяется массивное образование с неровными бугристыми контурами, значительно проступающее в правое легочное поле. На этом уровне отмечается девиация контрастированного пищевода влево и кпереди и S-образное сколиотическое искривление нижнешейного отдела позвоночника.
Спиральная компьютерная томография брахиоцефальных артерий с внутривенным болюсным введением Омнипака 300- 80,0: Грудная аорта без видимой патологии, обычного диаметра, левые общая сонная и подключичная артерии расположены типично. Брахиоцефальный ствол смещен кпереди и вправо. Правая общая сонная артерия диаметром 7 мм, правая подключичная артерия в устье имеет диаметр10 мм. От нее отходит правая позвоночная артерия диаметром 10 мм (рис 1).
Правая позвоночная артерия после отхождения от подключичной артерии отклонена несколько вправо, идет назад, делая S-образный изгиб загрудинно резко неравномерно расширяется до 25 мм, далее расширенная артерия «делает» петлю, образуя мешковидное сосудистое образование распространяется вниз в грудную клетку до правой ветви легочной артерии, вверх до С5, размерами 87×40 мм. После образования петли позвоночная артерия по передней поверхности тела позвонка сужается до 10 мм, идет косо вниз и вправо, затем снова расширяется до 27 мм и на уровне С6 входит в позвоночный спинномозговой канал (рис.1,4). Дистальнее правая позвоночная артерия расширена и извита, в позвоночном канале соединяется с резко расширенными корешковыми ветвями и также резко расширенной правой спинальной артерией (спинной мозг оттеснен влево и кзади) (рис.3). Отмечается выраженная деформация поперечного отростка С6 справа, обусловленная длительной компрессией расширенными сосудами.
Аневризма позвоночной артерии оттесняет брахиоцефальный ствол и правую плечеголовную вену, суживая ее. Пищевод и трахея также оттеснены вперед и влево, последняя сужена до 6 мм (трахея сдавлена между аневризмой и левой ключицей) (рис.2).
Магнитно- резонансная томография головного мозга, шейного отдела позвоночника: МР-картина выраженной патологической извитости и резкого аневризматического расширения правой позвоночной артерии, дисциркуляторной энцефалопатии, микроаденомы гипофиза, миелопатии от длительного сдавления в шейном отделе позвоночника. Ультразвуковая допплерография брахиоцефальных артерий: аневризма правой позвоночной артерии от устья с S-образным изгибом размером 72 мм в длину. Тромбоз правой плечевой артерии в верхней 1/3. По артериям нижних конечностей — магистральный кровоток.
Ангиография брахиоцефальных артерий: восходящая аорта, дуга, нисходящая аорта без патологических изменений. Проксимальный сегмент правой позвоночной артерии извит, расширен. Визуализируется гигантское мешковидное образование размером 85×130 мм от уровня С5, занимающее всю область шеи, подчелюстную область и спускающееся в грудную полость по ходу верхней полой вены (рис.5). Отмечается сужение правой подключичной артерии до 80% при выходе из реберно-ключичного пространства. Правая общая сонная артерия — девиация в среднем отделе. Выполнена ангиография брахиоцефальных сосудов и селективная ангиография полости аневризмы. Верхняя граница аневризмы визуализируется до интракраниального отдела правой позвоночной артерии. При ангиографии левой позвоночной артерии выявлен переток в систему правой позвоночной артерии с контрастированием аневризмы (рис.6). Левые позвоночная, общая сонная артерия — без особенностей. Клинический диагноз: Гигантская аневризма правой позвоночной артерии. Миелопатия от длительного сдавления в шейном отделе позвоночника смешанного генеза (компрессионная, ишемическая). Дисциркуляторная энцефалопатия в вертебро-базилярном бассейне. Нейрофиброматоз I типа (синдром Реклингаузена). Медикаментозное лечение: детралекс, дексазон, эуфиллин, карнитин, мексидол. Учитывая, что полость аневризмы заполнялась как антеградно, так и ретроградно (через базилярную артерию), было решено первым этапом локализовать аневризматический мешок в дистальном отделе эмболизацией позвоночной артерии спиралями GIANTURCO (COOK) доступом через контрлатеральную позвоночную артерию. Однако, в связи с техническими трудностями прохождения проводника и катетера через базилярную артерию, решено воздержаться от выполнения данной процедуры и попытаться закрыть аневризму из антеградного доступа имплантацией устройства «Amplatzer» для закрытия открытого артериального протока в проксимальный отдел правой позвоночной артерии.
26.12.2003г. проведена эндоваскулярная операция — закрытие аневризмы с помощью устройства «Amplatzer duct occluder» (рис.7 ).
Описание устройства: Amplatzer duct occluder представляет собой устройство, позволяющее закрывать большие открытые артериальные протоки (диаметром от 3 до 14 мм). Сам окклюдер состоит из нитиноловых нитей, покрытых изнутри дакроном. Размер окклюдера подбирался с расчетом, чтобы проксимальный конец окклюдера прикрывал полость аневризмы непосредственно из аневризматического мешка, а дистальный — выступал в просвет правой позвоночной артерии. Для имплантации окклюдера использовалась специальная доставляющая система. Доставляющая система состоит из следующих структурных элементов: длинного интродьюссера, дилататора, толкателя и загрузочного устройства.
Методика закрытия: Доступом через правую бедренную артерию в полость аневризмы был проведен проводник. По проводнику в аневризматическую полость проводили длинный интродьюсер с дилататором. Одновременно с этим проводили подготовку остальных частей доставляющей системы: окклюдер при помощи микровинта, расположенного на конце толкателя, был соединен с последним и проведен в загрузочное устройство. Произвели удаление дилататора. Полученный комплекс окклюдер-толкатель через загрузочное устройство был соединен с доставляющим катетером, роль которого выполнял длинный интродьюссер. Следующим этапом было проведение окклюдера по доставляющему катетеру в полость аневризмы.
В полости аневризмы произвели раскрытие дистального отдела окклюдера с последующим низведением к границе проксимального отдела аневризматического мешка и интактной правой позвоночной артерии. Выполнялась ангиография, которая подтвердила правильное расположение окклюдера в полости аневризмы и наличие незначительного резидуального сброса крови через каркас устройства. Затем произвели раскрытие остальной части окклюдера. После имплантации окклюдера выполнили контрольную ангиографию, которая показала отсутствие антеградного заполнения полости аневризмы и наличие незначительного сброса крови через каркас устройства. Наличие резидуального сброса через каркас окклюдера не свидетельствует о неполном закрытии дефекта, так как процесс тромбообразования на устройстве может занимать несколько дней. Затем произвели отцепление окклюдера от катетера- толкателя (рис.7).
На сутки после окклюзии проксимального отдела аневризмы правой позвоночной артерии пациентка отметила улучшение самочувствия и состояния: выявлено уменьшение размеров объемного образования (диаметр шеи до процедуры составлял- 41,5 см, а после процедуры — 38 см), значительное уменьшение отечности правой верхней конечности, восстановление движений в правом плечевом суставе в полном объеме, увеличение толерантности к физической нагрузке, улучшение походки. Больная легче глотает твердую пищу. По данным повторной (через 2 недели после процедуры) спиральной компьютерной томографии с ангиографией шеи и грудной клетки отмечена положительная динамика (рис.1,2,3): уменьшение размеров сосудистого образования (до операции 58 мм, после- 50 мм), дефект контрастирования по «дну» аневризмы, восстановление диаметра трахеи (до операции 7 мм, после- 12 мм).
Заключение: Больная с улучшением состояния выписана из отделения для дальнейшего динамического наблюдения. Таким образом, описанный клинический случай свидетельствует об успешном применении устройства Amplatzer для эндоваскулярного закрытия гигантской аневризмы позвоночной артерии.
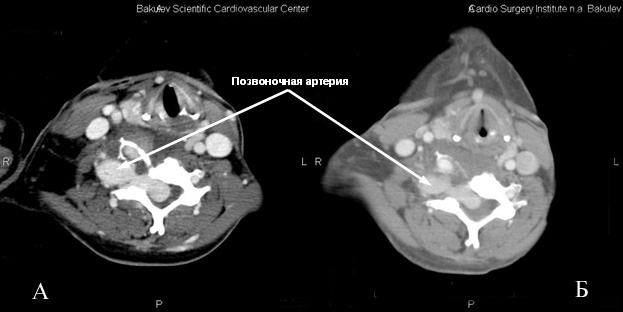
Рис.1 Аксиальный срез.
А- до процедуры. Резко расширена позвоночная артерия, видны широкие анастомозы с сосудами спинномозгового канала. Резко выражена деформация поперечного отростка С6-позвонка.
Б- после процедуры.
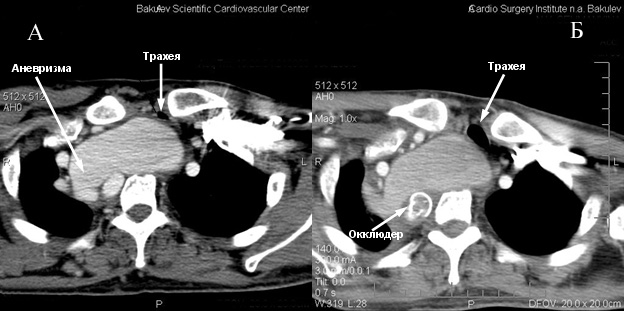
Рис.2 Аксиальный срез.
А- до процедуры. Сдавление трахеи между левой ключицей и аневризмой правой позвоночной артерии.