I20—I25 Ишемическая болезнь сердца
Включено: с упоминанием о гипертензии (I10-I15)
I20 Стенокардия [грудная жаба]
I20.0 Нестабильная стенокардия
I20.1 Стенокардия с документально подтвержденным спазмом
I20.8 Другие формы стенокардии
I20.9 Стенокардия неуточненная
I21 Острый инфаркт миокарда
Включено: инфаркт миокарда, уточненный как острый или установленной продолжительностью 4 недели (28 дней) или менее после возникновения острого начала
— перенесенный в прошлом (I25.2)
— уточненный как хронический или продолжительностью более 4 нед (более 28 дней) от начала (I25.8)
некоторые текущие осложнения после острого инфаркта миокарда (I23.-)
постинфарктный миокардиальный синдром (I24.1)
I21.0 Острый трансмуральный инфаркт передней стенки миокарда
I21.1 Острый трансмуральный инфаркт нижней стенки миокарда
I21.2 Острый трансмуральный инфаркт миокарда других уточненных
I21.3 Острый трансмуральный инфаркт миокарда неуточненной локализации
I21.4 Острый субэндокардиальный инфаркт миокарда
I21.9 Острый инфаркт миокарда неуточненный
I22 Повторный инфаркт миокарда
Включено: рецидивирующий инфаркт миокарда
Исключено: инфаркт миокарда, уточненный как хронический или с установленной продолжительностью более 4 недель (более 28 дней) от начала (I25.8)
I22.0 Повторный инфаркт передней стенки миокарда
I22.1 Повторный инфаркт нижней стенки миокарда
I22.8 Повторный инфаркт миокарда другой уточненной локализации
I22.9 Повторный инфаркт миокарда неуточненной локализации
I23 Некоторые текущие осложнения острого инфаркта миокарда
Исключено: перечисленные состояния:
— не уточненные как текущие осложнения острого инфаркта миокарда (I31.-, I51.-)
— сопровождающие острый инфаркт миокарда (I21-I22)
I23.0 Гемоперикард как ближайшее осложнение острого инфаркта миокарда
I23.1 Дефект межпредсердной перегородки как текущее осложнение острого инфаркта миокарда
I23.2 Дефект межжелудочковой перегородки как текущее осложнение острого инфаркта миокарда
I23.3 Разрыв сердечной стенки без гемоперикарда как текущее осложнение острого инфаркта миокарда
Исключено: с гемоперикардом (I23.0)
I23.4 Разрыв сухожильной хорды как текущее осложнение острого инфаркта миокарда
I23.5 Разрыв сосочковой мышцы как текущее осложнение острого инфаркта миокарда
I23.6 Тромбоз предсердия, ушка предсердия и желудочка сердца как текущее осложнение острого инфаркта миокарда
I23.8 Другие текущие осложнения острого инфаркта миокарда
I24 Другие формы острой ишемической болезни сердца
преходящая ишемия миокарда новорожденного (P29.4)
I24.0 Коронарный тромбоз, не приводящий к инфаркту миокарда
Исключено: коронарный тромбоз хронический или установлен-
ной продолжительностью более 4 недель (более 28 дней) от
I24.1 Синдром Дресслера
I24.8 Другие формы острой ишемической болезни сердца
I24.9 Острая ишемическая болезнь сердца неуточненная
Исключено: ишемическая болезнь сердца (хроническая) БДУ
I25 Хроническая ишемическая болезнь сердца
Исключено: сердечно-сосудистая болезнь БДУ (I51.6)
I25.0 Атеросклеротическая сердечно-сосудистая болезнь, так описанная
I25.1 Атеросклеротическая болезнь сердца
I25.2 Перенесенный в прошлом инфаркт миокарда
I25.3 Аневризма сердца
I25.4 Аневризма коронарной артерии
Исключено: врожденная коронарная (артерии) аневризма
I25.5 Ишемическая кардиомиопатия
I25.6 Бессимптомная ишемия миокарда
I25.8 Другие формы хронической ишемической болезни сердца
I25.9 Хроническая ишемическая болезнь сердца неуточненная
Ischaemic heart diseases
(I20-I25)
Incl.: with mention of hypertension (I10-I15) Use additional code, if desired, to identify presence of hypertension.
I20 Angina pectoris
I20.0 Unstable angina
- crescendo
- de novo effort
- worsening effort
Intermediate coronary syndrome Preinfarction syndrome
I20.1 Angina pectoris with documented spasm
- angiospastic
- Prinzmetal
- spasm-induced
- variant
I20.8 Other forms of angina pectoris
I20.9 Angina pectoris, unspecified
- NOS
- cardiac
Anginal syndrome Ischaemic chest pain
I21 Acute myocardial infarction
- old (I25.2)
- specified as chronic or with a stated duration of more than 4 weeks (more than 28 days) from onset (I25.8)
- subsequent (I22.-)
postmyocardial infarction syndrome (I24.1)
I21.0 Acute transmural myocardial infarction of anterior wall
- anterior (wall) NOS
- anteroapical
- anterolateral
- anteroseptal
I21.1 Acute transmural myocardial infarction of inferior wall
- diaphragmatic wall
- inferior (wall) NOS
- inferolateral
- inferoposterior
I21.2 Acute transmural myocardial infarction of other sites
- apical-lateral
- basal-lateral
- high lateral
- lateral (wall) NOS
- posterior (true)
- posterobasal
- posterolateral
- posteroseptal
- septal NOS
I21.3 Acute transmural myocardial infarction of unspecified site
I21.4 Acute subendocardial myocardial infarction
I21.9 Acute myocardial infarction, unspecified
I22 Subsequent myocardial infarction
- extension
- recurrent
- reinfarction
Excl.: specified as chronic or with a stated duration of more than 4 weeks (more than 28 days) from onset (I25.8)
I22.0 Subsequent myocardial infarction of anterior wall
- anterior (wall) NOS
- anteroapical
- anterolateral
- anteroseptal
I22.1 Subsequent myocardial infarction of inferior wall
- diaphragmatic wall
- inferior (wall) NOS
- inferolateral
- inferoposterior
I22.8 Subsequent myocardial infarction of other sites
- apical-lateral
- basal-lateral
- high lateral
- lateral (wall) NOS
- posterior (true)
- posterobasal
- posterolateral
- posteroseptal
- septal NOS
I22.9 Subsequent myocardial infarction of unspecified site
I23 Certain current complications following acute myocardial infarction
- concurrent with acute myocardial infarction (I21-I22)
- not specified as current complications following acute myocardial infarction (I31.-, I51.-)
I23.0 Haemopericardium as current complication following acute myocardial infarction
I23.1 Atrial septal defect as current complication following acute myocardial infarction
I23.2 Ventricular septal defect as current complication following acute myocardial infarction
I23.3 Rupture of cardiac wall without haemopericardium as current complication following acute myocardial infarction
I23.4 Rupture of chordae tendineae as current complication following acute myocardial infarction
I23.5 Rupture of papillary muscle as current complication following acute myocardial infarction
I23.6 Thrombosis of atrium, auricular appendage, and ventricle as current complications following acute myocardial infarction
I23.8 Other current complications following acute myocardial infarction
I24 Other acute ischaemic heart diseases
I24.0 Coronary thrombosis not resulting in myocardial infarction
|
|
Excl.: specified as chronic or with a stated duration of more than 4 weeks (more than 28 days) from onset (I25.8)
I24.1 Dressler syndrome
I24.8 Other forms of acute ischaemic heart disease
I24.9 Acute ischaemic heart disease, unspecified
I25 Chronic ischaemic heart disease
I25.0 Atherosclerotic cardiovascular disease, so described
I25.1 Atherosclerotic heart disease
I25.2 Old myocardial infarction
I25.3 Aneurysm of heart
I25.4 Coronary artery aneurysm and dissection
I25.5 Ischaemic cardiomyopathy
I25.6 Silent myocardial ischaemia
I25.8 Other forms of chronic ischaemic heart disease
I25.9 Chronic ischaemic heart disease, unspecified
Добавить комментарий Отменить ответ
Список классов
 Класс I. A00—B99. Некоторые инфекционные и паразитарные болезни
Класс I. A00—B99. Некоторые инфекционные и паразитарные болезни

Исключены: аутоиммунная болезнь (системная) БДУ (M35.9)
болезнь, вызванная вирусом иммунодефицита человека ВИЧ (B20 — B24)
врожденные аномалии (пороки развития), деформации и хромосомные нарушения (Q00 — Q99)
новообразования (C00 — D48)
осложнения беременности, родов и послеродового периода (O00 — O99)
отдельные состояния, возникающие в перинатальном периоде (P00 — P96)
симптомы, признаки и отклонения от нормы, выявленные при клинических и лабораторных исследованиях, не классифицированные в других рубриках (R00 — R99)
травмы, отравления и некоторые другие последствия воздействия внешних причин (S00 — T98)
эндокринные болезни, расстройства питания и нарушения обмена веществ (E00 — E90).

Примечание. Все новообразования (как функционально активные, так и неактивные) включены в класс II. Соответствующие коды в этом классе (например, Е05.8, Е07.0, Е16-Е31, Е34.-) при необходимости можно использовать в качестве дополнительных кодов для идентификации функционально активных новообразований и эктопической эндокринной ткани, а также гиперфункции и гипофункции эндокринных желез, связанных с новообразованиями и другими расстройствами, классифицированными в других рубриках.

Исключены:
отдельные состояния, возникающие в перинатальном периоде (P00 — P96),
некоторые инфекционные и паразитарные болезни (A00 — B99),
осложнения беременности, родов и послеродового периода (O00 — O99),
врождённые аномалии, деформации и хромосомные нарушения (Q00 — Q99),
болезни эндокринной системы, расстройства питания и нарушения обмена веществ (E00 — E90),
травмы, отравления и некоторые другие последствия воздействия внешних причин (S00 — T98),
новообразования (C00 — D48),
симптомы, признаки и отклонения от нормы, выявленные при клинических и лабораторных исследованиях, не классифицированные в других рубриках (R00 — R99).
 Chapter IX Diseases of the circulatory system (I00-I99)
Chapter IX Diseases of the circulatory system (I00-I99)
Исключено:
болезни эндокринной системы, расстройства питания и нарушения обмена веществ (E00-E90)
врожденные аномалии, деформации и хромосомные нарушения (Q00-Q99)
некоторые инфекционные и паразитарные болезни (A00-B99)
новообразования (C00-D48)
осложнения беременности, родов и послеродового периода (O00-O99)
отдельные состояния, возникающие в перинатальном периоде (P00-P96)
симптомы, признаки и отклонения от нормы, выявленные при клинических и лабораторных исследованиях, не классифицированные в других рубриках (R00-R99)
системные нарушения соединительной ткани (M30-M36)
травмы, отравления и некоторые другие последствия воздействия внешних причин (S00-T98)
транзиторные церебральные ишемические приступы и родственные синдромы (G45.-)
This chapter contains the following blocks:
I00-I02 Acute rheumatic fever
I05-I09 Chronic rheumatic heart diseases
I10-I15 Hypertensive diseases
I20-I25 Ischaemic heart diseases
I26-I28 Pulmonary heart disease and diseases of pulmonary circulation
I30-I52 Other forms of heart disease
I60-I69 Cerebrovascular diseases
I70-I79 Diseases of arteries, arterioles and capillaries
I80-I89 Diseases of veins, lymphatic vessels and lymph nodes, not elsewhere classified
I95-I99 Other and unspecified disorders of the circulatory system
Что такое прогрессирующая стенокардия
Прогрессирующая стенокардия (ПС, грудная жаба) является одной из клинических форм нестабильной стенокардии. Кроме нее в эту группу входит впервые возникшая стенокардия, вариантная стенокардия (или Принцметала) и ранняя постинфарктная стенокардия. Подобное разделение (классификация) было разработано Браунвальдом в конце 80-х годов.
При стенокардии, как и при инфаркте миокарда, нарушается коронарное кровоснабжение, только в случае с грудной жабой отсутствует некроз сердечной мышцы.
В диагностике больных с подозрением на прогрессирующую стенокардию первым делом используют электрокардиографию. Далее при необходимости может быть назначен УЗИ сердца, рентгенография и прочее. Многое зависит от истории болезни и семейной предрасположенности к ишемической болезни сердца. После постановки диагноза обязательно назначается лечение, без которого могут возникнуть серьезные осложнения.
Видео: Стенокардия симптомы и виды. Лечение и питание при стенокардии
Общая характеристика прогрессирующей стенокардии напряжения
Нестабильная стенокардия относится к спектру клинических проявлений, называемых в совокупности острым коронарным синдромом (ОКС), который также включает инфаркт миокарда с подъемом сегмента ST (по англ. STEMI) и без подъема указанного сегмента (по англ. NSTEMI).
Нестабильная стенокардия считается ОКС, поскольку во время ее развития наблюдается ишемия миокарда. Но поскольку отсутствует некроз миокарда (т. е. биомаркеры сердечного некроза – такие как креатинкиназа, тропонин, миоглобин – не выделяются в кровообращение), говорят именно об стенокардии напряжения или прогрессирующей стенокардии.

Острый коронарный синдром
Прогрессирующая стенокардия: МКБ 10
По Международной классификации болезней (МКБ-10) код нестабильной стенокардии – I20.0. Уточнение к этому коду следующее:
- нарастающая;
- напряжения, впервые возникшая;
- напряжения прогрессирующая.
Также в этом коде указывается на промежуточный коронарный синдром и прединфарктный синдром.
Несмотря на то, что прогрессирующая стенокардия является отдельной формой нестабильной стенокардии (по Браунвальду), все же ей не присвоен код в МКБ-10.
Прогрессирующая стенокардия: функциональные классы
Определить степень тяжести стенокардии позволяют функциональные классы (ФК), которые соответствуют классификации по Браунвальду. В частности, выделяют:
- IA ФК – определяется внешний фактор воздействия, который способствует развитию ИБС. По сути является вторичной прогрессирующей стенокардией.
- IB ФК – определить точную причину развития ИБС невозможно, поэтому в таком случае говорят о первичной прогрессирующей стенокардии.
- IC ФК – является следствием инфаркта миокарда, после которого возникает на протяжении двух недель. Определяется как постинфарктная стенокардия.
Патогенез прогрессирующей стенокардии
Среди факторов, вовлеченных в патофизиологию нестабильной или прогрессирующей стенокардии, можно выделить следующее:
- Несоответствие спроса организма и возможностей сердечной мышцы.
- Разрушение или разрыв атеросклеротической бляшки.
- Тромбоз коронарной артерии.
- Вазоконстрикцию, то есть спазм сосудов, кровоснабжающих миокард.
- Циклическое кровообращение.
Ишемия миокарда с нестабильной стенокардией, как и любая ишемия тканей, является результатом чрезмерного потребления или недостаточного снабжения кислородом, глюкозой и свободными жирными кислотами.

Повышенную потребность кислорода в миокарде могут вызвать следующие состояния:
- Лихорадка.
- Тахиаритмии (например, мерцательная аритмия или трепетание предсердий).
- Злокачественная гипертония.
- Тиреотоксикоз.
- Феохромоцитома.
- Употребление кокаина.
- Использование амфетамина.
- Аортальный стеноз.
- Суправальвулярный аортальный стеноз.
- Обструктивная кардиомиопатия.
- Артериовенозные шунты.
- Застойная сердечная недостаточность (ЗСН).
Снижение подачи кислорода может быть вызвано различными. причинами. В частности, подобное нарушение нередко возникает на фоне малокровия, гипоксии, полицитемии, гипотонии.
Вышеуказанные причины должны быть исследованы, потому что некоторые из них являются обратимыми. Например, анемия из-за хронического желудочно-кишечного кровотечения нередко встречается у пожилых пациентов. В таких случаях она может в скрытой форме сосуществовать с ишемической болезнью сердца. Тем не менее лечение препаратами из группы антикоагулянтов и антиагрегантов может не только быть неэффективным, но и даже вредным.
Важно знать, что избегание или лечение основного заболевание, вызвавшего прогрессирующую стенокардию, имеет первостепенное значение.
Чрезмерная нагрузка на миокард из-за повышенной нагрузки (увеличение частоты сердечных сокращений и систолического артериального давления) чаще всего приводит к стабильной стенокардии и, возможно, в одной трети всех случаев способствует развитию прогрессирующей стенокардии.
Механизм образования и разрушения атеросклеротической бляшки, из-за которой чаще всего развивается прогрессирующая стенокардия:
- Отложение липидных макрофагов и клеток гладких мышц, так называемых пенистых клеток, происходит внутри атеросклеротических бляшек.
- Окисленный холестерин липопротеинов низкой плотности (ЛПНП-Х) в пенистых клетках является цитотоксическим, прокоагулянтным и хемотаксическим, то есть он разрушающе воздействует на сосудистую стенку.
- По мере роста атеросклеротической бляшки выработка макрофагальных протеаз и нейтрофильных эластаз в бляшке может вызвать истончение фибромышечной крышки, которая покрывает липидное ядро.
- Усиление нестабильности бляшки в сочетании с изменением интенсивности кровотока и напряжением окружной стенки приводит к образованию трещин или разрывов бляшки, особенно в месте соединения крышки и стенки сосуда.

Механизм образования и разрушения атеросклеротической бляшки
Признаки прогрессирующей стенокардии
При нестабильной стенокардии симптомы могут возникать в состоянии покоя. Также они нередко становятся более частыми, тяжелыми или продолжительными по сравнению с обычной картиной стабильной стенокардии. Таким образом, основной отличительный признак прогрессирующей стенокардии – отсутствие реакции на покой или прием нитроглицерина.
Симптомы нестабильной (прогрессирующей) стенокардии аналогичны клиническим признакам инфаркта миокарда (ИМ). Чаще всего определяется следующее:
- Боль в груди или ощущение давления.
- Боль или ощущение давления в спине, шее, челюсти, животе, плечах или руках (чаще всего в левой).
- Усиленное потоотделение.
- Одышка (чаще всего на фоне физической нагрузки или после обильной еды).
- Тошнота, рвота.
- Головокружение или потеря сознания.
- Внезапная слабость.
- Выраженная слабость.
Клиническая картина болезни и диагностическое тестирование, как правило, более выражены и специфичны для нестабильной (прогрессирующей) стенокардии. При этом физикальное состояние практически ничем не нарушено, поэтому нередко считается непримечательным. Во время обследования больного с нестабильной стенокардией врач может указывать на следующие изменения:
- Потоотделение.
- Тахикардия (учащенное сердцебиение) или брадикардия (ослабленное сердцебиение).
- Временная дисфункция миокарда.
В последнем варианте может определяется систолическое артериальное давление менее 100 мм рт. ст., что указывает на явную гипотензию. Также иногда повышается яремное венозное давление, имеется дискинезия вершины сердца, обратное расщепление S2, наличие S3 или S4. В некоторых случаях обнаруживается новый или ухудшающийся прежде выявленный апикально-систолический шум или хрипы.
В некоторых больных дополнительно определяется окклюзионное заболевание периферических артерий. В частности в патологический процесс может вовлекаться сонная артерия, надключичные или бедренные артерии, в результате чего наблюдается уменьшение периферических импульсов или артериального давления.

Диагностика прогрессирующей стенокардии
Для оценки состояния больного с подозрением на прогрессирующую стенокардию рекомендуются следующие лабораторные и инструментальные исследования:
- ЭКГ в 12 стандартных отведениях.
- Серийные исследования биомаркеров сердца (например, изофермент креатинкиназы MB [КK-MB], тропонин I или T).
- Общий анализ крови (ОАК) с определением уровня гемоглобина.
- Биохимический анализ (включая магний и калий).
- Липидный профиль.
Другие тесты, которые могут использоваться для оценки больных с подозрением на ПС, следующие:
- Анализ уровня креатинина.
- Тестирование больного в стабильном состоянии.
Визуальные методы диагностики также могут оказаться полезными в оценке состояния больного с подозрением на прогрессирующую стенокардию:
- Рентгенография грудной клетки.
- Эхокардиография.
- Компьютерная томография с ангиографией.
- Однофотонная эмиссионная компьютерная томография.
- Магнитно-резонансная ангиография.
- Магнитно-резонансная томография.
- Перфузионная томография миокарда.
Видео: ЭКГ при стенокардии и депрессия ST сегмента
Клинические рекомендации по прогрессирующей стенокардии
При подтверждении диагноза прогрессирующей стенокардии должен быть обеспечен соответствующий медицинский контроль. Медицинское управление состоянием больного в основном направлено на:
- Снижение потребности кислорода в миокарде.
- Улучшение снабжения кислородом сердечной мышцы.
- Оценку риска прогрессирования заболевания до инфаркта миокарда или риск осложнений, связанных с лечением.
Пациентам с нестабильной прогрессирующей стенокардией требуется госпитализация, что позволит придерживаться постельного режима с постоянным телеметрическим мониторингом. Делается внутривенный доступ и обеспечивается путь для поступления дополнительного кислорода, что особенно важно при наличии признаков десатурации.
Течение нестабильной прогрессирующей стенокардии очень изменчиво и может быть потенциально опасным для жизни больного, поэтому в критической ситуации врач даст рекомендацию для проведения лечения с использованием инвазивной (хирургической) терапии или консервативной (медицинской) стратегии управления.
В лечении нестабильной стенокардии используются следующие препараты:
- Антиагреганты (например, аспирин, клопидогрел), которые предотвращают слипание тромбоцитов и, тем самым, не дают развиться тромбозу.
- Гиполипидемические препараты по типу статинов (например, симвастатин, аторвастатин, питавастатин и правастатин), замедляющие развитие атеросклероза, а значит препятствуют развитию ИБС,
- Сердечно-сосудистые антиагреганты (например, тирофибан, эптифибатид и абциксимаб), улучшающие кровообращение в системе коронарных артерий.
- Бета-блокаторы (например, атенолол, метопролол, эсмолол, надолол и пропранолол), нормализующие сердечный ритм.
- Антикоагулянты (например, гепарин или гепарины с низкой молекулярной массой по типу эноксапарина, дальтепарина и тинзапарина), разжижащие кровь, что устраняет уже образовавшиеся тромбы в сосудах.
- Ингибиторы тромбина (например, бивалирудин, лепирудин, дезирудин и аргатробан), замедляющие образование тромботических сгустков.
- Нитраты (например, нитроглицерин IV), улучшающие снабжение кислородом сердечной мышцы.
- Блокаторы кальциевых каналов (дилтиазем, верапамил или нифедипин), которые также являются антиаритмическими средствами.
- Ингибиторы ангиотензинпревращающего фермента (иАПФ) (например, каптоприл, лизиноприл, эналаприл и рамиприл), помогающие нормализовать сердечную деятельность.

Хирургическое вмешательство при нестабильной прогрессирующей стенокардии, в зависимости от показаний, может быть представлено одной из следующих процедур:
- Катетеризация сердца.
- Реваскуляризация.
Какому бы методу воздействия не было отдано предпочтение, больные после хирургического лечения должны продолжать наблюдаться у своего участкового врача, чтобы можно было вовремя заметить предвестники обострения заболевания.
Прогрессирующая стенокардия: прогноз
Нестабильная стенокардия характеризуется наличием высокого риска инфаркта миокарда, осложнений и смерти. Терапевтический подход чаще всего соизмеряется с индивидуализированным оценочным риском. Как правило, определяются следующие прогностические заключения:
- Пациенты с появлением нового отклонения сегмента ST (более 1 мм) подвергаются 11% риску возникновения смерти или инфаркта миокарда на протяжении первого года после развития приступа. При изолированной инверсии зубца Т подобный риск составляет 6,8%.
- Показатели 30-дневного инфаркта миокарда и смертности в настоящее время составляют около 8,5% и 3,5% соответственно, несмотря на увеличение тяжести течения болезни в больных разного возраста.
Следует отметить, что существуют важные прогностические факторы плохого исхода у пациентов с нестабильной прогрессирующей стенокардией. В частности, речь идет о следующих заболеваниях:
- Застойной сердечной недостаточности.
- Наличие (в прошлом или на момент болезни) плохой фракции выброса левого желудочка.
- Гемодинамическая нестабильность.
- Рецидивирующая стенокардия, несмотря на интенсивную антиишемическую терапию.
- Новая или ухудшение уже имеющейся митральной регургитации.
- Устойчивая желудочковая тахикардия.
Эти факторы не всегда оцениваются во время физического обследования, но несмотря на это они должны быть приняты во внимание при определении спектра медицинской помощи.

Другие предикторы неблагоприятного отдаленного исхода при прогрессирующей стенокардии включают лежащую в основе систолическую дисфункцию левого желудочка и более распространенную ИБС.
Некоторые исследования показывают, что толщина эпикардиальной жировой ткани (ЭЖТ) также может быть использована для прогнозирования серьезных неблагоприятных сердечных событий. В исследовании 200 пациентов, госпитализированных со стабильной стенокардией, нестабильной стенокардией или острым инфарктом миокарда, перенесших коронарную ангиографию, у пациентов с исходной ЭЖТ более 7 мм определялась значительная реваскуляризация, нефатальный инфаркт миокарда и низкий риск сердечно-сосудистой смерти.
Заключение
Прогрессирующая стенокардия может возникать как из-за четко выраженной причины, так и без нее. Является предвестником инфаркта миокарда и нередко становится его осложнение. Диагностируется по симптомам (продолжительная боль даже в спокойном состоянии) и с помощью инструментальных методов исследования. Для лечения используются препараты из различных фармакологических групп, в зависимости от показаний. В прогностическом заключении важную роль играет динамика развития болезни и ее ответ на использование медикаментов.
Видео: Стенокардия. Как защитить свое сердце
Диагностика и лечение хронической ишемической болезни сердца Диагностика хронической ИБС (ч1)
2. ДИАГНОСТИКА ХРОНИЧЕСКОЙ ИБС
2.1. Диагноз ИБС формируется на основе:
- Расспроса и сбора анамнеза;
- Физикального исследования;
- Инструментальных исследований;
- Лабораторных исследований.
2.2. Задачи врача в ходе диагностического поиска:
- Поставить диагноз и определить форму ИБС;
- Определить прогноз заболевания — вероятность осложнений;
- Исходя из степени риска, определить тактику лечения (медикаментозное, хирургическое), периодичность и объем последующих амбулаторных обследований.
На практике диагностическая и прогностическая оценки проводятся одновременно, а многие диагностические методы содержат важную информацию о прогнозе.
Степень риска осложнений при хронической ИБС определяют по следующим основным показателям:
- Клиническая картина (выраженность ишемии миокарда) заболевания
- Анатомическая распространенность и выраженность атеросклероза крупных и средних коронарных артерий;
- Систолическая функция левого желудочка;
- Общее состояние здоровья, наличие сопутствующих заболеваний и дополнительных факторов риска.
2.3. Классификации ИБС
Существует несколько классификаций ИБС. В российской клинической практике широко применяется классификация, основанная на Международной Классификации Болезней IX пересмотра и рекомендациях Комитета экспертов ВОЗ (1979 г). В 1984 г с поправками ВКНЦ АМН СССР эта классификация была принята в нашей стране.
Классификация ИБС (по МКБ-IX 410—414,418)
1. Стенокардия напряжения:
1.1. Стенокардия напряжения впервые возникшая;
1.2. Стенокардия напряжения стабильная с указанием функционального класса (I—IV);
1.3. Стенокардия напряжения прогрессирующая;
1.4. Стенокардия спонтанная (вазоспастическая, особая, вариантная, Принцметала);
2. Острая очаговая дистрофия миокарда;
3. Инфаркт миокарда:
3.1. Крупноочаговый (трансмуральный) — первичный, повторный (дата);
3.2. Мелкоочаговый — первичный, повторный (дата);
4. Кардиосклероз постинфарктный очаговый;
5. Нарушение сердечного ритма (с указанием формы);
6. Сердечная недостаточность (с указанием формы и стадии);
7. Безболевая форма ИБС;
8. Внезапная коронарная смерть.
Примечания:
Внезапная коронарная смерть — смерть в присутствии свидетелей, наступившая мгновенно или в пределах 6 часов от начала сердечного приступа.
Впервые возникшая стенокардия напряжения — продолжительность заболевания до 1 мес. с момента появления.
Стабильная стенокардия — продолжительность заболевания более 1 месяца.
Прогрессирующая стенокардия — увеличение частоты, тяжести и продолжительности приступов в ответ на обычную для данного больного нагрузку, уменьшение эффективности нитроглицерина; иногда изменения на ЭКГ.
Спонтанная (вазоспастическая, вариантная) стенокардия — приступы возникают в покое, трудно поддаются действию нитроглицерина, могут сочетаться со стенокардией напряжения.
Постинфарктный кардиосклероз — ставится не ранее, чем через 2 месяца с момента развития инфаркта миокарда.
Нарушение сердечного ритма и проводимости (с указанием формы, степени).
Недостаточность кровообращения (с указанием формы, стадии) — ставится после диагноза «постинфарктный кардиосклероз».
2.4. Примеры формулировки диагноза
- ИБС, атеросклероз коронарных артерий. Стенокардия напряжения впервые возникшая.
- ИБС, атеросклероз коронарных артерий. Стенокардия напряжения и (или) покоя, ФК IV, желудочковая экстрасистолия. НК0.
- ИБС. Стенокардия вазоспастическая.
- ИБС, атеросклероз коронарных артерий. Стенокардия напряжения, функциональный класс III, постинфарктный кардиосклероз (дата), нарушение внутрисердечной проводимости: атриовентрикулярная блокада I степени, блокада левой ножки пучка Гиса. Недостаточность кровообращения II Б стадии.
В Международной Классификации Болезней X пересмотра стабильная ИБС находится в 2 рубриках.
| (I00—I99) КЛАСС IX. БОЛЕЗНИ ОРГАНОВ КРОВООБРАЩЕНИЯ |
|
| (I20—25) ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА |
|
| I25 Хроническая ишемическая болезнь сердца |
|
| I25.0 | Атеросклеротическая сердечно- сосудистая болезнь, так описанная |
| I25.1 | Атеросклеротическая болезнь сердца |
| I25.2 | Перенесенный в прошлом инфаркт миокарда |
| I25.3 | Аневризма сердца |
| I25.4 | Аневризма коронарной артерии |
| I25.5 | Ишемическая кардиомиопатия |
| I25.6 | Бессимптомная ишемия миокарда |
| I25.8 | Другие формы ишемической болезни сердца |
| I25.9 | Хроническая ишемическая болезнь сердца, неуточненная |
| (I00—I99) КЛАСС IX. БОЛЕЗНИ ОРГАНОВ КРОВООБРАЩЕНИЯ |
|
| (I20—25) ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА |
|
| I20 Стенокардия [грудная жаба] |
|
| I20.0 | Нестабильная стенокардия |
| I20.1 | Стенокардия с документально подтвержденным спазмом |
| I20.8 | Другие формы стенокардии |
| I20.9 | Стенокардия неуточненная |
В клинической практике удобнее пользоваться классификацией ВОЗ, поскольку в ней учтены разные формы заболевания. Для статистических нужд в здравоохранении используют МКБ-10.
2.5. Формы хронической ИБС
2.5.1. Стенокардия напряжения;
Симптомы
Признаки типичной (несомненной) стенокардии напряжения (все 3 признака):
- боль в области грудины, возможно с иррадиацией в левую руку, спину или нижнюю челюсть, длительностью 2—5 мин. Эквивалентами боли бывают одышка, ощущение «тяжести», «жжения».
- Вышеописанная боль возникает во время сильного эмоционального стресса или физической нагрузки;
- Вышеописанная боль быстро исчезает после прекращения физической нагрузки либо после приема нитроглицерина.
Встречаются атипичные варианты иррадиации (в эпигастральную область, в лопатку, в правую половину грудной клетки). Главный признак стенокардии напряжения — четкая зависимость возникновения симптомов от физической нагрузки.
Эквивалентом стенокардии могут быть одышка (вплоть до удушья), ощущение «жара» в области грудины, приступы аритмии во время физической нагрузки.
Эквивалентом физической нагрузки может быть кризовое повышение артериального давления с увеличением нагрузки на миокард, а также обильный прием пищи.
Признаки атипичной (возможной) стенокардии
Диагноз атипичной стенокардии ставится, если у пациента присутствуют любые 2 из 3 вышеперечисленных признаков типичной стенокардии.
Неангинозные (нестенокардитические) болевые ощущения в грудной клетке
- Боли локализуются справа и слева от грудины;
- Боли носят локальный, «точечный» характер;
- После возникновения боли продолжаются более 30 минут (до нескольких часов или суток), могут быть постоянными или «внезапно прокалывающими»;
- Боли не связаны с ходьбой или иной физической нагрузкой, однако возникают при наклонах и поворотах корпуса, в положении лежа, при длительном нахождении тела в неудобном положении, при глубоком дыхании на высоте вдоха;
- Боли не изменяются после приема нитроглицерина;
- Боли усиливаются при пальпации грудины и/или грудной клетки по ходу межреберных промежутков.
2.5.1.1. Функциональные классы стенокардии
В ходе расспроса, в зависимости от переносимой физической нагрузки различают 4 функциональных класса стенокардии (по классификации Канадского кардиологического общества):
Таблица 2. «Функциональные классы стенокардии»
| ФК I | ФК II | ФК III | ФК IV | |
| «Латентная» стенокардия. Приступы возникают лишь при экстремальном напряжении | Приступы стенокардии возникают при обычной нагрузке: быстрой ходьбе, подъеме в гору, по лестнице (более 1—2 пролетов), после обильной еды, сильных стрессов | Приступы стенкардии резко ограничивают физическую активность — возникают при незначительной нагрузке: ходьбе в среднем темпе 60 мин в сутки служит веским основанием для направления пациента на КАГ и последующую реваскуляризацию миокарда, — поскольку говорит о тяжелом поражении коронарных артерий.
2.6.4. Ультразвуковое исследование сонных артерий Исследование проводят пациентам с диагнозом ИБС и умеренным риском тяжелых осложнений для оценки выраженности и распространенности атеросклероза. Выявление множественных гемодинамически значимых стенозов в сонных артериях заставляет переквалифицировать риск осложнений на высокий, — даже при умеренной клинической симптоматике. Кроме того, УЗИ сонных артерий проводят всем пациентам с ИБС, которым планируется хирургическая реваскуляризация миокарда. 2.6.5. Рентгенологическое исследование при хронической ИБС Рентгенологическое исследование грудной клетки проводят всем больным с ИБС. Однако наиболее ценно это исследование у лиц с постинфарктным кардиосклерозом, сердечными пороками, перикардитом и другими причинами сопутствующей сердечной недостаточности, а также при подозрении на аневризму восходящей части дуги аорты. У таких больных на рентгенограммах можно оценить увеличение отделов сердца и дуги аорты, наличие и выраженность нарушений внутрилегочной гемодинамики (венозный застой, легочная артериальная гипертензия). 2.6.6. Эхокардиографическое исследование Исследование проводят всем больных с подозреваемым и доказанным диагнозом хронической ИБС. Основная цель эхокардиографии (ЭхоКГ) в покое — дифференциальная диагностика стенокардии с некоронарогенной болью в груди при пороках аортального клапана, перикардитах, аневризмами восходящей аорты, гипертрофической кардиомиопатии, пролапсе митрального клапана и другими заболеваниями. Кроме того, ЭхоКГ — основной способ выявления и стратификации гипертрофии миокарда и левожелудочковой дисфункции. 2.6.7. Лабораторные исследования Лишь немногие лабораторные исследования обладают самостоятельной прогностической ценностью при хронической ИБС. Самым важным параметром является липидный спектр. Остальные лабораторные исследования крови и мочи позволяют выявить ранее скрытые сопутствующие заболевания и синдромы (СД, сердечная недостаточность, анемия, эритремия и другие болезни крови), которые ухудшают прогноз ИБС и требуют учета при возможном направлении больного на оперативное лечение. Липидный спектр крови Дислипопротеидемия, нарушение соотношения основных классов липидов в плазме, — ведущий фактор риска атеросклероза. При очень высоком содержании холестерина ИБС развивается даже у молодых людей. Гипертриглицеридемия — также значимый предиктор осложнений атеросклероза. Ибс впервые возникшая стенокардия напряжения код по мкб 10
Промежуточный коронарный синдром
Коронарный синдром медленного потока Ишемические боли в груди В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти. МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97г. №170 Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в
Промежуточный коронарный синдром
Коронарный синдром медленного потока Ишемические боли в груди Алфавитные указатели МКБ-10 Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98). Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции. В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти. МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170 Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году. Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра БДУ — без других указаний. НКДР — не классифицированный(ая)(ое) в других рубриках. † — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни. * — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела. Включено: с упоминанием о гипертензии (I10-I15) I20.0 Нестабильная стенокардия I20.1 Стенокардия с документально подтвержденным спазмом I20.8 Другие формы стенокардии I20.9 Стенокардия неуточненная Включено: инфаркт миокарда, уточненный как острый или установленной продолжительностью 4 недели (28 дней) или менее после возникновения острого начала — перенесенный в прошлом (I25.2) — уточненный как хронический или продолжительностью более 4 нед (более 28 дней) от начала (I25.8) некоторые текущие осложнения после острого инфаркта миокарда (I23.-) постинфарктный миокардиальный синдром (I24.1) I21.0 Острый трансмуральный инфаркт передней стенки миокарда I21.1 Острый трансмуральный инфаркт нижней стенки миокарда I21.2 Острый трансмуральный инфаркт миокарда других уточненных I21.3 Острый трансмуральный инфаркт миокарда неуточненной локализации I21.4 Острый субэндокардиальный инфаркт миокарда I21.9 Острый инфаркт миокарда неуточненный Включено: рецидивирующий инфаркт миокарда Исключено: инфаркт миокарда, уточненный как хронический или с установленной продолжительностью более 4 недель (более 28 дней) от начала (I25.8) I22.0 Повторный инфаркт передней стенки миокарда I22.1 Повторный инфаркт нижней стенки миокарда I22.8 Повторный инфаркт миокарда другой уточненной локализации I22.9 Повторный инфаркт миокарда неуточненной локализации Исключено: перечисленные состояния: — не уточненные как текущие осложнения острого инфаркта миокарда (I31.-, I51.-) — сопровождающие острый инфаркт миокарда (I21-I22) I23.0 Гемоперикард как ближайшее осложнение острого инфаркта миокарда I23.1 Дефект межпредсердной перегородки как текущее осложнение острого инфаркта миокарда I23.2 Дефект межжелудочковой перегородки как текущее осложнение острого инфаркта миокарда I23.3 Разрыв сердечной стенки без гемоперикарда как текущее осложнение острого инфаркта миокарда Исключено: с гемоперикардом (I23.0) I23.4 Разрыв сухожильной хорды как текущее осложнение острого инфаркта миокарда I23.5 Разрыв сосочковой мышцы как текущее осложнение острого инфаркта миокарда I23.6 Тромбоз предсердия, ушка предсердия и желудочка сердца как текущее осложнение острого инфаркта миокарда I23.8 Другие текущие осложнения острого инфаркта миокарда преходящая ишемия миокарда новорожденного (P29.4) I24.0 Коронарный тромбоз, не приводящий к инфаркту миокарда Исключено: коронарный тромбоз хронический или установлен- ной продолжительностью более 4 недель (более 28 дней) от I24.1 Синдром Дресслера I24.8 Другие формы острой ишемической болезни сердца I24.9 Острая ишемическая болезнь сердца неуточненная Исключено: ишемическая болезнь сердца (хроническая) БДУ Исключено: сердечно-сосудистая болезнь БДУ (I51.6) I25.0 Атеросклеротическая сердечно-сосудистая болезнь, так описанная I25.1 Атеросклеротическая болезнь сердца I25.2 Перенесенный в прошлом инфаркт миокарда I25.3 Аневризма сердца I25.4 Аневризма коронарной артерии Исключено: врожденная коронарная (артерии) аневризма I25.5 Ишемическая кардиомиопатия I25.6 Бессимптомная ишемия миокарда I25.8 Другие формы хронической ишемической болезни сердца I25.9 Хроническая ишемическая болезнь сердца неуточненная Incl.: with mention of hypertension (I10-I15) Use additional code, if desired, to identify presence of hypertension.
Intermediate coronary syndrome Preinfarction syndrome Anginal syndrome Ischaemic chest pain
postmyocardial infarction syndrome (I24.1)
Excl.: specified as chronic or with a stated duration of more than 4 weeks (more than 28 days) from onset (I25.8)
Excl.: specified as chronic or with a stated duration of more than 4 weeks (more than 28 days) from onset (I25.8) болезнь, вызванная вирусом иммунодефицита человека ВИЧ (B20 — B24) Исключено: This chapter contains the following blocks: ИБС стабильная стенокардия напряжения: симптомы, причины, как лечить
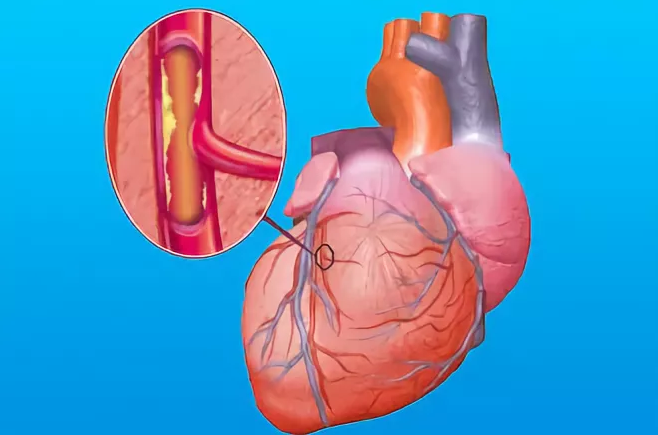
Ишемическая болезнь сердца (ИБС) – это поражение миокарда (мышечного среднего слоя сердца), вызванное снижением или полным прекращением поступления артериальной крови в сердце. Она обусловлена поражением коронарных артерий – сужением или полной закупоркой из-за отложений холестерина на внутренних стенках сосудов. Уже много лет ИБС лидирует среди причин смерти в развитых странах. Особенно часто диагностируемая форма ИБС – стенокардия напряжения (код по МКБ 10 I20.8), главным образом стабильная стенокардия. Описание и классификация
Для определения тяжести стенокардии напряжения используют классификацию Канадской ассоциации кардиологов. Выделяют 4 функциональных класса (ФК):
Стенокардия – это состояние, при котором у человека возникает приступообразная боль в груди. Ее вызывают физические нагрузки, стресс и даже холод или переедание. Различают впервые возникшую (длящуюся менее месяца до обнаружения), стабильную и прогрессирующую (с учащением приступов) стенокардию напряжения. В дальнейшем может развиться стенокардия покоя, когда приступы случаются даже в отсутствие каких-либо нагрузок. Приступ стабильной стенокардии вызывается нагрузкой одного и того же уровня и проходит через 1-5 минут после прекращения нагрузки. Если такие приступы повторяются в течение 3-х месяцев с момента первого проявления, то стенокардия определяется как стабильная. СимптомыГлавный признак стенокардии – боль в груди. Боль бывает давящей, жгучей, сжимающей. В легких случаях ощущается дискомфорт в груди. Обычно боль локализуется вверху и в середине грудины, реже – в проекции сердца или в области эпигастрия (область, соответствующая проекции желудка). Боль отдает (иррадиирует) обычно в левые руку, плечо, ключицу, лопатку, в левую часть нижней челюсти. Изредка боль отдает в правую часть тела. Иногда случается иррадиирующая боль без боли в грудной клетке. Нередко отмечаются повышенная потливость, трудности с дыханием, тошнота, рвота. Читайте также Обычно приступ случается при физическом напряжении или стрессе. Кроме нагрузки, его могут спровоцировать повышение АД, приступ тахикардии, пребывание на холоде и ветру, слишком обильный прием пищи. Обычно приступ имеет начало и конец, боль нарастает постепенно, проходит быстро, не оставляя неприятных ощущений. Типичная длительность приступа 1-15 минут. Как правило, стабильная стенокардия быстро проходит от приема «Нитроглицерина» под язык. Причины
Когда диаметр магистральной коронарной артерии из-за отложений холестерина (склеротических бляшек) сужается на 70%, проходящая сквозь артерию кровь еще может обеспечивать миокард кислородом, но в состоянии покоя. Однако повышенные потребности миокарда, вызванные нагрузками, такая артерия обеспечить не способна. С ростом нагрузки увеличивается частота сердечных сокращений (ЧСС), повышается артериальное давление (АД), усиливаются сокращения миокарда. Поэтому миокарду нужно больше кислорода, доставляемого с артериальной кровью. Изредка стенокардия проявляется и без видимого сужения в коронарных артериях, но в таких случаях практически всегда наблюдается ангиоспазм (периодический спазм мелких артерий) или нарушение функции эндотелия (клеток внутренней поверхности) коронарных сосудов. Иногда стенокардию вызывают клапанные пороки сердца, воспалительные или аллергические болезни сосудов, механическом сдавливании сосудов из-за развития рубцов, при анемии и так далее. Вызвать приступ стенокардии способно также влияние пищевода, желчных путей, позвоночника, если имеются заболевания этих органов. Диагностика
Стенокардия диагностируется в несколько этапов. На самом первом производится детальный опрос пациента и сбор анамнеза. Все прочие методы исследования служат для подтверждения или исключения диагноза и уточнение тяжести болезни. Пациента расспрашивают о симптомах, и на основании полученных сведений ставят диагноз. Типичная стенокардия удовлетворяет 3-м из следующих критериев: это, во-первых, загрудинный дискомфорт, во-вторых, он провоцируется физическим напряжением или стрессом, в-третьих, он проходит после отдыха или приема «Нитроглицерина». Атипичная стенокардия удовлетворяет 2-м из этих критериев, а если есть только один или ни одного из критериев, то диагностируют не кардиальную боль. Обращают внимание на факторы риска ИБС:
Затем проводят физикальное обследование, во время которого обращают внимание на признаки нарушения обмена жиров, отложения липидов на кожных покровах и в некоторых других тканях, стенозирующих поражений главных артерий. Оценивают соотношение веса и роста больного, окружность его талии, определяют частоту сердечных сокращений, пульс, артериальное давление на обеих руках. Читайте также После этого проводят лабораторные исследования, которые помогают установить причину ишемии миокарда:
Затем применяют инструментальные методы:
В отдельных случаях проводят коронарографию – метод исследования, при котором в левую и правую коронарные артерии больного вводят водорастворимое рентгеноконтрастное вещество. Лечение
Лечение проводится с целью улучшения прогноза заболевания, а также для уменьшения или устранения симптомов. Этих целей достигают сменой образа жизни пациента, с приемом медикаментов и хирургическим путем. Прежде всего, больному следует бросить курить. Также ему необходимо изменить пищевые привычки: уменьшить размер порций и калорийность еды, увеличить потребление фруктов, цельнозерновых круп и хлеба, рыбы, нежирного мяса и обезжиренных молочных продуктов, а также заменить насыщенные жиры и транс-жиры моно- и полиненасыщенными, снизив количество жиров так, чтобы на них приходилось до 29% калорийности. Больному назначают легкие нагрузки по 30-60 минут в день, например, ходьбу, плавание, велосипед, лыжи. Читайте также Из лекарств для лечения стенокардии чаще всего назначают нитраты – «Нитроглицерин», «Изосорбида динитрат» и «Изосорбида мононитрат». Всем больным назначают пожизненно ацетилсалициловую кислоту «Аспирин», при противопоказаниях – «Клопидогрел». Для снятия приступов назначают бета-блокаторы – «Метопролол», «Бепопролол», «Атенолол». Могут быть выписаны блокаторы кальциевых каналов – «Верапамил» и «Дилтиазем».
Хирургические методы лечения включают в себя аортокоронарное шунтирование (АКШ), баллонную ангиопластику и стентирование. При выполнении АКШ накладывается обходной шунт (сосудистый протез), по которому кровь идет в обход закупоренной артерии. Ангиопластика и стентирование менее травматичны. Их смысл заключается в расширении закупоренного участка коронарной артерии специальным баллоном или имплантацией специальной механической конструкции – стента. Применяют также трансмиокардиальную лазерную реваскуляризацию миокарда: в пораженной области сердца с помощью лазера делают тонкие каналы, способствующие росту новых сосудов для доставки крови в миокард. Своевременная диагностика и правильно подобранное и проведенное лечение ИБС возвращают активность и снижают риск развития инфаркта миокарда, увеличивая тем самым продолжительность жизни. Здоровье фениксаВключено: с упоминанием о гипертензии (I10-I15) I20 Стенокардия [грудная жаба]I20.0 Нестабильная стенокардия I20.1 Стенокардия с документально подтвержденным спазмом I20.8 Другие формы стенокардии I20.9 Стенокардия неуточненная I21 Острый инфаркт миокардаВключено: инфаркт миокарда, уточненный как острый или установленной продолжительностью 4 недели (28 дней) или менее после возникновения острого начала — перенесенный в прошлом (I25.2) — уточненный как хронический или продолжительностью более 4 нед (более 28 дней) от начала (I25.8) некоторые текущие осложнения после острого инфаркта миокарда (I23.-) постинфарктный миокардиальный синдром (I24.1) I21.0 Острый трансмуральный инфаркт передней стенки миокарда I21.1 Острый трансмуральный инфаркт нижней стенки миокарда I21.2 Острый трансмуральный инфаркт миокарда других уточненных I21.3 Острый трансмуральный инфаркт миокарда неуточненной локализации I21.4 Острый субэндокардиальный инфаркт миокарда I21.9 Острый инфаркт миокарда неуточненный I22 Повторный инфаркт миокардаВключено: рецидивирующий инфаркт миокарда Исключено: инфаркт миокарда, уточненный как хронический или с установленной продолжительностью более 4 недель (более 28 дней) от начала (I25.8) I22.0 Повторный инфаркт передней стенки миокарда I22.1 Повторный инфаркт нижней стенки миокарда I22.8 Повторный инфаркт миокарда другой уточненной локализации I22.9 Повторный инфаркт миокарда неуточненной локализации I23 Некоторые текущие осложнения острого инфаркта миокардаИсключено: перечисленные состояния: — не уточненные как текущие осложнения острого инфаркта миокарда (I31.-, I51.-) — сопровождающие острый инфаркт миокарда (I21-I22) I23.0 Гемоперикард как ближайшее осложнение острого инфаркта миокарда I23.1 Дефект межпредсердной перегородки как текущее осложнение острого инфаркта миокарда I23.2 Дефект межжелудочковой перегородки как текущее осложнение острого инфаркта миокарда I23.3 Разрыв сердечной стенки без гемоперикарда как текущее осложнение острого инфаркта миокарда Исключено: с гемоперикардом (I23.0) I23.4 Разрыв сухожильной хорды как текущее осложнение острого инфаркта миокарда I23.5 Разрыв сосочковой мышцы как текущее осложнение острого инфаркта миокарда I23.6 Тромбоз предсердия, ушка предсердия и желудочка сердца как текущее осложнение острого инфаркта миокарда I23.8 Другие текущие осложнения острого инфаркта миокарда I24 Другие формы острой ишемической болезни сердцапреходящая ишемия миокарда новорожденного (P29.4) I24.0 Коронарный тромбоз, не приводящий к инфаркту миокарда Исключено: коронарный тромбоз хронический или установлен- ной продолжительностью более 4 недель (более 28 дней) от I24.1 Синдром Дресслера I24.8 Другие формы острой ишемической болезни сердца I24.9 Острая ишемическая болезнь сердца неуточненная Исключено: ишемическая болезнь сердца (хроническая) БДУ I25 Хроническая ишемическая болезнь сердцаИсключено: сердечно-сосудистая болезнь БДУ (I51.6) I25.0 Атеросклеротическая сердечно-сосудистая болезнь, так описанная I25.1 Атеросклеротическая болезнь сердца I25.2 Перенесенный в прошлом инфаркт миокарда I25.3 Аневризма сердца I25.4 Аневризма коронарной артерии Исключено: врожденная коронарная (артерии) аневризма I25.5 Ишемическая кардиомиопатия I25.6 Бессимптомная ишемия миокарда I25.8 Другие формы хронической ишемической болезни сердца I25.9 Хроническая ишемическая болезнь сердца неуточненная Ischaemic heart diseases
|