Артериальная гипертензия: код по МКБ-10
Артериальная гипертензия (международный код по МКБ-10 — I10) – одно из самых распространенных заболеваний у людей среднего и старческого возраста, которое характеризуется повышением артериального давления.
Специфических лечебных мероприятий, направленных на полное устранение патологии, не существует. Но можно предпринять меры по удержанию показателей в норме.
Что это такое?
Заболевание относится к сердечно-сосудистым патологиям. При его развитии повышается артериальное давление крови, которое разделяют на 2 типа:
- Первый тип – систолическое давление (верхний показатель). По его уровню определяется кровяное давление при сжатии сердечной мышцы и выталкивании крови из артерии. Верхнее число определяется силой и уровнем сокращения сосудов, его частоты.
- Второй тип – диастолическое давление (нижний показатель). По его уровню определяют показатель давления при расслаблении сердечной мышцы.
Незначительное изменение показателей артериального давления – это норма. На его уровень влияет возраст человека, пол, общее состояние здоровья и наличие сопутствующих заболеваний. Снижение показателей давления происходит во время сна, а повышение – при физической нагрузке и эмоциональном потрясении.
Интересно знать! По данным статистики примерно 30% взрослых людей среднего возраста страдают таким заболеванием. К 65-70 годам процент увеличивается до 60.
Не стоит упускать возможность терапии гипертонии, ведь со временем она вовлекает в поражение иные жизненно важные органы.
Классификация
Болезнь может иметь первичный и вторичный характер. Первичная патология – это, непосредственно, гипертония. Вторичная ее форма возникает на фоне другого заболевания.

В зависимости от первичной патологии, классификация вторичной гипертензии такова:
- Гемодинамическая гипертензия — если это сердечно-сосудистое заболевание.
- Нейрогенная гипертензия — энцефалит, травмирование черепа или мозга, опухолевидное новообразование в головном мозге.
- Нефрогенная гипертензия — пиелонефрит, нефрит, опухолевидное новообразование в почке, паранефрит, гематома, камни в органе.
- Эндокринная гипертензия — опухолевидное новообразование в надпочечнике и гипофизе, дискриния, токсический зоб.
- Лекарственная гипертензия — терапия глюкокортикоидами, противозачаточными препаратами.
- Ренопривная гипертензия — удаление обеих почек.
Эссенциальный (первичный) тип заболевания и вторичная его форма классифицируются по степени протекания патологии. Каждая из таковых характеризуется своими показателями давления:
- Первая степень: 140/90 — 160/100. Специфическая терапия в таких случаях не назначается. Для нормализации уровня давления достаточно соблюдения правильного питания и образа жизни.
- Вторая степень: 160/100 — 180/110. Если давление останавливается на такой отметке, это прямая причина обращения к врачу. При диагностировании заболевания на данном этапе назначают комплексное лечение.
- Третья степень: 180/110. Тяжелая стадия болезни, которая нуждается в скорейшем принятии лечебных мер.
Для систолического давления нормальные границы варьируются в пределах 120-129 мм, а диастолическое давление должно быть в пределах – 80-84 мм.
Симптомы
Гипертоническая болезнь может характеризоваться практически бессимптомным течением. Легкую головную боль человек списывает на банальную усталость или восприимчивость организма к изменению погодных условий.
Часто больные обращаются к врачу уже на том этапе, когда возникают явно выраженные симптомы, а патологическое состояние уже успело вовлечь в поражение другие органы или системы. Именно поэтому важно знать первые клинические проявления гипертонии, чтобы успеть своевременно начать лечебные мероприятия.
К начальным симптомам гипертонической болезни относят:
- головную боль;
- изменение показателей давления в большую сторону;
- чувство пульсации в висках и верхней части головы;
- головокружение;
- усиление потоотделения;
- наличие «мурашек» перед глазами;
- тревожный синдром;
- лихорадку;
- тошнотно-рвотный синдром;
- учащение или снижение ритма сердечных сокращений.
Если патологический процесс развивается на поздних стадиях, наблюдается увеличение интенсивности проявления вышеперечисленных симптомов и наличие таковых на постоянной основе. Также происходит ухудшение
памяти, интеллекта, координации движений, походки.
Гипертония в детском возрасте и у подростков сопровождается теми же симптомами, что и у взрослых людей. Это головокружение, тошнота, головная боль, повышение раздражительности.
Причины
На развитие первичного заболевания могут влиять следующие факторы:
- Систематические стрессовые ситуации и нервные перенапряжения. Эта причина – одна из основных, которая способствует развитию не только гипертонической болезни, но и заболеваний других органов. Особенно опасны эмоциональные потрясения, если они сочетаются с распитием алкоголя и курением.
- Чрезмерные или ограниченные физические нагрузки. При имеющейся гипертонии физическая активность должна быть умеренной.
- Проживание в условиях постоянного изменения климата. Даже совершенно здоровые люди могут начать страдать гипертонией, развивающейся на фоне смены погодных условий.
- Ведение нездорового образа жизни,злоупотребление алкоголем и курением. Алкоголь и никотин негативно сказываются на организме, в первую очередь на сердечно-сосудистой системе.
- Злоупотребление солью и продуктами, ее содержащими.
На развитие заболевания влияет возраст человека (большая часть людей, страдающих гипертонией, в возрасте старше 60 лет), пол (у женщин патология развивается чаще), особенности питания, наличие лишнего веса, наследственность, сопутствующие болезни.

Вторичная патология может возникать на фоне почечных, сердечных, эндокринных заболеваний, патологий ЦНС.
У детей гипертоническая болезнь развивается при:
- наследственной предрасположенности;
- лишнем весе;
- самостоятельном приеме лекарств, среди побочных симптомов которых – нарушение сердечно-сосудистой системы;
- сопутствующих хронических патологиях (кариесе, гайморите);
- малоактивном образе жизни;
- неправильном питании;
- систематических стрессовых ситуациях.
При первых настораживающих симптомах необходимо обратиться к специалисту. Врач на основании проведенных диагностических мероприятий поставит точный диагноз и назначит соответствующее лечение.
Диагностика
Диагностические мероприятия проводятся для определения показателей артериального давления, степени развития гипертонии, уровня поражения других органов или систем.
Для измерения давления используют специальный аппарат. Человек во время диагностики должен находиться в спокойном состоянии. Перед исследованием запрещено пить алкоголь, курить, употреблять кофе и другие продукты, оказывающие влияние на конечный результат.
Назначают также лабораторную диагностику – анализ крови, анализ мочи, биохимию крови. Иногда исследуют мочу по методу Нечипоренко и Зимницкому.
Электрокардиографию проводят для определения состояния сердца, так как его патологии (гипертрофия левого желудочка), могут быть симптомами гипертонической болезни.
Другие инструментальные исследования (ультразвук, компьютерная томография) назначают для выявления патологий других органов (почки, головной мозг), которые вовлеклись в поражение при гипертонии или стали причиной ее развития.
Лечение
Терапия гипертонической болезни в первую очередь заключается в изменении образа жизни. Больному необходимо бросить вредные привычки: курение, наркотики и алкоголь. Рекомендуется урегулировать физические нагрузки, режим труда и отдыха.
Врач назначает медикаментозную терапию и специальную диету. Только комплексное лечение поможет устранить неприятные симптомы заболевания и свести к минимуму риск развития осложнений.

Медикаментозное
Нормализовать АД помогут следующие препараты, используемые в комплексной терапии:
- Бета-адреноблокаторы. Вещества, входящие в состав, способствуют понижению отрицательного влияния избыточного объема гормонов на сердце. Это вызывает замедление ритма и нормализацию артериального давления. В данную группу входят средства «Кординорм», «Целипролол», «Бисогамма».
- Альфа-адреноблокаторы. Способствуют понижению показателей давления и улучшению мочеиспускания. К ним относят препараты «Камирен», «Празозин», «Кардура».
- Ингибиторы. Оказывают прямое воздействие на сосуды и вызывают их расширение. Запрещена терапия лекарствами при имеющихся почечных патологиях. Это могут быть средства «Стопресс», «Эназид», «Рениприл».
- Антагонисты кальция. Способствуют расширению сосудов. К ним относят средства «Нормодипин», «Фитоптин», «Корвадил».
- Диуретики. Выводят из организма излишнюю жидкость. Лекарства, входящие в данную группу: «Фуросемид», «Арифон», «Лазикс» и др. Предотвратить гипертонический криз, а также инсульт, можно с помощью препаратов первой помощи, к которым относят «Цинт», «Допегит», «Клофелин», «Коринфар», «Капотен» и прочие.
Народная медицина
Народные средства используют в комплексе с основным лечением. Они обладают достаточной интенсивностью и вызывают меньшее количество побочных эффектов (только при индивидуальной непереносимости компонентов).
Нормализовать давление можно с помощью приема следующих отваров и настоев:
- Отвар из овса, девясила, меда
50 г овса промыть, залить 5 л воды, протомить на огне в течение 30 минут, после добавить 100 г девясила, проварить еще 30 минут, далее добавить 4 ст. л. меда. После остывания средство принимать внутрь по 75 мл трижды в день. - Травяной сбор: ромашка, зверобой, бессмертник, березовые почки
Ингредиенты высушить, смешать в равных долях, 1 ст. л. сырья залить кипятком в объеме 200 мл, настоять в течение часа (принимать внутрь по 75 мл трижды в день). - Минеральная вода и мед
В 200 мл воды растворить 1 ст. л. меда (принимать внутрь за раз). - Семена укропа
1 ст. л. семени залить 250 мл кипятка, настоять в течение часа (принимать внутрь по 75 мл трижды в день). - Листья подорожника
4 ст. л. измельченных вымытых листьев залить полулитром водки, оставить настаиваться на протяжении 2 недель (после настаивания принимать внутрь по 30 капель трижды в день). - Семена подсолнечника
Сырые семена в объеме 1 ст. л. залить 150 мл воды, протомить на огне в течение 30 минут (отвар принимать внутрь по 1 ст. л. трижды в день). Если давление повысилось при смене погодных условий, можно наложить на затылок или на ступни обычные горчичники, продержать 15 минут.
Диета
При гипертонии исключают из рациона:
- мясную продукцию жирного сорта;
- мясной, рыбный, грибной крепкий бульон;
- кофе и чай черного сорта;
- сдобу;
- сало;
- выпечку с кремом, шоколадом, какао;
- алкоголь.
Полезным будет употребление:
- рыбной продукции нежирного сорта;
- овощей в свежем, тушеном, паровом виде;
- фруктов;
- нежирного мяса и нежирной молочной продукции;
- бобовых, круп, орехов, грибов;
- меда и варенья в умеренном объеме.

Осложнения
Если гипертония имеет риск 1, то есть развивается на начальном этапе, правильная терапия снижает возможность развития осложнений к минимуму.
Если наблюдается риск 2, 3 и 4 (при разных степенях), несвоевременное или неправильное лечение может вызвать достаточно опасные последствия, среди которых:
- Гипертонический криз. Развивается за счет резкого скачка давления и появления нервно-сосудистой реакции.
- Поражение мозга. Возникает на фоне ответной реакции на сосудистые спазмы, сопровождаясь отечностью органа.
- Кровоизлияние в мозг. Характеризуется такими симптомами, как сильная головная боль, паралич, нарушение речи.
К другим осложнениям заболевания относят инфаркт миокарда, сердечную недостаточность, нарушение функционирования почек, патологии ЦНС, диабет и другие.
Профилактика
Чтобы предотвратить развитие гипертонической болезни, необходимо придерживаться следующих правил:
- отказаться от курения и распития алкогольных напитков;
- ограничить потребление соли и продуктов, ее содержащих;
- нормализовать рацион питания, включить все необходимые для сердца и сосудов витамины;
- корректировать физические нагрузки;
- устранить лишний вес;
- нормализовать режим труда и отдыха;
- исключить стрессовые ситуации.
Вторичная профилактика заболевания заключается в своевременном выявлении и лечении провоцирующих гипертонию патологий (сердца и сосудов, щитовидной железы, ЦНС).
С гипертонией можно бороться. Современная медицина располагает множеством лекарственных методов, используя которые, можно забыть о заболевании на долгие годы.
I10 Эссенциальная (первичная) гипертензия
Гипертония (артериальная гипертензия) — постоянно повышенное артериальное давление, которое приводит к нарушению структуры и функций артерии и сердца. Заболеваемостъ увеличивается с возрастом. Чаще наблюдается у мужчин. Иногда имеется семейная предрасположенность, чаще — у афроамериканцев.
Факторы риска — стрессы, злоупотребление алкоголем, пересоленная пища и лишний вес. Примерно у 1 из 5 взрослых людей артериальное давление постоянно повышено. Высокое давление способствует растяжению стенок артерий и сердца, повреждая их. При отсутствии лечения повреждаются сосуды почек и глаз. Чем выше артериальное давление, тем больше вероятность развития таких тяжелых осложнений, как инфаркт миокарда, сердечная недостаточность и инсульт. Артериальное давление у здоровых людей изменяется в соответствии с активностью, оно возрастает во время физической нагрузки и снижается в спокойном состоянии. Нормальный уровень давления индивидуален для каждого человека и может повышаться по мере увеличения возраста и веса. Артериальное давление имеет два показателя, выраженных в миллиметрах ртутного столба ( мм рт.ст. ). У здорового человека в спокойном состоянии артериальное давление не должно превышать 120/80 мм рт.ст. Если у человека постоянно, даже в спокойном состоянии, давление не ниже 140/90 мм рт.ст. , ему ставят диагноз «гипертония».
В начале заболевания гипертония протекает бессимптомно, но если давление постоянно повышено, у больного начинаются головные боли, головокружение и двоение в глазах. В большинстве случаев беспокоят только симптомы, вызванные повышением давления. Со временем они усиливаются и к моменту, когда болезнь очевидна, уже формируются необратимые изменения органов и артериальных сосудов. Недаром гипертонию называют «тихим убийцей»: нередко люди погибают от инсульта или инфаркта, которые были для них полной неожиданностью.
В последнее время программы по популяризации здорового образа жизни и всеобщая диспансеризация позволили у многих людей диагностировать гипертонию на ранней стадии. Ранняя диагностика и успехи в лечении позволяют сильно снизить частоту инсультов и инфарктов у населения.
Примерно у 9 из 10 гипертоников не найдено очевидных причин болезни. Но известно, что немалый вклад вносят образ жизни и генетика. Гипертония чаще развивается в среднем возрасте и у пожилых людей из-за возрастных изменений артерий. Высокое артериальное давление чаще наблюдается у мужчин. Лишний вес и злоупотребление алкоголем повышают вероятность развития гипертонии, а стрессы только обостряют состояние. Потому так велика заболеваемость в развитых странах. Это состояние редко наблюдается в странах, где употребляют в пищу мало соли (это позволяет рассматривать ее как фактор риска).
Предрасположенность к гипертонии может быть наследственной: в Америке болезнь чаще встречается у афроамериканцев. В редких случаях причину гипертонии удается определить. Ее причиной могут быть болезни почек или гормональные нарушения — такие, как гиперальдостеронизм или синдром Кушинга. Некоторые лекарства — комбинированные оральные контрацептивы или кортикостероиды — могут вызывать гипертонию.
У беременных женщин повышение давления может вызывать преэклампсию и эклампсию — состояния, опасные для жизни. Повышенное давление обычно возвращается к норме после рождения ребенка.
Вероятность поражения почек, артерий и сердца возрастает в зависимости от тяжести, заболевания и его продолжительности. Поврежденные артерии менее устойчивы к атеросклерозу, на их стенках быстрее формируются холестериновые бляшки, сужая просвет и ограничивая поток крови.
Атеросклероз быстрее развивается у курильщиков и людей с повышенным уровнем холестерина. Атеросклероз коронарных артерий приводит к сильным болям в груди или инфарктам. При поражении других артерий возможны аневризма аорты или инсульт. Гипертония увеличивает нагрузку на сердце, и, как следствие, развивается хроническая сердечная недостаточность. Поражение артерий почек заканчивается хронической почечной недостаточностью. Гипертония разрушает также артерии сетчатки глаза.
Необходимо регулярно измерять кровяное давление каждые 2 года после 18 лет. Если значение артериального давления выше 140/90 мм рт.ст. , необходимо пройти повторное обследование через несколько недель (некоторые пациенты волнуются на приеме у врача, из-за этого давление повышается). Диагноз «гипертония» ставят в том случае, если повышенное давление зафиксируют три раза подряд. Если значения артериального давления постоянно меняется, необходимо приобрести прибор для регулярных измерений давления в домашних условиях. После постановки диагноза необходимо пройти исследования для выявления возможных поражений органов. Для сердца проводят эхо- и электрокардиографию. Необходимо также обследование кровеносных сосудов глаз, нужны дополнительные анализы — например, определение уровня холестерина в крови, повышение которого увеличивает риск развития инфаркта миокарда.
Молодым людям или тяжелым гипертоникам необходимо пройти полное обследование, чтобы выявить причину гипертонии (анализы мочи и крови и ультразвуковые исследования для выявления болезни почек или гормональных нарушений).
Гипертонию обычно не удается вылечить, но давление можно контролировать. При небольшом повышении давления лучший способ его снижения — изменение образа жизни. Следует снизить потребление соли и алкоголя и держать вес в норме. Необходимо бросить курить, если пациент курит. Если эти меры не привели к снижению давления, необходимо использовать лекарственную терапию — гипотензивные лекарства. Эти средства действуют по-разному, поэтому возможно назначение либо одного, либо нескольких препаратов. Необходимо время, чтобы правильно подобрать тип лекарства и его дозировку. При развитии побочных эффектов сразу следует информировать врача, чтобы он внес соответствующие изменения.
Некоторые врачи рекомендуют регулярно измерять давление самостоятельно, это позволяет оценить эффективность лечения. Если развившаяся гипертония — следствие другой болезни, например, гормонального нарушения, то его лечение приведет давление в норму.
Прогноз зависит от того, давно ли и насколько повышено артериальное давление пациента. В большинстве случаев изменение образа жизни и медикаментозный контроль давления позволяют значительно снизить риск дальнейших осложнений. Следить за давлением следует в течение всей жизни. Наиболее велик риск осложнений при застарелой и тяжелой гипертонии.
Полный медицинский справочник/Пер. с англ. Е. Махияновой и И. Древаль.- М.: АСТ , Астрель, 2006.- 1104 с
Артериальная гипертензия — код по МКБ 10
Гипертония – патология, при которой наблюдается устойчивое высокое давление на протяжении длительного времени. Артериальная гипертензия (гипертоническая болезнь) в МКБ 10 значится под кодами I10-I15/ I00-I99.
В аббревиатурах зашифрованы разновидности патологии, возникающие при нарушении кровотока. В МКБ 10 уникальным кодом обозначены типы заболевания, сопровождающиеся гипертоническим кризом и другими нарушениями у взрослых при критическом артериальном давлении (АД).
Понятие гипертонической болезни и причины ее развития

Термин «гипертония по МКБ 10» описывает ряд патологических состояний, развивающихся на фоне критических параметров АД. Болезнь классифицирована по причинам, вызывающим ее.
Медиками выделено много типов патологии. Вследствие этого артериальной гипертензии в МКБ 10 не присвоен единый шифр кодировки (разновидности болезни значатся под кодами I10-I15). Все типы занесены в один раздел − «Заболевания, вызванные высоким давлением».
Кратковременные скачки АД отмечают на фоне чрезмерного физического или эмоционально-психологического перенапряжения. После снятия нагрузки значения быстро нормализуются. Устойчивые завышенные показатели указывают на сбои в работе организма.
Негативные факторы излишне тонизируют артериальные стенки. Просвет сосудов сужается, циркуляция крови осложняется, давление возрастает. Такие изменения заканчиваются постепенным прогрессированием гипертонической болезни 1, 2 и 3 степени (все подтипы патологии зашифрованы в МКБ 10 под кодами I10-I15).
Активизация симпатоадреналовой системы – главный фактор возникновения гипертонии. В человеческом мозге находится вазомоторный центр, передающий по нервным стволам сигналы, контролирующие сужение и расширение сосудов.
В ответ на беспрестанное раздражение мозг посылает команды, усиливающие тонус сосудистых стенок. Подобная реакция вынуждает сужаться артерии и провоцирует рост АД. Дисфункция кровеносного русла вызывает развитие гипертонического криза, гипертензивных неосложненных состояний, тяжелых проявлений (каждый подтип занесен в МКБ 10 под определенным кодом).
Классификация гипертонической болезни
Специалисты ВОЗ разделили заболевание по видам с учетом:
- стадий;
- степеней;
- типов и подтипов;
- рисков, усугубляющих состояние.
Проводя диагностику, врачи принимают во внимание все типологии болезни. Руководствуясь принятыми по МКБ 10 кодами, медики контролируют динамику патологии, фиксируют смазанные и острые проявления (гипертонический кризы, ишемию, инфаркт, инсульт), корректируют схему лечения.
Стадии артериальной гипертензии
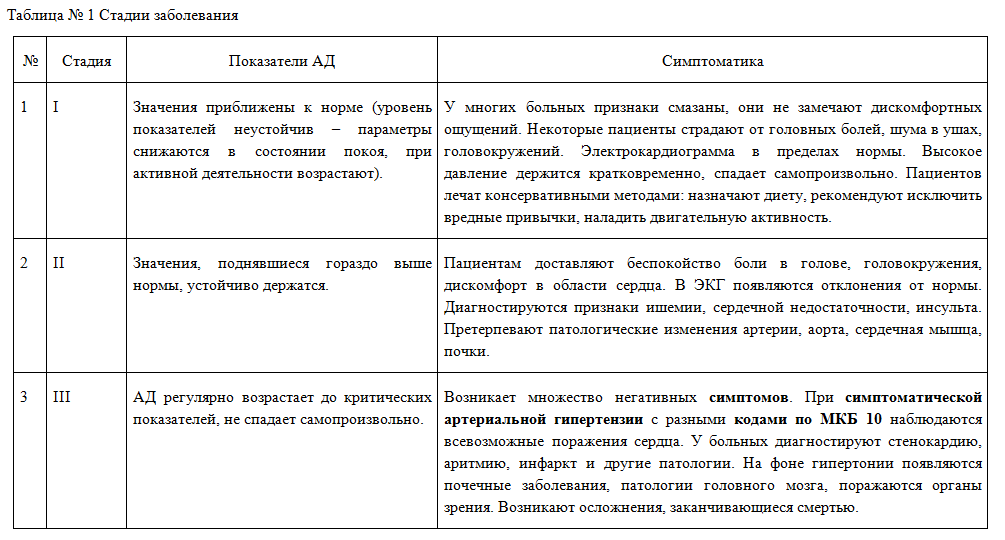
Артериальная гипертензия подтипов, выделенных по МКБ 10, преодолевает 3 стадии развития – от бессимптомного течения до обостренных признаков.
Степени гипертонической болезни
Специалисты ВОЗ определили 3 степени гипертензии.
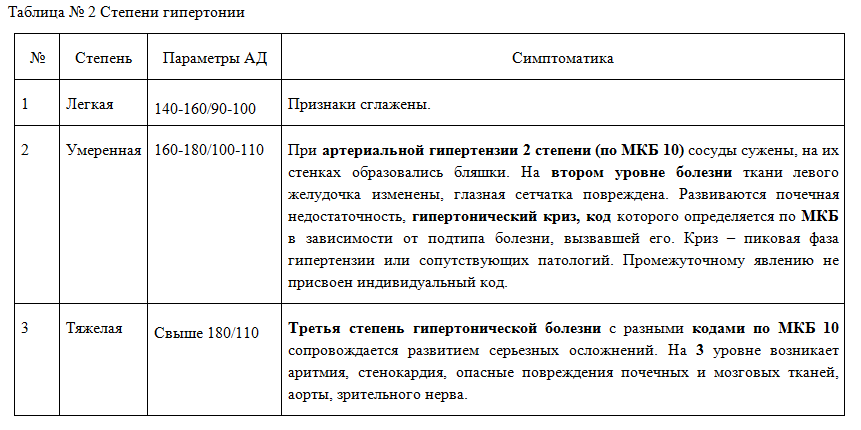
Артериальная гипертония код по МКБ 10
Гипертонии у взрослых с разными типами осложнений в систематизации по МКБ 10 присвоены уникальные коды.

Причины возникновения
При гипертонии возрастают сразу 2 параметра – верхнее и нижнее давление. Подъем параметров до пиковых значений обусловлен негативными факторами двух типов.
Состояние, классифицированное по МКБ 10 как гипертоническая болезнь, вызывают внешние факторы:
- нервно-психическое напряжение;
- недостаточная двигательная активность;
- нерациональное питание (пристрастие к соленому, копченому, жареному, сладкому, жирному, алкоголю);
- вредные привычки (курение, наркотики).
Гипертензия возникает и на фоне внутренних проблем:
- генетической предрасположенности;
- ожирения;
- атеросклероза;
- вязкой крови;
- почечных болезней;
- нарушенного метаболизма;
- эндокринных заболеваний;
- чрезмерного выброса адреналина при стрессах;
- высокой концентрации кальция.
Первичная форма

Эссенциальную гипертензию обнаруживают у 90% пациентов с высоким АД. Различают 3 подтипа первичной гипертонии
- гиперадренергическую (давление подскакивает из-за высокой концентрации адреналина);
- гипорениновую (заболевание развивается в старчестве при большом количестве гормона альдостерон);
- гипорениновую (провокатором патологии выступает ренин).
Если первичную гипертензию (код I10 по МКБ 10) пустить на самотек, возникнут гипертонический криз и другие серьезные осложнения.
Вторичная форма

Вторичную гипертензию вызывают сопутствующие патологии. По причинам возникновения заболевание поделено на 5 подвидов:
- эндокринную;
- почечную;
- неврогенную;
- гемодинамическую;
- лекарственную гипертонию.
Заболевание классифицируют по характеру развития, устойчивости АД, модификациям глазного дна. Различают 4 формы гипертонической болезни (шифр I15 в МКБ):
- транзиторную – АД возрастает однократно, не вызывая осложнений;
- лабильную – если болезнь не лечат, значения давления не падают, функционирование органов расстраивается;
- стабильную – АД высокое, сердечные мышцы утолщены, сосуды повреждены;
- злокачественную – патология стремительно прогрессирует, лекарственная терапия неэффективна, возникают серьезные осложнения (ангиопатия, инфаркт, инсульт).
Степень проявления
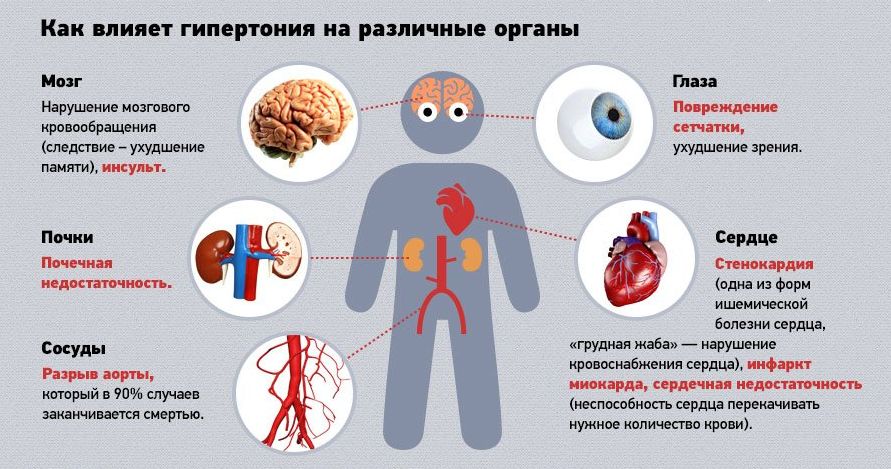
Медики классифицируют гипертоническую болезнь (код I10-I15 по МКБ) по риску степени прогресса. Подобная систематизация позволяет вовремя заметить ухудшение здоровья, внести коррективы в схему лечения. Благодаря такой тактике удается ослабить симптоматику патологии, притормозить ее прогрессирование, улучшить качество жизни.
Выделено несколько степеней риска ухудшения здоровья. Их четыре:
- Низкая. Появление опасных сердечно-сосудистых заболеваний отмечается у 15% людей. Если больные проходят профилактические осмотры, изменили образ жизни, употребляют препараты по рекомендации врача, их состояние быстро стабилизируется. Они перестают страдать от головных болей, головокружения и других признаков гипертонии.
- Средняя. Система кровообращения поражается у 20% больных. Врач назначает лечение по результатам проведенных исследований.
- Высокая. Вероятность возникновения осложнений и сопутствующих патологий превышает 25%. Пациентам составляют схему терапевтического лечения, учитывая данные лабораторных тестов.
- Очень высокая. Вероятность развития осложнений возрастает у больных с ассоциативными нарушениями в работе организма: инфарктом, стенокардией, диабетом. Сердечная мышца и сосуды поражаются у 30% заболевших.
Следствие болезни

Высокое АД разрушает внутренние органы, вызывает поражение головного и спинного мозга. Если не придавать этому значения, в организме развиваются необратимые деструктивные трансформации. Сосуды, расположенные в головном мозге и других органах-мишенях, сужаются, зарастают атеросклеротическими бляшками, разрываются, не выдержав нагрузки.
Запущенная гипертония проявляется осложнениями в виде:
- гипертрофии сердечных желудочков;
- разрушения сосудов в глазах, отслоения сетчатки, потери зрения;
- почечных патологий;
- дисфункций мочеполового аппарата;
- сахарного диабета;
- болезней поджелудочной железы;
- заболеваний головного мозга.
Возможность снизить риск возникновения осложнений есть у каждого заболевшего. Нужно просто посетить врача и выполнять все предписания.
Диагностика
Диагностируя артериальную гипертензию по кодам МКБ 10, врач дифференцирует подвиды заболевания, выявляет основную патологию. Для постановки правильного диагноза пациенту назначают исследование крови, ЭКГ, МРТ, рентгенографию, УЗИ сердца и почек, а также других органов, вовлеченных в деструктивный процесс.
Диагностика проводится следующим образом:
- Анализы крови и мочи. Для подтверждения диагноза «гипертония с разрушением почечной ткани» позволяют выявить именно такие анализы. Проводят также УЗИ и радиоизотопное сканирование парного органа, ангиографию сосудов, урографию почечных тканей.
- Тест на гормоны и УЗИ щитовидной железы. Такой тест помогает обнаружить гипертензию с эндокринными нарушениями.
- Аортография. Сужения на аорте видны на рентгенограмме грудины. Уточнить диагноз позволяет этот способ диагностики.
- ЭКГ, УЗИ, фонокардиография, допплеровское тестирование. Исследование сердечной мышцы подобными способами выполняют независимо от возраста пациентов.
- У всех больных исследуют глазное дно, сосуды мозга.
Лечение
Врачи практикуют 2 методики лечения:
- лекарственную терапию;
- немедикаментозные методы снижения АД.
На вероятность появления опасных осложнений (инфаркт или инсульт) влияет степень возрастания давления, вредные привычки, гиподинамия, ожирение. При первичной гипертензии важно внести коррективы в образ жизни, а именно:
- отказаться от курения, алкоголя;
- сбалансировать питание;
- наладить режим сна и бодрствования;
- давать организму адекватные физические нагрузки.
Надо понять, что новый образ жизни существенно улучшает прогноз при гипертензии и других заболеваниях сердца без употребления лекарственных препаратов. Первичная форма патологии протекает, как правило, медленно. Если не отказаться от вредных привычек, она примет более тяжелые степени.
Двигательная активность снижает концентрацию адреналина и норадреналина – веществ, способных сужать сосуды, усиливать сердцебиение, повышать АД. Оптимальные физические нагрузки тренируют сердечно-сосудистую систему и органы дыхания. Тренировки снижают вес, улучшают кровоток, восстанавливают транспортировку кислорода и питательных веществ в органы-мишени и сердце.
Немедикаментозное лечение рекомендуют пациентам с низкой вероятностью прогрессирования гипертензии. Отсутствие положительной динамики при нелекарственной терапии наводит врача на мысль, что пациент нуждается в лечении с применением соответствующих препаратов.
Лечение гипертонии в период течения беременности, родов и послеродовый период требует иных подходов. Терапию направляют на снижение вероятности развития осложнений у матери и ребенка, возникновения преждевременных родов.
Медикаментозное
Схема лечения артериальной гипертензии зависит от кода по МКБ 10, тяжести течения болезни, состояния больного. Врач назначает:
- для подавления низкой и средней степени гипертонии 1 препарат, снижающий АД;
- при высокой и очень высокой степени гипертензии 2 медикамента в минимальной дозе.
В сложных случаях придерживаются следующего алгоритма:
- если АД не падает до 140/90-120/80 при умеренной гипертонии, увеличивают дозу употребляемого средства или выписывают другое лекарство в малых дозах (при неудачной комбинации подбирают 2 медикамента из различных категорий, назначают минимальные дозы);
- когда АД не стабилизируется при высоких степенях, поднимают дозу употребляемых медикаментов или вводят в схему лечения 3 средство из другой категории;
- если давление снизилось до 140/90-120/80, а состояние усугубилось, необходима срочная приостановка приема назначенных лекарств в рекомендованной дозировке (пока организм не приспособится к новым показателям давления, препараты принимают в малых дозах).
Выбирает и комбинирует лекарства, определяет дозы только врач. Бесконтрольный прием препаратов (как и отсутствие лечения) приводит к опасным осложнениям.
Есть несколько категорий медикаментов для лечения гипертонии:
- ингибиторы ангиотензин-превращающего фермента;
- блокаторы рецепторов к ангиотензину-1;
- β-адреноблокаторы;
- антагонисты кальция;
- диуретики;
- ингибиторы ренина.
Народные методы

Высокое давление успешно снимают простыми народными методами. Хороший терапевтический эффект дают следующие средства:
- Льняное семя. Стабилизирует АД, нормализует липидный обмен, очищает сосуды от бляшек. Ежедневно съедают 3 столовые ложки семян, добавляя их в разные блюда.
- Красные шишки сосны. Настойку на спирту употребляют 3 раза в сутки натощак. Разовая доза – 5 мл.
- Чеснок. В 250 мл кипяченой воды добавляют кашицу из 2 зубчиков. Оставляют на 12 часов для настаивания, затем фильтруют. Выпивают утром и вечером по 100 мл вытяжки. Лечатся в течение 30 дней.
Диета

Людям с гипертонией необходимо строго соблюдать низкокалорийную диету (не более 2500 кКал в день). Им следует разбить суточный рацион на 5-6 приемов (съедать маленькими порциями − по 200-250 г). Ужинать следует за 2 часа до сна.
Пациентам разрешено питаться отварной, запеченной и приготовленной на пару едой с минимальным добавлением соли. Надо следить за балансом белков, углеводов, жиров, добавлять их в рацион в пропорции 1:4:1. Питаться желательно продуктами с высоким содержанием калия, магния, витаминов B, P, C.
Больным разрешено употреблять:
- черный и отрубной хлеб, сухари;
- постные супы;
- супы с мясом (3 раза в неделю);
- мало жирные мясо и рыбу;
- овощные блюда;
- кисломолочную продукцию;
- фруктово-ягодные запеканки;
- каши, морепродукты;
- свежеприготовленные соки.
Профилактика

Чтобы избежать развития любого вида гипертонии по МКБ 10 (международной кодировке болезней), надо правильно питаться с детства. Необходимо ограничить потребление жиров, сладостей, фаст-фудов, увеличить в рационе долю овощей и фруктов.
При переедании и пассивном образе жизни часто идет развитие осложнений. Избежать их помогают адекватные физические нагрузки, отказ от вредных привычек. Чтобы восстановить здоровье, надо советоваться с врачом, контролировать вес, принимать активное участие в спортивной жизни (заниматься фитнесом, плавать, гулять).
Выводы
Если подтвердилась артериальная гипертония по какому-либо коду МКБ 10, следует вместе с врачом составить эффективную схему терапии.
Устранение патологии напрямую связано с жизненными установками. Выработка правильных привычек, соблюдение врачебных рекомендаций – верный путь к выздоровлению.
Код гипертонии по МКБ-10: классификация стадий, степеней и рисков
Международная организация здравоохранения ведет специальную классификацию всех существующих заболеваний. Гипертония код по мкб 10 включает не только само заболевание, но и стадии, и степени. Заболевание опасно многочисленными осложнениями.
По ВОЗ средняя продолжительность жизни гипертоников сокращается на 10-15 лет.

Зачем нужна кодировка
Международная классификация болезней признана всеми странами мира. Список обновляется каждые 10 лет, и позволяет медикам из любой страны систематизировать данные о заболевании, вести наблюдения и выбрать способ лечения, разработанный даже в другой стране. Система включает в себя более 20 разделов, каждый из которых разделен на несколько частей. В них указываются патологии, симптоматика, характеристики. Чтобы было проще анализировать данные, реестр преобразовывает название болезни и состояние большого в шифр из чисел и букв.
Расшифровка кода
Что означает гипертония по мкб 10? Это объединение целой группы заболеваний, для которых характерным симптомом является повышенное артериальное давление. Под кодом мкб 10 прописана каждая из патологий гипертонии.
- Так код I11 относится к гипертонической болезни с преимущественным поражением сердца без застойной сердечной недостаточности.
- Код I12 определяет уже гипертоническую болезнь сердца, поражающую орган-мишень почки.
- Шифр I13 относится к форме заболевания, с одинаковым поражением сердца и почек.
- А реноваскулярная гипертония в списке международных кодов болезней имеет шифр I15.

Что приводит к гипертонии
Есть определенные факторы риска развития гипертонической болезни (ГБ). К ним относят:
- Наследственность,
- Беременность,
- Частные стрессы,
- Эмоциональное перенапряжение,
- Прием оральной контрацепции,
- Употребление биологически активных добавок,
- Курение,
- Частое употребление алкоголя,
- Атеросклероз,
- Диабет,
- Заболевания железы щитовидной, надпочечников и/или гипофиза,
- Ведение малоподвижного образа жизни,
- Резкую перемену погоды и геомагнитные бури,
- Недосыпание,
- Лишний вес.
Взрослые (старше 35 лет) подтверждены заболеванию в большей степени, чем дети и молодые люди.
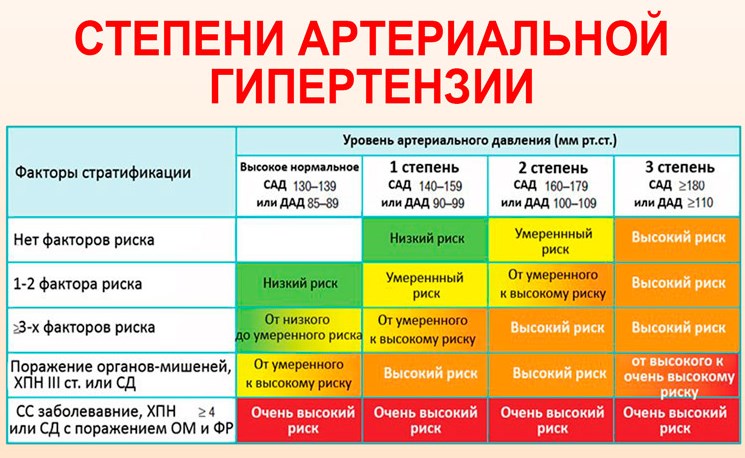
Исходя из степени проявления и комбинации факторов риск развития гипертонии делится на 4 группы:
- До 15% — низкий,
- До 20% — средний,
- До 30% — высокий,
- Свыше 30% — очень высокий.
Существует также специальная таблица критериев стратификации риска развития гб:
| Наличие сопутствующих факторов | АД в пределах нормы | Повышенное АД в пределах нормы | Гипертония первой степени | Гипертония второй степени | Гипертония третьей степени |
| Нет | Очень низкий | Незначительный | Низкий | Средний | Высокий |
| Один или два фактора | Низкий | Низкий | Средний | Средний | Опасно высокий |
| Три и более факторов, отягощенных сахарным диабетом и/или поражением органов | Средний | Высокий | Высокий | Высокий | Опасно высокий |
| Ассоциированные клинические состояния | Высокий | Опасно высокий | Опасно высокий | Опасно высокий | Опасно высокий |
Как классифицируется болезнь
Классификация гипертонической болезни включает в себя:
- Степени: от первой до четвертой,
- Стадии: от первой до третьей,
- Виды: Первичный, Вторичный, Доброкачественный, Злокачественный.
Степени ГБ
Гипертония первой степени
Для первой степени гипертонии характерно давление в пределах от 140 до 159 и от 90 до 99 мм.рт.ст.
Начальная стадия заболевания отличается не постоянными нарушениями в работе сердечной мышцы, а обострения не имеют серьезных последствий. Первая степень артериальной гипертонии может протекать незаметно для больного, и не выявляться на стандартных приёмах у врача. Кризы чередуются с полным исчезновением гипертонических симптомов. Для диагностики и постановки диагноза измеряют давление трижды в день, берут анализ мочи и крови. Регулярные проверки рекомендованы даже людям из 1 степени риска.

Раннее определение болезни позволит избежать многих серьезных последствий.
Артериальная гипертония 1 степени сопровождается следующими симптомами:
- Головной болью, которая усиливается во время физических нагрузок,
- Головокружениями,
- Слабыми тянущими болями в левой части грудной клетки,
- Звоном и шумом в ушах,
- Проблемами со сном,
- Мельканием перед глазами черных точек,
- Учащенным ритмом сердцебиения.
Симптому могут проявлять себя как отдельно, так и группой. Начальная стадия гипертонии имеет осложнения:
- Микроинфаркты головного мозга,
- Нефросклероз почек,
- Гипертрофия левого сердечного желудочка,
- Ишемический инсульт.
Риск возникновения осложнений — невысокий, и появляются они только в случае игнорирования симптомов и несвоевременного начала лечения. Если больной не предпринимает никаких действий и не придерживается рекомендаций врача, начальная степень заболевания может быстро перерасти в гипертонию высших степеней.
Лечение начальной степени часто обходится без лекарственных препаратов, и заключается в комплексной диете, здоровом и активном образе жизни, регулярных проверках у врача.
Гипертония второй степени
Для этой степени гипертонической болезни характерны следующие показатели давления:
- Верхнее: от 160 до 179 мм.рт.ст.,
- Нижнее: от 100 до 109 мм.рт.ст.
Повышение кровяного давления продолжительное, редко возвращается к нормальным показателям самостоятельно. Артериальная гипертония 2 степени риск 1 сопровождается:
- Тошнотой,
- Постоянной и сильной усталостью,
- Сосудистой недостаточностью,
- Артериальным сужением,
- Гиперемией,
- Повышением потливости,
- Микроальбуминурией,
- Отечностью лица,
- Проходящими и резкими ухудшениями зрения,
- Онемением конечностей,
- Нарушением липидного обмена,
- Гипертоническими кризами,
- Появлением симптомов поражения органов-мишеней,
- Патологиями глазного дна.
Гипертонический криз может носить нервно-вегетативный, отечный или судорожный характер.
Симптомы этой гипертонии 2 степени более тяжелые для пациента. Человек страдает от длительных и частых приступов повышенного давления.
Артериальная гипертоническая болезнь 2 степени (аг) имеет и ряд осложнений. К ним относятся:
- Атеросклероз,
- Аневризма аорты,
- Тромбоз головного мозга,
- Стенокардия.
- Во время заболевания поражаются органы-мишени: мозг, почки и сердце, глаза, кровеносные сосуды.
Особенность артериальной гипертонии 2 степени риск 2 — выраженные боли стенокардического характера. Эта форма АГ проявляется чаще у женщин, и приводит к нарушению работы сердечно-сосудистой системы. Заболевание еще сохраняет за человеком способность работать. Исключение составляют профессии с применением физической силы или эмоционально-сложные.

Отличается нарушениями в функциональности органов-мишеней гипертония 2 степени риск 3. Необратимые изменения касаются ренальной сферы, головного мозга и миокарды.
Заболевание часто приводит к нарушению умственной активности.
Гипертония третьей степени
Хроническая и тяжелая форма заболевания. Гипертоническая болезнь 3 степени риска 1, 2 или 3 сопровождается патологическими изменениями в органах, которые уже необратимы. Давление постоянно находится за пределами 180/110 мм.рт.ст. Другие симптомы ГБ:
- Изменение походки,
- Аритмия,
- Ухудшение зрения,
- Нарушенная координация,
- Паралич,
- Парез,
- Невозможность нормально передвигаться и заниматься обычными делами.
Гипертония третьей степени тяжелой формой сопровождается такими осложнения, как:
- Сердечная астма,
- Инсульт,
- Острый отек легких,
- Скотома,
- Сердечная недостаточность,
- Потеря зрения,
- Почечная недостаточность.
Гипертония третьей степени приводит к отказу почек, нефропатии, полной потери чувствительности в пальцах.
Артериальная гипертония 3 степени риск 2. Что это такое? Данная форма заболевания очень опасна. Она сопровождается серьезными нарушениями работы органов-мишеней, а также развитием гломерулонефрита и гипергликемии. Болезнь поражает головной отдел ЦНС.
Несет серьезную угрозу для жизни гипертоническая болезнь 3 степени риск 3. В течение 10 лет после подтверждения диагноза вероятность летального исхода превышает 65%. Заболевание ведет к острой недостаточности почек и сердца. Смертью заканчиваются более 60% случаев инсульта.

Вероятность 3 степени риск 4 в гипертонии мала. Для этой формы ГБ характерны нарушения работы органов несопоставимые с жизнью. Самое легкое возможное осложнение – инвалидность с тяжелой формой инсульта, и нарушением опорно-двигательной активности.
Гипертония четвертой степени
Второй название гипертонии 4 степени — изолированная систолическая. Характерны для нее следующие показатели АД:
- Верхний предел — 140 мм. рт. ст.
- Нижний — 90 мм.рт. ст.
Развитие этой формы означает скорый летальный исход.
Стадии ГБ
Первая стадия
Повышенное АД может держаться несколько дней. Для 1 стадии гипертонической болезни характерны показатели верхнего предела до 159 мм.рт.ст., а нижнего — до 90. АД может понизиться до нормального уровня при благоприятных условиях, таких как отдых, правильное питание, отсутствие стресса, хороший сон. Начальная стадия гипертонии обычно проходит без ярко выраженных симптомов. Некоторые больные жалуются на непродолжительные головные боли или бессонницу. Гипертоническая болезнь 1 ст. не поражает органы-мишени. Гипертонические кризы редкие, и случаются больше у женщин в период климакса. Первая стадия успешно лечится здоровым образом жизни, частым и полноценным отдыхом.
Вторая стадия
Отличительная черта — систолическое давление поднимается до 179 мм.рт.ст., а диастолическое — до 109. Нормализация давления без специальных препаратов невозможна. Гипертония 2 стадии приводит к гипертрофии левого желудочка, появлению в моче большого количества белка и артериальным сужениям в сетчатке глазного яблока. Вторая стадия сопровождается такими симптомами, как головная боль, головокружения вплоть до потери сознания, частые тянущие боли в области сердца, одышка даже при незначительных нагрузках. Повышается вероятность гипертонического криза и инсульта.
Третья стадия
Показатели АД выше 180/110 мм.рт.ст. Повышение устойчивое. Третья стадия заболевания сопровождается серьезным повреждением сердца и почек, а также головного мозга. Риск возникновения инфаркта и инсульта очень высок. Среди симптомов:
- Нарушения работы сердца и сердечного ритма,
- Затяжные и сильны головные боли,
- Приступы стенокардии,
- Бессонница,
- Резкие ухудшения зрения и памяти.
Виды ГБ
Виды гипертонии по происхождению подразделяются на первичную и вторичную, а по течению заболевания — на злокачественную и доброкачественнную.
Первичная гипертония иначе называется эссенциальной. Причины возникновения этой формы не установлены. По данным Всемирной Организации Здравоохранения от этого вида АГ страдает около 90% людей с отмеченным повышенным АД. Выявлено около 15 генов, влюяющих на развитие эссенциальной формы ГБ.
Первичная ГБ подразделяется на гиперадренергическую, нормо-и гипоренинную, гиперренинную. Первый вид наблюдается примерно в 15% случаев всех заболеваний. Обычно он начинает развиваться в молодости, и даже у детей. Отличительная черта — повышение в крови уровня норадреналина и адреналина. Сопровождаетя чаще всего головными болями, чувством тревожности, ознобом. Гипоренинный вид формируется в большинстве случаев у пожилых людей. Причина — активность ренина в плазме крови, повышение объема крови в организме и увеличение количества альдостерона. Гиперренинный вид ГБ чаше поражает мужчин в молодом (до 35 лет) возрасте. Сиптомы заболевания — рвота, сильные и частые головокружения, головные боли.
Вторичная ГБ носит и другое название: симптоматическая гипертония. Она возникает на фоне поражения органов другими заболеваниями, и чаще развивается во время:
- Болезней почек,
- Заболевания эндокринной системы,
- Неврогенных болезней,
- Заболеваний крови,
- Кардиоваскулярных болезней.
Доброкачественная форма ГБ протекает медленно. Симптомы для пациента или незаметны, или проявляются не сазу. Доброкачественная гипертония может быть не выявлена даже при осмотре в клинике. Чаще всего обнаруживается уже на поздних стадиях, и становится трудноизлечимой. Злокачественная гипертония отличается стремительным развитием, и быстрым ухудшением состояния человека. Несвоевременное обращение к врачу может привести к летальному исходу.

Лечение АГ
Основная опасность заболевания кроется в осложнениях, и поражение сердца и почек, системы кровообращения, мозга. Необратимые изменения артерий и развивающиеся на фоне заболевания могут привести к смерти. Поэтому лечение должно быть комплексным, направленным не только на снижение АД, но и на поддержание иммунитета, укрепление органов-мишений. Лечение первичной формы аг может происходить по методу монотерапии: назначается один препарат. Чаще всего прописывают тиазидные и тиазидоподобные диуретики. Пациентам со второй и третьей степенью заболевания назначается комбинированная терапия. Ее суть — нормализация уровня давления препаратами с разным механизмом действия.
Во время терапии проводятся исследования сердца, регулярные анализы крови и мочи. На основании полученных данных врач подбирает комплекс лекарств.
Больные, у которых выявлено наличие первой степени и риска 1, могут лечиться и немедикаментозными методами. Для выздоровления достаточно изменить образ жизни, придерживаться диеты, отказаться от курения и употребления больших количеств алкоголя.
Гестационная артериальная гипертензия
В период вынашивания ребёнка женщины могут столкнуться с таким недугом, как гестационная артериальная гипертензия, обусловленная повышением АД. При данном заболевании показатели могут повышаться до 140 на 90 мм рт. ст, иногда выше. По статистике, заболевание возникает у 7—8% женщин на поздних сроках беременности (после двадцатой недели). Без корректного и своевременного лечения гестационная гипертензия чаще всего становится причиной развития различных патологий как у матери, так и у малыша внутри утробы.
Причины
При беременности давление может как повышаться, так и понижаться, но на последних сроках оно, как правило, повышено.

Артериальное давление, особенно на поздних сроках беременности имеет склонность к повышению
Причинами тому могут стать:
- Заболевания щитовидной железы;
- Расстройства нервной системы;
- Сбои в работе почек и надпочечников;
- Патологии сердечно-сосудистой системы;
- Опухолевые образования;
- Сахарный диабет;
- Тяжёлые вирусные и инфекционные болезни;
- Неправильное питание;
- Дефицит каких-либо микроэлементов в организме;
- Нарушения в иммунной системе.
К наибольшей группе риска относятся пациентки с избыточной массой тела, рожающие после 30 лет, первородящие, а также женщины с многоплодной беременностью.

Беременность при избыточном весе протекает намного сложнее
Кроме того, гестационная гипертензия чаще всего возникает из-за:
- Злоупотребления вредными привычками;
- Переизбытка соли в рационе;
- Недосыпания и переутомления;
- Чрезмерных физических и эмоциональных перегрузок;
- Употребления большого количества кофейных напитков.
Во время беременности необходимо тщательно следить за питанием, уделять время полноценному сну и отдыху, не злоупотреблять напитками (во избежание отёчности), а также принимать витаминные комплексы по согласованию с врачом. Все эти меры помогут максимально защитить организм будущей мамы и плода внутри утробы от возникновения различных патологий.
Код по МКБ 10
Каждая патология имеет свой код в международной классификации, в том числе и гипертензивная болезнь. Гестационная гипертензия определяется как заболевание, вызванное беременностью, сопровождающееся повышением АД. По МКБ гестационной АГ присвоен код 013.
Симптомы
На первой стадии патология может протекать бессимптомно. Далее, по мере развития гипертонической болезни начинают появляться различные симптомы, которые ухудшают состояние женщины. В большинстве случаев у пациенток отмечаются:
- Нарушение сна;
- Постоянная усталость;
- Головокружение;
- Потемнение в глазах и звон в ушах;
- Учащённое сердцебиение;
- Тошнота, возможно со рвотой;
- Затруднённое дыхание;
- Боли в области грудной клетки и сердца.

Ухудшение состояния усиливается по мере развития болезни
Также при данном заболевании у будущей мамы значительно снижается работоспособность, иногда могут возникать кровотечения из носа. Кроме того, в некоторых случаях наблюдаются незначительные примеси крови в моче.
Стадии
Всемирная организация здравоохранения (ВОЗ) классифицирует заболевание по трём степеням тяжести:
- Лёгкая — протекает без затрагивания «органов-мишеней», а АД чаще всего варьируется от 140 на 90 до 159 на 99 мм рт. ст.
- Средняя — на этой стадии происходит поражение сетчатки глаз, повышается уровень креатина в крови (источник энергии для мышечной ткани и клеток головного мозга), а также ухудшается состояние вен и артерий. АД на второй стадии может повышаться до 179 на 10- мм рт. ст.
- Тяжёлая — самая опасная степень, при которой развивается сердечная и почечная недостаточность, дисфункция мозгового кровообращения, инсульт, инфаркт. Показатели АД на третьей стадии поднимаются до 180 на 110 мм рт. ст и выше.
Кроме этого, специалисты отмечают ещё две формы течения заболевания, которые очень опасны как для жизни беременной женщины, так и для плода. К таким патологиям относятся:
- Преэклампсия — характеризуется отёками и стабильно повышенным кровяным давлением. Болезнь опасна как для будущей мамы, так и для ребёнка.
- Эклампсия — при этой патологии кровяное давление может повышаться до критически высоких показателей. Состояние женщины оценивается, как тяжёлое, что очень опасно для жизни беременной, а также для ребёнка внутри утробы.
Обе формы сопровождаются общей слабостью, нередко головными болями и потемнением в глазах. При эклампсии возможны судороги, потеря сознания и другие не менее опасные побочные явления.
Диагностика
Чтобы поставить диагноз, врач для начала регулярно делает замеры АД по методике Короткова и фиксирует данные в журнал. Это помогает отследить, как меняется давление пациентки. Затем, как правило, производят суточное мониторирование кровяного давления. Далее, назначается ряд дополнительных диагностических мероприятий:
- Общие анализы крови и мочи;
- Эхокардиография;
- Исследование глазного дна;
- Электрокардиография;
- Доплерография;
- УЗИ почек, щитовидной железы, а также сердца.

ля того чтоб сохранить собственное здоровье и здоровье малыша необходимо пройти ряд дополнительных исследований
Кроме того, что врач тщательно обследует будущую маму, ещё назначаются процедуры для проверки состояния плода внутри утробы. Это могут быть:
- Кардиография (для прослушивания ритма сердца ребёнка);
- УЗИ и эхография плода;
- Доплерография (исследование кровотока в органах).
Цель диагностических мероприятий — проверить объём околоплодных вод, тщательно исследовать двигательные функции малыша и прослушать ритм сердечных сокращений. Это необходимо для того, чтобы исключить развитие опасных патологий.
Лечение
Курс терапии назначает лечащий врач, после результатов исследований. Если диагноз гестационная артериальная гипертензия подтверждён, то из медикаментов могут быть выписаны:
- Витаминные комплексы с Омега-3 для восполнения в организме питательных веществ и микроэлементов;
- Успокаивающие средства на основе натуральных компонентов, например, корень валерианы или пустырник. Также беременным могут назначить «Персен» или препарат «Седавит»;
- Для устранения головных болей (если они есть) назначаются спазмолитические лекарства. Чаще всего «Но-шпа» или «Папаверин»;
- Чтобы снизить показатели АД в период беременности подходят такие медикаменты, как «Допегит», «Допанол» и прочие.
Если этих лекарственных средств будет недостаточно, то могут быть назначены препараты группы бета-адреноблокаторы, например, «Метопролол». Кроме этого, медикаментозное лечение чаще всего дополняется средствами народной медицины.

Любые медикаменты необходимо принимать только по назначению врача и строго по инструкции
Народное лечение
Народные средства подходят в качестве дополнения к основному лечению и усиливают эффект аптечных лекарств. Различных настоек, отваров и целебных смесей много, но во время беременности лучше всего подходят следующие рецептуры:
- Размять 1 ст. л свежих ягод рябины черноплодной и поместить их в термос. Далее, следует залить полученную кашицу 250 мл крутого кипятка и настоять в течение 1—1,5 часов. Принимается настой ежедневно 2 раза в сутки по 100 мл.
- Смешать сок из одного лимона с 1 ст. л натурального мёда. Добавить в смесь одну натёртую на тёрке морковь и 1 ст. л измельчённого хрена. Затем тщательно перемешать ингредиенты и дать настояться в течение часа. Употребляется лекарство по одной десертной ложке 2 раза в сутки — утром после еды и за 2—3 часа до сна.
- Поместить в кастрюлю по 1 ст. л плодов шиповника и боярышника, добавить 1 ст. л лимонного сока, 1 ст. л измельчённых малиновых листьев, 0,5 ст. л мяты перечной. Залить смесь 300 мл воды и прокипятить в течение 15 мин на медленном огне. Далее, лекарство необходимо остудить, процедить и добавить 1 ст. л мёда. Принимается средство 2 раза в сутки по 150 мл после приёма пищи.
Диета
Цель диетотерапии — снижение суточной нормы калорий до 2800—3500 кКал. К наиболее благоприятным продуктам во время беременности относятся:
- Фрукты, ягоды, овощи, свежая зелень;
- Цельные злаки, орехи и сухофрукты;
- Мясные супы из нежирных сортов мяса;
- Молочная и кисломолочная продукция;
- Сыры твёрдых сортов (нежирные);
- Свежевыжатые соки и домашние компоты.
При гипертонии нельзя употреблять жирную пищу, жареную, чрезмерно солёную, острую и прочую, способствующую повышению холестерина в крови. Также стоит отказаться от потребления большого количества жидкости, так как она приводит к отёкам.

Во время беременности лучше отдавать предпочтения овощам и фруктам
Прогнозы
На начальной стадии прогнозы практически всегда благоприятные. Если говорить о средней стадии, то вовремя начатый курс терапии поможет быстро устранить заболевание и снизить риск развития патологий. В случае же с тяжёлой стадией гестационной гипертензии, возможно, останутся какие-либо последствия после родов.
Если от болезни не удалось избавиться во время беременности, то после рождения малыша женщине необходимо обязательно пройти обследование у терапевта, окулиста и кардиолога, а также продолжить рекомендованный курс лечения до полного выздоровления.
Артериальная гипертензия код по МКБ-10
Хроническая патология, которая характеризуется частым и длительным повышением артериального давления (АД) из-за нарушений системы кровообращения называется гипертоническая болезнь (код по МКБ 10 – I10-I15). Для обозначения данного заболевания также используются термины: гипертония и артериальная гипертензия.
Понятие гипертонической болезни и причины ее развития
Под артериальной гипертензией понимается целая группа патологических состояний, при которых значительно повышены показатели давления. В зависимости от причин, спровоцировавших патологию, величины значений, зафиксированных на тонометре, выделяют множество разновидностей данного заболевания. Именно поэтому отдельного кода по международной системе классификации гипертония не имеет, ей отведен целый раздел «Заболевания, характеризующиеся повышенным давлением крови».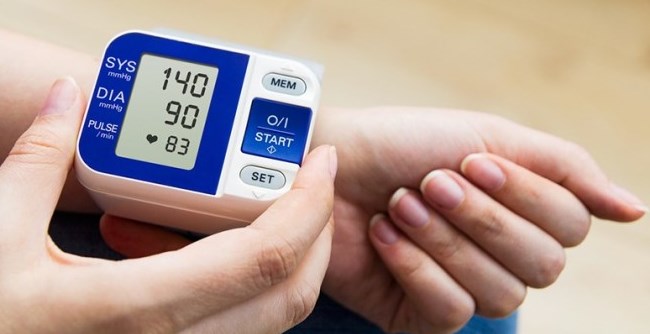
Кратковременное увеличение АД может наблюдаться при сильном эмоциональном или физическом напряжении, но оно быстро возвращается к нормальным показателям. Если это состояние затягивается, то можно говорить о проблемах в организме. Под воздействием внутренних и внешних факторов повышается тонус стенок артерий. В результате они постепенно сужаются, кровоток в пораженных сосудах нарушается, что и провоцирует повышение давления.
Основная причина развития гипертонической болезни у взрослых – увеличение активности симпатико-адреналовой системы. Мозг человека имеет сосудодвигательный центр, от которого по нервным волокнам распространяются специальные импульсы, отвечающие за сужение и расширение сосудов. При постоянном раздражении данного центра от мозга поступают только те команды, которые увеличивают тонус стенок сосудов, что приводит к сужению просвета артерий.
Провоцирующие факторы
Для артериальной гипертензии характерно возрастание сразу двух показателей АД – верхнего и нижнего. Чаще всего это наблюдается под воздействием неблагоприятных факторов. К внешним проблемам, способствующим развитию гипертензии, относят:
- регулярное нервное перенапряжение;
- малая двигательная активность;
- несбалансированное питание, включающее большое количество соленой, жареной и жирной пищи;

- частое употребление алкогольных напитков;
- курение.
Внутренние факторы риска развития гипертонической болезни:
- неблагоприятная наследственность;
- лишний вес;
- атеросклероз сосудов;
- повышенная вязкость крови;
- проблемы функционирования почек;
- метаболический синдром;
- эндокринные патологии;
- чрезмерное воздействие адреналина на сердце в стрессовых ситуациях;
- повышенный показатель кальция или натрия в крови.
Классификация гипертонической болезни
Для более точного определения гипертензии используют несколько вариантов классификации заболевания. Ее подразделяют на степени, виды, стадии, а также в соответствии с рисками для здоровья. При постановке диагноза учитывают все типологии. Всемирная организация здравоохранения разработала единый стандарт, что значительно облегчает отслеживание динамики заболевания, а также ее терапию.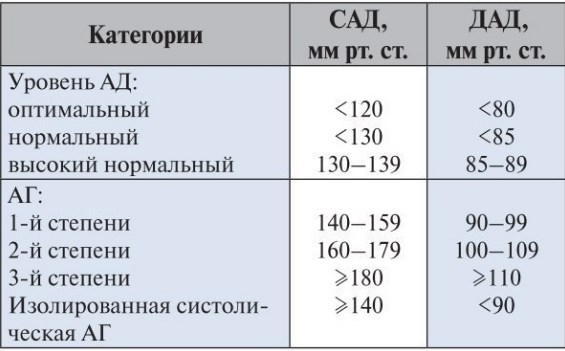
Стадии артериальной гипертензии
При выявлении гипертонии очень важно знать, что степени и стадии заболевания – это совершенно разные определения. Первое – это показатель повреждения организма в целом, второе обозначает прогресс патологии от незаметных симптомов до острых проявлений. Всего выделяют три стадии гипертонической болезни:
Первая стадия
Характеризуется небольшим увеличением АД. Его уровень неустойчив, во время сна и отдыха происходит нормализация показателей, но в дневные часы давление продолжает повышаться. Большая часть пациентов не замечает каких-либо расстройств. Другие отмечают головные боли, постоянный шум в ушах, нарушения сна. Изредка могут возникать головокружения, носовые кровотечения. Электрокардиограмма не отклоняется от нормы.
Первая стадия гипертонии протекает без осложнений. Отсутствуют нарушения в работе важных органов и их патологические изменения. Давление повышается только на небольшой промежуток времени и приходит в норму без врачебного вмешательства. На первой стадии заболевание легко поддается консервативному лечению. Доктора рекомендуют сбалансировать ежедневный рацион, разнообразить его полезными продуктами, а также вести максимально активный образ жизни и полностью отказаться от вредных привычек.
Вторая стадия
Отличается более устойчивым повышением давления, а его показатели значительно превышают допустимые нормы. Пациенты жалуются на сильные головные боли, головокружения, неприятные ощущения в области сердца. На электрокардиограмме отмечаются признаки субэндокардиальной ишемии. Со стороны ЦНС (центральной нервной системы) выявляется сосудистая недостаточность, возможны мозговые инсульты.
Вторая стадия развивается с течением времени и проявляется достаточно длительным периодом повышения давления. У пациентов при этом могут фиксироваться изменения сосудов сетчатки глаза, аорты, а также увеличение толщины сердечной стенки. Иногда отмечаются небольшие изменения функции почек.
Третья стадия
Характеризуется более частым подъемом АД до критических отметок. Самостоятельной нормализации давления не случается, необходимо срочное врачебное вмешательство. Клиническая картина может включать различные поражения сердца: стенокардию, аритмию, инфаркт миокарда, недостаточность сердца. Также отмечаются нарушения работы мозга, почек, изменения глазного дна.
Третья стадия считается самой тяжелой и запущенной формой заболевания. На ее фоне развиваются опасные для жизни состояния, которые без необходимой терапии могут привести к летальному исходу.
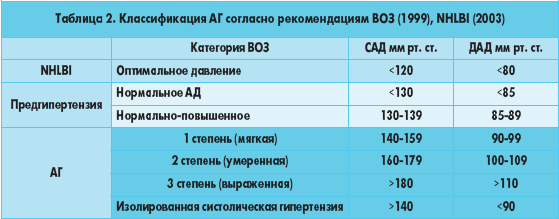
Степени гипертонической болезни
Стадии и степени артериальной гипертензии могут комбинироваться в различные пары, независимо друг от друга. Согласно классификации ВОЗ выделяют три степени гипертонии:
| № п/п | Степень | Показатели АД (нижнее/верхнее) | Вторичные признаки (возможные поражения органов) |
| 1 | Легкая | 140-160/90-100 | Отсутствуют. |
| 2 | Умеренная | 160-180/100-110 | Сужение сосудов и коронарных артерий, появление атеросклеротических бляшек, изменения левого желудочка, почечная недостаточность, нарушения сетчатки глаза. |
| 3 | Тяжелая | выше 180/110 | Аритмия, стенокардия, тяжелые поражения почек, головного мозга, аорты, отек зрительного нерва. |
Виды заболевания
При диагностике артериальной гипертензии не всегда удается достоверно выявить болезнь-провокатор. В зависимости от того, что стало причиной развития гипертонической болезни, выделяют всего два вида патологии:
1. Первичная или эссенциальная выявляется в более 90% случаев. В свою очередь, ее подразделяют на три формы:
- гиперадренергическая (повышение АД происходит из-за выброса адреналина в кровь);
- гипорениновая (развивается в пожилом возрасте на фоне повышенного содержания гормона альдостерона);
- гиперрениновая (возникает из-за активности ренина в плазме крови).

2. Вторичная фактически является осложнением другого диагностированного заболевания. В зависимости от причины развития также выделяют несколько форм:
- эндокринная;
- почечная;
- неврогенная;
- гемодинамическая;
- лекарственная.
Помимо этого применяется классификация по характеру течения заболевания, стойкости артериального давления, а также патологическим изменениям глазного дна. Существуют следующие формы ГБ:
- транзиторная – давление поднималось однократно, повреждения органов отсутствуют;
- лабильная – показатели АД без лечения не снижаются, при обследовании обнаруживаются нарушения в работе органов;
- стабильная – уровень артериального давления высокий, выявляется утолщение сердечной мышцы, происходит изменение сосудов;
- злокачественная – заболевание развивается очень быстро, медикаментозное лечение малоэффективно, появляются осложнения в виде ангиопатии, инфаркта, инсульта.

Классификация рисков гипертонической болезни
Благодаря наблюдениям врачей за пациентами с артериальной гипертензией была создана отдельная классификация по степени риска прогрессирования заболевания в течение ближайших 10 лет. С помощью этой системы возможно своевременно заметить ухудшения состояния, скорректировать назначенное лечение и если не вылечить гипертонию, то хотя бы ослабить ее проявления и затормозить процесс развития заболевания.
Всего выделяют четыре степени риска ухудшения состояния пациента при гипертонической болезни:
- Низкая степень. Риск развития серьезных сердечнососудистых патологий составляет менее 15%. Благодаря регулярным посещениям врача, правильно подобранной терапии и изменению образа жизни, можно довольно быстро стабилизировать состояние пациента.
- Средняя степень. В этом случае вероятность повреждения системы кровообращения составляет около 20%. Необходимый курс терапии назначается по истечении полугода наблюдения за пациентом.
- Высокая степень. Заболевшему назначается курс обследования, по результатам которого назначается медикаментозное лечение. Риск появления серьезных патологий составляет больше 25%.
- Очень высокая степень. Риск осложнений значительно выше у пациентов при наличии ассоциативных заболеваний: инфаркт миокарда, сахарный диабет, стенокардия. В этом случае вероятность ухудшения состояния в ближайшие 10 лет составляет более 30%.
Группа болезней с повышенным давлением
Согласно международной классификации патологий гипертоническая болезнь подразделяется на несколько видов в зависимости от органов, участвующих в расстройстве. Она может быть симптоматической, с поражением почек, сердца, с вовлечением мозговых сосудов.
Эссенциальная
Артериальная гипертензия код по МКБ 10 – I10 называется первичной или эссенциальной. Данному заболеванию подвержено большое количество людей. Эта разновидность гипертонии у женщин до пожилого возраста встречается немного чаще, чем у мужчин. После 60 лет данная статистика выравнивается.
Истинные причины первичной формы заболевания до сегодняшнего дня установлены не были, однако, была найдена прямая связь патологии с избыточным весом, генетической предрасположенностью, стрессами и чрезмерным количеством в рационе обычной поваренной соли. Повышение АД сопровождается в этом случае следующими симптомами:
- головные боли интенсивного характера;

- болезненность глазных яблок, зрительные нарушения;
- проблемы со сном;
- тахикардия;
- повышенная возбудимость;
- носовые кровотечения в момент поднятия давления;
- гипертензивный синдром (увеличенное внутричерепное давление);
- шум в ушах.
Эссенциальная гипертензия может быть злокачественной и доброкачественной. В первом случае давление очень часто поднимается до критически высоких отметок, при этом плохо контролируется и вызывает большое количество осложнений. Без необходимого лечения происходит поражение сосудов, питающих сердце и головной мозг, а также паренхимы почек. При доброкачественном течении повреждения органов-мишеней не происходит, эпизоды повышения АД достаточно редки и легко купируются.
Артериальная гипертензия с повреждением сердца
Гипертоническая болезнь с недостаточностью сердца код по МКБ 10 – I11.0. При отсутствии нарушений в работе сердца код – I11.9. В большинстве случаев такая разновидность заболевания развивается после 40 лет. Повышается напряжение внутри сосудов, происходит спазм артериол, при этом сила сердцебиений значительно увеличивается.
Из-за такой напряженной работы сердечная мышца утолщается, расширяются полости, происходит гипертрофия левого желудочка. При этом весь организм страдает от нехватки кислорода. Основными признаками артериальной гипертензии с сердечными симптомами являются следующие состояния:
- одышка;
- приступообразные (сдавливающие) боли в области сердца;
- ощущение сбоев в работе сердца;
- приступы стенокардии.
При длительном течении заболевания может развиться инфаркт миокарда. После этого состояние пациента ухудшается постинфарктным кардиосклерозом (разрастанием соединительной ткани в миокарде).
Гипертония с повреждением почек
Эта разновидность гипертензии имеет код I12. Заболевание почек может протекать в двух формах: с гипертонической недостаточностью (I12.0) и без нее (I12.9). Причинами повреждения паренхимы почек является перестройка мелких артериол в результате систематического повышения давления. Чаще всего такая патология встречается при злокачественном течении гипертензии.
При этом ткани почек претерпевают серьезные изменения:
- развивается первичный нефросклероз, при котором нормальные ткани заменяются соединительными;
- появляются рубцы (фиброз);
- происходит уплотнение стенок капилляров;
- полностью атрофируются клубочки и канальцы.
Развившаяся почечная недостаточность способствует значительному снижению иммунитета, что приводит к частому инфицированию организма вирусами либо бактериями, которые в результате тоже отрицательно влияют на функцию почек.
Гипертензия с одновременным повреждением почек и сердца
Эта разновидность патологии скрывается под кодами I13.0 – I13.9. Состояние больного при этом достаточно тяжелое. Одновременное сочетание патологий двух органов требует постоянной медикаментозной терапии под наблюдением врача.
Симптоматическая гипертония
Вторичная либо, по-другому симптоматическая артериальная гипертензия в классификаторе патологий занимает место под кодом I15. Заболевание встречается достаточно редко и может быть обусловлено следующими причинами: сужением артерий почек (I15.0), прочими патологиями почек (I15.1), эндокринными изменениями (I15.2), другими неуточненными причинами (I15.8, I15.9).
 Вторичная артериальная гипертензия отличается от прочих патологий отсутствием эффекта от медикаментозной терапии, необходимостью назначения одновременно двух и более препаратов, стойким ухудшением состояния, несмотря на проводимое лечение. Заболевание довольно часто развивается у молодых лиц при отсутствии наследственной предрасположенности.
Вторичная артериальная гипертензия отличается от прочих патологий отсутствием эффекта от медикаментозной терапии, необходимостью назначения одновременно двух и более препаратов, стойким ухудшением состояния, несмотря на проводимое лечение. Заболевание довольно часто развивается у молодых лиц при отсутствии наследственной предрасположенности.
Сосудистая патология мозга в совокупности с гипертензией
По-другому данное состояние называется гипертонической энцефалопатией и обозначается шифрами (I60 – I69). При частом повышении артериального давления без необходимого в таких ситуациях лечения происходят необратимые изменения сосудов головного мозга. При этом стенки капилляров сужаются, а ткани мозга испытывают кислородное голодание. Помимо этого частые скачки давления приводят к спазму артерии и, как следствие, к ишемии. Такая патология является прямой причиной мозговых инсультов.
Таким образом, благодаря международной системе классификации заболеваний можно с точностью определить стадию и форму патологии, а также сделать прогнозы гипертоникам относительно развития осложнений. Это обязательно для составления эффективной схемы лечения.
Понравилась статья?
Сохраните ее!
Остались вопросы? Задавайте их в комментариях! На них ответит врач-кардиолог Мариам Арутюнян.



