Тахикардия неуточненная
Рубрика МКБ-10: R00.0
Содержание
Определение и общие сведения [ править ]
Под синусовой тахикардией понимают увеличение ЧСС выше возрастной нормы от 10 до 60%. Учащение сердечного ритма от 10 до 20% выше возрастной нормы можно рассматривать как умеренную (I степени), от 20 до 40% – средней выраженности (II степени) и от 40 до 60% – как выраженную (III степени) синусовую тахикардию. Если ЧСС превышает 210-220 в минуту у детей раннего возраста и 150-160 в минуту у детей школьного возраста, то в таких случаях необходимо дифференцировать синусовую тахикардию с эктопическими тахикардиями. При этом номотопность ритма следует доказывать наличием и полярностью зубца Р в соответствующих отведениях, его постоянной амплитудой и фиксированным интервалом P-Q.
Синусовая тахикардия может быть физиологической и патологической, а патологическая – функциональной и органической.
Этиология и патогенез [ править ]
Физиологическая тахикардия возникает при физической и психоэмоциональной нагрузке, переходе в ортостаз, при повышении температуры окружающей среды, после обильного приёма пищи и жидкости, в душном помещении и при высотной гипоксии. Она характеризуется быстрым (в течение 3-5 мин) восстановлением ритма после окончания нагрузки или воздействия факторов среды. Функциональная синусовая тахикардия возникает при повышении температуры тела, гипоксемии, связанной с анемией или поражением лёгких, при феохромоцитоме и тиреотоксикозе, инфекционных токсикозах. Функциональная тахикардия иногда связана с синдромом ВСД по симпатотоническому типу. Она может характеризоваться умеренным повышением ЧСС в покое и его неадекватным увеличением в ответ на обычные физические и психоэмоциональные нагрузки, удлинённым временем реституции. Такие функциональные синусовые тахикардии возникают чаще у девочек в предпубертатном периоде и связаны со становлением гормонального баланса, а также при гиперкатехоламинемии и гиперсимпатикотонии. Органическая синусовая тахикардия обусловлена органическим поражением сердца воспалительного, ишемически-некротического, дегенеративного или дистрофически-фибротического характера. Синусовая тахикардия возникает при повышенной чувствительности к некоторым препаратам (аминофиллин, атропин и др.).
Клинические проявления [ править ]
Синусовая тахикардия чаще всего сопровождается увеличением МОК и коронарного кровотока. Однако при длительной тахикардии и укороченной диастоле отмечают несоответствие коронарного кровотока возросшей работе сердца, в результате чего развивается миокардиодистрофия.
Дети переносят умеренную синусовую тахикардию удовлетворительно. Но при выраженной тахикардии появляются жалобы на сердцебиение, дискомфорт, иногда на кардиалгии. Физикально при функциональной тахикардии (гипертермия, тиреотоксикоз и др.) I тон сердца усилен, но при органическом поражении сердца синусовая тахикардия, как правило, сопровождается ослаблением I тона на верхушке, акцентом II тона над лёгочной артерией и другими признаками СН.
Тахикардия неуточненная: Диагностика [ править ]
• Выраженное укорочение или отсутствие интервала ТР.
• Зубец Р синусовый, заострённый, увеличен по амплитуде и уменьшен по продолжительности.
• Укорочение интервалов P-R и Q-T.
• Возможно смещение ниже изолинии сегмента ST.
• Снижение амплитуды зубца Т и увеличение амплитуды зубца U
Дифференциальный диагноз [ править ]
Выраженную синусовую тахикардию следует дифференцировать от пароксизмальной и, особенно, непароксизмальной тахикардии.
Тахикардия неуточненная: Лечение [ править ]
Лечение состоит в выявлении и устранении причины. В большинстве случаев используют β-адреноблокаторы. Дилтиазем и верапамил могут быть полезны при тиреотоксикозе, если β-адреноблокаторы противопоказаны.
Лечение неадекватной синусовой тахикардии симптоматическое. Хотя рандомизированных двойных слепых плацебо-контролируемых исследований не существует, средством выбора считают β-адреноблокаторы (класс I, уровень доказательности С).
Профилактика [ править ]
Прочее [ править ]
Неадекватная синусовая тахикардия сохраняется в покое независимо от уровня физического, эмоционального, патологического или фармакологического стресса или не соответствует его уровню. Предполагают два основных механизма её возникновения – повышенный автоматизм синусового узла и нарушение его регуляции со стороны вегетативной нервной системы с преобладанием симпатического тонуса.
Диагностические критерии неадекватной синусовой тахикардии:
• сохраняющаяся синусовая тахикардия (ЧСС >100 в минуту) в течение всего дня с выраженным увеличением ЧСС во время активности и нормализация ЧСС ночью (по данным 24-часового мониторирования ЭКГ);
• непароксизмальный характер тахикардии (и симптомов);
• характерная для синусового ритма морфология зубцов Р;
• отсутствие вторичных причин тахикардии (гипертиреоз, феохромоцитома, детренированность и др.).
Что нужно знать о синусовой тахикардии? Мнение кардиологов
 Синусовая тахикардия заключается в учащенных сокращениях сердца. Такое состояние может быть как ситуационным (пароксимальным), так и длительным (непароксимальным или хроническим). Чаще всего заболевание возникает в качестве реакции на экстракардиальные раздражители.
Синусовая тахикардия заключается в учащенных сокращениях сердца. Такое состояние может быть как ситуационным (пароксимальным), так и длительным (непароксимальным или хроническим). Чаще всего заболевание возникает в качестве реакции на экстракардиальные раздражители.
Ранняя постановка правильного диагноза на основе нижеприведенных симптомов и своевременное лечение позволит избежать развития осложнений. В статье рассмотрим данное отклонение ритма сердца: что это значит и как вовремя определить у детей и взрослых (мужчин и женщин) разных возрастов?
Что это такое?
Синусовая (синусоидальная или синусоидная) тахикардия диагностируется вне зависимости от возраста и пола пациента. Часто она может сопутствовать гипертиреозу, то есть возрастанию количества гормонов в щитовидной железе, и анемии – снижению уровня гемоглобина.
В большинстве случаев заболевание не имеет ярко выраженных клинических проявлений. У пациента наблюдается:
- головокружения;
- учащенный сердечный ритм;
- боль в области грудины;
- низкая работоспособность;
- общая слабость;
- одышка.
Для диагностики используется электрокардиограмма. На расшифровке ЭКГ рассматриваемому изменению ритма характерны следующие признаки:
- увеличение ЧСС – больше 100 ударов в минуту;
- показатели синусового ритма (синус-ритма) в норме;
- положительный зубец P в отведениях I, II, aVF, V4-V6.

Причины развития
Заболевание встречается в разных возрастных группах. Чаще всего синусовая тахикардия наблюдается у пациентов с сердечными отклонениями. Этому способствуют сердечные и внесердечные этиологические факторы.
У пациентов с заболеваниями сердца и сосудистой системы синусовая тахикардия может указывать на раннюю сердечную недостаточность или же развитие дисфункции левого желудочка.
Интракардиальные причины болезни:
- инфаркт;
- стенокардия в тяжелой форме;
- порок сердца;
- ревматический миокардит;
- эндокардит бактериального характера;
- застойная сердечная недостаточность.
Развитию отклонения способствует сильный эмоциональный стресс, наличие врожденных пороков и большие физические нагрузки.
К числу других причин возникновения заболевания относится:
- анемия;
- эндокринные нарушения;
- острые эпизоды боли;
- сосудистая недостаточность в острой форме;
- гипоксемия.
Лихорадка и болезни инфекционно-воспалительного характера способствуют формированию патологического состояния.

Токсическая и медикаментозная форма синусовой тахикардии возникает на фоне приема:
- ваголитиков;
- кортикостероидов;
- симпатомиметиков;
- диуретиков;
- кофеина;
- никотина;
- гипотензивных лекарств;
- яда;
- алкоголя.
По типу выраженности симптоматики, рассматриваемое нарушение ритма сердца (НРС) может быть:
- умеренной – чаще всего встречается у детей до 6 лет или у подростков, в период активной гормональной перестройки. Умеренная форма имеет довольно слабые проявления, поэтому не должна доставлять дискомфорт и вызывать опасения.
- выраженной – может диагностироваться как у детей, так и людей старшего возраста. Она возникает на фоне сбоя в работе сердечно-сосудистой системы. Если выраженная тахикардия сочетается с брадикардией, то это может указывать на невроз. В этом случае врач назначает соответствующее медикаментозное лечение.
Пароксизмальный вид синусовой тахикардии наблюдается довольно редко. У большинства пациентов возникают органические поражения сердца, а у половины из них наблюдается дополнительное заболевание синоатриального узла.
В зависимости от причин, что спровоцировали патологию выделяется синусовая тахикардия:

Чем опасны последствия?
Опасность заболевания зависит от его формы. Например, легкая физиологическая форма не должна вызывать особых опасений. Патологическая синусовая тахикардия указывает на развитие ряда серьезных заболеваний:
- миокардит;
- ишемия сердца;
- сердечная недостаточность в хронической форме.
Для пациента опасна также пароксизмальная форма заболевания. Она приводит к нарушениям в работе механизма предсердно-желудочкового узла. Сбитый ритм сердца как у взрослых, так и у детей становится причиной развития аритмии.
Лечение
Лечить специфически синусовую тахикардию сердца в большинстве случаев не требуется. Терапия направляется на устранение причины возникновения аритмии. Как правило, это означает отказ от курения, алкоголя или кофе.
 Медикаментозное лечение проводится в тех случаях, когда синдром вызывает приступы стенокардии, что в свою очередь, провоцирует недостаточное кровообращение.
Медикаментозное лечение проводится в тех случаях, когда синдром вызывает приступы стенокардии, что в свою очередь, провоцирует недостаточное кровообращение.
При высокосимптоматическом заболевании или резистентности к лекарственной терапии проводится радиочастотная катетерная аблации синусового узла, а таке устанавливается постоянный электростимулятор.
Препараты
Выбор препаратов для медикаментозной терапии зависит от причин развития патологии. Терапия должна быть направлена на устранение первичного заболевания. Тип лекарства, дозировка и длительность терапевтического курса врач подбирает индивидуально под пациента.
Для лечения назначается прием следующих групп препаратов:
- бета-блокаторы;
- недигидропиридиновые антагонисты кальция;
- вспомогательные лекарства в зависимости от основного заболевания.
Действие бета-блокаторов направлено на снижение уровня адреналина и норадреналина. Эти гормоны оказывают провоцируют стресс, который оказывает негативное воздействие на сердечную мышцу.
Чаще всего назначается прием препарата Бисопролол. Большинство пациентов реагируют на него нормально, но иногда могут наблюдаться тяжелые побочные эффекты.
Группа недигидропиридиновых антагонистов кальция представлена препаратами Верапамил и Дилтиазем. Таблетки позволяют снизить проводимость предсердий, уменьшить ЧСС, а также уменьшить сократительную активность сердечной мышцы.
 Вспомогательные препараты назначаются в зависимости от первичного заболевания:
Вспомогательные препараты назначаются в зависимости от первичного заболевания:
- невроз, депрессия – успокоительные лекарства;
- гипертиреоз – лекарства, что подавляют выработку тиреоидных гормонов;
- ангина – антибиотик с широким спектром действия;
- анемия – средства, что содержат железо.
Хирургические методы
Синусовая тахикардия может приобретать злокачественное течение, которое не удастся скорректировать при помощи медикаментозной терапии. С целью не допустить нарушение работы сердца, из-за коронарной недостаточности, проводится хирургическое вмешательство. Для этого проводится одна из следующих процедур:
- вмешательство на сердце – полноценное оперативное вмешательство на сердце предполагает стентирование, шунтирование и ангиопластику узких артерий. В результате восстанавливается нормальный кровоток по сосудам сердца.
- радиочастотная абляция – современный и эффективный метод оперативного вмешательства. Она заключается в прижигании патологических очагов в сердце.
- имплантация кардиостимулятора позволяет избежать ряда серьезных отклонений, которые могут угрожать жизни пациента. Процедура проводится довольно быстро. Если ее не провести, то синусовая тахикардия будет прогрессировать, тем самым провоцируя развитие других заболеваний.
Народные методы
При синусовой тахикардии часто применяется лечение народными средствами. Чаще всего используется травяной сбор из пустырника и валерианы, а также настойка из мелиссы.

Для приготовления травяного сбора потребуются сушеный корень валерианы, сушеная трава пустырника, трава тысячелистника и плоды аниса. Все компоненты измельчаются и смешиваются. Для применения такого лекарства необходимо залить в 1 ст.л. сбора 300 мл кипятка. Средство должно настояться в термосе в течение часа. Его необходимо принимать равными порциями на протяжении всего дня.
Настойка мелиссы оказывает успокаивающее воздействие. На 100 г сухой основы берется 200 мл спирта. Лекарство должно настояться в течение 10 дней. Перед использованием его необходимо процедить. Настойка принимается по 4 раза в сутки: 1 ч.л. средства разбавляется в 50 мл воды.
При синусовой тахикардии врачи рекомендуют пить травяные чаи. Для их приготовления может использоваться душица, шиповник, мята и валериана.
Полезное видео
Врач-кардиолог меньше чем за 2 минуты простыми словами расскажет о синусовой тахикардии, что это значит у взрослого, какие основные причины и признаки отклонения ритма.
Заключение
Своевременное и квалифицированное лечение синусовой тахикардии позволяет избежать негативных изменений со стороны гемодинамики. Некоторые терапевтические методы позволяют не только улучшить состояние пациента, но и полностью избавить его от аритмии.
Синусовая тахикардия: код по МКБ-10, признаки и лечение
Синусовая тахикардия является распространенным видом аритмии, при котором пульс выше 100 ударов в минуту. Синусовая тахикардия может быть длительной и ситуационной (например при сильном стрессе, испуге, физической нагрузке, повышенной температуре). Но если вы часто отмечаете у себя сильное сердцебиение, лучше обратиться к врачу.
Для лечения синусовой тахикардии назначают как лекарства (при тяжелой форме), так и седативные препараты и народные методы лечения (при легкой форме). Также чтобы избежать проблем в дальнейшем, стоит заняться своим здоровьем: наладить режим питания, ежедневно уделять время физической нагрузке, стараться избегать стрессов.
Описание патологии

Синусовая тахикардия – это значительное учащение сердцебиения, однако с сохранением правильного сердечного ритма.
Управляющим сердечного ритма является синусовый узел, главная работа которого состоит в генерировании тех импульсов, которые приводят к сокращению сердечных мышц.
Однако при определенных условиях работы синусовый узел уже начинает генерировать эти импульсы с немного увеличенной скоростью, которая составляет от 90 ударов в минуту.
В медицине различают патологическую и физиологическую тахикардию. Если это физиологическая тахикардия, то она может быть врожденной или же приобретенной на протяжении жизни.
Важно! В большинстве случаев врожденная форма учащенного сердцебиения встречается у девочек, причем разного возраста или у подростков.
Что касается приобретенной физиологической тахикардии, то она возникает во время сильных физических нагрузок, после активного занятия спортом, после нахождение в состоянии стресса или сильного волнения.
Существует два вида тахикардии: синусовая и пароксизмальная:
- Пароксизмальная тахикардия всегда является патологией, она требует лечения и представляет опасность для здоровья и жизни человека. При ней ритмичность сокращений желудочков и предсердий изменяется, а, значит, и ритм сердца нарушается.
- Синусовая тахикардия – сердцебиение, которое превышает 100 ударов в минуту и может достигать показателя 240 ударов. Но, в отличие от пароксизмального, синусовый тип тахикардии может быть как физиологическим, то есть безопасным, так и патологическим, представляющим опасность для здоровья человека.
Классификация
Тахикардии могут быть:
- физиологическими;
- патологическими;
- вызванными беременностью.
Физиологическая тахикардия
Основной характеристикой синусовой тахикардии является ее периодичность: она возникает под воздействием определенных факторов, после чего ритм сердца стабилизируется: 
- Таким фактором может быть физическая нагрузка: при быстром беге или силовых нагрузках сердце человека начинает биться быстрее, чтобы обеспечить кровоснабжением и кислородом все системы организма. Но можно заметить, что при регулярных нагрузках тахикардия становится менее выраженной. У профессиональных спортсменов тахикардия отсутствует вообще: в состоянии покоя у них наблюдается брадикардия, то есть сниженный сердечный ритм, а при физической нагрузке – повышается для нормальных показателей.
- При сильном стрессе человек тоже сталкивается с тахикардией, но организм сам стабилизирует сердечный ритм, активизируя работу парасимпатического отдела нервной системы. Побочным эффектом при этом является усиление перистальтики кишечника и повышение диуреза. Именно этим объясняется «медвежья болезнь» – распространенное явление, когда при сильном стрессе человек испытывает позывы опорожнить мочевой пузырь или кишечник.
- Еще одним физиологическим условием для тахикардии является возраст. У новорожденных сердцебиение 150-170 ударов в минуту считается нормой, а после показатель постепенно уменьшается, приходя к значению 60-80 ударов лишь к 14-16 годам.
Стоит знать! После 50 лет показатели пульса снова растут, но в данном случае назвать их полностью физиологическими некорректно, однако такая тенденция имеет место.
Диагностически рассматривать тахикардию в этом возрасте следует с учетом общей клинической картины: если сердцебиению сопутствуют заболевания сердца, эндокринные или нервные патологии, лечить нужно именно первопричину явления, тогда сердечный ритм нормализуется до уровня, который будет физиологически приемлемым для конкретного организма.

Таким образом, синусовая тахикардия, то есть сильное сердцебиение без нарушения ритма, возникающее вод влиянием стресса, физической нагрузки или напрямую связанное с возрастом человека, не является опасным и не требует лечения.
Но для того чтобы предупредить развитие опасных патологий сердца и сосудов, врач может порекомендовать пациенту изменить образ жизни, правильно питаться, избегать стрессов, заниматься умеренной физической нагрузкой.
Патологическая тахикардия
Патологический тип тахикардии – это сердцебиение, которое протекает на фоне наличествующих заболеваний сердца или сосудов. Если организм здорового человека способен нивелировать нагрузку при сердцебиении, то нездоровая сердечно-сосудистая система может не справиться с функциональной нагрузкой. В этом случае высок риск инфаркта миокарда, ишемического инсульта.
Важную роль в формировании патологического фактора синусовой тахикардии играет вегетативная нервная система. Для здорового человека дисбаланс в работе симпатической и парасимпатической системы не несет в себе никакого риска.
Но если у человека есть патологии сердца и сосудов, в том числе атеросклероз, вызванные активностью симпатического отдела нервной системы, синусовая тахикардия может стать причиной опасного для жизни человека состояния.
При беременности
Беременность — естественное состояние женщины, но зачастую протекающие в организме процессы кажутся признаками заболевания. Ощущение, когда сердце начинает биться часто, обычно вызывает у беременной испуг, заставляя подозревать самое страшное. Сопровождается учащение сердечного ритма головокружением, слабостью и болями за грудиной.
Чаще эта симптоматика появляется в 3 триместре, причины синусовой тахикардии беременных будут следующие:
- быстрый набор веса;
- гормональная перестройка, сильно меняющая состав крови;
- ускоренный метаболизм, вызванный необходимостью обеспечить плод необходимыми питательными веществами.
Важно! Приступы головокружения и сердцебиения появляются внезапно, длятся недолго, но они считаются нормой или вариантом нормы.

Беспокоиться следует, только когда внезапные недомогания возникают часто и сопровождаются полуобморочным состоянием.
В этом случае необходимо обследоваться у врача: помимо беременности, этот синдром могут спровоцировать сердечные болезни или гипертиреоз. Учащение сердцебиения может быть не только у беременной женщины, но и у вынашиваемого ей плода.
В норме это возникает при волнении будущей матери или если она принимает некоторые медикаментозные препараты. Кратковременное ускорение ритма опасности для плода не представляет. Только если оно продолжается длительное время, следует искать причины.
- нарушение водно-солевого баланса;
- анемия;
- гипоксия;
- генетические аномалии;
- проникшая сквозь плацентарный барьер инфекция.
Причины

Развитие патологической тахикардии говорит о том, что в организме появились проблемы в работе сердца, это миокардит, порок сердца, недостаточность в кровообращении сердца.
Синусовая тахикардия еще может развиться на фоне лечения препаратами, которые относятся к группе глюкокортикоидов, это лечении анемии или заболеваний внутренних органов.
Помимо этого, среди причин развития синусовой тахикардии может быть раздражение синусового узла из-за инфекции, превышение в крови оптимального уровня токсинов, повышение температуры тела, повышение в организме кислотности, а также снижение кислорода в артериальной крови, то есть гипоксемия.
Довольно часто синусовая тахикардия становится спутником беременности, поэтому подобное явление не считается каким-либо отклонением от нормы. Естественно, что во время вынашивания ребенка у женщин возрастает нагрузка на весь организм, в итоге может присутствовать учащенное сердцебиение.
Симптомы
Симптоматика одинаковая для разных причин, вызвавших болезнь синусовая тахикардия. Симптомы одинаковы для мужчин и женщин:
- Повышенное и устойчивое увеличение частоты сердечных сокращений.

- Ощущение работы сердца даже в покое, во сне.
- Головокружение.
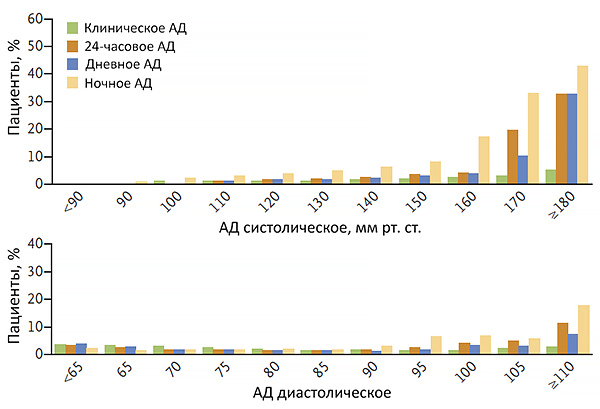
- Падение артериального давления (ниже 100/60 мм рт ст., что плохо для человека живущего с давлением 130/70 мм рт ст.).
- Слабость, недомогание при длительных приступах тахикардии (больше часа).
- Боли в грудной клетке сопровождают резкое увеличение пульса и характерны для пациентов с сочетанной патологией сердца (стенокардией, пороков сердца).
- Необъяснимый и жуткий страх, беспокойство, тревога (симптомы встречаются у эмоциональных пациентов или во время панических атак). Эти состояния очень опасны для психики человека.
Диагностика

Заподозрив симптомы, перечисленные выше, срочно обращайтесь к лечащему врачу. За лечение тахикардии отвечает кардиолог, но вам для начала подойдёт и участковый терапевт.
Народными средствами лечить себя можно, но сперва необходимо получить грамотную врачебную консультацию и диагностировать основной недуг. Возможно, вам пропишут витамины, но в некоторых ситуациях требуются препараты посерьёзнее.
Диагностика всегда начинается с опроса пациента. Врач выслушает ваши жалобы и выделит ключевые симптомы недомогания. Также специалист займётся прослушиванием вашего сердца.
Таблетки сразу никто назначать не будет — потребуется комплекс дополнительных диагностических мер:
- Общий анализ крови. Доктор должен проанализировать количество гемоглобина, эритроцитов и ряд других показателей. Иногда синусовая тахикардия является следствием лейкемии и анемии.
- Дополнительные анализы. Затрагивают исследование крови на предмет гормонов щитовидной железы (трийодтиронин, тироксин), а также анализ мочи, цель которого — исключение гормональных первопричин недуга.
- ЭКГ. Метод электрокардиограммы позволяет вычислить ритмичность и частоту сердечных сокращений, исключает желудочковую тахикардию, лечение которой несколько отличается. Иногда назначается велоэргометрия.
- ЭКГ по Холтеру. Функционирование сердечной мышцы пациента отслеживается на протяжении суток. Врач получает сведения о работе пораженного органа во время физической нагрузки, сна и бодрствования.
- УЗИ сердца. Второе название метода — ЭхоКГ. Оценивается работа клапанов и самой сердечной мышцы, выявляются хронические заболевания (гипертония, ишемия) и пороки сердца.
Лечение
Те пациенты, которые имеют диагноз легкой формы синусовой тахикардии, в лечении обычно не нуждаются. Единственно, что им может посоветовать врач – это регулярно проходить электрокардиографию, то есть два раза в год.

В основу лечения синусовой тахикардии входит прием седативных препаратов, это:
- фенобарбитал;
- седуксен;
- валериана;
- настой пустырника.
А если тахикардии плохо поддается лечению, однако не сопровождается сердечной недостаточностью, то пациенту назначают атенолол или изоптин. Если наблюдается сочетание тахикардии и сердечной недостаточности, то врач назначает сердечные гликозиды, ингибиторы апф.
Первая помощь при приступе тахикардии
Лечение синусовой тахикардии начинается с устранения провоцирующих патологий. Если приступ заболевания настиг человека внезапно, то нужно предпринять все действия, облегчающие состояние пациента.
- На лоб больного надо положить прохладный компресс.
- Сказать пострадавшему о том, чтобы он напряг мышцы на животе, это снизит скорость биения сердца.
- Открыть форточку, чтобы свежий воздух заполнил помещение.
В случае если ситуация не стабилизируется, необходимо вызвать бригаду скорой помощи. Самолечение опасно, нельзя просто принять таблетку без назначения врача, так как даже небольшая доза неподходящего препарата способна ухудшить состояние человека. Не резкий, а постепенно развивающийся приступ можно купировать медикаментами седативного типа.
Иногда больному требуется анестезия, чтобы облегчить ощущения в грудной клетке. Врачи рекомендуют использовать с этой целью различные средства, но нужно пить препараты, не оказывающие вредного воздействия на деятельность сердечно-сосудистой системы.
Важно! Противопоказанием к приему подобных медикаментов является брадикардия, когда скорость сокращения сердца снижена.
Народные методы лечения
Домашний рецепт приготовления лекарства для устранения тахикардии можно использовать только после разрешения лечащего доктора.
Существует масса подобных способов терапии, они помогут успокоиться и снизить частоту сердечных ударов:
- Черная редька и мед. Отжать сок из редьки. Посмотреть, какой объем этой жидкости вышел, и добавить в нее столько же меда. Пить по 1 столовой ложке получившегося лекарства 3 раза за день. Курс терапии составляет 30 дней.

- Травяной чай. Взять по ½ чайной ложки качественного зеленого чая, ягод боярышника, плодов шиповника и травы пустырника. Все ингредиенты сложить в банку и залить кипятком, около 200 грамм. Оставить для настаивания на 1 час. Сцедить. Принимать в виде заварки к чаю, пить на протяжении всего дня.
- Настой из девясила. Приготовить 100 грамм сушеного корневища девясила и половину литра спирта, смешать. Настаивать в течение 2-ух недель, сцедить. Пить по 1 чайной ложке трижды за день. Курс лечения 2 месяца.
Важно! Любой народный метод устранения тахикардии не является панацей, принимать лекарства, назначенные врачом, необходимо.
Профилактика и прогноз

Профилактика недуга заключается в ведении здорового образа жизни, соблюдении правильного питания и отсутствии стрессов. Если человека постоянно преследуют эмоциональные перегрузки – его сердце не может работать нормально.
Физическая активность необходима для усиления кровотока. Когда больной мало двигается, кровь циркулирует по артериям слабо, что приводит к нехватке питательных веществ во всех органа и тканях тела.
Также в профилактику данного заболевания входит лечение тех заболеваний, которые способны оказывать негативное воздействие на функцию синусового узла. Это могут быть серьезные заболевания внутренних органов или хронические болезни, на которые больной никогда не обращал внимания, это воспаление десен.
Обратите внимание! Что касается людей старшего возраста, то у них причиной развития этой болезни может стать атеросклероз сосудов сердца, лечение которого становится профилактикой тахикардии.
Синусовая тахикардия обычно не причиняет смертельного вреда человеку, но длительное ее течение может запустить разрушительный процесс в любом отделе организма, остановить который не так просто. Только врачи способны правильно оценить ситуацию и назначить необходимые медикаменты.
Тахикардия код по мкб 10
ИМПЛАНТЫ
Информация размещенная на сайте носит исключительно справочный характер и не является официальной.
Тахикардия синусовая

Тахикардия синусовая: Краткое описание
Синусовая тахикардия (СТ) — учащение сердечных сокращений в покое более 90 в минуту. При тяжёлой физической нагрузке в норме регулярный синусовый ритм возрастает до 150– 160 в минуту (у спортсменов — до 200– 220).
Этиология
Тахикардия синусовая: Признаки, Симптомы
Клинические проявления
Тахикардия синусовая: Диагностика
Primary Menu
Ц е ль э т а п а: аритмии, предшествующие остановке кровообращения, требуют необходимого лечения с целью предупреждения остановки сердца и стабилизации гемодинамики после успешной реанимации.
Выбор лечения определяется характером аритмии и состоянием пациента.
Необходимо как можно раньше вызвать на помощь опытного специалиста.
I47 Пароксизмальная тахикардия
I 47.0 Возвратная желудочковая аритмия
I47.1 Наджелудочковая тахикардия
I47.2 Желудочковая тахикардия
I47.9 Пароксизмальная тахикардия неуточненная
I48 Фибрилляция и трепетание предсердий
I49 Другие нарушения сердечного ритма
I49.8 Другие уточненные нарушения сердечного ритма
I49.9 Нарушение сердечного ритма неуточненное
физиологической очередности сокращений сердца в результате расстройства функций автоматизма, возбудимости, проводимости и сократимости. Эти нарушения представляют собой симптом патологических состояний и болезней сердца и связанных с ним систем, и имеют самостоятельное, нередко ургентное клиническое значение.
В плане реагирования специалистов скорой помощи клинически значимыми являются нарушения сердечного ритма, так как они представляют собой наибольшую степень опасности и должны быть откорректированы с момента их распознавания и по возможности до транспортировки больного в стационар.
Различают три вида периарестных тахикардий: тахикардия с широкими комплексами QRS, тахикардия с узкими комплексами QRS и фибрилляция предсердий. Однако основные принципы лечения этих аритмий являются общими. По этим причинам все они объединены в один алгоритм – алгоритм лечения тахикардий.
UK, 2000. (Или аритмии с резко уменьшенным кровотоком)
Синдром слабости синусового узла,
(Атриовентрикулярная блокада II степени, особенно атриовентрикулярная блокада II
степени тип Мобитц II,
Атриовентрикулярная блокада III степени с широким комплексом QRS)
Пароксизмальные желудочковые тахикардии,
Torsade de Pointes,
Тахикардии c широким комплексом QRS,
Тахикардии c узким комплексом QRS,
ПЖК – экстрасистолы высокой степени опасности по Лауну (Lawm)
во время диастолы. При чрезмерно высокой частоте сердечного ритма продолжительность диастолы критически уменьшается, что приводит к уменьшению коронарного кровотока и ишемии миокарда. Частота ритма, при котором такие нарушения возможны, при узкокомплексной тахикардии составляет более 200 в 1 минуту и при ширококомплексной
тахикардии более 150 в 1 минуту. Это объясняется тем, что ширококомплексная тахикардия сердцем переносится хуже.
Нарушения ритма не являются нозологической формой. Они являются симптомом патологических состояний.
Нарушения ритма выступают в качестве наиболее значимого маркера поражения собственно сердца:
а) изменений в сердечной мышце в результате атеросклероза (ХИБС, инфаркт миокарда),
г) миокардиодистрофий (алкогольной, диабетической, тиреотоксической),
д) пороков сердца,
Причины аритмий, не связанных с повреждением сердца:
а) патологические изменения ЖКТ (холецистит, язвенная болезнь желудка и двенадцатиперстной кишки, диафрагмальные грыжи),
б) хронические заболевания бронхолегочного аппарата.
в) нарушения ЦНС
г) различные формы интоксикации (алкоголь, кофеин, лекарства, в том числе антиаритмические средства),
д) нарушения электролитного баланса.
Факт возникновения аритмии, как приступообразной, так и постоянной, учитывают в
синдромной диагностике заболеваний, лежащих в основе нарушений сердечного ритма и проводимости.
Характер проводимого лечения большинства аритмий определяется тем, имеются ли у пациента неблагоприятные признаки и симптомы. О нестабильности состояния пациента
в связи с наличием у него аритмии свидетельствует следующее:
Признаки активации симпато-адреналовой системы: бледность кожных покровов,
повышенная потливость, холодные и влажные конечности; нарастание признаков
нарушения сознания в связи с уменьшением мозгового кровотока, синдром Морганьи-
Адамс-Стокса; артериальная гипотония (систолическое давление менее 90 мм Hg)
Чрезмерно частый сердечный ритм (более 150 в 1 мин) уменьшает коронарный
кровоток и может вызвать ишемию миокарда.
На левожелудочковую недостаточность указывает отек легких, а повышение давления в яремных венах (набухание яремных вен), а увеличение печени является
показателем недостаточности правого желудочка.
Наличие болей в груди означает, что аритмия, особенно тахиаритмия, обусловлены ишемией миокарда. Больной может при этом предъявлять или не предъявлять жалобы на
учащение ритма. Может отмечаться при осмотре “пляска каротид”
Алгоритм диагностики базируется на самых очевидных характеристиках ЭКГ
(ширина и регулярность комплексов QRS). Это позволяет обойтись без показателей,
отражающих сократительную функцию миокарда.
Лечение всех тахикардий объединено в один алгоритм.
У пациентов с тахикардией и нестабильным состоянием (наличие угрожающих признаков, систолическое АД менее 90 мм рт.ст, частота сокращений желудочков более
150 в 1 минуту, сердечная недостаточность или другие признаки шока) рекомендовано
немедленное проведение кардиоверсии.
Если же состояние пациента стабильное, то по данным ЭКГ в 12 отведениях (или в
одном) тахикардию можно быстро разделить на 2 варианта: с широкими комплексами QRS и с узкими комплексами QRS. В дальнейшем каждый из этих двух вариантов тахикардий подразделяется на тахикардию с регулярным ритмом и тахикардию с нерегулярным ритмом
У гемодинамически нестабильных пациентов при оценке ритма и в последующем при транспортировке приоритет отдается ЭКГ- мониторингу.
Оценка и лечение аритмий осуществляется по двум направлениям: общее состояние пациента (стабильное и нестабильное) и характер аритмии. Существует три варианта
Антиаритмические (или другие) лекарственные средства
Водитель ритма (пейсинг)
По сравнению с электрической кардиоверсией антиаритмические средства действуют более медленно и конвертирование тахикардии в синусовый ритм при их применении менее эффективно. Поэтому к лекарственной терапии прибегают у пациентов со стабильным состоянием без наличия неблагоприятных симптомов, а электрическая кардиоверсия обычно является более предпочтительной у пациентов с нестабильным состоянием и с наличием неблагоприятных симптомов
Ибс синусовая тахикардия код по мкб 10
Рубрика МКБ-10: R00.0
Под синусовой тахикардией понимают увеличение ЧСС выше возрастной нормы от 10 до 60%. Учащение сердечного ритма от 10 до 20% выше возрастной нормы можно рассматривать как умеренную (I степени), от 20 до 40% — средней выраженности (II степени) и от 40 до 60% — как выраженную (III степени) синусовую тахикардию. Если ЧСС превышает 210-220 в минуту у детей раннего возраста и 150-160 в минуту у детей школьного возраста, то в таких случаях необходимо дифференцировать синусовую тахикардию с эктопическими тахикардиями. При этом номотопность ритма следует доказывать наличием и полярностью зубца Р в соответствующих отведениях, его постоянной амплитудой и фиксированным интервалом P-Q.
Синусовая тахикардия может быть физиологической и патологической, а патологическая — функциональной и органической.
Физиологическая тахикардия возникает при физической и психоэмоциональной нагрузке, переходе в ортостаз, при повышении температуры окружающей среды, после обильного приёма пищи и жидкости, в душном помещении и при высотной гипоксии. Она характеризуется быстрым (в течение 3-5 мин) восстановлением ритма после окончания нагрузки или воздействия факторов среды. Функциональная синусовая тахикардия возникает при повышении температуры тела, гипоксемии, связанной с анемией или поражением лёгких, при феохромоцитоме и тиреотоксикозе, инфекционных токсикозах. Функциональная тахикардия иногда связана с синдромом ВСД по симпатотоническому типу. Она может характеризоваться умеренным повышением ЧСС в покое и его неадекватным увеличением в ответ на обычные физические и психоэмоциональные нагрузки, удлинённым временем реституции. Такие функциональные синусовые тахикардии возникают чаще у девочек в предпубертатном периоде и связаны со становлением гормонального баланса, а также при гиперкатехоламинемии и гиперсимпатикотонии. Органическая синусовая тахикардия обусловлена органическим поражением сердца воспалительного, ишемически-некротического, дегенеративного или дистрофически-фибротического характера. Синусовая тахикардия возникает при повышенной чувствительности к некоторым препаратам (аминофиллин, атропин и др.).
Синусовая тахикардия чаще всего сопровождается увеличением МОК и коронарного кровотока. Однако при длительной тахикардии и укороченной диастоле отмечают несоответствие коронарного кровотока возросшей работе сердца, в результате чего развивается миокардиодистрофия.
Дети переносят умеренную синусовую тахикардию удовлетворительно. Но при выраженной тахикардии появляются жалобы на сердцебиение, дискомфорт, иногда на кардиалгии. Физикально при функциональной тахикардии (гипертермия, тиреотоксикоз и др.) I тон сердца усилен, но при органическом поражении сердца синусовая тахикардия, как правило, сопровождается ослаблением I тона на верхушке, акцентом II тона над лёгочной артерией и другими признаками СН.
• Выраженное укорочение или отсутствие интервала ТР.
• Зубец Р синусовый, заострённый, увеличен по амплитуде и уменьшен по продолжительности.
• Укорочение интервалов P-R и Q-T.
• Возможно смещение ниже изолинии сегмента ST.
• Снижение амплитуды зубца Т и увеличение амплитуды зубца U
Выраженную синусовую тахикардию следует дифференцировать от пароксизмальной и, особенно, непароксизмальной тахикардии.
Лечение состоит в выявлении и устранении причины. В большинстве случаев используют β-адреноблокаторы. Дилтиазем и верапамил могут быть полезны при тиреотоксикозе, если β-адреноблокаторы противопоказаны.
Лечение неадекватной синусовой тахикардии симптоматическое. Хотя рандомизированных двойных слепых плацебо-контролируемых исследований не существует, средством выбора считают β-адреноблокаторы (класс I, уровень доказательности С).
Неадекватная синусовая тахикардия сохраняется в покое независимо от уровня физического, эмоционального, патологического или фармакологического стресса или не соответствует его уровню. Предполагают два основных механизма её возникновения — повышенный автоматизм синусового узла и нарушение его регуляции со стороны вегетативной нервной системы с преобладанием симпатического тонуса.
Диагностические критерии неадекватной синусовой тахикардии:
• сохраняющаяся синусовая тахикардия (ЧСС >100 в минуту) в течение всего дня с выраженным увеличением ЧСС во время активности и нормализация ЧСС ночью (по данным 24-часового мониторирования ЭКГ);
• непароксизмальный характер тахикардии (и симптомов);
• характерная для синусового ритма морфология зубцов Р;
• отсутствие вторичных причин тахикардии (гипертиреоз, феохромоцитома, детренированность и др.).
Увеличение частоты сердечных сокращений может быть как физиологической реакцией организма, так и признаком серьезной патологии.
Синусовая тахикардия (ЧСС более 100 в 1 минуту) является одной из наиболее распространенных форм пароксизмальной тахикардии, код синусовой тахикардии по МКБ 10 I47.1. Кардиологи и врачи общей практики используют код этого заболевания по международной классификации болезней десятого пересмотра для проведения учета заболеваемости и правильного оформления медицинской документации.
Не всегда возникновение тахикардии следует расценивать как проявление болезни. Увеличение частоты сердечных сокращений является нормальной реакцией на сильные эмоции (как положительные, так и отрицательные), физическую нагрузку, нехватку кислорода. Синусовая тахикардия также является следствием таких патологических процессов:

- наружное или внутреннее кровотечение;
- анемии любой этиологии;
- гипотония;
- высокая лихорадка;
- гиперфункция щитовидной железы;
- нарушения функции левого желудочка сердца;
- нейроциркуляторная дистония.
Увеличение частоты сердечных сокращений при наличии вышеперечисленных заболеваний возникает в состоянии покоя и нередко сопровождается другими неприятными симптомами. Иногда к учащению ЧСС может присоединяться аритмия (нарушение правильного ритма сердечных сокращений). Увеличение частоты сердечных сокращений может возникнуть при предсердных и желудочковых блокадах, синдроме Вольфа-Паркинсона-Уайта.
Пароксизмальная тахикардия в МКБ 10 имеет код I47 и относится к разделу болезней сердца. При наличии увеличения ЧСС в покое необходимо обратиться к терапевту или кардиологу. Обязательным инструментальным методом исследования для пациентов с увеличением ЧСС или нарушениями ритма является ЭКГ, также дополнительно проводят ЭхоКГ и ряд других исследований для выяснения причины заболевания. Тахикардия и брадикардия (ЧСС меньше 60 в минуту) являются серьезными симптомами, поэтому к врачу нужно обращаться своевременно.
Лечение зависит от причины, которая вызвала повышение ЧСС, наличия нарушений ритма, сопутствующих заболеваний. Также нужно ограничить употребление кофеина, алкогольных напитков, отказаться от курения. Модификация образа жизни дает хороший результат для всех пациентов вне зависимости от стадии и степени тяжести основного заболевания.
Сохраните ссылку, или поделитесь полезной информацией в соц. сетях

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Синдром CLC получил свое название по фамилиям ученых, описавших его – Клерка, Леви и Критеско. Другое название этого состояния – синдром LGL (Лауна-Ганонга–Левине). В этой статье мы поговорим о том, как и почему возникает этот синдром, насколько он опасен для здоровья и жизни, как лечиться и жить с этим диагнозом.

Проводящая система сердца
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Сердце сокращается под действием импульсов, которые вырабатываются в скоплении нервных клеток, расположенном в правом предсердии, — синусовом узле. Это своеобразный аккумулятор, регулярно посылающий электрические сигналы к клеткам сердечной мышцы. Импульсы проходят по нервным путям в предсердиях, вызывая их сокращение. Во время этого процесса кровь из предсердий выдавливается в желудочки.
Чтобы желудочки сердца хорошо наполнились кровью и сократились немного позднее предсердий, природа предусмотрела на границе между ними особый фильтр – атриовентрикулярный узел. Возбуждение, попав в него, идет медленно. Лишь пройдя атриовентрикулярное соединение, электрические импульсы быстро распространяются по миокарду желудочков и вызывают их сокращение. В результате кровь выталкивается в аорту и легочный ствол.
На прохождение по внутрипредсердным путям нервным импульсам требуется до 0,1 с. Такое же время уходит у них на преодоление атриовентрикулярного узла. Поэтому общее время от начала сокращений предсердий до выхода сигнала из атриовентрикулярного соединения и начала сокращения желудочков в норме не превышает 0,2 с. На электрокардиограмме это расстояние соответствует интервалу P-Q.
Однако у некоторых людей с рождения в сердце сформированы обходные пути для импульсов, минуя атриовентрикулярное соединение. Одним из таких дополнительных путей проведения является пучок Джеймса. Проходя по нему, возбуждение не задерживается на границе между предсердиями и желудочками. Поэтому продолжительность интервала P-Q сокращается меньше 0,11 с. Возникает феномен CLC. Это лишь электрокардиографический термин, отражающий изменения на самой записи кардиограммы.
Однако иногда импульсы, пройдя по короткому пути Джеймса, возвращаются обратно через атриовентрикулярный узел и вновь идут по этому пути. В других случаях импульс проходит через атриовентрикулярный узел, а возвращается по пучку Джеймса. Образуется круговой ход возбуждения. В этом круге импульс циркулирует очень быстро, вызывая развитие нарушения сердечного ритма – пароксизма наджелудочковой тахикардии. При появлении таких отклонений, сопровождающихся жалобами больного и изменениями на электрокардиограмме, говорят о синдроме CLC. Таким образом, синдром CLC отличается от феномена наличием клинических проявлений. Это же относится и к феномену/синдрому Вольфа-Паркинсона-Уайта.
Укорочение интервала P-Q отмечается у двух из ста здоровых людей, чаще у мужчин среднего возраста. Синдром CLC также может быть вызван ишемической болезнью сердца, гипертонической болезнью, инфарктом миокарда, ревматизмом, гиперфункцией щитовидной железы, гиповитаминозом В и другими состояниями, влияющими на нервные клетки и кровоснабжение сердца.

Больные с CLC-синдромом могут длительное время не знать о своем заболевании, так как оно не всегда вызывает какие-либо симптомы. Только ЭКГ-исследование позволяет правильно поставить диагноз.
Феномен CLC проявляется укорочением интервала P-Q на электрокардиограмме и не вызывает никаких симптомов. Человек может всю жизнь прожить с такими изменениями и не почувствовать каких-либо нарушений здоровья.
Развитие синдрома CLC сопровождается появлением внезапных приступов сердцебиения – пароксизмов суправентрикулярной тахикардии. Пароксизмальные нарушения ритма сердца при этом виде предвозбуждения желудочков возникают реже, чем у пациентов с синдромом Вольфа-Паркинсона-Уайта (WPW).
Пароксизмальная наджелудочковая тахикардия клинически проявляется внезапно возникшим приступом сердцебиения с частотой сокращений сердца от 140 до 220 в минуту (чаще 150 – 180 ударов в минуту). Перед этим пациент иногда чувствует толчок в области сердца или шеи. Приступ сердцебиения может сопровождаться головокружением, шумом в голове, сжимающей болью за грудиной, обмороком. В некоторых случаях появляется потливость, вздутие живота, тошнота или даже рвота. В начале или в конце длительного пароксизма аритмии может быть обильное мочеиспускание.
Приступ можно прекратить с помощью вагусных проб – натуживания на вдохе, опускания лица в холодную воду с задержкой дыхания, массажа области каротидного синуса на шее.
В редких случаях синдром CLC может сопровождаться пароксизмальной фибрилляцией предсердий: частым неритмичным сердцебиением.
Диагностируется синдром CLC с помощью электрокардиографии и суточного мониторирования электрокардиограммы. Кроме этих исследований рекомендовано чреспищеводное электрофизиологическое исследование сердца.
Во многих случаях синдром CLC специального лечения не требует. При появлении приступа аритмии рекомендуется самостоятельно выполнить вагусные пробы, а при их неэффективности – вызвать скорую помощь. Прекратить (купировать) пароксизм суправентрикулярной тахикардии или фибрилляции предсердий можно с помощью таких средств, как натрия аденозинтрифосфат (АТФ), верапамил, бета-блокаторы, новокаинамид, амиодарон и другие.
Нужно отметить, что при разных формах тахикардии некоторые из перечисленных препаратов противопоказаны, поэтому купировать пароксизм медикаментозно должен только врач. После восстановления ритма некоторым пациентам может быть назначен прием антиаритмических препаратов для профилактики приступов.
В отделениях аритмологии восстановить нормальный ритм врач может с помощью электрической кардиоверсии. Этот метод заключается в нанесении серии электрических импульсов для прекращения кругового возбуждения.
Как расшифровать кардиограмму сердца? Формирование заключения по электрокардиограмме (ЭКГ) проводит врач функциональной диагностики или кардиолог. Это непростой диагностический процесс, тр…
Экстрасистолия желудочковая: причины, признаки, лечение Желудочковые экстрасистолы (ЖЭС) – внеочередные сокращения сердца, возникающие под влиянием преждевременных импульсов, которые происходят из внутрижел…
Гипертрофия правого предсердия: причины, симптомы, диагностика Гипертрофия правого предсердия (ГПП) – термин, обозначающий увеличение этого отдела сердца. Напомним, что в правое предсердие попадает венозная кровь…
Синусовая тахикардия мкб 10
Предсердно-желудочковая блокада первой степени
При установлении диагноза
Уровень сознания, частота и эффективность дыхания, ЧСС, пульс, АД, ЭКГ, при возможности анамнез
Дополнительная (по показаниям)
Лабораторные исследования: гемоглобин, газы крови, показатели КОС,
электролиты (K, Na, Mg, Ca, Cl), глюкоза крови, лейкоциты, формула крови, ферменты КФК, АлАТ, АсАТ
R-графия органов грудной клетки
В процессе лечения
Мониторинг согласно п. 1.5. Повторно по показаниям — ЭКГ, лабораторные показатели, в зависимости от клинической ситуации
Отмена препаратов, удлиняющих интервал PQ на ЭКГ. Обеспечение адекватной вентиляции, ингаляция кислорода, внутривенный доступ
Атропин по 0,5-1 мг в/в, до общей дозы 0,04 мг/кг
Чрезкожная наружная электрокардиостимуляция, при невозможности или как временная альтернатива до обеспечения трансвенозной электрокардиостимуляции — дофамин 5-20 мкг/кг/мин. адреналин 2-10 мкг/мин. в виде постоянной дозированной инфузии
Коррекция водно-электролитного баланса

Экстракардиальная патологическая синусовая тахикардия возникает при повышении температуры тела, ацидозе, гипогликемии, гипоксемии, связанной с анемией или поражением легких, при феохромоцитоме и тиреотоксикозе, инфекционном токсикозе (нейротоксикозе при приеме или передозировке лекарственных препаратов: адреналина, изадрина, эуфиллина, атропина, ингаляции больших доз агонистов 2-адренорецепторов (тербуталина, сальбутамола и др.).
Лимфостаз, синдром хронической усталости. Остеопатия помогает в любом возрасте. Лечение у остеопата будет полезно даже младенцам — два-три лечебных сеанса могут помочь восстановить нормальный сон, избавить от беспричинных капризов и беспокойства. Курс детской остеопатии помогает улучшить аппетит у ребёнка, способствует нормализации рефлексов и мышечного тонуса.
Гиперкатехоламинемия, гиперчувствительность синусового узла к катехоламинам, а также гиповаготония определяют патогенез, клинику и тактику лечения данного вида тахикардии 35. По данным О.Н. Ворониной 9, у детей с хронической синусовой тахикардией ведущей является выраженная вегетативная дисфункция с высоким тонусом парасимпатического отдела вегетативной нервной системы.
Любые симптомы нарушения сердечной деятельности, жалобы подростков на плохое самочувствие, должны насторожить родителей и являться поводом для обращения к врачу. Также обращайте внимание на подвижные игры детей, более младшего возраста. При изменении поведения ребенка во время игры: Быстрая усталость, одышка, бледность кожи, следует провести его обследование у специалиста-кардиолога.
При этом необходимо снять ребенку электрокардиограмму. Шумы в сердце не всегда прослушиваются. При явной тахикардии, экстрасистолии можно говорить о позднем проявлении кардиопатии у детей. Поэтому важно своевременно выявить эту патологию. Для этого следует постоянно поддерживать здоровье ребенка, соблюдать меры профилактики, а также хотя бы один раз за год появляться на приеме у кардиолога, с обязательным обследованием.
У детей частота сердечных сокращений зависит от возраста (табл. 1). Различают синусовую тахикардию: 1) умеренную (I степени) учащение сердечного ритма на 1020 выше возрастной нормы; 2) среднюю (II степени) на 2040 ; 3) выраженную (III степени) на 4060 21. Синусовая тахикардия может быть физиологической и патологической, а патологическая подразделяется на экстракардиальную и кардиальную 2, 21.
В. И. Стародубов от 6 марта 2008 г. N 1619-вс организация отбора больных на высокотехнологичные методы лечения по профилю «сердечно-сосудистая хирургия» методические рекомендации
Нарушение сердечного ритма неуточненное
Для отбора на высокотехнологичные методы лечения аритмии рационально классифицировать на основе их клинической значимости.
При обследовании лиц молодого возраста целесообразно выделение двух типов аритмий: I тип — нестойкие, существенно не влияющие на самочувствие и прогноз; II тип — стойкие аритмии, влияющие на состояние больного и имеющие прогностическое значение.
I тип (нестойкие аритмии): наджелудочковые экстрасистолы, редкие желудочковые экстрасистолы (до 10 в час.), миграция водителя сердечного ритма, синусовая брадикардия и синусовая тахикардия, если они не проявляют себя клинически. При выявлении таких аритмий эти лица обычно не нуждаются в дополнительных исследованиях, в большинстве случаев эти аритмии являются находкой при обследовании молодых людей.
II тип (стойкие, значимые аритмии): частые (более 10 в 1 мин. или 100 в 1 час.) и политопные желудочковые экстрасистолы, пароксизмальные нарушения сердечного ритма (наджелудочковые и желудочковые тахикардии, мерцание и трепетание предсердий), синдром слабости синусового узла. К этой группе также относится синдром WPW и синдром CLC, поскольку он может сочетаться с латентным синдромом WPW. В случае выявления аритмий II группы эти лица нуждаются в дополнительном обследовании с целью уточнения характера и степени тяжести аритмии, выявления механизмов развития аритмии и решения вопроса о необходимости их коррекции. Основные инструментальные методы диагностики нарушений ритма сердца представлены в таблице 6.
Основные инструментальные методы диагностики