Как и почему развивается инфаркт костного мозга? Как лечить некроз кости?
Инфаркт костного мозга возникает на фоне некроза головки бедренной кости, когда отмирают ткани данного органа. Патология может локализоваться и в других отделах опорно-двигательного аппарата, но это случается крайне редко – максимум в 2% случаев. Диагностировать патологию на ранних стадиях развития практически невозможно.
Особенности инфаркта костного мозга
При инфаркте костного мозга (другие названия: аваскулярный и асептический некроз, инфаркт сустава) нарушается кровоснабжение опорно-двигательного аппарата, из-за чего отсутствует его должное питание. На этом фоне начинают отмирать клетки и обызвествляться костный мозг. Причина может крыться в нарушенной структуре артерий, наличии эмболии или спазмов.

Причины
Причины травматического характера:
- травмирование костной системы после переломов, вывихов, ожогов;
- послеоперационные последствия, которые возникают на фоне неудачно проведенного хирургического вмешательства или несвоевременного обращения в клинику (отсутствие лечения).
Причины нетравматического характера:
- заболевание Бехтерева;
- анемия серповидноклеточной формы;
- ревматоидный артрит;
- панкреатит;
- нарушение функциональности эндотелия;
- дисфункция работы сердечно-сосудистой системы;
- перенесенный инсульт и инфаркт сердца;
- прием некоторых медикаментозных препаратов.
Факторы, влияющие на развитие патологии:
- табакокурение;
- злоупотребление алкогольными напитками;
- чрезмерные физические нагрузки;
- силовые виды спорта.
В группу риска входят люди, чьи профессии связаны с изменением атмосферного давления – это шахтеры, альпинисты, водолазы и пр. Существует также идиопатический вид инфаркта костного мозга, при котором причина возникновения остается неизвестной.
Симптомы некроза кости на разных стадиях
Незамедлительно нужно обращаться к специалисту при наличии таких симптомов:
- болевой синдром в области паха и таза, который возникает редко и длится недолго, боль может иррадиировать в поясницу, колени и крестец;
- ощущение резкого дискомфорта в начале любых движений – физических упражнений, ходьбы, приседания, подъема из сидячего положения;
- уменьшение в размерах ноги в области поражения, так как мышечная система атрофируется.

Симптоматика разных стадий заболевания:
- Стадия №1 характеризуется поражением костного мозга примерно на 10%. Симптоматика выражена слабо, больной испытывает незначительные боли, слегка ограничивается двигательная активность. Головка кости еще не изменяет своей формы, поэтому даже при рентгенологическом исследовании обнаружить инфаркт костного мозга невозможно.
- Стадия №2. Поражение сустава на 28-30%. Отмечается нарастающий болевой синдром, который проявляется после физической нагрузки. Избавиться от боли можно только после длительного отдыха. По вечерам заметна отёчность, пораженное место уменьшается в размерах. На этой стадии происходят множественные переломы и трещины неправильной формы, так как осуществляется давление на трабекулу или перекладину. Далее отмирают губчатые вещества и костный мозг. Всё это обнаруживается при рентгенографии.
- Стадия №3 – происходит поражение на 50%. Боль проявляется при любом незначительном движении, остается даже в спокойном состоянии. Наблюдается сильная отёчность и атрофирование мышечных тканей. Головка бедренной кости видоизменяется – отмечаются изолированные части с аномальной формой, а костная шейка становится толстой и короткой. Вследствие этого и нижняя конечность укорачивается. Больной начинает хромать.
- Стадия №4 характеризуется поражением костного мозга до 80%. Болевые ощущения сопровождают больного даже в лежачем положении, функциональность суставов утрачивается. Боль распространяется на другие области нижней конечности и позвоночника. Связано это с тем, что между суставами исчезает пространство, вертлужная впадина перемещается, а трабекула уплотняется или растворяется. Одновременно происходит и репарация (восстановление губчатого вещества). При рентгенографическом обследовании головка кости не видна, но заметны только её очертания.
- Стадия №5. Костный мозг поражается полностью, на фоне чего больной испытывает постоянные боли с высокой степенью интенсивности. При исследовании обнаруживается полное атрофирование мышечных тканей в нижних конечностях и ягодицах, изменение формы кости. У больного полностью ограничивается двигательная активность в пораженной области.
Диагностика
В первую очередь врач собирает анамнез – опрашивает больного на предмет проявляющейся симптоматики, изучает возможную причину возникновения и историю заболеваний пациента. Далее назначается аппаратная диагностика, включающая в себя следующие мероприятия:
- Рентгенографическое обследование. При первичных стадиях может обнаружиться частичная утрата трабекулярности или остеопенические признаки. Костная ткань окружена склеротическими кольцами. На склеротических участках возможно образование новых косных тканей. Далее рентген покажет затемненные участки и наличие кальцинатов в периферической области. Выглядит это как морская галька, кольцо или гроздья винограда. Длина инфарктной кости составляет 16-20 см. В эпифизе наблюдаются затемнения клиновидной или языковидной формы.
- Магнитно-резонансная томография кости на начальных стадиях обнаруживает отёчность. Если рассматривать Т1-взвешенное изображение, то отёчность гипоинтенсивная. При Т2-изображении – наоборот, гиперинтенсивная отёчность. На более поздних этапах развития болезни пораженная кость по периферии отграничивается. Линия гиперинтенсивности направляется к некрозированному участку, что соответствует грануляционным тканям. Линия гипоинтенсивности располагается по направлению к здоровым костям. Как правило, такая линия раздвоенная. Также в периферической зоне заметно скопление контрастных веществ, которые вводятся внутрь при МРТ кости. Если инфаркт костного мозга имеет запущенную степень течения, то некрозированные участки эквивалентны жировым тканям. Периферические зоны очень извилисты.
- Компьютерная томография кости определяет деструкцию трабекул.
- Сцинтиграфия позволяет на раннем этапе развития патологии обнаружить «холодные» пятна, что свидетельствует об уменьшении количества радионуклидов в некрозированной области. При поздних стадиях развития инфаркта костного мозга обнаруживается, наоборот, увеличение накопления радионуклидов.

Лечение инфаркта костного мозга
Консервативные методы лечения
Консервативная терапия направлена на снижение болевого порога и остановку процесса некрозирования тканей (прогрессирования болезни). Терапия включает в себя следующие мероприятия:
- Медикаментозная терапия. Больной должен принимать такие препараты:
- нестероидные противовоспалительные средства, которые обладают обезболивающим эффектом, что позволит купировать боль и устранить воспалительный процесс;
- сосудорасширяющие препараты необходимы для предупреждения образования тромбов и ускорения кровообращения в кровеносной системе;
- бисфосфонаты нормализуют кальциевый обмен, регенерируют костную ткань;
- для укрепления костей больной должен дополнительно принимать кальциевые препараты;
- хондропротекторные средства нужны для улучшения состояния и структуры связочного аппарата, сухожилий, хрящей и костей.
- Пациенту назначаются физиопроцедуры.
- Обязательно выполнять лечебно-физкультурный комплекс.
- Больной должен соблюдать соответствующую диету, которую назначит лечащий доктор.
Хирургические методы лечения
Если консервативное лечение противопоказано или не приносит положительного результата, врач назначит хирургическое вмешательство:
- На первых двух стадиях развития патологии проводится туннелизация. В ходе операции в кости просверливаются дырки небольшого диаметра. Это сокращает внутрикостное давление. Результат процедуры будет заметен через несколько месяцев.
- При 2-й и 3-й стадии осуществляется межвертельная остеотомия, в ходе которой разрезается бедренная кость под определенным углом. Существующие осколки посредством медицинских винтов закрепляются. В результате этой операции снижается нагрузка на кости и начинается регенерация. На пациента накладывается тугая повязка или гипс, в котором он должен пребывать на протяжении полугода.
- На этих же стадиях может быть проведена артропластика. Она основана на устранении омертвевших кусков кости и их замене прокладками, обладающими свойствами человеческого хряща.
- При 4-й и 5-й стадии инфаркта костного мозга осуществляется эндопротезирование. Во время хирургического вмешательства пораженная некрозом кость заменяется искусственным протезом. Реабилитационный период составляет не более двух месяцев.
Из нашего видео вы узнаете более подробную информацию о методах диагностики и лечения инфаркта костного мозга:
Прогноз
При своевременном обнаружении инфаркта костного мозга и адекватном лечении прогноз вполне благоприятный. Однако обнаружить болезнь на начальных этапах удается редко. В таких случаях существует риск возникновения саркомы. Довольно часто у больного на всю жизнь ограничивается двигательная активность, что приводит к инвалидности.
Инфаркт костного мозга является опасным заболеванием, которое ведет к инвалидности. Чтобы этого не допустить, нужно обращать внимание даже на малейшие проявления болезни и сразу же обращаться в клинику, где будет проведена комплексная диагностика и назначено адекватное лечение.
Инфаркт костного мозга: чем опасен и как проявляется?
Инфаркт костного мозга (ишемический некроз кости) – необратимое повреждение костного мозга и близлежащей ткани, которое вызвано уменьшением местного кровоснабжения. Патологию могут вызвать как лекарственные или химические препараты, так и заболевания различного происхождения. Диагноз подтверждается путем гистологического исследования поврежденного костного мозга. Методы лечения во многом зависят от причинного заболевания.
Что такое инфаркт костного мозга?
При инфаркте костного мозга нарушается кровоснабжение опорно-двигательного аппарата, из-за чего отсутствует его должное питание
Костный мозг составляет 4% от общей массы тела – у взрослого человека весом около 65 килограммов он весит около 2,6 кг. Гемопоэтический компонент этого органа продуцирует около 500 миллиардов эритроцитов в день. Костный мозг также является ключевым компонентом лимфатической системы.
Инфаркт в данном случае – это некроз костного мозга из-за уменьшения кровоснабжения тканей (в области плеча или других частей тела). Основная причина – сужение сосудов вследствие тромбоэмболии или застоя крови. В результате ишемия приводит к отсутствию питательных веществ, что, в свою очередь, препятствует образованию новой костной ткани. Поскольку костный мозг должен постоянно обновляться, как и каждая ткань тела, инфаркт приводит к разрушению клеток.
Классификация
Существует 3 типа инфаркта костного мозга:
- Асептический.
- Септический.
- Посттравматический.
Симптомы
Вначале инфаркт в области костного мозга протекает бессимптомно, поэтому расстройство выявляется случайно в ходе медицинских обследований по другим причинам. Позже, однако, появляются явные симптомы в области костей и суставов, которые выражаются прежде всего в боли. Боль первоначально возникает только во время тренировки, но с определенного времени она также может ощущаться в состоянии покоя.
- Боль при физических нагрузках.
- Боли в суставах.
- Связанные с болью ограничения движения.
- Отек в области костей и суставов.
Инфаркт костного мозга в области бедренной кости может вызывать нарушения походки, боль в тазобедренном суставе и уменьшить амплитуду движений нижних конечностей. Инфаркт костного мозга в области коленного сустава характеризуется возникновением сильной боли при физических нагрузках, приседании или ходьбе. В некоторых случаях даже при отсутствии активности боль не исчезает.
Причины

Неправильное питание и как следствие – ожирение, нарушает кровообращение в области большеберцовой кости, что может привести к инфаркту костного мозга
Механизмы и причины возникновения асептических инфарктов костного мозга изучены не полностью. Однако, как представляется, существует ряд факторов риска, которые способствуют развитию такой патологии. К ним относятся, в частности, некоторые терапевтические меры, которые сильно влияют на костное вещество.
Нередко инфаркт костного мозга появляется в ходе иммунотерапии с высокой дозой кортизона или сиролимуса. В частности, химиотерапевтические меры по лечению рака гематопоэтической системы (например, лейкемии и лимфомы) увеличивают вероятность возникновения асептического некроза кости. При лучевой терапии риск немного ниже, чем при использовании системной химиотерапии. Хотя радиотерапия помогает уничтожить раковые клетки, оно также атакует здоровые клетки организма – кровеносные сосуды костной ткани.
Бисфосфонаты являются лекарственными средствами, которые используются для ингибирования потери костной массы при остеопорозе. В качестве побочного эффекта эти препараты также препятствуют образованию новых кровеносных сосудов в костях, что приводит к дефициту костной ткани и питательных веществ.
В дополнение к химиотерапевтическим агентам и бисфосфонатам существует ряд других препаратов, которые могут сильно влиять на кровеносные сосуды костей. Особенно примечательны здесь кортикостероиды и иммуносупрессоры: все эти лекарства ухудшают свертывание крови и таким образом изменяют характеристики кровообращения. В долгосрочной перспективе сжижение крови может привести к закупорке мелких сосудов.
Асептический инфаркт костей также может появиться в результате нездорового образа жизни и некоторых заболеваний. Следующие недуги могут вызвать инфаркт костного мозга:
- Остеоартроз.
- Артериосклероз.
- Системная красная волчанка.
- Болезнь Гоше.
- Остеопороз.
- Серповидноклеточная анемия.
Экстремальные физические нагрузки являются важным фактором риска, который способствует развитию инфаркта костного мозга в области плечевой кости и других частях тела. Хроническое употребление алкоголя и ожирение оказывают огромное влияние на кровообращение. Считается, что ожирение и алкоголь способствуют увеличению количества жировых клеток в крови и таким образом нарушают кровообращение в области большеберцовой кости, что может привести к инфаркту костного мозга.
Некроз кости, который возникает вследствие инфекции, называется септическим костным инфарктом. Кости хорошо защищены от вредных агентов. Такая инфекция возникает либо при системном заболевании, либо после хирургического вмешательства или травмы тазобедренного сустава, а также других сочленений. Патогены движутся от первоначального очага инфекции в другие части тела.
Некроз костного вещества обычно вызван стафилококковыми инфекциями. Другие бактерии и вирусы также могут атаковать костную ткань и влиять на функцию сосудов. Патогены проникают в кости через кровоток, остаются там и размножаются.
Инфаркт костного мозга может развиться в результате инфекционного заболевания – туберкулеза
По мере прогрессирования инфекции часто возникает абсцесс. Общим примером этого процесса является гнойный пародонтит, который приводит к заражению костей. На более поздних стадиях абсцесс может привести к сильному инфаркту костного мозга. Типичными инфекционными заболеваниями, которые приводят к инфаркту кости, являются:
- Болезнь Лайма.
- ВИЧ-инфекция.
- Стафилококковая инфекция.
- Стрептококковая инфекция.
- Туберкулез.
Инфаркт костного мозга может появиться в результате случайной травмы мягких тканей, переломов костей или ошибок хирургического лечения. Посттравматический инфаркт костного мозга развивается без участия инфекционного патогена. У пациентов в результате травмы может возникнуть перелом кости.
Если кровеносные сосуды кости сильно повреждаются во время операции, инфаркт нельзя исключать. Кроме того, посттравматические инфаркты после хирургического вмешательства также возникают вследствие отсутствия гигиенических мер и заражения больничными микробами.
В чем опасность инфаркта костного мозга?
Некроз костей вызывает сильную боль. Во многих случаях она также распространяется на большие суставы или соседние органы, что приводит к значительным ограничениям и дискомфорту в повседневной жизни пациента. Если боль также возникает в ночное время суток, она часто приводит к проблемам со сном и, следовательно, к депрессии или другим психическим расстройствам.
Диагностика
Магнитно-резонансная томография костного мозга на начальных стадиях обнаруживает отёчность и является одним из основных методов диагностирования данной патологии
На начальном этапе врач расспрашивает пациента о локализации, интенсивности и начале появления симптомов. Затем собирает анамнез и проводит физический осмотр пораженной конечности.
Золотым стандартом диагностики инфаркта костного мозга является магнитно-резонансная томография (МРТ) и рентгенография. Компьютерная томография (КТ) или костная сцинтиграфия необходима только для уточнения диагноза или выявления сопутствующих заболеваний (опухоли, переломы). Методы визуализации также следует проводить несколько раз в зависимости от причины, курса и терапии.
Лечение
Основные формы терапии:
- Симптоматическая (обезболивающая) терапия.
- Физиотерапия.
- Лекарственная терапия.
- Хирургическое удаление (опухоль, артроз).
Пациенту назначают временную симптоматическую терапию болеутоляющими и противовоспалительными средствами. Также рекомендуется в течение 4-6 недель ходить на костылях, чтобы не нагружать конечности.
В случае выраженных симптомов или отсутствия лечебного эффекта от симптоматической терапии рекомендуется провести декомпрессию ядра кости, что приводит к немедленному снижению давления и, как правило, к уменьшению боли.
Лекарственная терапия Илопростом и бисфосфонатами показала положительный эффект в различных исследованиях, но в настоящее время не одобрена в России. Злокачественные опухоли следует рассматривать отдельно, выявлять на ранней стадии и последовательно лечить, например, путем хирургического удаления или с помощью химиолучевой терапии.
Прогноз

При своевременном обнаружении инфаркта костного мозга и адекватном лечении прогноз вполне благоприятный, однако обнаружить болезнь на начальных этапах удается редко
Часто симптомы появляются не сразу, а через несколько недель или месяцев. Во многих случаях у пациента не развиваются серьезные осложнения. Однако многие больные зависят от хирургических процедур. Некроз костной ткани не влияет на продолжительность жизни пациента.
Причины и симптомы инфаркта костного мозга
Костный мозг – это орган, который отвечает за обновление крови, формируя новые кровяные клетки. Количество этого вещества в организме зависит от массы тела и составляет 5% от общего веса. Сбой в работе этого органа, приводит к такому заболеванию, как инфаркт костного мозга. Чем быстрей выявить это заболевание, тем легче и качественней будет происходить лечение.

Особенности патологии
В процессе нарушения кровотока в коронарных сосудах, отвечающих за снабжение кислорода к клеткам тканей, происходят необратимые процессы в работе опорно-двигательной системе. В результате, костный мозг начинает отмирать. Из-за отсутствия питания тканей, происходит разрушение клеток. Наиболее уязвимая область – головка бедренной кости. Некроз большой берцовой кости и плечевых суставов встречается редко, на их долю приходится 1.5-2%.
Распознать начало развития болезни затруднительно. Врачи рекомендуют провести ряд медицинских исследований, чтобы избежать необратимых последствий и выявить причину недомогания. Для этого необходима госпитализация.
Причины
На причины развития инфаркта костного мозга могут повлиять множество факторов:
- терапевтические меры;
- иммунотерапевтические меры;
- химиотерапия;
- нездоровый образ жизни;
- нагрузки, физического характера;
- травмы;
- инфекции;
- перепады давления окружающей среды;
- ожирение;
- болезни другого характера.
Заработать инфаркт костного мозга рискуют люди, чей образ жизни связан с ежедневными физическими нагрузками.
К ним можно отнести спортсменов и людей, занятых тяжёлым трудом.
Избыточный вес и алкоголизм приводят к увеличению жировых клеток. Это влечёт за собой развитие тромбоэмболии и застоя крови.
Шахтёры, долгое время находящиеся под землёй; водолазы, чья трудовая деятельность «протекает» под водой; альпинисты – взбирающиеся высоко в горы, испытывают на себе атмосферное давление и его перепады. Всё это неблагоприятно влияет на опорно-двигательную систему.
Инфаркт костного мозга также возникает в результате лечения других заболеваний. В этом случае говорят о терапевтических мерах. На причину возникновения влияют:
- приём высоких доз кортизона или сиролимуса;
- курсы химиотерапии при лейкемии или лимфоме;
- лучевая терапия;
- применение бисфосфонатов;
- медикаменты, ухудшающие свёртываемость крови (кортикостероиды и иммуносупрессоры).
Опасность развития инфаркта костного мозга существует у лиц, имеющих заболевания:
- панкреатит;
- подагра;
- остеопороз;
- ревматоидный артроз;
- болезнь Бехтерева;
- анемия.
Больные, перенёсшие инфаркт, должны внимательно следить за здоровьем опорно-двигательного аппарата, из-за нарушено кровообращения.
Симптомы по стадиям
Развитие проходит 5 стадий, прежде чем достигает апофеоза. Эффективность лечения будет намного выше, если некроз выявить своевременно. Для каждого этапа развития характерны определённые симптомы. Чем запущенней болезнь, тем сильней проявляются признаки недуга.
Основные стадии протекания ишемии.
| №1 |
|
| №2 |
|
| №3 |
|
| №4 |
|
| №5 |
|
Каждый организм индивидуален, поэтому степень протекания каждой стадии происходит по-разному.
Диагностика
Прежде чем приступить к диагностированию болезни, врач визуально осматривает поражённое место и выявляет все сопутствующие симптомы.
Определить возникновение некроза костного мозга возможно только с помощью аппаратной диагностики.
Выделяют 4 медицинских мероприятия:
- Рентгенографическое обследование . Рассчитывать на этот метод на ранних стадиях, не стоит. Но можно заметить кальцинаты на внешней области кости в виде кольца или гроздьев винограда. Поражённые участки выглядят более тёмными.
- Магниторезонансная томография . При данном методе исследования можно заметить:
- гипоинтенсивную отёчность;
- отграничивание кости по периферии;
- скопление контрастных веществ в периферической зоне;
- некрозированные участки эквивалентны жировым тканям.
- Компьютерная томография . Выявляет деструкцию трабекул.
- Сцинтиграфия . Помогает определить болезнь на ранних и поздних стадиях. На ранних – фиксирует наличие «холодных» пятен. Это говорит о том, что в поражённом месте уменьшается количество радионуклидов. На поздних сроках – количество радионуклидов повышается.

Методы лечения заболевания
- Консервативное . Уменьшение болезненных симптомов и прекращение некрозирования тканей. К этому лечению относятся:
- Медикометозная терапия . По рекомендации врача используются противовоспалительные и обезболивающие средства (Целебрекс, Ортофен, Нимесулид, Мовалис, Кетоконазол и др.).
- Физиопроцедуры . Назначают УФ-облучение (всего 3-4 курса), ультрозвуковое воздействие, фонофорез гидрокортизона, ванны (радоновые, сероводородные, хлоридные натриевые), грязелечение.
- Лечебно-физкультурный комплекс . Выполняется под присмотром специалиста. Сюда входят: ходьба на месте, растяжка мышц, упражнения на тренажёрах.
- Диета . Употреблять в пищу злаки, зелень, рыбу отварное мясо птицы, семена тыквы. Побольше витаминов и белков.
- Хирургическое . При данном методе лечения проводят:
- Туннелизация . В больной кости просверливается щель, помогающая нормализовать давление внутри кости.
- Межвертельная остеотомия . Поражённая кость разрезается. Костные осколки фиксируются, с помощью винтов, в месте разреза.
- Артропластика . Омертвевшие кости, заменяются прокладками, чьи функции подобны натуральным хрящам.
- Эндопротезирование . Протез из искусственных тканей замещает натуральный.
Выздоровление наступает не раньше, чем через 2 месяца, в зависимости от сложности операции.
К этому способу лечения стоит относиться с опаской. Прежде всего, необходимо узнать точный диагноз, стадию, противопоказания. Лечение требуется обсудить с врачом.
Рецепты, которые широко используются в народной медицине в качестве настоев:
- Морковный сок (1 стакан в день).
- Настой черники (3 раза в день).
- Чай из молодых побегов хвои.
- Щавельный сок.
- Настой: прополис + мумиё + сок алоэ.
В качестве примочек и компрессов:
- Гвоздичное масло.
- Кашица из щавеля.
- Простокваша.
- Листья можжевельника.
- Капустный лист с мёдом.
Прогноз
Инфаркт костного мозга редкое заболевание. Саркома, инвалидность – являются последствиями при несвоевременном и неправильном лечении. Зачастую болезнь поддаётся медикаментозному лечению и вмешательство скальпеля возможно избежать.
Диагностика инфаркта кости на снимках МРТ и КТ конечностей
Причины инфаркта кости
- Типичны симметричные поражения.
- Инфаркт кости или ишемический некроз кости
- Обычно как случайная находка диагностируется после 40 лет
- Инфаркт кости чаще всего поражает метафизы длинных трубчатых костей (обычно бедренная, большеберцовая или плечевая кость)
- Может распространяться далеко на диафиз (до 20 см в длину)
- Инфаркт только зпифиза кости встречается редко
- Нарушение кровоснабжения кости (обструкция, сдавление или разрыв кровеносных сосудов)
- Окклюзия сосудов
- Истинная полицитемия (увеличение вязкости крови)
- Гемоглобинопатии
- Гипокортицизм
- Панкреатит
- Обморожение
- Тяжелые ожоги
- Лучевая терапия
- Декомпрессионная болезнь (азотные эмболы).
Какой метод диагностики инфаркта кости выбрать: МРТ, КТ, рентген, УЗИ
Методы выбора
- рентгенологическое исследование, МРТ.
Рентгенологические признаки инфаркта кости
- В ранней стадии – остеопения и потеря трабекулярности костной ткани с окружающим склеротическим кольцом
- Участки склероза, образующиеся в зоне некроза кости, и формирование относительно новой костной ткани
- В поздней стадии – неравномерные участки затемнения или кальцинаты (изображение в виде морской гальки, гроздьев винограда, мишени или кольца), обычно расположенные на периферии
- Зона инфаркта кости может иметь длину до 20 см
- При инфаркте в области эпифиза языковидное или клиновидное затемнение распространяется от основания эпифиза на суставную поверхность.
Что покажут снимки КТ кости при инфаркте
- Деструкция трабекул
- Обычно является случайной находкой.
Зачем проводят сцинтиграфию при подозрении на инфаркт кости
- В ранней стадии заболевания – уменьшение накопления радионуклида в месте некроза («холодное пятно»)
- Позднее появляется также увеличение накопления радионуклида (пятно «холодное в горячем»).
Что покажут снимки МРТ кости при инфаркте
- В ранней стадии заболевания – отек (гипоинтенсивный на Т1-взвешенном изображении и гиперинтенсивный на Т2-взвешенном изображении)
- Позднее отграничение вдоль периферии пораженной кости (гипоинтенсивное на Т1 – взвешенном изображении; на Т2-взвешенном изображении – гиперинтенсивная линия по направлению к зоне некроза, соответствует грануляционной ткани)
- Гипоинтенсивная линия по направлению к здоровой кости (склероз, фиброз): признак двойной линии
- Накопление контрастного вещества периферической зоной
- При застарелых инфарктах кости интенсивность сигнала зоны некроза эквивалентна жировой ткани
- Периферическая зона типично извилистая, напоминает гирлянду.
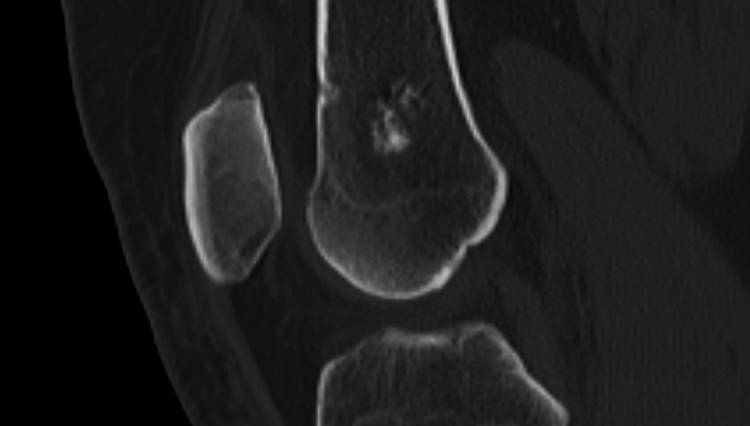
 а, b Инфаркт зрелого костного мозга. (а) Сагиттальная протонная плотно-взвешенная МРТ с подавлением МР-сигнала от жировой ткани. Изображение демонстрирует гирляндовидный склеротический край и центральный участок с сигналом жирового костного мозга. Множественные некротические зоны расположены преимущественно в метадиафизальной области, однако несколько находятся непосредственно рядом с суставом, в связи с чем имеется риск уплощения суставных поверхностей;
а, b Инфаркт зрелого костного мозга. (а) Сагиттальная протонная плотно-взвешенная МРТ с подавлением МР-сигнала от жировой ткани. Изображение демонстрирует гирляндовидный склеротический край и центральный участок с сигналом жирового костного мозга. Множественные некротические зоны расположены преимущественно в метадиафизальной области, однако несколько находятся непосредственно рядом с суставом, в связи с чем имеется риск уплощения суставных поверхностей;
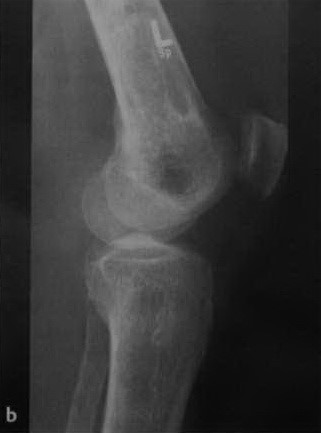
b) Рентгенологическое исследование демонстрирует выраженный склеротический край и центральный участок снижения рентгенопрозрачности в дистальном отделе бедренной кости и в большеберцовой кости. Проксимальный отдел бедренной кости демонстрирует участок частичного грубого склероза, который иногда трудно отличить от энхондромы.
Типичные проявления инфаркта кости
- Обычно протекает бессимптомно
- Редко – нехарактерный локализованный болевой синдром.
Методы лечения
- Обычно не требует лечения
- При подсуставном инфаркте с уплощением суставных поверхностей может быть необходима реконструкция суставных поверхностей.
Течение и прогноз
- Очень редко после инфаркта кости развивается саркома.
Что хотел бы знать лечащий врач
- Размеры
- Расположение
- Проведение дифференциальной диагностики.
Какие заболевания имеют симптомы, схожие с инфарктом кости
Энхондрома
– Дольчатое изображение в виде гроздьев винограда
– Мелкие, точечные или в виде запятой участки (кальцинаты) с уменьшением интенсивности сигнала, разбросанные в центральной части поражения
Хондросаркома
– Высокодифференцированные формы сходны с энхондромой, при сомнении в диагнозе необходимо проведение биопсии
Инфекционный процесс (ранняя стадия)
– Отсутствие реакции надкостницы
– Интенсивность сигнала при МРТ сходна с отеком
– Даже свежий инфаркт нередко четко ограничен и не имеет реакции окружающих тканей
Советы и ошибки
Ошибочная интерпретация заболеваний, представленных в разделе дифференциальной диагностики, и требующих проведения лечения, таких как инфаркт кости.
Звоните нам по телефону 7 (812) 241-10-64 с 7:00 до 00:00 или оставьте заявку на сайте в любое удобное время
Инсульт спинного мозга

Спинной мозг играет не менее значимую роль, чем головной. Многочисленные нервные пучки и стволы несут необходимую информацию для анализа и принятия правильного решения по «руководству» органами, системами. А в обратном направлении поступают сигналы к органам, мышцам, внутренним железам, обеспечивающие потребность человеческого организма в различных ситуациях.
Спинальный инсульт встречается менее часто, чем головной, реже сопровождается смертельным исходом. С одинаковой частотой поражаются люди обоего пола. Его доля в общем количестве нарушений мозгового кровообращения не более одного процента. Однако промедление с лечением вызывает стойкую инвалидизацию пациента, потерю способности двигаться, расстройства внутренних органов.
Что нужно знать о кровоснабжении спинного мозга
Клинические проявления спинального инсульта зависят от нарушения кровообращения в конкретном питающем сосуде. Анатомическое расположение внутри общего канала позвоночника обеспечивает в нормальных условиях достаточную защиту от внешнего воздействия. Внутри костного каркаса предусмотрены специальные отверстия для сосудов. Приводящие артериальные ветки расходятся в соответствии с сегментарным строением позвоночного столба, они носят название радикуломедуллярных или корешково-спинальных. Наиболее крупные артерии отходят от двух сосудистых узлов:
- от подключичной и позвоночной артерий;
- непосредственно от аорты.
Большие сосуды разветвляются на корешково-спинальные ветви, которые в свою очередь идут вдоль спинного мозга, объединяются в переднюю и 2 задние спинальные артерии.
Наиболее широкая артерия подходит к поясничному отделу позвоночника и носит название артерии Адамкевича (в просвете до 2 мм). У 30% людей она одна питает всю нижнюю половину спинного мозга с восьмого грудного сегмента. Поэтому спинальный инсульт на этом уровне вызывает характерные симптомы.
В диагностике важно учитывать участие артерий в обеспечении определенной площади сечения спинного мозга. Между артериями имеются анастомозы, позволяющие в качестве коллатеральных сосудов помогать в случае снижения спинномозгового кровоснабжения какой-либо зоны.
Нарушение спинального кровотока происходит по трем вариантам:
- ишемическому,
- геморрагическому,
- смешанному.
Причины заболевания
Все причины инсульта спинного мозга можно разделить на:
- первичные , зависящие от состояния проходимости питающего сосуда — тромбозы и эмболии артерий, аномалии развития (повышенная извитость, перегибы), аневризматические расширения, сдавление варикозно расширенными венами, внутреннее воспаление (васкулиты) инфекционно-аллергической и другой природы (сифилис, ВИЧ);
- вторичные , обусловленные общим заболеванием, влияющим на систему кровоснабжения — распространенный атеросклероз, гипертония, заболевания позвоночника (остеохондроз, туберкулезный спондилит), врожденные аномалии позвонков, воспаление оболочек спинного мозга, опухоли мозговой и костной ткани, болезни крови с повышенной свертываемостью, эндокринные нарушения.
Любые причины приводят к прерыванию кровоснабжения спинного мозга и его отдельных структур за счет сдавливания отеком тканей, гематомой, опухолью. Последствия выражаются в симптомах кислородного голода, нарушении функционирования нейронов проводящих путей. Зная иннервацию органов, мышечных групп и кожных зон, неврологи устанавливают уровень повреждения спинного мозга.
Как протекает ишемический инсульт
Ишемический инсульт спинного мозга чаще всего встречается у лиц после 50-ти лет, поскольку он сопровождает патологические изменения в позвоночнике, атеросклероз артерий, пристеночный тромбоз нисходящего отдела аорты. Эти заболевания в свою очередь осложняются общей недостаточностью кровообращения.
Симптомы нарастающей ишемии проходят несколько стадий заболевания.
Отдаленные или ближайшие предвестники проявляются в период от 1,5–2 месяцев до недели. Выражаются в жалобах пациента на:
- кратковременную слабость в руках или ногах, проходящую самостоятельно;
- онемение, замерзание или жжение на участках кожи;
- ноющие боли в мышцах;
- возможно учащение мочеиспускания или задержка;
- болевые ощущения в области позвоночника.
Характерно начало заболевания после злоупотребления алкоголем, перегрева, тяжелой физической работы.
Дальнейшая симптоматика развивается в зависимости от поражения спинного мозга по длине и в поперечном сечении.
Стадия инфаркта — за несколько часов или минут боли прекращаются (прерывается чувствительные каналы). Возникают:
- выраженная слабость в конечностях с одновременной утратой чувствительности;
- нарушаются функции тазовых органов;
- признаки нарушения кровообращения в головном мозге (головные боли, головокружение до обморочного состояния, тошнота).
Стабилизация и обратное развитие — клиническое течение перестает прогрессировать, отмечается улучшение состояния.
Стадия остаточных явлений — клиника отличается разнообразием форм, зависит от пораженной артериальной ветви.
В неврологии принято выделять синдромы (комплексы симптомов), по которым можно судить о локализации ишемии.
При тромбозе передней спинальной и позвоночной артерий внезапно появляется:
- тетраплегия (двухстороннее обездвиживание рук и ног);
- нарушения чувствительности;
- парез сфинктеров (мочевого пузыря и ануса);
- затрудненное дыхание в связи с парезом дыхательных мышц и атрофией мышц плечевого пояса, а также блокадой путей из нижних отделов продолговатого мозга;
- при очаге, расположенном высоко в шейном сегменте проявляется нарушенная чувствительность на лице, редко опущение века с одной стороны, сужение зрачка.
Поражение задней спинальной артерии проявляется:
- расстройством поверхностной чувствительности;
- тремором рук;
- парезом (неполный паралич) мышц ног.
При ишемии на уровне позвоночной и корешковых артерий:
- сниженная чувствительность, парестезии (мурашки);
- нарушения работы мышц и суставов;
- снижение некоторых суставных рефлексов, но повышение сухожильных;
- судорожные подергивания мышц.
Поражение корешковых артерий выражается в:
- межреберных, опоясывающих болях;
- выпадении чувствительности к температуре и болям по сегментам позвоночного столба;
- повышении коленных и ахилловых рефлексов;
- снижении брюшных рефлексов;
- при нарушении поступления крови в крестцовом отделе параличи не развиваются, но пациенты теряют возможность контролировать мочеиспускание и страдают недержанием каловых масс.
Ишемия на уровне артерии Адамкевича:
- преходящая слабость в ногах с нарушением чувствительности;
- сбой функций мочевого пузыря и прямой кишки;
- типично быстрое формирование пролежней.
Описано множество синдромов, указывающих на уровень очага ишемии.
Особенности геморрагических проявлений
Кровоизлияние возможно в вещество спинного мозга (гематомиелия) или под оболочки (гематорахис). Клинические проявления зависят от размера гематомы.
- острой опоясывающей болью в туловище;
- параличом одной или всех конечностей;
- нарушением болевой и температурной чувствительности в конечностях;
- массивное кровоизлияние вызывает изменение функционирования тазовых органов.
Тематорахис — редкая патология, при которой кровь поступает в подоболочечное пространство. Чаще в связи с травмой или разрывом аневризмы. Вызывает:
- острые боли стреляющего характера;
- сопровождается проявлениями симптомов поражения головного мозга, которые длятся по несколько суток.
Важно, что при этом отсутствуют проявления поражения вещества мозга.
При эпидуральном расположении гематомы боль локализована в определенном отделе позвоночника, усиливается по мере скопления крови, склонна к повторениям.
Тактика лечения спинальной ишемии
Для снятия ишемии спинного мозга применяют целевые медикаментозные средства:
- Антикоагулянты для разжижения крови и препараты, предупреждающие склеивание тромбоцитов (Гепарин, Аспирин, Клопидогрель, Дипиридамол, Трентал).
- Для расширения коллатералей, устранения спазма сосудов используются Кавинтон, Никотиновая кислота, Пентоксифиллин, Ницерголин, Троксевазин.
- С целью защиты вещества мозга и артериальной стенки назначают: Церебролизин, Актовегин, Ноотропил, Аскорутин.
- Для устранения отека используются мочегонные средства.
- Улучшения мышечного тонуса удается достичь с помощью Нейромидина, Мидокалма, витаминов группы В.
- При связи с воспалительной причиной проводится лечение Нимесулидом, Диклофенаком, Ибупрофеном.
После острого периода добавляется лечебная гимнастика, массаж, физиотерапия. В зависимости от внешних причин ишемии может понадобиться иммобилизация позвоночника, применение блокад, использование техник вытяжения.
Если спинальный инсульт связан с конкретно установленным сдавливающим фактором (опухолями, смещением позвонков, грыжей межпозвоночного отверстия, аневризмой артерии), то после консультации нейрохирурга решается вопрос о проведении оперативного лечения.
Лечение геморрагического инсульта
При терапии кровоизлияния необходимо локализовать его, снять отечность окружающих тканей.
Используются кровоостанавливающие препараты: Гордокс, Дицинон, Аминокапроновая кислота, Контрикал.
Также, как при ишемии, назначают ангиопротекторы и средства для восстановления нейронов, витаминотерапия.
Особенности ухода
При спинальных инсультах большое значение уделяется предупреждению пролежней. Для этого пациенту необходим постоянный уход:
- контроль за чистотой белья;
- протирание тела камфорным спиртом;
- переворачивание при параличе;
- применение резинового подкладного круга;
- использование мочеприемника.
С целью профилактики пневмонии и урогенитальной инфекции назначаются антибактериальные средства, рекомендуется дыхательная гимнастика.
Какие могут быть последствия
Последствиями спинального инсульта могут быть нарушения двигательной активности (параличи), отсутствие чувствительности, расстройство тазовых органов. Для некоторых пациентов даже при минимальных изменениях это равнозначно потере профессии.
Как проводится реабилитация
Реабилитация пациента со спинальным инсультом обязательно включает расширение двигательной активности. Постепенные занятия сначала с использованием пассивных сгибаний и разгибаний конечностей, затем подключение аппаратов для дозированной нагрузки. Лучше всего после стационарного лечения поместить пациента в реабилитационный центр, где он освоит минимум самостоятельных упражнений.
Обучение хождению начинается с использования ходунков, затем переходят на трости.
Для преодоления мышечной слабости назначается электростимуляция, массаж, иглотерапия, подводный душ, озокеритовые аппликации.
Некоторых пациентов приходится обучать самообслуживанию. Самый подходящий срок для реабилитации – первые полгода. Затем дважды в год следует проходить повторные курсы. Положительные сдвиги возможны в течение трех лет, поэтому любое отчаяние необходимо отбросить и убедить больного в рациональном последовательном лечении.
Диагностика и лечение инфаркта костного мозга
При инфаркте конечностей пациенты частично или полностью ограничены в движении. Патологические процессы развиваются на фоне некроза (гибели тканей), который поражает определенный отдел костного мозга. Инфаркт кости коленного сустава и кости бедра может начать быстро развиваться после перенесенных кардиологических патологий.
В первую очередь, в этом виновен инфаркт миокарда. Инфаркт костного мозга бедренной кости также часто запускается вследствие указанного ишемического заболевания.
Выявить болезнь на ранней стадии сложно, но врачи рекомендуют прибегнуть к госпитализации, если возникают тревожные признаки. Важно установить точный диагноз и получить наиболее эффективную терапию.
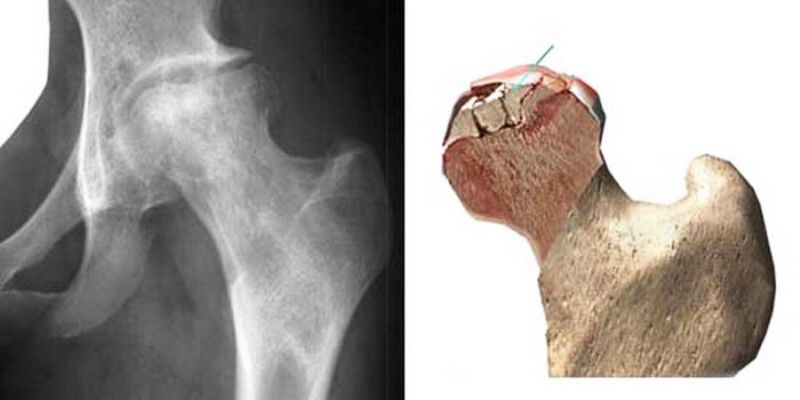 Пораженная часть головки
Пораженная часть головки
Причины инфаркта костей
Заболевание коронарных сосудов способствует развитию патологических процессов. Инфаркт влияет не только на ткани, но и на скелетные мышцы. Речь идет о тазобедренном суставе, плечевых суставах и большой кости голени. Болезнь без квалифицированной помощи может вызвать осложнения.
Развитие патологии вызывает ряд факторов, в том числе расстройство кровеносных сосудов, эмболия, стеноз кровеносных сосудов. Серьезные физические травмы влияют на структуру костной ткани. Различные болезни становятся причиной инфаркта костного мозга:
- панкреатит;
- системная красная волчанка;
- Синдром Бехтерева;
- серповидноклеточная анемия;
- остеопороз;
- ревматоидный артрит.
Медицинские тесты не дают ответа, почему недуг поражает большеберцовую кость голени, ткани спинного мозга, коленного или тазобедренного сустава.
Точный диагноз может быть дан только квалифицированным врачом после тщательного анализа.
Боли в бедре
Клиническая картина
Важно знать симптомы болезни, чтобы вы могли своевременно обратиться в больницу. Врач осмотрит внешние проявления, назначит эффективное лечение. Недуг может быть диагностирован в связи со следующими симптомами:
- В области поражений возникает ощущение холода.
- Появляются мышечные судороги.
- Кожа бледная.
- Конечности немеют.
- Появляются болезненные ощущения.
- Частота сердечных сокращений изменяется.
Пациенты жалуются на ограничения в движениях, отечность. Вероятны атрофия мышц, деформация кости. Важно своевременно начать лечение, чтобы предотвратить серьезные осложнения.
Хирургия
Симптомы инфаркта тазобедренного сустава заключаются в следующем:
- Болевой синдром. Появляется в паху, коленях. Пациенты жалуются на увеличение неприятных ощущений при движении больной ноги или в то время, когда кости таза двигаются. Трудно носить обувь на каблуке, подтянуть нижнюю конечность к груди или сделать движение в сторону. Уменьшается подвижность пораженного сустава.
- Атрофируются мышцы бедра. Больная нога по сравнению со здоровой конечностью становится худой. Это связано с уменьшением объема мышечных волокон.
- Удлинение ног. Редкое явление, которое является серьезным осложнением костного инфаркта.
Болезнь чаще встречается у молодых людей в возрасте от 25 до 40 лет. В большинстве случаев патологические процессы воздействуют на тазобедренный сустав на одной стороне. Важно своевременно связаться с квалифицированным специалистом.
Бедренные кости
Инфаркт в этом случае сопровождается редкими и непроизвольными болезненными ощущениями. Дискомфорт распространяется на паховую и тазовую область. Болевой синдром сосредоточен в колене с той стороны, где развивается некроз. Инфаркт костного мозга большеберцовой кости либо какой-то другой кости скелета может развиваться аналогичным образом.
Постепенно неприятные ощущения возникают при ходьбе, беге и сидении, а позднее и лежа. Болевой синдром медленно растет, беспокоя даже в состоянии покоя.
Нарушение координации движений, проблемы с подвижностью нижней конечности, в области поражений, уменьшение гибкости в зоне, расположенной в непосредственной близости от сустава. Постепенно атрофируются мышцы ног. Они выглядят тоньше и короче.
Причины, по которым развивается инфаркт костного мозга большеберцовой кости, могут быть различны. Лечение инфаркта костного мозга назначается врачом после тщательного медицинского обследования. Специалист учитывает состояние пациента, индивидуальные характеристики организма и ход заболевания. Довольно часто инфаркт костного мозга большеберцовой кости развивается при различных заболеваниях.
Поражение костного мозга плечевой кости может быть следствием основной патологии.
Поражение спинного мозга
Симптомы патологии позволяют установить предварительный диагноз, который подтверждает или опровергает результаты медицинских исследований. Многие пациенты до травмы спинного мозга жалуются на боль в пояснице — симптомы, которые часто связаны с ишиасом или воспалением почек.
О симптомах и лечении инфаркта спинного мозга в любом конкретном случае сообщит квалифицированный врач. Основными признаками болезни являются:
- паралич пораженного района;
- отсутствие чувствительности к температуре и боли;
- нарушение функции органов малого таза (недержание мочи, стула);
- трофические язвы.
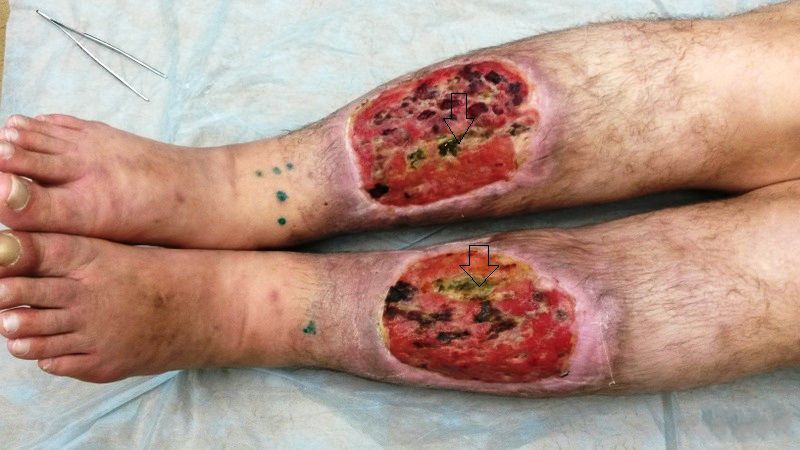 Язвы на ногах
Язвы на ногах
Локализация может быть совершенно разной. Можно обнаружить инфаркт костного мозга коленного сустава, пяточной кости и других частей. Фактически инфаркт костной ткани это серьезный недуг, при котором повреждается структура костной ткани.
Сильные болевые ощущения в нижней части спины свидетельствуют о развитии некроза. Необходимы консультация и срочные исследования.
Многие пациенты не обращают внимание на появление признаков, которые доказывают серьезность ситуации. У других пациентов развивается паника, что негативно влияет на общую ситуацию.
Кости коленного сустава
Некроз вызывает болезненные ощущения при увеличении интенсивности физической работы, а иногда в состоянии покоя. Каждая стадия патологии сопровождается определенными симптомами и различной интенсивностью. Можно выделить 3 этапа.
- На первом этапе признаки отсутствуют. Существует только слабый болевой синдром, который усиливается на мгновение или на фоне физической активности.
- Второй этап характеризуется более выраженными симптомами. Колено постоянно болит, дискомфорт периодически усиливается. Воспаление и отек мягких тканей увеличивает температуру в пораженной области. Походка меняется, становится, трудно подняться по лестнице.
- На последнем этапе развития некроза постоянно присутствует болезненное ощущение в коленном суставе. Изменение формы и структуры колена вызывает деформацию. Ткани набухают и краснеют.
Иногда после компьютерной томографии удается обнаружить признаки обызвествления. Ими сопровождается инфаркт костного мозга плечевой костей слева или справа.
 Оборудование компьютерной томографии
Оборудование компьютерной томографии
Лечение костного инфаркта
Инфаркт определяется после медицинского обследования. Лечение является консервативным и хирургическим. Другие методы лечения некроза следует обсудить с лечащим врачом.
Лекарственное лечение
Пациентам назначают специальные лекарства, которые уменьшают симптомы боли и останавливают процесс отмирания тканей. Для лечения инфаркта назначаются следующие препараты:
- Нестероидные противовоспалительные препараты. Они уменьшают боль и устраняют воспаление («Ибупрофен», «Кетонал», «Диклофенак»).
- Лекарственные средства, предупреждающие образование сгустков крови и нормализующие скорость кровообращения («Теоникол»).
- Бисфосфонаты. Средства, необходимые для восстановления обмена кальция. Они могут регенерировать костную ткань («Алостин», «Оксидевит», «Сибакалуцин»).
- Хондропротекторы. Медикаменты, улучшающие состояние и структуру мышц и связок. То же самое относится к сухожилиям, хрящам и кости («Глюкозамин», «Хондроитинсульфат»).
- Препараты кальция. Дополнительные средства, необходимые для укрепления костей («Кальций D3 Форте», «Остеомаг», «Натекаль D3»).
 Препарат Остеомаг в таблетках
Препарат Остеомаг в таблетках
Пациентам рекомендуется посещать физиотерапевтические процедуры, выполнять лечебные упражнения. Они должны придерживаться специальной диеты. Лечащий врач будет давать все рекомендации по лечению.
Хирургическое вмешательство
Люди, столкнувшиеся с таким необычным инфарктом, хотят знать, что это и как с этим бороться. Зона поражения может затрагивать области плечевой кости, кости нижних конечностей и совершенно различные отделы. Операцию пациенту проводят в отсутствии положительной динамики после лечения лекарствами. То же самое относится к людям, которым противопоказана консервативная терапия.
Существует несколько видов операций. Врачи выбирают наиболее эффективные, учитывая фазу болезни. В начале некроза пациента выполняется туннеллирование. В костях для уменьшения давления делают несколько отверстий небольшого диаметра.
На 2-3 этапе врачи выполняют остеотомию. Разрезают бедренную кость, соблюдая определенный угол. Медицинские винты фиксируют детали. После того, как операция на костной ткани завершается, начинается процесс восстановления. На пораженный участок помещают плотную повязку (гипс).
На 2-3 этапе выполняется и артропластика. Во время манипуляции врачи удаляют мертвые части костей. На их месте размещают специальные подушечки, которые имеют характеристики человеческого хряща.
На последних стадиях заболевания врачи используют эндопротез. Во время хирургического вмешательства специалисты ставят искусственный протез. Период реабилитации длится 2 месяца.
Заключение
Часто двигательная активность пациента снижается, что приводит к инвалидности. Врачи рекомендуют заботиться о своем здоровье, обращая внимание на самые незначительные изменения и тревожные симптомы, немедленно отправляясь в медицинское учреждение для обследования. Основное кровоснабжение дорсальной трети спинного мозга обеспечивается спинными спинальными артериями; и для остальной 2/3 — вентральными спинальными артериями. Вентральная спинальная артерия имеет лишь небольшое количество афферентных артерий в верхней области шеи и большую артерию Адамкевича в нижней части грудной области. Питающие артерии происходят из аорты.
Инфаркт — серьезная болезнь. На ранних стадиях определение характерных признаков затруднено, но развитие патологических процессов может вызвать начало саркомы.
Поскольку коллатеральная циркуляция для вентральной спинальной артерии во многих местах разрежена, некоторые спинномозговые сегменты (например, от 2 до 4 грудных сегментов) особенно чувствительны к ишемии. Поражение экстравертебрального отдела или аорты (например, из-за атеросклероза, диссекции, операционного зажима) вызывает инфаркт чаще, чем нарушения внутреннего нерва. Тромбоз — необычная причина, а полиортериит редко провоцирует такие изменения.
Внезапная дорзальная боль может сочетаться при инфаркте костного мозга потерей чувствительности. Чувствительность непропорционально изменяется. Вентральная спинальная артерия обычно поражается, вызывая синдром вентрального корешка (медуллярный синдром). Чувство равновесия относительно сохранено. Если инфаркт незначителен и в основном влияет на паренхиму, наиболее удаленную от зажатой артерии, возможен и центромедуллярный синдром. Неврологические симптомы могут регрессировать частично после первых дней.
Диагностика основана, главным образом, на МРТ. Инфаркт подозревается при сильной боли в спине и характерных неврологических дефицитах, возникающих внезапно.
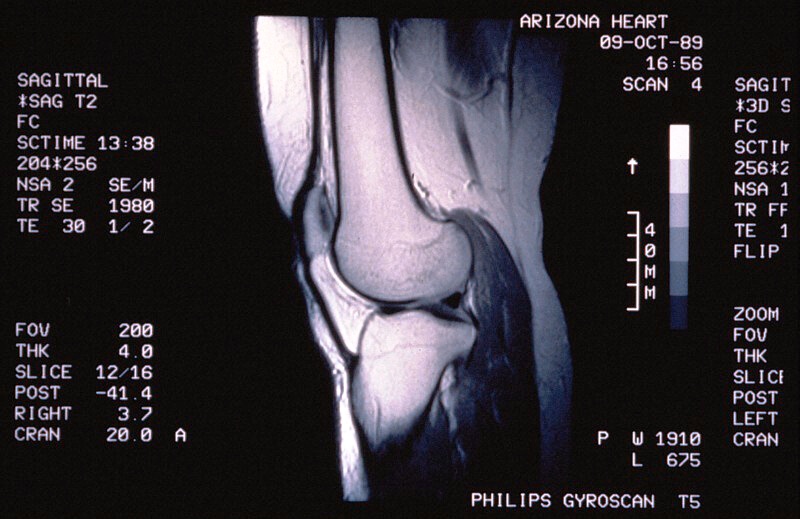 МРТ коленного сустава
МРТ коленного сустава
Острый поперечный миелит, компрессия спинного мозга и явление демиелинизации могут приводить к подобным состояниям, и чаще удается обнаружить их с помощью с помощью анализа СМЖ.
Вспомогательный уход — важная часть лечения.
Иногда можно устранить причину инфаркта миокарда (например, диссекция аорты, узелковый полиартериит), но часто единственным методом лечения является поддерживающая терапия.
Симптоматика инфаркта костной ткани и костного мозга представляет собой серьезную патологию, которая требует ответственного отношения. Встречается она достаточно редко, но способна привести к инвалидности. Ситуация осложняется еще и потому, что наблюдаются сложности в плане диагностики. Обнаружить недуг на начальных стадиях проявления сложно. Клиническая картина отличается смазанностью. Но если удастся выявить своевременно заболевание, соответственно, врач может назначить эффективные меры. Человек сможет восстановиться и сохранить хорошее качество жизни.
Видео «Инфаркт головки бедра»
В этом видео рассказывается об инфаркте в области головки бедра, а так же как диагностируется и лечится это заболевание.
И немного о секретах.
Вы когда-нибудь пытались избавиться от варикоза самостоятельно? Судя по тому, что вы читаете эту статью – победа была не на вашей стороне. И конечно вы не понаслышке знаете что такое:
- вновь и вновь наблюдать очередную порцию сосудистых звездочек на ногах
- проснуться утром с мыслью, что бы-такое одеть, чтобы прикрыть вздувшиеся вены
- страдать каждый вечер от тяжести, расписания, отеков или гудения в ногах
- постоянно бурлящий коктейль из надежды на успех, томительного ожидания и разочарования от нового неудачного лечения
А теперь ответьте на вопрос: вас это устраивает? Разве можно с этим мирится? А сколько денег вы уже “слили” на неэффективные мази, таблетки и кремы? Правильно – пора с ними кончать! Согласны? Именно поэтому мы решили опубликовать эксклюзивное интервью с главой Института Флебологии Минздрава РФ Виктором Михайловичем Семеновым, который рассказал, как за одну-две недели победить ВАРИКОЗ и уберечь себя от рака и тромбов в домашний условиях. Читать дальше.