Пролапс трикуспидального клапана
Пролапс трикуспидального клапана – редкая сердечная болезнь органического происхождения. Обнаруживается такой порок у одного человека из 10 тысяч. Чаще всего он диагностируется у представителей мужского пола, которые в анамнезе имеют ишемическую болезнь сердца или патологии коронарного кровообращения.
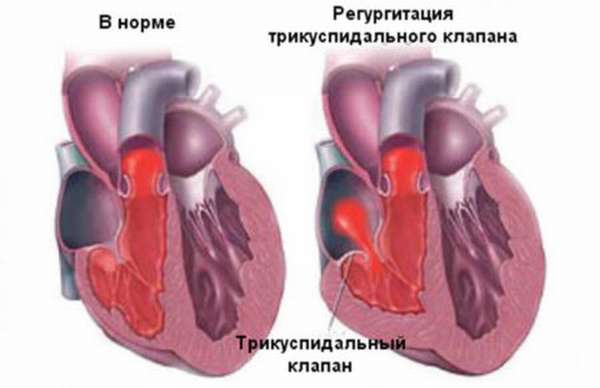
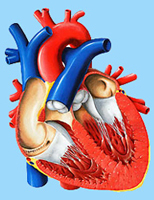
Трикуспидальный клапан соединяет между собой правое предсердие и правый желудочек. Его функция — обеспечить движение крови по направлению к аорте и легочной артерии и ограничить ее обратное затекание в предсердие.
Дефект работы этого сердечного клапана заключается в его неполном смыкании или провисании в правое предсердие во время диастолы, из-за чего кровь забрасывается в обратном нормальному кровотоку направлении (этот процесс называется регургитация). Патологические изменения в работе этого клапана вызываются процессами дегенерации и дисплазии его клеток, поэтому он утрачивает свою природную эластичность и как бы «проваливается внутрь».
Причины
Развитие пролапса трикуспидального клапана провоцируют врожденные или приобретенные факторы.
- Нарушение нормального внутриутробного развития, когда на плод могут повлиять различные токсические вещества (при бесконтрольном самолечении матери фармакологическими препаратами, злоупотреблении вредными привычками).
- Гипоксия плода, недостаточное поступление кислорода.
- Токсикозы беременной.
- Резус-конфликт между матерью и плодом.
- Дефицит питательных веществ в рационе женщины, голодание, строгие диеты.
- Генетические аномалии, обусловленные наследованием дефектных хромосом (синдром Элерса-Данлоса, синдром Марфана, врожденная контрактурная арахнодактилия, эластическая псевдоксантома).
- Ревматизм или ревматоидный артрит.
- Кардиомиопатии.
- Патологии других клапанов сердца (митрального и аортального).
- Осложнения после вирусных или бактериальных заболеваний в раннем детстве (гнойных ангин, гломерулонефритов, пневмоний).
- Опухоли, при которых в организме вырабатывается особое вещество, разрушающее миоциты (сердечные клетки).
- Инфекционные заболевания сердца (миокардит, перикардит, эндокардит).
- Гипертиреоз, тиреотоксикоз.
- Травматические повреждения грудной клетки (ушибы, ранения, образование гематом).
- Разрушение сердечных волокон из-за токсического воздействия лекарственных средств, наркотиков, этилового спирта.
- Бронхолегочные заболевания с нарушением вентиляции органов.
- Цирроз печени.
- Аутоиммунные патологии.
- Иммунодефициты.
- Системные болезни (склеродермия, красная волчанка, васкулиты).
- Гормональные или обменные заболевания.
- Артерииты.
- Воздействие ионизирующего излучения и плохой экологии.
Степени пролапса трикуспидального клапана
- Первая — появление умеренной регургитации на уровне створок, которая может быть обнаружена при ультразвуковом исследовании. У пациентов нет жалоб на здоровье, они сохраняют активный образ жизни.
- Вторая — обратный заброс крови увеличивается и достигает середины правого предсердия. Больные начинают ощущать перебои в работе сердца, их самочувствие ухудшается.
- Третья — регургитация достигает больших объемов и наблюдается по всему предсердию, пациенты предъявляют характерные жалобы на нарушения в работе сердца (изменения ритма, повышение давления, головокружения, загрудинные боли, одышку при нагрузке или в покое).
- Четвертая — в правое предсердие в диастолу попадает до 40% крови. Состояние больных крайне тяжелое, признаки сердечной недостаточности ярко выражены.
В медицине также выделяют первичный пролапс ТК (трикуспидального клапана) и вторичный. Первый вариант протекает легче и чаще всего обуславливается патологиями в работе сердца и его сосудов. Второй является следствием легочной гипертензии, которая возникает из-за серьезных патологий легких или легочной артерии.
Клиника
Симптомы болезни нарастают прямо пропорционально увеличению регургитации.
На начальных этапах порок может проявлять себя косвенными признаками:
- быстрым утомлением при выполнении домашних или профессиональных дел;
- головными болями, похожими на мигрень;
- подташниванием в сочетании легким головокружением;
- нарушениями сна, появлением излишней тревожности.
Характерными для разгара болезни являются следующие симптомы:
- сильная усталость, слабость даже при небольших физических нагрузках;
- чрезмерная потливость, дрожь в конечностях;
- выраженная отечность на ногах и на животе;
- ощутимая и видимая пульсация вен на шее;
- уменьшение объема отделяемой мочи;
- нарушения сердечного ритма (тахикардия, аритмия, экстрасистолы);
- сердечные боли;
- сильная одышка;
- кровохаркание (иногда);
- болезненность и дискомфорт в правом подреберье, значительное увеличение печени;
- подъемы АД;
- диспепсические явления: тошнота, рвота (не всегда);
- головокружения, обмороки.
Объективные диагностические признаки болезни (выявляются при прослушивании, выстукивании сердца, на снимках УЗИ, рентгене).
- Увеличение сердечных границ справа.
- Гипертрофия миокарда.
- Шумы в сердце, особенно при вдохе.
- Фиксирование степени регургитации и прогибания клапанных створок при ультразвуковом обследовании.
Диагностика
- Сбор жалоб и сведений об образе жизни и привычках пациентов.
- Осмотр, аускультация, перкуссия.
- УЗИ сердца (эхокардиография).
- ЭКГ.
- Рентгенография.
- КТ, МРТ.
- Анализы крови и мочи.
Лечение
Терапия пролапса трикуспидального клапана основывается на консервативных или оперативных мероприятиях. Выбор метода лечения зависит от степени поражения и течения заболевания.
На начальных этапах болезни врачи назначают диуретики, ингибиторы АПФ, препараты калия, витамины, сердечные гликозиды, антикоагулянты. Цель терапии при 1 стадии ПТК остановить ослабление сократительной способности клапана, восстановить нормальную работу сердечной мышцы.
На поздних этапах развития болезни медикаментозное лечение считается неэффективным и пациентам предлагают оперативное вмешательство. Оно заключается в реконструкции фибринозного кольца пораженного клапана или его протезировании (полной замене на имплантат).
Профилактика и прогноз
- Нормализация распорядка дня, рациональное распределение нагрузок, полноценный сон.
- Своевременное лечение инфекционных и дегенеративных заболеваний организма.
- Правильное питание.
- Отказ от вредных привычек.
- Активный образ жизни.
- Беременным женщинам необходимо лечить гестоз, а также исключить вредные влияния на плод.
Опасен ли пролапс трикуспидального клапана? Небольшой пролапс ТК имеет благоприятный прогноз. Таких пациентов наблюдают кардиологи и назначают им проведение диагностических обследований 1 раз в год. Женщинам с таким пороком можно забеременеть и родить здорового ребенка. Конечно, при условии постоянного наблюдения в кардиологическом центре.
В случае прогрессирования болезни важно своевременно провести оперативное вмешательство и восстановить функции трикуспидального клапана.
Романовская Татьяна Владимировна
Страничка оказалась полезной? Поделитесь ею в своей любимой соцсети!
Пролапс трикуспидального клапана
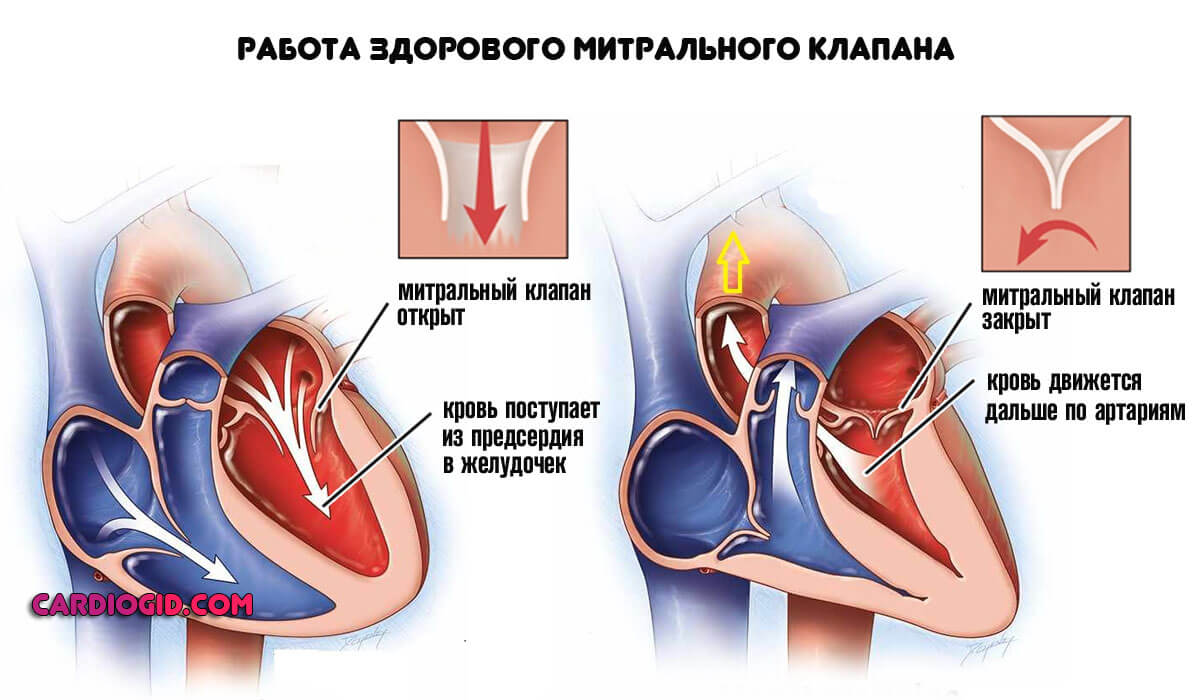
Каждый девятиклассник, изучивший школьный курс биологии, обязан знать, что сердце – это полыймышечный орган, разделённый двумя перегородками: вертикальной (или межжелудочковой) на правый и левый желудочки, горизонтальной (межпредсердной) на правое и левое предсердия.

От камер сердца отходят крупные сосуды. Уносящие — аорта и лёгочный ствол, приносящие — легочные вены и полые вены. Камеры сердца работают попеременно: вначале сокращаются предсердия, а затем, когда предсердия расслабляются, наступает черед сокращения желудочков. Работу сердца и сосудов регулируют клапаны сердца: двустворчатый или митральный, расположенный между левыми отделами и трикуспидальный или трёхстворчатый, расположенный между правым предсердием и правым желудочком.
Всё три створки клапана правых отделов сердца состоят из эластичной и упругой соединительной ткани, плотно прилегают друг другу, не допуская возможности обратного хода крови при сократительной работе правого желудочка. Створки клапана закрывают правое атриовентрикулярное отверстие, то есть округлое сообщение между камерами сердца.
Аномалия или порок сердца?

В чем таится опасность?
Чтобы не утонуть в потоке медицинской терминологии, необходимо чётко понимать степень разницы между пороком и аномалией развития сердца. Рассмотрим эту разницу на примере трикуспидального клапана.
Малая аномалия развития сердца — анатомическое изменение строения сердца, которое обычно не приводит к серьёзным нарушениям со стороны деятельности сердца. Примером может являться врождённое пролабирование трёхстворчатого клапана.
Порок сердца — это грубое отклонение анатомического строения сердца, которое в большинстве случаев приводит к существенным нарушениям его функции. Пример: атрезия трёхстворчатого клапана.
Поговорим подробнее о пролапсе и атрезии.
Что нужно знать о пролапсе?

Пролапс трикуспидального клапана
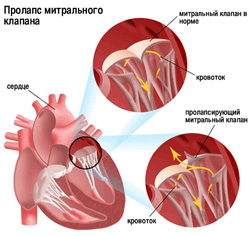
Прежде всего,то, что синонимы пролапса — провисание или прогибание. Это такая дисфункция створок клапана, при котором они, теряя упругость и эластичность, выгибаются в сторону предсердия под напором крови при сокращении желудочков. Иногда створки выпячиваются настолько, что их края расходятся, и кровь изливается назад в предсердие — это состояние называется регургитацией.
Пролапс трикуспидального клапана не такое частое явление, как пролапс митрального клапана. И чаще всего выявляется в сочетании с последним. Но также может встречаться и изолированно. Причины, приводящие к пролапсу делят на врождённые и приобретённые. Из врождённых причин следует отметить недоразвитие соединительной ткани. При этом заболевании изменяются не только клапаны сердца, но и суставы, могут быть нарушения со стороны зрительной, мочеполовой, лёгочной системы.

Дисплазия соединительной ткани
Дети с дисплазией соединительной ткани в какой-то степени внешне имеют определённое сходство. Их отличает высокий рост, повышенная подвижность суставов, воронковидная грудная клетка, низкая масса тела, может иметь место плоскостопие, опущение почек, нарушение зрения: близорукость, вывих или подвывих хрусталика. Эти симптомы могут быть выражены в большей или меньшей степени.
Если у ребёнка наблюдается более трёх из вышеперечисленных признаков, то стоит показать его врачу для дообследования по поводу слабости соединительной ткани.
Причинами вторичного пролапса чаще всего являются следующие заболевания: ревматическая болезнь, ишемическая болезнь сердца, карциноидный синдром, инфекционный эндокардит, дисфункция сосочковых мышц при инфарктах правых отделов, миокардиты различного происхождения.
На что жалуется пациент с пролапсом трёхстворчатого клапана?

Регургитация трикуспидального клапана
Следует отметить, что на общее состояние пациента оказывает влияние не столько наличие самого выпячивания клапана, не столько степень пролапса, сколько присутствие обратного тока крови, т.е. регургитации крови.
Если пролапс не сопровождается регургитацией вовсе, или ретроградный ход крови незначительный (в пределах клапанных створок), то жалоб и вовсе может не быть. Что чаще всего и бывает при пролапсе 1 степени. Такой диагноз становится «сюрпризом» для пациента при прохождении профилактического осмотра и не требует никакого лечения, лишь периодического наблюдения.
Но, когда обратный ток крови в предсердие достигает 2 см и более, или при пролапсе 2 степени и выше, пациент может предъявлять жалобы, которые свидетельствуют о развитии или наличии правожелудочковой недостаточности: слабость, одышка при физической активности либо в покое, повышенная утомляемость, сердцебиение, перебои в работе сердца, отёки нижних конечностей, тянущая боль под ребром справа, вздутие живота, тошнота, периодические боли в грудной клетке.
При осмотре врачом может наблюдаться желтизна кожи, пастозность, отёчность стоп и лодыжек, увеличение печени и появление края печени из-под рёберной дуги, усиление пульсации сосудов шеи. При прослушивании тонов сердца часто слышен шум, систолические щелчки. Вышеуказанные жалобы и наличие объективных симптомов при осмотре врача свидетельствуют о необходимости дообследования.
Диагностика и лечение пролапса

ЭхоКГ с допплерографией
Что подтверждает наличие пролапса? Прежде всего эхокардиография, которая позволяет визуализировать клапан, и с большой точностью определить степень его выпячивания. А если ЭхоКГ сочетается с допплерографией, врач сможет определить наличие и степень обратного излития крови в предсердие через повреждённый клапан. Так же помощниками в диагностике являются электрокардиограмма, рентгенограмма, редко, но может назначаться КТ или МРТ.
После подтверждения наличия провисания трёхстворчатого клапана, врачу предстоит сделать выбор: лечить или наблюдать. Если пролапс не сопровождается регургитацией, или ток крови несущественный, пациент не предъявляет жалоб — лечение не требуется. Достаточно наблюдения. Но при приобретённом пролапсе, когда его происхождение вторично, лечение обязательно.
В этом случае врач назначает комплексное лечение первичного заболевания, повлекшее за собой развитие пролапса. Итак, если пролапс вторичен, имеется клиника, есть регургитация — нужно лечение. Если пролапс первичен, не сопровождается обратным излитием крови в предсердие, никак клинически себя не проявляет, то он может рассматриваться как вариант нормы. Чего нельзя сказать об атрезии.
При постановке диагноза «атрезия трёхстворчатого клапана» лечение обязательно, и почти всегда хирургическое.
Когда стоит бить тревогу, или атрезия трикуспидального клапана

Атрезия трикуспидального (трёхстворчатого) клапана
Когда речь идёт об атрезии, у медиков не возникает вопрос «лечить или нет». Лечение обязательно! Жизненно необходимо. Атрезия трикуспидального клапана — это врождённый порок сердца, при котором вместо трёхстворчатого клапана формируется плотная мембрана, это приводит к тому, что сообщение между правым предсердием и желудочком отсутствует, поскольку сообщающее их отверстие заращено.
Атрезия трёхстворчатого клапана всегда сопровождается недоразвитием правого желудочка, увеличением левого (из-за переполнения его кровью) и дефектом перегородки между предсердиями. Когда кровь наполняет правое предсердие, попасть в правый желудочек она не может, поскольку сообщения между ними нет, тогда кровь поступает через дефект в перегородке в левое предсердие.
Если дефект маленьких размеров, то кровь тяжело изливаться через него, она застаивается в правом предсердии, расширяя его, происходит венозный застой в полых венах. В сердце идёт смешение артериальной и венозной крови и организм недополучает кислород. Всё это быстро приводит к формированию и прогрессированию сердечной недостаточности.
Почему возникает атрезия?

Причины атрезии у ребенка
Формирование сердца эмбриона происходит с 3 по 8 неделю. Чаще в этот самый важный период времени для будущего ребенка, женщины порой не всегда знают о своей беременности и ведут привычный образ жизни, к сожалению, не всегда здоровый. Если будущая мама употребляла алкоголь, курила, болела вирусной инфекцией, принимала запрещенные при беременности лекарственные средства, есть вероятность того, что у ребёнка возникнет атрезия трёхстворчатого клапана.
Так же в группу риска входят женщины старше 35 лет, имеющие неблагоприятный акушерский анамнез (прерывания беременности, мертворождение), страдающие заболеваниями эндокринной системы, имеющие в роду родственников с пороками сердца.
Как распознать атрезию?

Проявления и степень выраженности клиники зависят от величины сообщения между предсердиями, от давления крови в лёгочной артерии. При атрезии трёхстворчатого клапана новорождённые дети имеют синюшний цвет кожи, который усиливается при крике, сосании груди.
Дети отстают в физическом развитии,формируются пальцы по типу «барабанных палочек» и ногти по типу «часовых стёкол», возникают отёки, застойная печень, характерны резкие приступы ухудшения самочувствия — ребенок становится беспокойным, задыхается, резко синеет, усиливается одышка,сердцебиение, возможна потеря сознания.
При таком тяжёлом состоянии ребёнка показана хирургическая операция. Без оперативного лечения у таких детей на первом году жизни прогноз крайне неблагоприятный.
Признаки пролапса трикуспидального клапана и основные причины развития патологии
Находящийся между правым желудочком и предсердием трехстворчатый клапан играет важную роль при сокращении сердца. В некоторых случаях его створки теряют нужную упругость и стенки клапана прогибаются внутрь предсердия. Под давлением крови их стенки могут расходиться. В результате получается обратный отток части крови, который называется регургитацией. Пролапс трикуспидального клапана редко встречается отдельно, чаще он сочетается с пролапсом митрального клапана (ПМК).
Признаки патологического процесса
ПТК классифицируется в зависимости от момента появления. Делится на врожденный и приобретенный.
- Врожденный или первичный вид заболевания передается на генетическом уровне. Пролапс вызван врожденным дефектом соединительной ткани.
- Приобретенный тип заболевания становится результатом перенесенных травм грудной клетки и болезней, связанных с нарушением деятельности сердечно-сосудистой системы. Сердечный пролапс вызван провисанием створок клапана из-за порыва сухожильных хорд или их воспаления.
Регургитацией называют обратный ток крови, возникающий из-за прогиба и неполного смыкания створок клапана. В зависимости от степени нарушения и прогиба происходит увеличение возвращенной части крови и уменьшение ее поступления в легочную артерию.
ПТК выявляется по характерным признакам. Изменение структуры предсердия становится причиной:
- неритмичности сердцебиения,
- учащенности и затрудненности дыхания,
- болезненной тяжести под правым ребром,
- тяжести в верхних отделах живота и отрыжки,
- обморочных и полуобморочных состояний во время сильных стрессов и в помещениях с недостаточной вентиляцией.
Слабость, снижение работоспособности, нарушение распределения крови по организму, частые приступы панического страха, склонность к носовым кровотечениям и образованию синяков указывают на наличие данного заболевания и ПМК.
Для врожденного ПТК типично отсутствие симптомов, так как циркуляция крови нарушена незначительно. Выявляется при обследовании пациента во время профилактических осмотров или диспансеризации.
Приобретенная патология дает признаки тех заболеваний, результатом развития которых является, ПТК.
Причины болезни и способы ее выявления в клинических условиях
Заболевание в зависимости от проявления ПТК и обратного оттока крови делится на степени:
- Пролапс 1 степени – движение кровотока определить почти невозможно.
- Пролапс 2 степени – возвратное движение заметно на расстоянии до 2 см.
- Третья степень – обратное движение тока крови определяется на расстоянии более 2 см.
- Четвертая – движение можно определить на большом участке.
По причинам развития ПМК делятся на два типа:
- органическая недостаточность появляется при изменении размера и формы клапана предсердия,
- функциональная недостаточность, появившаяся в связи с изменениями объемов и формы сердца, сердечный клапан остается в неизмененной форме и соответствует норме.
Причины пролапса трехстворчатого клапана, разнообразны. Их появление зависит от внешних и внутренних факторов.
- Врожденной недостаточности предшествует воздействие на организм беременной женщины облучений, инфекций и других неблагоприятных факторов.
- Предпосылкой к приобретенным органическим изменениям становится:
- карциноидный синдром сердца,
- закрытая травма сердца с изменением створок,
- ревматические поражения и ПМК,
- воспалительные процессы на внутренней сердечной оболочке,
- оперативные вмешательства при лечении других заболеваний.
- Приобретенное функциональное отклонение появляется из-за:
- поражение сердечных мышц в результате инфаркта, ПМК,
- увеличение сердечных полостей при уменьшении толщины мышц,
- недостаточный ток крови из правого желудочка, вызванный новообразованиями,
- повышенное кровяное давление в легочной артерии.
Главной проблемой в выявлении ПТК становится редкость его проявления в чистом виде. В основном сердечный порок встречается вкупе с ПМК или трикуспидальным стенозом.
Диагностирование проводится после полного сбора и анализа анамнеза болезни.
- Выяснение историй болезни пациента и его ближайших родственников по восходящим линиям, какое проводилось лечение.
- Сбор информации о длительности жалоб на отеки ног, увеличение размеров живота и другие сопутствующие признаки.
- Полный осмотр с измерением АД, электрокардиографическим и ультразвуковым исследованием.
- Биохимический, иммунологический и общий анализ крови.
- Коронарокардиографическое и томографическое исследование.
На основании полученного результата обследования назначается лечение заболевания. При необходимости производится хирургическое вмешательство. Наблюдение за пациентами могут вести только узкопрофильные специалисты. Оперативное вмешательство часто вызывает специфические осложнения.
Лечение и диагностика пролапса трикуспидального клапана
Пролапс трикуспидального клапана (ПТК) – патологическое состояние сердца, вызванное проваливанием в диастолу створок трикуспидального клапана в правое предсердье, что провоцирует развитие клапанной недостаточности и сопровождается частичным возвращением кровяного потока в правое предсердье – регургитацией.
Данный недуг сложно назвать распространенным заболеванием. Он диагностируется нечасто: один случай на несколько десятков тысяч человек. Чаще всего заболевание выявляется в сочетании с пролапсом митрального клапана, который в отличие от первого диагностируется у каждого 5 жителя нашего земного шара.
Согласно статистическим исследованиям, пролапс ТК чаще определяется у представителей мужского пола, и в большинстве клинических случаев является результатом перенесенных заболеваний сердца.
Почему возникает ПТК?
Патологическое проваливание трикуспидального клапана бывает врожденный и приобретенный. Чаще всего врожденные аномальные пороки створок клапана и его фиброзного кольца возникают в результате внутриутробного действия на плод токсических факторов. Происходит это примерно на 3-9 неделе беременности, когда в организме будущего малыша идет закладка жизненно важных органных структур. Врожденная недостаточность трехстворчатого клапана также может возникать из-за патологий соединительной ткани, как генетических (синдром Морфана), так и приобретенных.
Приобретенный пролапс трикуспидального клапана развивается вторично, на фоне других патологических состояний:
- ревматизма;
- ревматоидного артрита;
- наркомании (реже алкоголизма);
- карциноидного синдрома (развитие карциноидной опухоли провоцирует появление в крови гормона, который наносит непоправимый вред клапанным структурам сердца);
- инфекционные поражения сердца (инфекционный эндокардит);
- повреждение хорд и мышц трикуспидальног клапана;
- травмы грудной клетки.
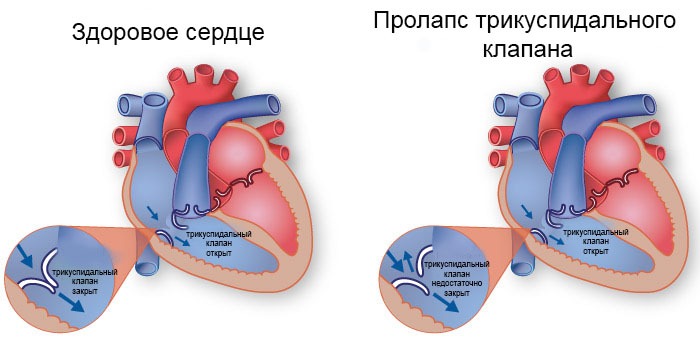
В здоровом сердце клапан полностью закрывается, при пролапсе ТК закрывается не полностью
Классификация
В современной кардиологической практике принято выделять четыри степени пролапса трехстворчатого клапана:
I степень – характеризуется появлением незначительной регургитации, что не нарушает общего состояния организма больного человека;
II степень – обратный приток крови у желудочек увеличивается, а сила струи достигает 2 см;
III степень – выраженная регургитация с нарушениями со стороны функционирования сердечной мышцы (подробнее о том, что такое регургитация мы писали здесь);
IV степень — сильная регургитация, когда назад в желудочек попадает около 40% от общего количества крови.
Принято выделять первичную и вторичную формы ПТК. Первичный вариант заболевания протекает без проявлений гипертензии легочной артерии, когда патологический процесс формируется на фоне первичных отклонений в нормальном функционировании сердечного органа. Вторичный пролапс ТК – болезнь, наступившая в результате легочной гипертензии и увеличения в размерах правых отделов сердца.
Клиническая картина
На ранних этапах формирования пролапса ТК или при развитии патологического процесса 1 степени тяжести у больного, как правило, отсутствуют любые жалобы со стороны работы сердца, а заболевания удается заподозрить лишь в ходе врачебного осмотра. Первые симптомы недуга появляются, когда увеличивается объем регургитации. При выраженных формах недостаточности трехстворчатого клапана у пациентов возникают следующие клинические проявления патологического процесса:
- чувство разбитости, усталость и быстрая утомляемость;
- отечность дистальных отделов нижних конечностей и передней брюшной стенки;
- видимая пульсация шейных вен;
- уменьшение диуреза;
- сердцебиение с нарушениями ритма (тахикардия);
- боли в области сердца;
- одышка;
- в тяжелых случаях – кровохаркание.
На приеме у врача пациенты с 2,3 и 4 степенями пролапса трикуспидального клапана жалуются на чувство разбитости, потерю работоспособность и тяжесть в животе, а также ногах. Нередко у таких больных на первый план выступают жалобы, связанные с уменьшением объемов производимой мочи, что ошибочно воспринимается ими за патологию почек.
Симптомы ПТК со стороны сердца:
- гипертрофия правых отделов сердца;
- симптомы поражения других клапанов;
- пансистолический шум, который усиливается на вдохе;
- аускультативно над сердцем выслушивается звуки «хлопающего паруса»
На пролапс трехстворчатого клапана, помимо изменений со стороны сердца, указывает также увеличение в размерах печени, диспепсические нарушения, тяжесть в правом подреберье и портальная гипертензия.
Согласно статистическим данным, наиболее часто пролапс с недостаточностью трикуспидального клапана диагностируется у пациентов, которые регулярно употребляют наркотические вещества.
Это связанно с тем, что прием дурманящих средств в антисанитарных условиях является одной из главнейших причин возникновения инфекционного или токсического эндокардита, в результате которого створки клапана теряют свою эластичность и способность к полному смыканию в диастолу.
Комплекс диагностических мероприятий
Диагностика ПТК – важный этап в процессе лечения заболевания. Она должна быть комплексной и своевременной, что позволит увеличить шансы пациента на выздоровление. Предположить развитие недуга у больного врач может на основе жалоб, а также данных объективного обследования: пальпации, перкуссии, аускультации сердца.
Подтвердить диагноз позволяют следующие методы инструментального исследования:
- электрокардиография, что позволяет определить дилатацию правого желудочка;
- эхокардиография, что дает возможность диагностировать наличие прогибаний створок трехстворчатого клапана и регургитации;
- катетеризация правых отделов сердца, с помощью которой можно определить повышение давления в сердечных камерах и легких;
- рентгенография органов грудной полости позволяет подтвердить диагноз легочной гипертензии;
- компьютерная томография и МРТ для выявления расширения правых отделов сердца.
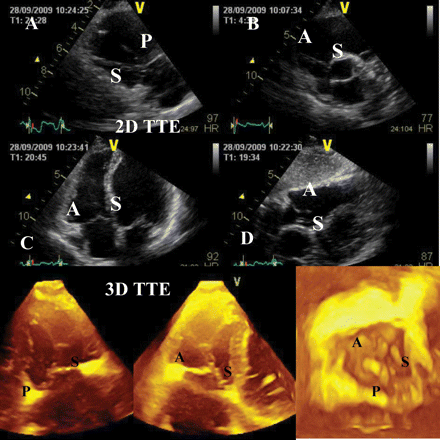
Эхокардиограмма сердца с пролапсом трикуспидального клапана
Особенности и современные подходы к лечению заболевания
Лечение пролапса трикуспидального клапана на практике реализуется медикаментозным и оперативным путем. Выбор метода терапии зависит от нескольких факторов: индивидуальных особенностей организма больного, степени развития патологического процесса, наличия осложнений со стороны сердца, а также сопутствующих заболеваний. Иногда врачи рекомендуют отказаться от приема каких-либо препаратов. Это целесообразно в случаях, когда у пациента нет характерной симптоматики недуга или она проявляется в незначительной степени.
Медикаментозное лечение проводится преимущественно относительно пролапса трикуспидального клапана 1 степени. Оно направлено на восстановление клапанных структур и не дает патологическому процессу возможности прогрессировать. С целью оказания помощи таким больным врачи назначают им лекарственные средства с диуретическим действием, а также препараты из групп ингибиторов АПФ, сердечных гликозидов, антикоагулянтов, бета-блокаторов.
Более сложные варианты пролапса трехстворчатого клапана нуждаются в оперативной коррекции. На поздних стадиях заболевания врачи предлагают своим пациентам плановое хирургическое вмешательство с реконструкцией (пластикой) фиброзного кольца клапана или его протезирования. Последнему отдают предпочтение при неэффективности проведенной пластики, эндокардитах инфекционного генеза, грубых изменениях структуры и строения клапанного аппарата.
Эффективность народных средств в лечении пролапса трикуспидального клапана не доказана. Профилактика заболевания заключается в отказе от курения и употребления алкогольных напитков, своевременном выявлении и лечении основных заболеваний, рациональном и сбалансированном питании, умеренных физических нагрузках. Неблагоприятным прогнозом недуга считается развитие стойкой трикуспидальной недостаточности. Больные с ПТК погибают от нарастающих симптомов сердечной недостаточности, воспаления легких или эмболии легочной артерии.
Все о пролапсе клапанов сердца и их лечении
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Пролапс клапанов сердца: причины, основные симптомы, современные методы диагностики и лечения
Пролапс клапанов сердца является наиболее распространенной и часто совершенно неопасной аномалией развития клапанов сердца, при которой, во время сокращения сердца, наблюдается ненормальное выпячивание створок клапана. Пролапс митрального клапана встречается чаще, чем пролапс других клапанов сердца.
Основной причиной пролапса клапанов сердца является врожденная слабость соединительной ткани, из которой состоят клапаны. В большинстве случаев пролапс клапанов сердца не проявляется никакими симптомами. Реже признаками пролапса могут быть боли в груди, ощущение «перебоев в работе сердца», головокружения, слабость и пр.
Обычно пролапс клапанов сердца имеет благоприятное течение и не требует никакого специального лечения, однако, в редких случаях он может осложняться нарушением ритма работы сердца (аритмией), развитием недостаточности клапанов сердца и т.д.
Грубые формы пролапсов, при которых работа сердца нарушается в значительной степени, требуют лечения лекарствами или при помощи хирургической операции.
Что такое клапаны сердца?
 Клапаны сердца – это подвижные заслонки, состоящие из отдельных элементов (створок), перекрывающие отверстия по которым кровь перетекает из одного отдела сердца в другой.
Клапаны сердца – это подвижные заслонки, состоящие из отдельных элементов (створок), перекрывающие отверстия по которым кровь перетекает из одного отдела сердца в другой.
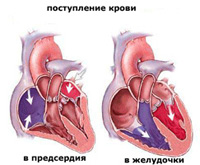
Функция клапанов заключается в управлении потоком крови. Говоря простыми словами: сердце можно представить в виде обычного насоса, который перекачивает жидкость. Как и в любом другом наносе, в сердце существует система клапанов пропускающих жидкость (кровь) в направлении перекачивания и не пропускающие ее назад. Во время сокращения сердечной мышцы кровь под давлением выбрасывается из сердца – клапаны, регулирующие движение крови в этом направлении в момент сокращения сердца, раскрываются. Сразу после сокращения сердце расслабляется, и давление в нем падает – в этот момент, клапан закрывается и не пропускает кровь обратно в сердце.
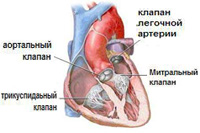
В сердце есть 4 клапана:
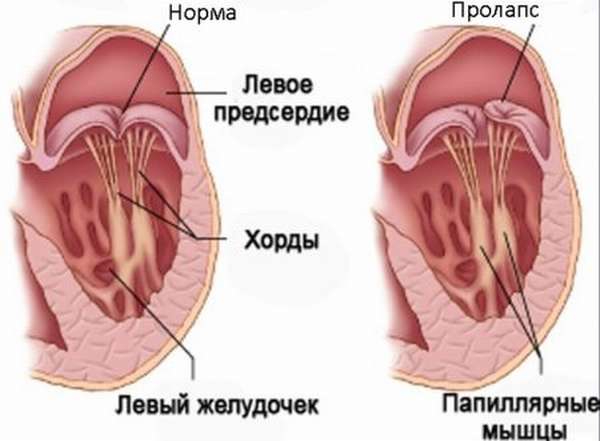
1. Митральный клапан расположен между левым желудочком и левым предсердием и состоит из 2 створок (передней и задней). Створки митрального клапана прикрепляются к стенке левого желудочка сухожильными нитями – хордами. Хорды, в свою очередь прикрепляются к небольшим мышечным образованиям – папиллярным мышцам. При условии нормального функционирования хорд и папиллярных мышц, во время сокращения сердца створки митрального клапана плотно смыкаются, не провисают и не выбухают в сторону желудочка или предсердия, благодаря чему кровь может течь только из предсердия в желудочки, но не может течь в обратном направлении. При пролапсе митрального клапана одна или обе его створки выбухают в полость левого предсердия и смыкаются не очень плотно, из-за чего часть крови возвращается из желудочка обратно в предсердие. Чаще встречается пролапс передней створки митрального клапана.
2. Трехстворчатый (или трикуспидальный) клапан – это клапан, расположенный между правым желудочком и правым предсердием. Он функционирует точно также как и митральный клапан.
3. Аортальный клапан расположен между левым желудочком и аортой. Аортальный клапан препятствует возвращению крови из аорты в левый желудочек.
4. Легочной клапан расположен между правым желудочком сердца и легочным стволом. Легочный клапан препятствует возвращению крови из сосудов легких в правый желудочек.
Причины пролапса клапанов сердца
В зависимости от того, когда появился пролапс клапана сердца, различают первичный и вторичный пролапс:
1. Первичный пролапс клапана является врожденным, часто передается по наследству и обусловлен генетическим дефектом строения соединительной ткани, из которой состоят створки клапана и сухожильные хорды. Такое нарушение строения соединительной ткани называют миксоматозной дегенерацией.
2. Вторичный (приобретенный) пролапс клапана сердца появляется в результате травм грудной клетки, ревматизма, инфаркта миокарда и других причин. В этом случае причиной провисания створок клапана сердца в полость предсердий является воспаление или разрыв сухожильных хорд.
Симптомы и признаки пролапса клапанов сердца
 Врожденный пролапс трикуспидального (трехстворчатого) клапана, аортального клапана или клапана легочного ствола, как правило, не проявляется никакими симптомами, и выявляются случайно при обследовании по другим поводам. В связи с тем, что при врожденном пролапсе циркуляция крови, обычно, нарушается незначительно, никакого лечения по этому поводу не требуется.
Врожденный пролапс трикуспидального (трехстворчатого) клапана, аортального клапана или клапана легочного ствола, как правило, не проявляется никакими симптомами, и выявляются случайно при обследовании по другим поводам. В связи с тем, что при врожденном пролапсе циркуляция крови, обычно, нарушается незначительно, никакого лечения по этому поводу не требуется.
Пролапс митрального клапана встречается чаще, чем пролапс других клапанов сердца, поэтому мы рассмотрим его более подробно.
Пролапс митрального клапана
 В большинстве случаев, врожденный пролапс митрального клапана протекает незаметно и не вызывает каких-либо симптомов. В отдельных случаях могут наблюдаться следующие симптомы и признаки врожденного пролапса митрального клапана сердца:
В большинстве случаев, врожденный пролапс митрального клапана протекает незаметно и не вызывает каких-либо симптомов. В отдельных случаях могут наблюдаться следующие симптомы и признаки врожденного пролапса митрального клапана сердца:
1. Ощущение «перебоев в работе сердца»: периоды «замирания» сердца, учащения или урежения сердцебиения, неритмичное сокращение сердца и т.д.
2. Боли в области сердца, которые могут быть кратковременными колющими, либо ноющими и длительными (до нескольких часов). Боли в груди не связаны с физической нагрузкой, не проходят после приема нитроглицерина, могут появляться или усиливаться в результате эмоционального стресса.
3. Симптомы и признаки вегето-сосудистой дистонии (ВСД), которые включают чувство нехватки воздуха, субфебрильную температуру тела, боли в животе (синдром раздраженного кишечника), головокружение, головные боли и т.д.
4. Обмороки или помутнение сознания (предобморочное состояние) в душных помещениях, после эмоциональных стрессов и т.д.
5. Панические атаки – приступы неуправляемого страха.
6. Склонность к образованию синяков, частые носовые кровотечения, длительные и обильные менструации у женщин и др. Эти симптомы объясняются нарушением свертывания крови, которое обусловлено нарушением строения волокон соединительной ткани (коллагена).
7. При первичном пролапсе митрального клапана зачастую наблюдаются следующие признаки: высокий рост, длинные руки и ноги, длинное худое лицо, повышенная эластичность кожи, чрезмерная подвижность суставов (гипермобильность), тонкая кожа, плохое зрение, косоглазие и др. Эти симптомы объединяют в отдельные синдромы, которые могут передаваться по наследству и часто сочетаются с пролапсом митрального клапана: например, синдром Клайнфельтера, синдром Марфана и др.
Симптомы и признаки приобретенного пролапса митрального клапана зависят от причины его развития:
1. Если вторичный (приобретенный) пролапс митрального клапана развился в результате инфаркта миокарда, его симптомы возникают внезапно и сочетаются с признаками инфаркта миокарда: сильная боль в области сердца, одышка, ощущение «перебоев в работе сердца», головокружение, потеря сознания, возможно развитие кашля и появление розовой пены изо рта и др.
При появлении описанных выше симптомов следует немедленно вызывать скорую помощь, так как промедление с лечением может привести к смерти.
2. Если пролапс митрального клапана развился в результате травмы грудной клетки, он объясняется разрывом сухожильных нитей (хорд), регулирующих работу клапана. Основными симптомами пролапса в данном случае являются: учащение сердцебиения, ощущение «перебоев в работе сердца», одышка, кашель с отделением пены розового цвета. При появлении этих симптомов следует немедленно обратиться за медицинской помощью.
3. Приобретенный пролапс митрального клапана, обусловленный ревматизмом (воспалением соединительной ткани, входящей в состав клапана), развивается постепенно и проявляется повышенной утомляемостью, появлением одышки после незначительной физической нагрузки, ощущением «перебоев в работе сердца» и др.
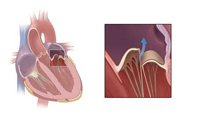
Степени пролапса митрального клапана сердца
 Степень пролапса митрального клапана определяется только во время УЗИ сердца (эхокардиографии). В зависимости от того, насколько сильно створки митрального клапана провисают в полость левого предсердия, различают 3 степени пролапса:
Степень пролапса митрального клапана определяется только во время УЗИ сердца (эхокардиографии). В зависимости от того, насколько сильно створки митрального клапана провисают в полость левого предсердия, различают 3 степени пролапса:
1. Пролапс митрального клапана 1 степени означает, что створки клапана провисают в полость левого предсердия менее чем на 5 мм.
2. При пролапсе митрального клапана 2 степени створки клапана провисают в полость левого предсердия на 6-9 мм.
3. Пролапс митрального клапана 3 степени означает, что створки клапана провисают в полость левого предсердия более чем на 10 мм.
Данная классификация пролапса митрального клапана применяется в основном в России и некоторых странах СНГ. Это связано с тем, что степень пролапса не всегда отражает тяжесть нарушения циркуляции крови, к которому он приводит. Так, например, пролапс митрального клапана 1-2 степени зачастую не приводит к сильному расстройству движения крови и не требует специального лечения.
Возможные осложнения пролапса митрального клапана сердца
Основными осложнениями пролапса митрального клапана являются:
1. Недостаточность митрального клапана – неполное смыкание створок митрального клапана во время сокращения сердца, что приводит к попаданию крови из левого желудочка в полость предсердия (митральная регургитация). Выраженная недостаточность митрального клапана может привести к развитию сердечной недостаточности.
2. Бактериальный (инфекционный) эндокардит – это тяжелое заболевание, характеризующееся воспалением внутренней оболочки сердца (эндокарда), покрывающей клапаны. Основные симптомы бактериального эндокардита это: повышение температуры тела, тяжелое общее состояние, боли в суставах, учащенное сердцебиение, желтуха, мелкие точечные кровоизлияния на коже и др.
3. Аритмии – нарушение ритма сердца, что проявляется ощущением перебоев в работе сердца, головокружением, обмороком и другими симптомами.
4. Инсульт – это внезапное острое нарушение кровоснабжения головного мозга, которое может привести к серьезным последствиям и даже к смерти. Риск инсульта выше у людей после 50 лет, при наличии аритмии, инфекционного эндокардита и др.
Пролапс митрального клапана у детей
Пролапс митрального клапана у ребенка относят к так называемым, малым аномалиям развития сердца (МАРС). Кроме пролапса митрального клапана к МАРС относят следующие случайные находки во время эхокардиографии (УЗИ сердца): пролапс трикуспидального клапана, открытое овальное окно, пролапс створок клапана аорты или легочного ствола, двустворчатый клапан аорты, дополнительные папиллярные мышцы и др.
Как правило, МАРС имеют благоприятное течение, не оказывают значительного влияния на состояние здоровья ребенка и не требуют специального лечения.
Тем не менее, учитывая повышенный риск развития нарушений ритма сердца (аритмий) и других осложнений, ребенок с пролапсом митрального клапана должен проходить регулярное профилактическое обследование у врача-кардиолога.
Беременность и роды при пролапсе митрального клапана
Как правило, беременность и роды при пролапсе митрального клапана протекают без осложнений, ребенок рождается с нормальной массой тела и в срок.
Во время планирования беременности женщине с пролапсом митрального клапана может быть рекомендована эхокардиография, которая позволит уточнить объем крови возвращающейся обратно (регургитация), и соответственно, степень недостаточности митрально клапана.
Осложнения пролапса митрального клапана во время беременности и родов крайне редки, однако вам следует дополнительно обсудить риск их развития на консультации гинеколога или кардиолога.
В каких случаях следует немедленно обратиться к врачу?
 При появлении следующих симптомов необходимо как можно скорее обратиться за медицинской помощью:
При появлении следующих симптомов необходимо как можно скорее обратиться за медицинской помощью:
1. Внезапное ухудшение самочувствия, слабость, одышка, появление клокочущего дыхания или пены изо рта. Эти симптомы указывают на то, что значительная часть крови возвращается из левого желудочка в левое предсердие (регургитация), что привело к застою крови в легких (отёк легких).
2. Потеря сознания (обморок) является следствием недостаточного поступления крови к мозгу, что может быть обусловлено нарушением ритма работы сердца (аритмия).
3. Повышение температуры тела, боли в суставах, выраженная слабость. Эти симптомы могут указывать на развитие инфекционного эндокардита – одного из осложнений пролапса митрального клапана.
4. Снижение работоспособности, повышенная утомляемость, слабость, одышка после незначительной нагрузки: все эти симптомы указывают на возможное развитие сердечной недостаточности.
Диагностика пролапса клапанов сердца
 При появлении симптомов пролапса клапанов сердца вам следует обратиться к врачу-терапевту или кардиологу, который произведет обследование, послушает сердце и при необходимости назначит дополнительные методы диагностики или консультацию других специалистов (например, невропатолога).
При появлении симптомов пролапса клапанов сердца вам следует обратиться к врачу-терапевту или кардиологу, который произведет обследование, послушает сердце и при необходимости назначит дополнительные методы диагностики или консультацию других специалистов (например, невропатолога).
Основными методами диагностики пролапса митрального клапана являются:
1. УЗИ сердца (эхокардиография, Эхо-КГ) и допплер-эхокардиография – позволяют определить степень пролапса митрального клапана, а также наличие и степень недостаточности митрального клапана, которая проявляется регургитацией (попаданием крови из желудочка в предсердие).
2. Электрокардиография (ЭКГ) позволяет выявить некоторые расстройства в работе сердца, которые косвенно могут указывать на пролапс митрального клапана: нарушение ритма сердца (аритмия), появление большого числа внеочередных сокращений сердца (экстрасистол) и др.
3. Холтеровская ЭКГ (холтер) – это метод обследования, который позволяет врачу проконтролировать работу сердца в течение суток. Для этого врач установит электроды на кожу передней поверхности грудной клетки, информация от которых будет записываться на портативный приемник. Сутки, в течение которых будет производиться холтер, вам следует вести обычный здоровый образ жизни.
Лечение пролапса митрального клапана
 В подавляющем большинстве случаев врожденный пролапс митрального клапана не требует специального лечения.
В подавляющем большинстве случаев врожденный пролапс митрального клапана не требует специального лечения.
Лечение пролапса митрального клапана необходимо в следующих случаях: учащенное сердцебиение (тахикардия) и нарушение ритма работы сердца (аритмия), частые приступы вегетативных расстройств (боли в груди, головокружение, обмороки и т.д.), наличие выраженной недостаточности митрального клапана и некоторых другие. Необходимость лечения пролапса митрального клапана оценивается индивидуально, лечащим врачом.
При врожденном пролапсе митрального клапана могут быть назначены следующие лекарства:
1. Адреноблокаторы (Атенолол, Пропранолол и др.) назначают в случае частого сердцебиения (тахикардии) и для профилактики аритмий.
2. Препараты, содержащие магний (например, Магнерот) улучшают самочувствие пациентов с пролапсом митрального клапана и симптомами вегето-сосудистой дистонии (головокружение, обмороки, боли в сердце, повышенная потливость, субфебрильная температура тела и др.)
3. Витамины: Никотинамид (вит.РР), Тиамин (вит. В1), Рибофлавин (вит.В2) и др.
Хирургическое лечение пролапса митрального клапана назначается только в случае развития выраженной недостаточности митрального клапана (при сильной регургитации) и включает протезирование (замену) митрального клапана.
Лечение приобретенного пролапса митрального клапана зависит от причины его развития и степени регургитации крови. При значительной митральной недостаточности (возвращении большого объема крови из желудочка в предсердие) требуется хирургическая операция на клапане сердца.
Особые рекомендации при врожденном пролапсе митрального клапана
Всем людям с врожденным пролапсом митрального клапана рекомендуется:
1. Тщательно соблюдать гигиену полости рта: чистить зубы дважды в день, пользоваться зубной нитью, а также 2 раза в год посещать стоматолога. Эти меры позволят снизить риск развития одного из серьезных осложнений пролапса митрального клапана – инфекционного эндокардита.
2. Избегать или ограничить употребления алкоголя, кофе, курения, так как эти вещества повышают риск нарушения ритма работы сердца (развития аритмии).
Физические нагрузки и спорт при врожденном пролапсе митрального клапана
 Практически всем людям с врожденным пролапсом митрального клапана разрешаются умеренные физические нагрузки, встречающиеся в повседневной жизни. Вопрос о допуске ребенка с пролапсом митрального клапана к занятиям физкультурой должен решаться с лечащим врачом, который оценит состояние здоровья ребенка и риск развития осложнений. Как правило, при не осложненном пролапсе митрального клапана занятия физкультурой (а также плаванием, аэробикой) разрешены и даже полезны.
Практически всем людям с врожденным пролапсом митрального клапана разрешаются умеренные физические нагрузки, встречающиеся в повседневной жизни. Вопрос о допуске ребенка с пролапсом митрального клапана к занятиям физкультурой должен решаться с лечащим врачом, который оценит состояние здоровья ребенка и риск развития осложнений. Как правило, при не осложненном пролапсе митрального клапана занятия физкультурой (а также плаванием, аэробикой) разрешены и даже полезны.
Допуск людей с врожденным пролапсом митрального клапана к занятиям профессиональным спортом решается индивидуально.
Автор: Пашков М.К. Координатор проекта по контенту.
пролапс трикуспидального клапана код по мкб 10
Пролапс митрального клапана (ПМК) — описание, причины, симптомы (признаки), лечение.
Пролапс митрального клапана (ПМК) — патологическое провисание (прогибание) одной или обеих створок митрального клапана в левое предсердие во время систолы левого желудочка. Статистические данные. ПМК обнаруживают у 3–8% людей в общей популяции (по — видимому, данные завышены). Проявления ПМК впервые регистрируют в возрасте 10–16 лет, после 10 лет у девочек наблюдают в 2 раза чаще.
Этиология. ПМК может быть первичным или вторичным • Первичный ПМК •• Заболевание, наследуемое по аутосомно — доминантному типу с миксоматозной деформацией створок митрального клапана •• ПМК также наблюдают у больных с синдромом Марфана и другими врождёнными заболеваниями соединительной ткани, таких как синдром Элерса–Данло, эластическая псевдоксантома, несовершенный остеогенез •• В возникновении ПМК может иметь также значение воздействие токсических агентов на плод на 35–42 — й день беременности • Вторичный ПМК может возникать при: •• ИБС (ишемия сосочковых мышц) •• ревматизме (постинфекционные склеротические изменения) •• гипертрофической кардиомиопатии (диспропорционально малый левый желудочек, изменение расположения сосочковых мышц).
Патогенез • Первичный ПМК •• Миксоматозная дегенерация коллагена приводит к избыточному накоплению мукополисахаридов в средней губчатой части створок митрального клапана и её гиперплазии, что вызывает появление участков перерыва в фиброзной части клапана. Локальная замена эластичной фиброзной ткани створки клапана на слабую и неэластичную губчатую структуру приводит к тому, что во время систолы под воздействием давления крови со стороны левого желудочка створка выбухает в сторону левого предсердия (пролабирует) •• В возникновении первичного ПМК при синдроме Марфана имеет значение и дилатация фиброзного кольца митрального клапана — оно не уменьшается на 30% в систолу, как в норме, что приводит к выбуханию одной или обеих створок в полость левого предсердия • Вторичный ПМК возникает в результате истончения и удлинения сухожильных нитей или их отрыва либо дилатации фиброзного кольца. Удлинение сухожильных нитей, отрыв части из них приводят к тому, что створка не удерживается на месте и начинает пролабировать в левое предсердие • При чрезмерном прогибании створки митрального клапана может возникать митральная регургитация с дилатацией левого предсердия и левого желудочка. Следует отметить, что ПМК может сочетаться с пролапсами других клапанов: пролапсом трёхстворчатого клапана в 40% случаев, пролапсом клапана лёгочной артерии в 10%, пролапсом аортального клапана в 2%. При этом в дополнение к недостаточности митрального клапана будут возникать проявления недостаточности соответствующего клапана. Нередко имеется сочетание ПМК с другими врождёнными аномалиями сердца — ДМПП, дополнительными проводящими путями (чаще левосторонними).
Клинические проявления • Жалобы •• В большинстве случае ПМК протекает бессимптомно, и его выявляют случайно при профилактическом обследовании •• При более выраженном пролапсе больные предъявляют жалобы на сердцебиение (желудочковая экстрасистолия, пароксизмальная наджелудочковая тахикардия, реже желудочковая тахикардия) •• Частая жалоба — боль в грудной клетке. Она может быть как атипичной, так и типичной ангинозной вследствие спазма венечных артерий или ишемии в результате напряжения сосочковых мышц •• Одышка при физической нагрузке, быстрая утомляемость также отмечаются больными с ПМК •• Крайне редкие проявления — нарушения зрения в результате тромбоэмболии сосудов сетчатки, а также преходящие ишемические атаки в результате тромбоэмболии сосудов мозга. В возникновении эмболических осложнений придают значение отрыву нитей фибрина, располагающихся на предсердной стороне митрального клапана •• Нередко вышеописанным жалобам сопутствует психоэмоциональная лабильность • При осмотре можно выявить сопутствующие врождённые нарушения формы грудной клетки — кифосколиоз, воронкообразную грудную клетку, патологически выпрямленную спину, уменьшенный переднезадний размер грудной клетки или признаки синдрома Марфана • Аускультация сердца (возможна «немая» форма ПМК) •• Основной аускультативный признак ПМК — короткий среднесистолический высокочастотный клик (патогномоничен). Он появляется в результате провисания створок митрального клапана в систолу в полость левого предсердия и их резкого натяжения •• За систолическим кликом может следовать средне — или высокочастотный поздний систолический шум, лучше выслушиваемый на верхушке сердца •• Для уточнения проявлений ПМК используют динамическую аускультацию сердца ••• Изменения конечного диастолического объёма левого желудочка приводят к изменению времени появления клика и шума. Все маневры, способствующие уменьшению конечного диастолического объёма, увеличению ЧСС или уменьшению сопротивления выбросу из левого желудочка приводят к тому, что ПМК появляется раньше (клик — шум приближается к I тону). Все маневры, увеличивающие объём крови в левом желудочке, уменьшающие сократимость миокарда или увеличивающие постнагрузку, увеличивают время от начала систолы до появления клика — шума (отодвигается ко II тону) ••• В положении лёжа клик возникает позднее, шум короткий ••• В положении стоя клик возникает раньше, а шум длиннее ••• В положении на корточках клик возникает позднее, а шум короче (могут даже исчезать).
Инструментальные данные • Обычно на ЭКГ у больных с ПМК изменений не обнаруживают. Из выявляемых отклонений наиболее часто отмечают депрессию сегмента ST или отрицательные зубцы Т в отведениях III, aVF. Эти изменения могут отражать ишемию нижней стенки левого желудочка в результате натяжения задней сосочковой мышцы из — за пролапса створки. У больных с изменениями на ЭКГ возникают также аритмии сердца. У некоторых больных наблюдают удлинение интервала Q–T. Запись ЭКГ после приёма b — адреноблокаторов увеличивает специфичность данного метода • ЭхоКГ •• В одномерном режиме выявляют симптом «гамака» — провисание в систолу одной или обеих створок более 3 мм •• В двухмерном режиме обнаруживают провисание створок митрального клапана в полость левого предсердия в систолу левого желудочка, утолщение створок более 5 мм в диастолу, удлинение сухожильных нитей, удлинение створок, дилатацию фиброзного кольца •• Различают три степени ПМК, определяемые в четырёхкамерном сечении ••• I степень (незначительная) — провисание створок в полость левого предсердия до 5 мм ••• II степень (умеренная) — провисание створок в полость левого предсердия 5–10 мм ••• III степень (выраженная) — провисание створок в полость левого предсердия более 10 мм •• При допплеровском исследовании можно выявить струю регургитации в левом предсердии. При выраженном ПМК возникает дилатация левого предсердия и левого желудочка, выявляемая в одно — и двухмерном режимах. Следует помнить, что при наличии типичных аускультативных признаков ПМК его ЭхоКГ — признаки могут отсутствовать у 10% больных. При проведении исследования следует помнить о других врождённых пороках сердца (в частности, ДМПП).
Дифференциальная диагностика • Недостаточность митрального клапана ревматического генеза • Изолированная аневризма межпредсердной перегородки • Изолированный пролапс трёхстворчатого клапана • ДМЖП.
ЛЕЧЕНИЕ
Тактика ведения • Лечение основного заболевания при вторичном ПМК • Группе риска по развитию осложнений (пациенты с выраженным систолическим шумом, утолщёнными пролабирующими створками митрального клапана, гипертрофией левого желудочка, нарушением ритма, обмороками) регулярно проводят ЭКГ, ЭхоКГ • Профилактика эндокардита показана лицам с выраженным систолическим шумом.
Лечение различных вариантов • При бессимптомном течении ПМК без признаков недостаточности митрального клапана нет необходимости в проведении лечения •• Больному следует дать рекомендации по нормализации образа жизни, оптимизации физической активности (снижение тонуса симпатической нервной системы может привести к уменьшению дисфункции клапанного аппарата) •• Рекомендован ЭхоКГ — контроль 1 раз в 1–2 года •• Необходим отказ от употребления крепкого чая, кофе, алкоголя, а также от курения • При выраженном ПМК •• При наличии таких симптомов ПМК, как тахикардия, сердцебиение, боль в грудной клетке, назначают — адреноблокаторы в малых дозах (например, пропранолол в дозе 30–60 мг/сут) •• При дилатации левого предсердия и левого желудочка, удлинении интервала Q–T, обмороках в анамнезе, расширении начальной части аорты запрещаются физические нагрузки •• Рекомендуется проводить профилактику инфекционного эндокардита с помощью амоксициллина •• При симптомах эмболизации назначают ацетилсалициловую кислоту в дозе 80–325 мг/сут •• При значительных изменениях гемодинамики, нарастании симптомов недостаточности митрального клапана проводят операцию по протезированию митрального клапана или аннулопластику.
Прогноз и осложнения. Обычно ПМК протекает доброкачественно. Осложнения ПМК чаще возникают у больных с систолическим шумом, утолщёнными, удлинёнными митральными створками или увеличением полости левого желудочка или левого предсердия. К осложнениям относят: • отрыв сухожильных нитей • выраженную недостаточность митрального клапана (0,06%) • отложение фибрина на створках митрального клапана • аритмии сердца • цереброваскулярную патологию (0,02%) • инфекционный миокардит (0,02%) • внезапную сердечную смерть (0,06% случаев при выраженной недостаточности митрального клапана).
Синонимы • Синдром систолического клика — шума • Синдром Барлоу • Синдром раздувающегося митрального клапана.
Сокращение. ПМК — пролапс митрального клапана.
МКБ-10 • I34.1 Пролапс [пролабирование] митрального клапана