Тема: Базовый комплекс сердечно-легочной реанимации: непрямой массаж сердца. Показания и противопоказания к реанимации, ошибки и осложнения реанимации.
1. Место проведения: кафедра скорой неотложной и анестезиолого-реанимационной помощи (корпус №7 Клинической больницы им. Миротворцева СГМУ).
2. Продолжительность: 3,5 часа. Из них самостоятельная аудиторная работа – 1 час
3. Цель занятия:ознакомить студента с различными видами остановки сердца, методами восстановления сердечной деятельности, осложнениями массажа в качестве основы для последующего овладения практическими навыками проведения реанимационных
мероприятий; продолжительностью реанимации, показаниями и противопоказаниями к ней.
4. Мотивационная характеристика занятия:
В настоящее время во всем мире общепризнанно, что реанимационные мероприятия, начатые на месте происшествия, выгодны и клинически, и экономически, поскольку сокращают смертность, ускоряют сроки лечения. Во всем мире отмечается тенденция к увеличению числа различных транспортных средств, созданию высокотехнологичных предприятий в различных областях производства, постоянно возникают локальные военные конфликты, что часто приводит к развитию техногенных катастроф, получению травм и ранений, которые могут привести к развитию клинической смерти. Исходя из выше изложенного, становится ясно, что студентам медицинского университета необходимо уметь правильно выполнять реанимационные мероприятия.
В результате занятия
Студент должен знать:
– основы анатомии сердца;
– причины и механизмы нарушения кровообращения при критическом состоянии;
– физиологию непрямого массажа сердца;
– показания и противопоказания к проведению реанимации.
Студент должен уметь:
– проводить непрямой массаж сердца;
– оценивать эффективность непрямого массажа сердца.
Студент должен ознакомиться:
– с оснащением для проведения непрямого массажа сердца специализированными реанимационными бригадами (кардиопамп, LUCAS).
6. Графологические схемы, таблицы по данной теме, учебные элементы по данной теме:
РЕАНИМАЦИЯ(лат. REANIMACIO – ОЖИВЛЕНИЕ)
Комплекс терапевтических и хирургических мероприятий построенный по определенному плану, направленный на восстановление и поддержание утраченных организмом функций.
Показания и противопоказания к реанимации
Показаниями к реанимации являются все случаи внезапной смерти независимо от вызвавших ее причин.
Противопоказаниями к реанимации считаются все случаи, когда она бесполезна и бесперспективна:
1. Наступление смерти вследствие длительного истощающего заболевания.
2. При наступлении смерти у больных с инкурабельными в настоящее время
3. Первичную СЛР не следует проводить, если с момента смерти прошло более 15-20 мин.
Прекращение реанимации
На первых этапах сердечно-легочной реанимации она может быть прекращена:
– если в течение 30 мин все правильно выполняемые реанимационные мероприятия не приносят эффекта.
– если в течение 30 мин наблюдаются повторные остановки сердца, неподдающиеся терапии и в то же время не наблюдается других признаков успешной реанимации.
– если в процессе реанимации было обнаружено, что данному больному она была вообще не показана.
– если в течение 45-60 мин, несмотря на частичное восстановление дыхания, у пострадавшего отсутствует пульс и нет никаких признаков восстановления функции мозга.
Схема 1.
Клинические признаки и диагностика внезапной остановки кровообращения.
- отсутствия сознания;
- отсутствия дыхания;
- отсутствия пульсации на сонных артериях;
- расширение зрачков без реакции их на свет.
Дополнительными диагностическими признаками могут быть: изменение цвета кожных покровов (цианоз, акроцианоз), отсутствие артериального давления и тонов сердца.
Отсутствие сознания диагностируется в случае если никакие раздражители не вызывают реакций.
Отсутствие дыхания диагностируется, если в течение первых 10-15 сек наблюдения не удается определить видимых и координированных дыхательных движений грудной клетки, шума выдыхаемого воздуха или его движения. Судорожные (агональные) вдохи не обеспечивают эффективную вентиляцию легких и не могут быть расценены как самостоятельное дыхание.
Поддержание кровообращения. Если у пострадавшего отсутствует пульсация на крупных сосудах (сонная или бедренная артерия), не слышно сердцебиение, наряду с ИВЛ необходимо производить непрямой (закрытый) массаж сердца (рис. 27.10 и 27.11).


А Б
Рис. 1. Непрямой массаж сердца: положение рук (А) и проведение массажа сердца (Б)

Рис. 2. Проведение реанимации двумя спасателями
Пострадавший при этом должен лежать горизонтально на твердой поверхности. В области грудины (между средней и нижней частью ее или на 3 поперечных пальцев вверх от мечевидного отростка) скрещенными ладонями и с выпрямленными в локтях руками ритмично с частотой 100 уд/мин надавливают с использованием не только силы рук, но и тяжести тела (плечи должны нависать над грудиной пострадавшего). При этом грудина должна опускаться вниз к позвоночнику у взрослых на 4-5 см, у детей – на 2-3 см. Компрессия грудной клетки должна быть равномерной и по продолжительности равной декомпрессии.
Соотношение компрессий грудной клетки и дыхательных циклов согласно международным рекомендациям составляет 15:2, независимо от того, один или два человека проводят СЛМР. Если помощь оказывает один человек, то после двух дыхательных циклов он также делает 15 компрессий грудной клетки. При наличии двух спасателей, один проводит вдувания, а второй – компрессию грудной клетки. При отсутствии интубации трахеи вдувания и компрессии не следует делать одновременно, так как имеется опасность попадания воздуха в желудок и желудочного содержимого в легкие. Если остановка кровообращения произошла в присутствии спасателя и есть подозрение на фибрилляцию желудочков (желудочковую тахикардию), то предварительно сразу после выявления остановки сердца наносят в нижней трети грудины прекардиальный удар.
Кровообращение поддерживается благодаря компрессии между грудиной и позвоночником не только камер сердца, но и сосудов малого круга, из которых кровь поступает в большой круг кровообращения. Для повышения эффективности массажа сердца используют активную компрессию-декомпрессию с помощью аппарата (типа «Кардиопампа») (рис. 27.12), при этом активная декомпрессия увеличивает приток крови к сердцу. Кроме того, рекомендуют использовать так называемую «вставленную абдоминальную компрессию» (в конце сжатия грудной клетки другой спасатель надавливает в подложечной области в сторону диафрагмы), что увеличивает сердечный выброс. Если появляются признаки восстановления кровообращения, следует прекратить массаж сердца на 5 с и убедиться в адекватности работы сердца.

Рис. 3. Непрямой массаж сердца с помощью «Кардиопампа» (а) и сам аппарат (б)
Показаниями для прямого (открытого) массажа сердца в условиях операционной являются: остановка сердца во время грудных операций при вскрытой грудной клетке, наличие перикардиальной тампонады сердца, массивная ТЭЛА, напряженный пневмоторакс, множественные переломы ребер, грудины и позвоночника.
Признаки эффективности массажа сердца и ИВЛ: АД=60-70 мм рт. ст. (отчетливая пульсация сосудов); сужение зрачков и появление глазных рефлексов; нормализация окраски кожных покровов; восстановление дыхания; восстановление сознания.
Не прерывая СЛМР, как можно раньше необходимо произвести интубацию трахеи с продолжением ИВЛ 100 % кислородом, поставить систему для внутривенных вливаний. Непрерывный массаж сердца без пауз способствует поддержанию давления в сосудах сердца на высоких цифрах. Во время паузы при непрямом массаже сердца значительно падает давление в коронарных сосудах и его восстановление до исходного значения при возобновлении массажа происходит с задержкой.
Ошибки при проведении непрямого массажа сердца:
а) пациент уложен на пружинящую поверхность;
б) руки реаниматора смещены вверх, вниз, либо в сторону от стандартного положения;
в) резкое надавливание на грудину – перелом ребер и даже грудины;
г) нарушается частота движений (80 в 1 мин.), их соотношение с вдуванием воздуха.
7. Контрольные вопросы для подготовки к занятию:
1.Что такое реанимация.
2.Показания к проведению реанимации.
3.Противопоказания к проведению реанимации.
4.Назовите ошибки реанимации
5.Назовите осложнения реанимации
6.Назовите причины остановки сердечной деятельности.
7.Опишите оценку кровообращения.
8.Техника выполнения непрямого массажа сердца.
9.Какие Вы знаете механизмы остановки сердца.
8. Содержание самостоятельной работы:
1) осмотр больных в реанимационных отделениях;
2) разбор клинических случаев в учебной комнате;
3) решение ситуационных задач;
4) отработка практических навыков на учебном манекене: комплекс СЛР.
5) выполнение тестовых заданий.
9. Методическое и наглядное обеспечение занятий:
Учебно-методическое пособие: Жданов Г.Г. Реанимация Москва 2005 г.
Учебный манекен фирмы Ambu.
10. Литература:
1. Бунатян А.А., Рябов Г.А., Маневич А.З. Анестезилогия и реанимация М. 1984 г.
2. Долина О.А. Анестезиология и реанимация М. 1999 г.
3. Жданов Г.Г., Зильбер А.П. Реанимация и интенсивная терапия М. 2007.г.
Б) Учебно-методические материалы, изданные сотрудниками кафедры:
Практическое занятие №4
Тема: Общие принципы работы с больными в критическом состоянии: основы ухода за больными при постельном режиме. Безопасность больного и персонала. Психологические аспекты работы в реанимационных отделениях
1. Место проведения: кафедра СНиАРП
2. Продолжительность: __часов (из них самостоятельная аудиторная работа ____часов)
3. Цель занятия: изучить основные принципы работы с больными в критическом состоянии.
4. Мотивационная характеристика занятия: уход за тяжёлым больным предполагает обеспечение удобного положения в постели («постельный комфорт»), своевременную смену постельного и нательного белья, профилактику пролежней, обработку пролежней при их наличии, уход за слизистыми оболочками носа, полостью рта, обработку глаз и слуховых проходов и др.
В результате занятия
Студент должен знать: принципы соблюдения режима лечения, понятие о постуральных реакциях кровообращения, дыхания, технику безопасности работы в реанимационных отделениях
Студент должен уметь: оценивать состояние жизненно важных функций организма, проводить перестилание постели у больного в критическом состоянии, соблюдать технику безопасности
Студент должен ознакомиться: критическое состояние как качественно новое состояние, особенности изменения психологии у сотрудников и больных реанимационных отделений
6. Графологические схемы, таблицы по данной теме, учебные элементы по данной теме:
Лечебно-охранительный и санитарно-гигиенический режимы
Медицинский персонал должен обеспечить контроль и выполнение в стационаре лечебно- охранительного и санитарно-гигиенического режимов. Создание и обеспечение лечебно-охранительного режима входит в обязанности всего медицинского персонала. Он включает в себя следующие элементы.

• Обеспечение режима щажения психики больного.
• Строгое соблюдение правил внутреннего распорядка дня.
• Обеспечение режима рациональной физической (двигательной) активности.
Психологический покой больного обеспечивают путём соблюдения следующих правил.
• Создание тишины в отделении: следует разговаривать негромко, не заниматься уборкой помещений во время дневного и ночного отдыха больных, не разрешать больным громко включать радио и телевизор.
• Создание спокойного интерьера: пастельные тона окраски стен, мягкая мебель в холлах, цветы.
• Соблюдение основных принципов медицинской этики.
Необходимо требовать от больных соблюдения распорядка дня в отделении и не нарушать его самим: нельзя будить больного раньше установленного времени, необходимо вовремя выключать телевизор в холле и следить, чтобы после 10 ч вечера были выключены радиоприёмники и телевизоры в палатах. Режим дня создаёт благоприятные условия для выздоровления больных, так как при его выполнении соблюдается режим питания больных, чётко выполняются лечебные назначения и санитарно-гигиенические мероприятия.
Важным элементом лечебно-охранительного режима выступает рациональное ограничение физической (двигательной) активности больных. В первую очередь это относится к тяжелобольным, страдающим, например, такими заболеваниями, как гипертоническая болезнь в период обострения (гипертонический криз), инфаркт миокарда, тяжёлая сердечная недостаточность. В подобных случаях неадекватное повышение двигательной активности может привести к нежелательному увеличению функциональной нагрузки на тот или иной орган (сердце, головной мозг, печень).


Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.

Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ – конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.
Противопоказания к проведению реанимации
Статья 66. Определение момента смерти человека и прекращения реанимационных мероприятий (ФЗ № 323 от 21.11.2011 «Об основах охраны граждан в Российской Федерации»)
1. Моментом смерти человека является момент смерти его мозга или его биологической смерти (необратимой гибели человека).
2. Смерть мозга наступает при полном и необратимом прекращении всех его функций, регистрируемом при работающем сердце и искусственной вентиляции легких.
3. Диагноз смерти мозга устанавливается консилиумом врачей в медицинской организации, в которой находится пациент. В составе консилиума врачей должны присутствовать анестезиолог-реаниматолог и невролог, имеющие опыт работы в отделении интенсивной терапии и реанимации не менее пяти лет. В состав консилиума врачей не могут быть включены специалисты, принимающие участие в изъятии и трансплантации (пересадке) органов и (или) тканей.
4. Биологическая смерть человека устанавливается на основании наличия ранних и (или) поздних трупных изменений.
5. Констатация биологической смерти человека осуществляется медицинским работником (врачом или фельдшером).
6. Реанимационные мероприятия прекращаются в случае признания их абсолютно бесперспективными, а именно:
1) при констатации смерти человека на основании смерти головного мозга, в том числе на фоне неэффективного применения полного комплекса реанимационных мероприятий, направленных на поддержание жизни;
2) при неэффективности реанимационных мероприятий, направленных на восстановление жизненно важных функций, в течение тридцати минут;
3) при отсутствии у новорожденного сердцебиения по истечении десяти минут с начала проведения реанимационных мероприятий (искусственной вентиляции легких, массажа сердца, введения лекарственных препаратов).
7. Реанимационные мероприятия не проводятся:
1) при состоянии клинической смерти (остановке жизненно важных функций организма человека (кровообращения и дыхания) потенциально обратимого характера на фоне отсутствия признаков смерти мозга) на фоне прогрессирования достоверно установленных неизлечимых заболеваний или неизлечимых последствий острой травмы, несовместимых с жизнью;
2) при наличии признаков биологической смерти человека.
8. Порядок определения момента смерти человека, в том числе критерии и процедура установления смерти человека, порядок прекращения реанимационных мероприятий и форма протокола установления смерти человека определяются Правительством Российской Федерации
Терминальные состояния:
3. Клиническая смерть (обратимое состояние) – 3-6- мин.
4. Биологическая смерть (необратимое состояние)
Убедиться в собственной безопасности.
1. Установить стадию терминального состояния, т.е. есть или нет клиническая смерть
а) Необходимо проверить сознание (обратиться к нему громко и четко – Что случилось? Или Вам плохо?)
б) Проверить дыхание (наклониться к нему, прислушаться одновременно контролировать как поднимается грудная клетка)
в) Проверить пульс (в идеале на центральной артерии – сонной, или на внутренней поверхности бедра)
Все это проделывать не более 10 сек
Клиническая смерть характеризуется:
В коре головного мозга есть запасы глюкозы в виде гликогена, анаэробный гликолиз длится 3-6- мин, поэтому ест надежда, что человека можно спасти.
Это состояние обратимо – 3-6- мин. среднее 5 мин., и можно проводить реанимационные мероприятия
1.1. Через третье лицо вызвать реанимационную службу
1.2. Освободит зону анализируемого положения
2. Реанимационные мероприятия
а) Придать телу правильное положение, положить на ровную поверхность
б) Провести санацию полости рта
в) Повернуть голову набок в сторону рабочей руки
г) Открыть рот и рукой, обернутой салфеткой очистить рот, чтобы не было попадания (аспирации) содержимого в дыхательные пути
Показания к прекращению реанимации:
1. Реанимационные мероприятия неэффективны (проводилась 30 мин)
2. Отсутствие у новорожденного сердечной деятельности и дыхания в течение 10 мин.
Противопоказания к проведению реанимации
1. Состояния и травмы, не совместимые с жизнью
2. Биологическая смерть
3. Терминальные (последние стадии) излечимые заболевания
Показания и противопоказания к проведению реанимационных мероприятий
Показаниями к реанимации являются все случаи внезапной смерти независимо от вызвавших ее причин. При этом многими подчеркивается, если клиническая смерть обнаружена у неизвестного человека. Почему именно у неизвестного, становится ясным при обсуждении противопоказаний к реанимации
Противопоказания к проведению реанимационных мероприятий:
Противопоказаниями к реанимации, по общепризнанным в настоящее время правилам, считаются все случаи, когда заранее известно, что реанимация у данного человека абсолютно бесполезна и бесперспективна. К таким случаям относятся:
- 1. Наступление смерти вследствие длительного истощающего заболевания, когда у больного уже были использованы все современные методы лечения. Например, при сепсисе, циррозе печени и некоторых инфекционных заболеваниях. Обычно и у таких больных при применении всего комплекса СЛР удается добиться кратковременного (в течение нескольких минут или даже часов) восстановления сердечной деятельности, но это будет уже не продление жизни, а продление процесса умирания или, как говорят теперь многие, продление смерти
- 2. При наступлении смерти у больных с инкурабельными в настоящее время заболеваниями и состояниями – запущенные формы злокачественных новообразований, травмы и пороки развития, несовместимые с жизнью, терминальные стадии нарушений мозгового кровообращения (инсульты). Однако в этих ситуациях желательно, чтобы в случае смерти больного отказ от проведения реанимационных мероприятий был заранее зафиксирован в истории болезни в виде решения консилиума врачей
- 3. Первичную СЛР не следует проводить и она будет абсолютно бесполезна, если точно известно, что с момента смерти прошло более 15-20 мин (при обычных температурных условиях), если у пострадавшего имеются признаки трупного окоченения или даже разложения
Прекращение реанимации возможно на любом этапе ее проведения, но для этого должны быть веские причины, которые не всегда бывают бесспорными и в таких сомнительных случаях реанимационные мероприятия, безусловно, должны быть продолжены
На первых этапах сердечно-легочной реанимации она может быть прекращена:
- – если в течение 30 мин все правильно выполняемые реанимационные мероприятия не приносят эффекта -не появляется самостоятельное дыхание, не восстанавливается кровообращение, зрачки остаются расширенными и не реагируют на свет;
- – если в течение 30 мин наблюдаются повторные остановки сердца,не поддающиеся терапии, и то же время не наблюдается других признаков успешной реанимации
- – восстановление дыхания, сужение зрачков и др
- – если в процессе реанимации было обнаружено, что данному больному она была вообще не показана (см выше)
- – если в течение 45-60 мин, несмотря на частичное восстановление дыхания, у пострадавшего отсутствует пульс и нет никаких признаков восстановления функции мозга (зрачковые и др. рефлексы)
Конечно, во время экстренной реанимации очень трудно и, пожалуй, даже невозможно определить, восстановиться ли у больного деятельность мозга. Но при кажущейся смерти мозга, считает Сафар, реанимация может быть прекращена только в случаях, когда не удается восстановить деятельность сердца
Решение о прекращении интенсивной терапии в постреанимационном периоде принимают при наступлении биологической или социальной смерти.
В настоящее время выделяют три вида смерти – клиническую, биологическую и социальную. О первой из них уже было сказано ранее — это обратимое состояние, при котором краткое время отсутствуют дыхание, кровообращение и сознание. При биологической смерти наступают некротические изменения, в первую очередь в центральной нервной системе, а затем и в других органах и тканях. Это состояние необратимое. Доказано, пишет в своей монографии П. Сафар, что некроз нейронов головного мозга происходит в пределах одного часа после остановки кровообращения, а затем, в пределах двух часов, погибают ткани сердца, почек, легких и печени Но почему же тогда как короток критический период продолжительности обратимой клинической смерти? Недавно (2001) известный специалист в области изучения мозга академик Н.П. Бехтерева в одном телевизионном интервью сказала, что, по-видимому, это связано с тем,,что при остановке кровообращения более пяти минут в тканях накапливается очень большое количество чрезвычайно токсичных продуктов нарушенного метаболизма, которые при восстановлении кровотока вызывают необратимые изменения в клетках центральной нервной системы. Наверное, когда будут разработаны новые эффективные методы» метаболической реанимации», продолжительность критического периода клинической смерти может значительно возрасти.
Под социальной смертью понимают необратимое тяжелое поражение или гибель мозга при сохранившихся полностью или частично функциях других органов и систем – дыхания, кровообращения, выделения. Причем эти функции могут поддерживаться и искусственно. Повторная остановка сердца после гибели мозга наступает обычно через несколько суток, но иногда, при адекватном искусственном поддержании дыхания и кровообращения, этот период может быть и больше месяца.
Диагноз необратимого поражения головного мозга базируется на основании многократных клинических и инструментальных исследований функций центральной нервной системы. Проводится детальное неврологическое обследование для установления полного отсутствия активности коры больших полушарий и ствола головного мозга с интервалом в несколько часов. ризнаком тяжелого повреждения мозга является ранняя и высокая гипертермия (первые 6-12 температура 39-40 град Цельсия).
Большинство исследователей считает, что если невозможно провести качественную запись ЭЭГ, то вполне допустимо определение смерти мозга на основании клинических признаков. И когда установлен этот диагноз, дальнейшая интенсивная терапия может быть прекращена Такое решение должно быть зафиксировано консилиумом. Конечно, это очень серьезное и ответственное решение, которое требует высокой квалификации специалистов, участвующих в консилиуме. При этом возникает еще одна проблема – обсуждение сложившейся трагической ситуации с родственниками больного. Данные литературы и наш многолетний опыт работы свидетельствуют о том, что в большинстве случаев, если родственники постоянно и достоверно были информированы о течении постреанимационного периода, с ними удается найти полное взаимопонимание. Поэтому совершенно справедливо замечает П. Сафар, что » согласия родственников на установление смерти мозга не требуется, но их необходимо подробно информировать о состоянии больного, утешать и оказывать моральную поддержку». Однако в ряде случаев возникает противоположная ситуация, когда сами родственники, информированные о безнадежном состоянии больного, настаивают на прекращении дальнейшего лечения. Фактически, здесь возникает вопрос об эвтаназии, которая в большинстве стран законодательно не разрешена.
Противопоказания к проведению сердечно-легочной реанимации
Оказание сердечно-легочной реанимации имеет целью возвращение больного к полноценной жизни, а не затягивание процесса умирания. Поэтому реанимационные мероприятия не проводят в том случае, если состояние клинической смерти стало закономерным окончанием длительного тяжелого заболевания, истощившего силы организма и повлекшего за собой грубые дегенеративные изменения во многих органах и тканях. Речь идет о терминальных стадиях онкологической патологии, крайних стадиях хронической сердечной, дыхательной, почечной, печеночной недостаточности и тому подобное.
Противопоказанием к проведению сердечно-легочной реанимации являются также видимые признаки полной бесперспективности любых медицинских мероприятий.
Прежде всего, речь идет о видимых повреждениях, несовместимых с жизнью.
По той же причине не проводятся реанимационные мероприятия в случае обнаружения признаков биологической смерти.
Ранние признаки биологической смерти появляются через 1-3 часа после остановки сердца. Это высыхание роговицы, охлаждение тела, трупные пятна и трупное окоченение.
Высыхание роговицы проявляется в помутнении зрачка и изменении цвета радужной оболочки, которая кажется подернутой белесой пленкой (этот симптом носит название “селедочного блеска”). Кроме того, наблюдается симптом “кошачьего зрачка” – при легком сжатии глазного яблока зрачок сжимается в щелочку.
Охлаждение тела при комнатной температуре происходит со скоростью один градус в час, но в прохладном помещении процесс происходит быстрее.
Трупные пятна образуются вследствие посмертного перераспределения крови под действием силы тяжести. Первые пятна можно обнаружить на шее снизу (сзади, если тело лежит на спине, и спереди, если человек умер лежа на животе).
Трупное окоченение начинается с челюстных мышц и впоследствии распространяется сверху вниз по всему телу.
Таким образом, правила проведения сердечно-легочной реанимации предписывают немедленное начало мероприятий сразу же после установки диагноза клинической смерти. Исключение составляют лишь те случаи, когда невозможность возвращения пациента к жизни очевидна (видимые несовместимые с жизнью травмы, документально подтвержденные невосстановимые дегенеративные поражения, вызванные тяжелым хроническим заболеванием, или выраженные признаки биологической смерти).
Стадии и этапы сердечно-легочной реанимации
 Стадии и этапы сердечно-легочной реанимации были разработаны патриархом реаниматологии, автором первого международного руководства по сердечно-легочной и церебральной реанимации Питером Сафаром, доктором Питтсбургского университета.
Стадии и этапы сердечно-легочной реанимации были разработаны патриархом реаниматологии, автором первого международного руководства по сердечно-легочной и церебральной реанимации Питером Сафаром, доктором Питтсбургского университета.
Сегодня международные стандарты сердечно-легочной реанимации предусматривают три стадии, каждая из которых состоит из трех этапов.
Первая стадия, по сути, является первичной сердечно-легочной реанимацией и включает следующие этапы: обеспечение проходимости дыхательных путей, искусственное дыхание и закрытый массаж сердца.
Главная цель этой стадии: предупреждение биологической смерти путем экстренной борьбы с кислородным голоданием. Поэтому первая базовая стадия сердечно-легочной реанимации носит название элементарное поддержание жизни.
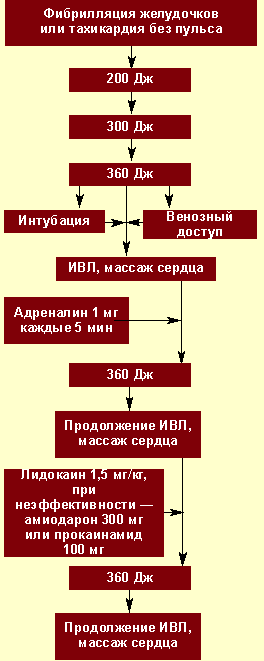
Вторая стадия проводится специализированной бригадой реаниматологов, и включает медикаментозную терапию, ЭКГ-контроль и дефибрилляцию.
Эту стадию называют дальнейшее поддержание жизни, поскольку врачи ставят перед собой задачу добиться спонтанного кровообращения.
Третья стадия проводится исключительно в специализированных отделениях интенсивной терапии, поэтому ее называют длительное поддержание жизни. Ее окончательная цель: обеспечить полное восстановление всех функций организма.
На этой стадии производят разностороннее обследование пациента, при этом определяют причину, вызвавшую остановку сердца, и оценивают степень вызванных состоянием клинической смерти повреждений. Производят врачебные мероприятия, направленные на реабилитацию всех органов и систем, добиваются возобновления полноценной мыслительной деятельности.
Таким образом, первичная сердечно-легочная реанимация не предусматривает определение причины остановки сердца. Ее техника предельно унифицирована, а усвоение методических приемов доступно каждому, вне зависимости от профессионального образования.
Дата добавления: 2014-11-16 ; Просмотров: 3729 ; Нарушение авторских прав?
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Показания к проведению реанимационных мероприятий
Вопросы о проведении и прекращении реанимационных мероприятий регулируют законодательные акты. Проведение сердечно-легочной реанимации показано во всех случаях внезапной смерти, и только по ходу ее проведения уточняют обстоятельства смерти и противопоказания к реанимации. Исключение составляют:
травма, не совместимая с жизнью (отрыв головы, размозжение грудной клетки);
наличие явных признаков биологической смерти.
Противопоказания к проведению реанимационных мероприятий
Сердечно-легочная реанимация не показана в следующих случаях:
если смерть наступила на фоне применения полного комплекса интенсивной терапии, показанной данному больному, и была не внезапной, а связанной с инкурабельным для настоящего уровня развития медицины заболеванием;
у больных с хроническими заболеваниями в терминальной стадии, при этом безнадежность и бесперспективность реанимации должны быть заранее зафиксированы в истории болезни; к таким заболеваниям чаще относятся IV стадия злокачественных новообразований, тяжелые формы инсульта, не совместимые с жизнью травмы;
если четко установлено, что с момента остановки сердца прошло более 25 мин (при нормальной температуре окружающей среды);
если больные заранее зафиксировали свой обоснованный отказ от проведения реанимационных мероприятий в установленном законом порядке.
Первая помощь при прекращении дыхания и кровообращения
Прежде, чем приступить к сердечно-легочной реанимации, необходимо определить наличие признаков жизни у пострадавшего следующим образом:
С помощью словесно-контактного обращения убедиться в наличии или отсутствии сознания пострадавшего.
Сердцебиение у пострадавшего проверить по пульсу вначале на лучевых артериях, а затем на сонных.
Наличие дыхания у пострадавшего определить не по движению грудной клетки, а более тонкими методами – по запотеванию зеркальца, поднесенного к носу или по ритмичному отклонению нитки поднесенной к носу.
Оценить зрачок и его реакцию на свет после разведения век пострадавшего.
Если признаки жизни (дыхание и сердцебиение) у пострадавшего отсутствуют, то следует убедиться в том, а не умер ли он «на совсем», то есть проверить, нет ли у него признаков биологической смерти (трупных пятен и трупного окоченения). Убедившись в том, что пострадавший находится в состоянии клинической смерти, по возможности следует позвать на помощь – закричать: «Помогите!» или воспользоваться средствами связи (мобильным телефоном). После этого приступить к сердечно-легочной реанимации пострадавшего: к ИВЛ и закрытому массажу сердца, уложив его на твердую поверхность и освободить грудную клетку от стесняющей одежды (при внезапной остановке сердца эффективным может быть перикардиальный удар).
Техника сердечно-легочной реанимации
Техника сердечно-легочной реанимации состоит из следующих компонентов:
«A – airway» – обеспечение проходимости дыхательных путей.
«В – breathing» – искусственное дыхание (ИВЛ).
«C – circulation» – искусственное кровообращение (закрытый массаж сердца).
Основные элементы базовой сердечно-легочной реанимации были сформулированы еще в 1960-е годы П. Сафаром.
Перед выполнением тройного приема у пострадавшего осматривается полость рта и при необходимости производится ее туалет (удаление рвотных масс, инородных тел, сгустков крови, сломанных зубов) – во внебольничных условиях это пальцем, обернутым носовым платком.
Проходимость верхних дыхательных путей пострадавшего обеспечивается тройным приемом «A – airway».
Голова запрокидывается назад.
Нижняя челюсть выдвигается вперед.
Слегка приоткрывается рот.
Для восстановления проходимости верхних дыхательных путей бригады СМП и стационары располагают специальными инструментами (роторасширитель, языкодержатель, воздуховоды).
Искусственная вентиляция легких (ИВЛ)
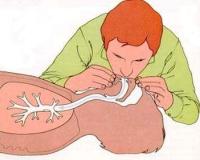
ИВЛ «B – breathing» пострадавшему проводится экспираторными методами «рот в рот» или «рот в нос» (непосредственно или с помощью воздуховодов).
Пострадавший лежит на твердой поверхности, на спине. Грудная клетка его освобождена от стесняющей одежды.
Реаниматор находится сбоку от пострадавшего.
После туалета ротовой полости и выполнения тройного приема реаниматор делает глубокий вдох и с силой вдувает воздух в легкие пострадавшего, прикрыв рот или нос ему носовым платком, предварительно сделав в нем дырку. При вдувании в рот пальцами закрывается отверстие носа, при вдувании в нос наоборот.
Искусственную вентиляцию легких можно проводить с помощью воздуховода (при его наличии).
Воздуховод – это изогнутая резиновая трубка (может быть в виде буквы S – трубка Сафара или просто изогнутая) с ограничительным щитком в середине, который ограничивает длину вводимой трубки и способствует плотному закрытию рта.
Вводится воздуховод в рот пострадавшего после туалета ротовой полости и выполнения тройного приема выпуклой стороной вниз, а затем поворачивается этой стороной вверх и продвигается по ходу спинки языка до корня, прижимая язык к дну полости рта (предохраняя его от западения).
Наружный конец воздуховода реаниматор берет в рот и вдувает воздух в легкие пострадавшего, прикрывая при этом нос пострадавшего.
Искусственная вентиляция легких значительно облегчается при применении ручных аппаратов.
ИВЛ можно проводить с помощью ручного портативного аппарата «РДА-1» (типа мешка АМБУ). Этот аппарат представляет собой переносной эластичный мешок или мех, соединяющийся клапаном с маской.
После туалета ротовой полости, проведения тройного приема, освобождения дыхательных путей и введения воздуховода пострадавшему на лицо ему (на рот и нос) плотно надевается резиновая маска, которая соединяется с мешком (мехом) аппарата.
Ритмичными надавливаниями руками на мешок (мех) производится дыхание с нужной глубиной и частотой. Вдох происходит во время сжатия мешка или меха руками, а выдох производится пассивно в атмосферу. Во время выдоха саморасширяющийся мешок или мех за счет растягивания заполняется воздухом или кислородно-воздушной смесью. Необходимо регулировать ритм дыхания, причем вдох должен быть вдвое короче выдоха. Преимущество этого аппарата заключается в том, что он позволяет соблюдать инфекционную безопасность реаниматору, а также производить ИВЛ чистым воздухом и даже кислородом. Проведение ИВЛ с помощью мешка АМБУ значительно легче, эстетичнее и гигиеничнее для реаниматора.
Эффективность ИВЛ контролируется видимым приподниманием грудной клетки пострадавшего в момент вдоха. Выдох происходит пассивно
При выполнении реанимации одним человеком соотношение дыхательных движений с нажатиями на грудную клетку должны быть 2:15 (два вдоха и пятнадцать нажатий на грудную клетку), а если реанимацию проводят два реаниматора, то это соотношение будет 1:5.
Закрытый массаж сердца
Для выполнения закрытого массажа сердца «C – circulation» пострадавший должен находиться на твердой поверхности (щит, пол, край кровати, земля) после чего:
реаниматор находится сбоку от пострадавшего;
надавливание проводится в центре нижней трети грудины на два поперечных пальца выше основания мечевидного отростка;
надавливание производится ладонной поверхностью одной руки, наложенной на нее другой рукой;
пальцы кисти при этом приподняты и не касаются ребер (профилактика перелома ребер);
надавливание производится всей тяжестью тела реаниматора, для этого руки должны быть разогнуты в локтях и зафиксированы;
надавливания – сильные, энергичные, быстрые полсекунды – должны вызывать смещения грудины на 4-5 см;
опускать руки – быстро на полсекунды.
Реанимация производится ритмично и без перерывов. Реаниматоры должны находиться
с обеих сторон от пострадавшего и периодически меняться местами, так как массаж сердца является тяжелой, изнурительной работой.
Эффективность закрытого массажа сердца контролируется по появлению пульса на центральных или периферических артериях в момент нажатия на грудную клетку пострадавшего.
Критерии эффективности оживления
Реанимация эффективна, если отмечается:
видимое раздувание грудной клетки в момент ИВЛ;
регистрация пульса на сонных и периферических артериях при массаже сердца;
определение артериального давления, порядка (100/10 мм рт.ст. в виде пиков) во время массажа сердца;
сужение ранее расширенных зрачков;
появление спонтанного дыхания, сердцебиения, АД, восстановление сознания, бледно-розовая окраска кожных покровов.
Показания для прекращения сердечно-легочной реанимации.
Противопоказания к проведению сердечно-легочной реанимации.
Противопоказания к проведению сердечно-легочной реанимации.
Реанимационные мероприятия не проводятся:
– при наличии признаков биологической смерти;
при наступлении состояния клинической смерти на фоне прогрессирования достоверно установленных неизлечимых заболеваний или неизлечимых последствий острой травмы, несовместимой с жизнью. Безнадежность и бесперспективность сердечно-легочной реанимации у таких больных должна быть заранее определена консилиумом врачей и зафиксирована в истории болезни. К таким больным относят последние стадии
злокачественных новообразований, атоническая кома при нарушениях мозгового кровообращения у престарелых пациентов, несовместимые с жизнью травмы и т. п.;
– если имеется документированный отказ больного от проведения сердечно-легочной реанимации (ст. 33 «Основы законодательства Российской Федерации об охране здоровья граждан»).
Показания для прекращения сердечно-легочной реанимации.
Реанимационные мероприятия прекращаются:
– при констатации смерти человека на основании смерти головного мозга, в том числе на фоне неэффективного применения полного комплекса мероприятий, направленных на поддержание жизни;
– при неэффективности реанимационных мероприятий, направленных на восстановление жизненно важных функций в течение 30 минут (в процессе реанимационных мероприятий после появления в ходе наружного массажа сердца хотя бы одного удара
пульса на сонной артерии 30-ти минутный интервал времени отсчитывается заново);
– если наблюдаются многократные остановки сердца, неподдающиеся никаким медицинским воздействиям;
– если по ходу проведения сердечно-легочной реанимации выяснилось, что больному она не показана (то есть, если клиническая смерть наступила у неизвестного человека, сердечно-легочную реанимацию начинают немедленно, а затем по ходу реанимации
выясняют, показана ли она была, и если реанимация не была показана, ее прекращают).
1.Способы восстановления и поддержания проходимости дыхательных путей.
Удаление инородных тел
При обструкции ВДП инородным телом необходимо его удалить (кто бы сомневался?!). Метод удаления зависит от локализации инородного тела и, в некоторых случаях, от «вооружённости» оказывающего помощь врача. При локализации тела в глотке проще всего удалить его с помощью ларингоскопа и какого-то надёжного зажима. Наиболее подходящим для этого считается корнцанг. Если же этих инструментов нет, рекомендуют применить приём Хеймлича – сначала поднять руки больного вверх (в надежде, что частичная проходимость дыхательных путей сохранена и таким образом можно обеспечить больному хотя бы небольшой вдох), затем уложить свой кулак в подложечную область больного, вторую руку поместить поверх первой. После этого резким движением вдавить кулак в живот больному, а обоими предплечьями сжать нижний отдел грудной клетки. Такое движение обеспечит больному резкий выдох, и поток выдыхаемого воздуха вышибет из глотки кусок пищи. Если этот приём окажется неэффективным, следует двумя пальцами рабочей руки войти в глотку, захватить инородное тело и удалить его. На выполнение этой работы, как правило, уходит менее минуты, но этот краткий промежуток времени спасает жизнь больного.
Удаление инородного тела из гортани (это, правда, уже не верхние дыхательные пути) – достаточно сложная манипуляция с использованием бронхоскопа, требующая соответствующей подготовки и опыта врача.
Воздуховоды в поддержании проходимости ВДП
Приём, направленный на восстановление проходимости ВДП, не блокированных инородным телом, и называемый в настоящее время тройным приёмом Сафара, включает разгибание головы в атланто-окципитальном сочленении, выдвижение вперёд нижней челюсти и открывание рта. Если у больного травмирован шейный отдел позвоночника, разгибание головы исключается, и тройной приём превращается в двойной. Выполнять приём лучше всего, стоя за головой лежащего больного. Четырьмя пальцами (II-V) захватывают нижнюю челюсть снизу-сзади за углы её, а первыми – сверху-сбоку за тело её с каждой стороны. Челюсть после этого разгибают, увлекая её вперёд и вниз. Рот при этом открывается, язык отходит от задней стенки глотки, ВДП становятся проходимыми. Длительное время удерживать нижнюю челюсть в таком положении невозможно – это энергозатратная работа. Поэтому следующим шагом будет введение воздуховода.
По месту введения различают орофарингеальные и назофарингеальные воздуховоды. Орофарингеальные воздуховоды – плоскоизогнутые. Для введения их нужен изогнутый шпадель, которым подхватывают и поднимают корень языка, освобождая тем самым место для воздуховода. Воздуховод вводят выпуклой стороной к нёбу, внутренний конец его должен располагаться в глотке над входом в гортань. При отсутствии шпаделя необходимо выдвинуть вперёд нижнюю челюсть, ввести в ротовую полость воздуховод выпуклой стороной к языку, затем, вращая воздуховод вокруг продольной оси на 180 о , провести его в глотку. Такая методика чревата надрывом уздечки языка.
Орофарингеальный воздуховод не избавляет врача от необходимости поддерживать выдвинутую вперёд нижнюю челюсть больного. Назофарингеальный, т.е. введенный в глотку через нос воздуховод несколько надёжнее орофарингеального.
Назофарингеальные воздуховоды круглые в поперечном сечении и изогнуты по длине. Вводят их через нижний носовой ход так, чтобы внутренний конец расположился в глотке над входом в гортань. При этой манипуляции возможны два осложнения разной степени опасности.
Во-первых, травма сосудов слизистой носа с последующим кровотечением, чреватым аспирацией крови. Для профилактики этой неприятности следует обработать слизистую носа каким-нибудь α-адреномиметиком (например, нафтизином), а сам воздуховод смазать вазелиновым маслом.
Во-вторых, травма воздуховодом слизистой задней стенки глотки с проникновением его в подслизистый слой глотки. Образуется так называемый ложный позадиглоточный ход. При фарингоскопии воздуховод виден не будет – он закрыт слизистой глотки. Это осложнение более опасное, чем предыдущее, т.к. развившееся здесь воспаление может распространиться вниз, в средостение. Чтобы избежать этой неприятности, следует воздуховод из современного материала опустить на несколько секунд в горячую воду. Ставший мягким воздуховод повторит все особенности нижнего носового хода и не повредит слизистую. Если же осложнение всё-таки развилось, то ингаляционная терапия нужна обязательно, а при подозрении на воспаление антибиотикотерапия не будет лишней.
Более надёжно проходимость ВДП стабилизируется с помощью так называемой ларингеальной маски, или ларингеального масочного воздуховода (ЛМВ). Конструктивно это круглый в поперечном сечении воздуховод, у дистального конца которого расположена специальная манжетка, предназначенная для охватывания снаружи гортани. В настоящее время уже созданы воздуховоды с встроенным дренажным каналом, воздуховоды, армированные проволокой, а также ларингеальная маска, снабжённая жидкокристаллическим монитором, позволяющим детально визуализировать процесс интубации.
Введение ЛМВ требует определённого навыка (впрочем, как и любая манипуляция по поддержанию проходимости ВДП). Больного рекомендуют уложить с приподнятой головой и слегка согнутой шеей. Манжетку маски освободить от воздуха. Открыть рот больному, ввести маску в рот и, скользя ею по нёбу и задней стенке глотки, достичь сопротивления, которое свидетельствует о том, что маска достигла входа в пищевод. Раздуть манжетку, зафиксировать трубку. Правильно установленный ЛМВ не только изолирует систему дыхания от аспирации желудочного содержимого во время спонтанного дыхания, но и позволяет проводить ИВЛ под давлением до 20 см вод.ст., а некоторые виды – до 60 см.
И всё же наиболее надёжным методом поддержания проходимости ВДП и изоляции системы дыхания от системы пищеварения является интубация трахеи. Выполняется она, за очень редким исключением, под ларингоскопическим контролем.
В настоящее время сконструировано немало разновидностей ларингоскопов, отличающихся друг от друга не только внешним видом, но и элементами питания, системами освещения, типами клинков, способом визуализации гортани.
В качестве элементов питания могут быть обычные бытовые батарейки разных размеров, аккумуляторные батареи, а также системы подключения к электросети. Каждый тип имеет свои положительные и отрицательные стороны. В качестве системы освещения в настоящее время отдаётся предпочтение оптиковолоконной системе со светодиодными лампами.
Клинки различают по внешнему виду – прямые и изогнутые – и по размеру. Внешний вид клинка имеет значение для методики интубации трахеи, о чём речь впереди. Прямые клинки довольно однообразны – лишь небольшой участок дистального конца его изогнут кверху для удобства подхватывания надгортанника. Изогнутые клинки более разнообразны.
Самый распространенный и достаточно старый («по возрасту») – клинок Макинтоша имеет изменяющийся радиус кривизны с увеличением его в дистальной части. Этот клинок с успехом используется до сих пор. Практически не используется клинок с постоянным радиусом кривизны из-за неудобства визуализации гортани. В последние годы предложен клинок с уменьшающимся радиусом кривизны в дистальной части (клинок D-BLADE). Этот клинок, кроме всего прочего, имеет боковой направляющий канал для введения катетера для отсасывания из глотки нежелательного содержимого.
Несколько отличается от всех клинок MакКой. Он имеет подвижную дистальную часть, положение которой изменяется интубирующим врачом с помощью специального рычага. Таким образом, кривизну дистального отдела клинка можно произвольно изменять.
В последние годы изменился способ визуализации гортани – появились видеоларингоскопы, снабжённые видеокамерой и позволяющие видеть гортань на экране монитора. Современные приборы имеют вынесенные (т.е. размещённые не на корпусе ларингоскопа) мониторы с программой записи манипуляции.
2.Местные анестетики (новокаин, лидокаин, бупивикаин). Краткая фармакологическая характеристика групп.
НОВОКАИН (фармакологические синонимы: прокаина гидрохлорид) — местный анастетик. Новокаин применяют для инфильтрационной и проводниковой анестезии, а также для усиления обезболивающего эффекта при общей анестезии, для снятия болей при язвенной болезни желудка, двенадцатиперстной кишки и др. Новокаин малотоксичен, вызывает небольшое снижение артериального давления. Для инфильтрационной анестезии используют 0,25- 0,5 % раствор новокаина, для проводниковой— 1-2 % растворы, для спинномозговой — 5 % раствор. Побочные действия новокаина: головокружение, гипотензия, иногда — аллергические реакции. Перекрестной сенсибилизации с лидокаином и тримекаином не имеется. Противопоказания для применения новокаина: индивидуальная непереносимость препарата, нецелесообразно сочетать новокаин с введением сульфаниламидных препаратов, так как их эффективность резко снижается. Форма выпуска: порошок; ампулы по 20 мл 0,25 % и 0,5 % растворов; по 10 мл 1 % и 2 % растворов; по 5 мл 0,5 % и 2 % растворов; по 1 мл 2 % раствора; флаконы по 200 мл и 400 мл 0,25 % и 0,5 % растворов; свечи по 0,1 г. Список Б.
ЛИДОКАИН (фармакологические синонимы: ксикаин, ксилокаин) — местный анестетик. Лидокаин используют для терминальной, инфильтрационной и проводниковой анестезии. Лидокаин действует более продолжительно, чем новокаин. Лидокаин оказывает антиаритмическое действие. Форма выпуска: ампулы по 2 мл 10 % раствора. Список Б.
БУПИВАКАИНА ГИДРОХЛОРИД(фармакологические синонимы: маркаин) — по структуре близок к лидокаину. Высокоактивный длительно действующий местный анестетик. Бупивакаина гидрохлорид применяется для инфильтрационной анестезии — 0,25 % раствор; для проводниковой анестезии — 0,25-0,5 %, в акушерско-гинекологической практике — 0,25-0,5 % растворы. При превышении доз бупивакаина гидрохлорида могут быть судороги, учащение сердечных сокращений (вплоть до остановки сердца). Форма выпуска: ампулы, флаконы 0,25 % и 0,5 % растворов.
* [Основным противопоказанием к применению местных анестетиков является наличие к ним аллергической реакции. Наиболее часто аллергия возникает при применении такого местного анестетика, как новокаин, это обусловлено особенностями его химического строения. С осторожностью рекомендуют применять местные анестетики при тяжелой хронической сердечной недостаточности, блокадах сердца и артериальной гипотензии.
В настоящее время существует большое количество современных местных анестетиков (бупивакаин, ропивакаин и др), отличающихся от своих предшественников (лидокаин, новокаин) гораздо большей продолжительностью действия, а также некоторыми другими полезными свойствам. Однако при случайном введение этих местных анестетиков в сосудистое русло возможно развитие серьезного осложнения анестезии – выраженного токсического эффекта на сердце и головной мозг, проявляющегося потерей сознания, судорогами, а также нарушением работы сердца вплоть до его полной остановки. Следует отметить, что последнее время эта точка зрения активно дискутируется и уже существуют некоторые исследования, стремящиеся доказать безопасность и новых местных анестетиков, в сравнении с таким традиционно применяемым анестетиком, как лидокаин. Однако как бы там ни было на сегодняшний день такой «старый» и проверенный временем местный анестетик, как лидокаин, продолжает оставаться самым безопасным препаратом.]
Не нашли то, что искали? Воспользуйтесь поиском: